Спортивные травмы плеча: симптомы и реабилитация
Содержание:
Причины артрита плечевого сустава
Для артрита плечевого сустава характерно воспаление, которое начинается с мягких тканей (мышц, сухожилий, связок), переходит на хрящ, а затем — поражает кость. Сначала болезнь нарушает кровообращение, чем провоцирует недостаток питания и быстрый износ хряща. После этого начинается дистрофия мышечно-связочного аппарата с дальнейшим микроповреждением костных головок и деформацией сустава. Вызвать симптомы артрита плечевого сустава могут:
- Травмы и повышенные нагрузки на сустав. Интенсивный износ вследствие повторяющихся движений (например, у штангистов, теннисистов, фасовщиков, людей с избыточным весом), ушибы, растяжения связок и другие повреждения часто провоцируют воспалительный процесс в тканях. Часто воспаление начинается из-за нагрузки на “не разогретые” мышцы — например, во время занятий в тренажерном зале после недостаточной разминки. На ранних стадиях посттравматический артрит плечевого сустава хорошо поддается лечению.
- Наследственная предрасположенность и индивидуальные анатомические особенности капсулы плечевого сустава. Слабость связок, недостаточный синтез коллагена и другие генетические особенности могут приводить к частым травмам. Незначительные, но регулярные, они вносят свой вклад в развитие артрита.
- Инфекционные заболевания (в т.ч. хронические, такие как кариес). Некоторые специфические и неспецифические (гнойные) инфекции могут попадать непосредственно в суставную сумку, разрушая клетки, а могут — вызвать реактивный артрит. Чаще всего артрит плечевого сустава провоцируют урогенитальные и кишечные инфекции (хламидиоз, микоплазмоз, сальмонеллез, дизентерия).
- Аутоиммунные заболевания и аллергические реакции. При ревматоидном артрите плечевого сустава, системной красной волчанке и ряде других заболеваний организм пациента начинает атаковать собственные ткани при помощи т.н. клеток-киллеров. Это становится причиной хронического воспаления в суставе и околосуставных тканях.
- Недостаток физической активности и нарушения осанки. Оба фактора приводят к тому, что нагрузка не распределяется между суставами и мышечным корсетом (как это происходит в норме), а полностью ложится на сустав. Малоподвижный образ жизни также ведет к застою синовиальной жидкости — она перестает питать сустав и устранять из него продукты распада.
- Несбалансированное питание (в первую очередь, дефицит витамина С, цинка, кальция, селена, омега-кислот), а также избыток солей и углеводов, ведет к разрушению сустава и поражению тканей.
- Возрастные и гормональные изменения. Естественный износ хрящевой ткани или эндокринные нарушения приводят к изменению свойств хряща — его эластичности, амортизационных свойств, способности к регенерации.
- Метаболические нарушения. Такие болезни, как сахарный диабет 1-го типа или подагра, связанные с аномалиями в обмене веществ, часто проявляются и в суставах.
- Переохлаждение и другие стрессы (в т.ч. психоэмоциональные или хронические вследствие вредных привычек). Эти состояния приводят к нарушению нормального метаболизма и ослаблению иммунной системы. Хрящевая ткань в такой ситуации страдает одной из первых — ведь она лишена кровоснабжения. А значит, недополучает питание и накапливает продукты распада в стрессовых ситуациях.
Вопросы пользователей (3)
Что такое «замороженное плечо»?
«Замороженное плечо» чаще всего встречается в возрасте от 40 до 60 лет и характеризуется спайками или уплотнением суставной капсулы. Также в процесс могут быть вовлечены мышцы в области плечевого сустава.
«Замороженное плечо» может возникнуть на фоне ревматизма, остеоартрита, при хронических перегрузках и при повторной травматизации мягких тканей вокруг плечевого сустава. Заболевание носит хронический характер и требует комплексного и иногда довольно длительного лечения. При долговременном ограничении подвижности требуется больше время для восстановления подвижности. Хорошая новость: при надлежащем лечении плечевой сустав «оттаивает».
Признаки и симптомы
Первый симптом — боль в плече. Обычно боль усиливается в ночное время. Даже без лечения боль может уменьшаться в дневное время. Постепенно плечо становится менее подвижным вплоть до невозможности пассивных движений. В повседневной жизни пациенты жалуются на режущие боли в плече во время мытья и одевания, при попытке поднять руку над головой, в том числе при вытягивании ремня безопасности.
«Замороженное плечо» со временем проходит самостоятельно, но для этого может потребоваться до трех лет. При этом у большинства людей подвижность плечевого сустава восстанавливается почти полностью.
Факторы риска и причины
Синдром «замороженного плеча» обычно возникает в результате (вторичная форма) травмы. Ревматические заболевания, инфекции, воспаление или остеоартрит также могут привести к синдрому «замороженного плеча». В частности, длительная иммобилизация плечевого сустава после оперативных вмешательств или несчастных случаев может спровоцировать синдром «замороженного плеча».
Точные причины возникновения «замороженного плеча» неизвестны. Ряд врачей считает, что такие заболевания как диабет или гипертиреоз являются факторами риска.
Профилактика
В некоторых случаях очень важно иммобилизовать плечо после травмы или операции, что является фактором риска. Для этого компания medi производит специальные ортезы, позволяющие осуществлять выполнять упражнения лечебной физкультуры
При этом всегда следует проконсультироваться с врачом и получить его разрешение на выполнение того или иного движения.
Ранняя мобилизация является профилактикой «замороженного плеча». Физиологическая биомеханика, в том числе соблюдение правильной осанки, также является методом профилактики «замороженного плеча». При выполнении физической активности относитесь к своим суставам бережно. Также избегайте односторонних нагрузок на работе или во время занятий спортом. Если Вы страдаете от артрита, обратитесь к врачу для получения надлежащего лечения.
Импинджмент синдром плечевого сустава – лечение без операции
Консервативная терапия назначается при небольших изменениях в структурах плеча и невыраженном сдавливании субакромиальной мышцы. Она включает несколько мероприятий, к которым относятся:
- Обеспечение функционального покоя для сустава.
- Использование нестероидных противовоспалительных лекарственных средств для снижения выраженности воспаления в тканях.
- Непосредственное введение глюкокортикостероидов (гормональные препараты, обладающие выраженным противовоспалительным эффектом) в область акромиального отростка, которое назначается коротким курсом не чаще 1-го раза в неделю.
- Физиотерапевтические процедуры, к которым относится магнитотерапия, озокерит, грязевые ванны, электрофорез с противовоспалительными препаратами.
- Леченая физкультура (ЛФК), которая проводится для постепенного восстановления функционального состояния плечевого сустава, а также уменьшения степени сдавливания субакромиальной мышцы.
Консервативное лечение может назначаться в качестве монотерапии или для подготовки пациента к выполнению хирургического вмешательства.
Послеоперационное восстановление
Пациенты после артроскопии плеча пребывают в стационаре обычно 1 или 2 дня, реже – до 3-4 суток.
Значительных болевых ощущений после операции нет. Большинство опрошенных пациентов оценивают уровень боли на 2-3 балла из 10. В этом случае даже нет необходимости в применении обезболивающих препаратов.
Швы снимают в среднем через 2 недели. В течение этого времени следует избегать попадания на них воды. Принять душ можно, только прикрывая швы водонепроницаемым пластырем. После удаления швов следует защищать рубцы от воды в течение 24 часов.
В первый месяц больному приходится носить повязку (ортез). Она необходима для того, чтобы зафиксировать руку в удобном для восстановления плечевого сустава положении. Таким способом предотвращается избыточное напряжение мышц и сохранность связочного аппарата плеча. Создаются лучшие условия для регенерации тканей. Бандаж нужно носить постоянно. Её нельзя даже снимать ночью. Во сне человек себя не контролирует и может повредить сустав, ухудшив результаты артроскопического хирургического вмешательства.
Уже со второго дня после артроскопии человек начинает разрабатывать прооперированный плечевой сустав. Упражнения выполняются ежедневно, в несколько подходов.
Динамика восстановления:
- 2 дня – разрешается заниматься работой, без нагрузки на плечо;
- 3 дня – можно садиться за руль (при автоматической коробке передач);
- 14 дней – разрешается спать на прооперированном плече, ходить в баню;
- 4 недели – уходят даже минимальные боли при нагрузке;
- 1 месяц – разрешатся посещать спортзал и бассейн, носить сумки в прооперированной руке весом от 1 кг (он постепенно увеличивается);
- 3 месяца – будет восстановлен объем движений в плече на 90%.
Сроки полного восстановления индивидуальны. Они зависят от причины, по которой выполнялась артроскопия плеча, а также от особенностей организма пациента (возраста, состояния здоровья, наличия сопутствующей патологии). Большинство людей спустя 3 месяца после артроскопической операции могут полноценно нагружать сустав в бытовых условиях. Спустя 4-5 месяцев можно приступить к спортивным тренировкам, а через полгода допускается максимальная нагрузка на плечо – такая же, какая была до момента травмы или развития заболевания.
Услуги найшей клиники по данному направлению:
Лечение плечевых суставов
Повреждение связочного аппарата плечевого сустава, привычный вывих плеча, разрыв сухожилий вращательной манжеты, травмы и заболевания акромиально – ключичного сочленения, артроз плечевого сустава, капсулит плечевого сустава, патология сухожилия длинной головки двуглавой мышцы плеча (бицепса)
Параартикулярная блокада
SLAP повреждение плечевого сустава
Артроскопия плеча
Повреждение ротаторной манжеты плеча
Разрыв связок плеча
Разрыв сухожилий надостной мышцы
Разрыв сухожилия плеча
Латеральный эпикондилит
Лечение плечевого сустава
Уколы гиалуроновой кислоты в локтевой сустав
Кинезиотейпирование плечевого сустава
Тейпирование плеча
Боль в плече
Отек плеча
Вылетело плечо
Клинические формы плечевого артрита
В течении разных клинических форм артритов есть свои особенности.
Острый гнойный плечевой артрит
Начинается и протекает остро, с выраженной лихорадкой, нарушением общего состояния, сильными воспалительными болями, отеком, покраснением околосуставных тканей. Состояние может быть тяжелым, осложняется распространением гноя на окружающие ткани и сепсисом. При гнойном артрите больному необходима экстренная медицинская помощь.
Посттравматический
Протекать посттравматический артрит плечевого сустава может остро и хронически. Если повреждение было закрытым, воспалительный процесс имеет асептический характер и со временем может проходить самопроизвольно. Но в некоторых случаях в сустав попадает инфекция и развивается гнойный воспалительный процесс, который может принимать хроническое течение. Требуется своевременное назначение активного лечения, а затем восстановительной терапии.
Инфекционный
Некоторые инфекционные заболевания сопровождаются поражением плечевого сустава. Так, при туберкулезе плечевой артрит начинается незаметно. Появляются умеренные болевые ощущения в одном из суставов, усиливающиеся при движении. Постепенно на стороне поражения развивается атрофия мышц, и одна рука выглядит тоньше другой. Нарушается суставная функция, могут развиваться свищи с выходом на поверхность кожи воспалительного экссудата. Течение длительное, поддается только специфической противотуберкулезной терапии.
Ревматоидный
При плечевом артрите ревматоидного происхождения редко происходит единичное поражение плечевого сочленения. Обычно аутоиммунный воспалительный процесс сначала развивается в мелких суставчиках, а затем уже происходит симметричное развитие плечевого артрита. Воспалительный процесс имеет волнообразный или непрерывно рецидивирующий характер, сопровождается болями, припухлостью при обострении и постепенным снижением функции плеча за счет склероза суставной капсулы и разрушения суставного хряща.
Ревматроидный артрит плечевого сустава может привести к разрушению суставного хряща
Реактивный
Развивается после перенесенных мочеполовых, кишечных или носоглоточных инфекций. Реактивный артрит начинается через неделю после перенесенной инфекции. Плечевые суставы поражаются редко (в 6% случаев). Появляется припухлость и болезненность, которая в большинстве случаев проходит самостоятельно за 1 – 1,5 месяца. Но иногда течение начинает принимать хроническую форму с волнообразным течением и развитием суставной тугоподвижности. При болезни Рейтера воспаление в плече сочетается с уретритом и поражением глаз.
Идиопатический
Развивается в основном у детей и подростков. Диагноз идиопатического воспаления ставится только поле исключения всех остальных суставных заболеваний. Точно причины данной патологии не установлены, но имеет значение наследственная предрасположенность ребенка. Девочки болеют чаще. Протекает заболевание волнообразно, с рецидивами и ремиссиями, часто является причиной ранней инвалидности ребенка.
Псориатический
Поражение плеча при псориазе возникает редко и носит асимметричный характер. Чаще всего заболевание развивается на фоне уже имеющихся характерных поражений мелких концевых суставов пальцев, ногтей и кожных высыпаний. Появляется некоторая припухлость и болезненность плеча. Нарушение движений вначале появляется за счет болевого синдрома. Особенностью плечевого артрита при псориазе является то, что он с трудом поддается лечению.
Подагрический
Плечевой артрит при подагре развивается редко. Гораздо чаще поражаются мелкие суставчики нижних конечностей. Но иногда на этом фоне начинается подагрическое воспаление в плече. Приступ связан с отложением в суставных и околосуставных тканях солей мочевой кислоты. Начинается он внезапно, часто ночью, сопровождается покраснением, отечностью тканей и сильными болями. Продолжается приступ но нескольких часов до нескольких дней, затем самопроизвольно проходит без каких-либо последствий. При повторяющихся приступах в плече развиваются дистрофические нарушения, формируется артроз с нарушением функции.
Деформирующий артрозоартрит
Заболевание может быть исходом большинства плечевых артритов, протекающих хронически с обострениями и ремиссиями. Постепенно происходит разрастание костной ткани с деформацией сустава и нарушением его функции. Проявляется ноющими болями и ограничением движений. Во время обострений боли усиливаются, в месте поражения появляется небольшая припухлость.
Малоинвазивные операции плечевого сустава при воспалении околосуставной сумки
Только в тех случаях когда медикаментозное лечение бурсита плечевого сустава, а также физиотерапия оказались безуспешными и человек продолжает чувсвовать покалывания в плече, появляется необходимость проведения оперативного лечения субакромиального бурсита
Обращаем Ваше внимание на то, что лечение бурсита плечевого сустава проводится при помощи артоскопических малоинвазивных методик. Данная операция, во время которой хирург полностью удаляет воспаленную суставную сумку выполняется через так называемую «замочную скважину»
Артроскопия плечевого сустава — это малоинвазивная операция при боли в плече, для которой хирург использует микроскопические инструменты диаметром в 0,5 — 1 см. Артроскопическая камера помогает врачу получить ограниченное, но точное изображение операционного поля. Данное вмешательство заключается в аспирации (отсасывание) из суставной сумки содержимого. Кроме того, параллельно хирург может провести лечение таких заболеваний, вызывающих бурсит, как импиджмент-синдром или кальциноз предплечья. bilderzwerg / fotolia
Дополнительные операции при удалении бурсы (бурсэктомия)
Дополнительные вмешательства
- Удаление кальция из сухожилия надостной мышцы
- Акромиопластика
- Наложение шва на сухожилие надостной мышцы
В дополнение к операции специалист исследует, а при необходимости начинает лечение всех структур плечевого сустава. Таким образом, при подозрении на бурсит, во время артроскопии можно удалить отложения кальция из сухожилия надостной мышцы плеча, а также костные шпоры под акромионом.
Артроскопия плечевого сустава: Послеоперационное лечение и прогнозы
После хирургического удаления околосуставной сумки плеча (бурсэктомия) в течение короткого времени на этом же месте образуется новая бурса, выполняющая функции удаленной ткани в полном объеме.
Двигательные функции плеча восстанавливаются спустя несколько дней после операции.
Болевой синдром пропадает сразу.
Почти сразу пациент может двигать плечом как раньше и вернуться к прежней активности. Швы снимаются примерно через 10 дней.
Диагностика вывиха плечевого сустава
Для диагностики вывиха плечевого сустава могут быть использованы следующие методы:
- рентген;
- компьютерная томография;
- магнитно-резонансная томография;
- ультразвуковое исследование.
Компьютерная томография (КТ)
беременностьПри вывихе плечевого сустава врач может назначить КТ в следующих случаях:
- если рентгенография не позволяет точно определить объем поражения сустава;
- при подозрении на перелом плечевой или лопаточной кости, которые не отображаются на обычной рентгенограмме;
- при подозрении на повреждение сосудов плеча (КТ с контрастом);
- при планировании операции на плечевом суставе.
Магнитно-резонансная томография (МРТ)
импланты, металлические осколки после раненийПоказания к МРТ при вывихе плечевого сустава:
- уточнение результатов обычной рентгенографии при наличии противопоказаний к КТ;
- сомнительные данные, полученные при КТ;
- определение объема поражения периартикулярных тканей (разрывы капсулы сустава, связок, мышц);
- для диагностики сдавливания сосудов плеча (не требуется введение контраста).
Лечение боли в плечевом суставе
Забыть о том, что такое боль в плечевом суставе, Вам помогут специалисты ЦЭЛТ (, , , ревматолог). Они приложат все усилия к тому, чтобы устранить причину болевого синдрома. Методика лечения напрямую зависит от целого ряда факторов, поэтому подбирается в индивидуальном порядке:
- Устранение болевой симптоматики, возникшей у молодых людей вследствие травмы, в большинстве случаев консервативное. Оно предусматривает фиксацию состава повязкой, ограничение нагрузок и выполнение специальных упражнений. Если консервативные методики не приносят желаемого результата, то прибегают к малоинвазивным методикам.
- Устранение болевой симптоматики, возникшей у пожилых людей вследствие травмы, требует комплексного консервативного лечения, которое может длиться от полутора до двух с половиной месяцев. Оно предусматривает использование повязки, физиотерапевтическое лечение, выполнение упражнений ЛФК. Если эти методики не принесли желаемых результатов и имеются признаки повреждения целостности сухожилий , проводится артроскопическая пластика.
- Устранение болевой симптоматики, возникшей на фоне имеющихся патологических изменений в области синовиальных сумок, сухожилий сустава плеча или шейно-грудного отдела позвоночника, зависит от заболевания, которое её вызвало. В большинстве случаев наши специалисты назначают ограничение подвижности сустава, приём медицинских препаратов, снижающих тоническое напряжение мышц и воспалительные процессы, проводят физиотерапию, инъекции стероидных препаратов. При отсутствии желаемых результатов длительное время может быть рекомендована артроскопия сустава.
Хотите, чтобы боль в плече больше не отравляла Вам жизнь? Обращайтесь в клинику ЦЭЛТ! Мы располагаем всем необходимым для того, чтобы Вы забыли о том, что такое боль, и вернулись к нормальному образу жизни!
- Отеки
- Шум в ушах
Лечение остеоартроза лучезапястного сустава
Лечебная стратегия подбирается врачом индивидуально для каждого случая, с учетом причин болезни, ее стадии, общего состояния здоровья пациента и прочего.
Стандартный подход к лечению артроза лучезапястного сустава 1-2 стадии включает:
- фармакотерапию;
- физиотерапию;
- лечебную гимнастику;
- здоровую диету и распорядок дня;
- соблюдение ортопедического режима.
На 3-й стадии обычно принимается решение об операции.
Лечение артроза лучезапястного сустава проходит постадийно. На первом этапе “гасится” острая симптоматика болезни — боль и воспаление. На втором требуется комплексное лечение. И третий подразумевает реабилитацию пациента для закрепления эффекта после основного курса.
Из-за трудностей в повседневных делах, вызванных дисфункцией сустава, физическому дискомфорту сопутствует психологический. Он может быть одним факторов развития депрессии, поэтому пациентам рекомендован визит к психологу и реабилитологу.
Примите к сведению, что остеоартроз лучезапястного сустава — хроническая болезнь, которая требует пожизненного соблюдения рекомендаций врача.
Фармакотерапия
В лечении артроза лучезапястного сустава применяются следующие фармакологические группы:
- негормональные противовоспалительные средства (НПВП, НПВС) — курсами до 21 дня;
- глюкокортикостероиды;
- хондропротекторы;
- сосудорасширяющие;
- миорелаксанты;
- витаминно-минеральные комплексы;
- при инфекционной природе заболевания — антибиотики
Они используются в виде таблеток и капсул, мазей, гелей, компрессов и внутрисуставных инъекций.
Самолечение артроза запястья руки может привести к ухудшению состояния и проблемам с ЖКТ. Перед использованием всех препаратов (кроме мазей и гелей для местного применения) необходима консультация врача.
Таблетки при остеоартрозе лучезапястного сустава
Для снятия воспаления, боли и жара при артрозе запястий рекомендованы такие таблетированные НПВП: диклофенак, целекоксиб, ибупрофен, пироксикам, кетопрофен, индометацин, мелоксикам, нимесулид, бутадион и другие.
Чтобы предотвратить дальнейшую дегенерацию хряща врач может назначить хондропротекторы: артракам, терафлекс, структум и другие.
В период реабилитации используют препараты для улучшения трофики тканей (пентоксифиллин, трентал) и расслабления мышц (мидокалм, тизалуд).
Если устранить боль при помощи таблеток не удается, к назначению присоединяют инъекции: метилпреднизолон, дипроспан, гидрокортизон.
Мази при остеоартрозе запястья
В качестве вспомогательных средств в лечении остеоартроза лучезапястного сустава широко применяются нестероидные мази и кремы для наружного применения. Например, фастум гель, долгит, вольтарен, диклак гель, кетопрофен. В этих лекарственных формах выпускают и хондропротекторы — артракам, структум, румалон.
Хирургическое лечение артроза лучезапястного сустава
Оперативное лечение артроза запястья руки показано при 3-й стадии болезни и в тех случаях, когда другие методы оказываются неэффективны.
Предпочтение отдается плазмолифтингу и эндопротезированию синовиальной жидкости — малоинвазивным манипуляциям. Они подразумевает инъекцию плазмы крови пациента или гипоаллергенных полимеров, выполняющих роль смазки, непосредственно в суставную сумку. Это помогает снять боль и воспаление, предупредить эрозию на срок до 24 месяцев.
Если этот подход не дает результата, возможно вживление пирокарбонового протеза, который имитирует хрящ. Он не крепится к проксимальным костям, а потому не расшатывается и может быть использован даже при сильном повреждении суставных поверхностей.
Если сохранить или протезировать сустав не представляется возможным, врачи прибегают к последнему средству ортопедической хирургии — парциальному артродезу с вживлением титановой пластины. При этой операции разрушенный сустав полностью обездвиживают. Так что пациента хотя бы не будут беспокоить постоянные боли и воспаление.
Физиотерапия при остеоартрозе запястья
Для снятия боли, улучшения микроциркуляции и подвижности при артрозе запястья применяются следующие методики:
- иглорефлексотерапия;
- мануальная терапия;
- лечебный, в т.ч. точечный массаж;
- постизометрическая релаксация;
- гирудотерапия;
- инфракрасная лазерная терапия;
- магнитотерапия;
- криотерапия;
- электрофорез;
- ультразвуковая терапия;
- электромиостимуляция;
- парафинотерапия;
- бальнеотерапия (лечебный грязи);
- другие.
Физиотерапевтическое лечение артроза лучезапястного сустава проводится курсами.
Мышечный каркас
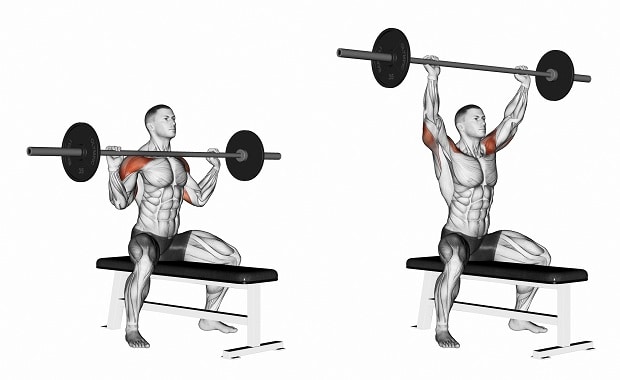
Мышцы плечевого сустава представлены как крупными структурами, так и мелкими, за счет которых образована ротаторная манжета плеча. Совместно они образуют прочный и эластичный каркас вокруг сочленения.
Мышцы, окружающие плечевое сочленение:
- Дельтовидная. Она расположена сверху и снаружи сустава, и прикрепляется к трем костям: плечевой, лопатке и ключице. Хотя мышца и не связана напрямую с суставной капсулой, она надежно защищает его структуры с 3-х сторон.
- Двуглавая (бицепс). Она прикрепляется к лопатке и плечевой кости и прикрывает сустав с фронтальной стороны.
- Трехглавая (трицепс) и клювовидная. Защищают сустав с внутренней стороны.
Ротаторная манжета плечевого сустава обеспечивает большой диапазон движений и стабилизирует головку плечевой кости, удерживая ее в суставном ложе.
Ее образуют 4 мышцы:
- подлопаточная
- подостная
- надостная
- малая круглая
Вращательная манжета плеча расположена между головкой плеча и акромином – отростком лопаточной кости. Если пространство между ними в связи с различными причинами сужается, происходит ущемление манжеты, приводящее к соударению головки и акромиона, и сопровождающееся сильным болевым синдромом.
Этому состоянию врачи дали назвали «импиджмент синдром». При импиджмент синдроме происходит травмирование ротаторной манжеты, приводящее к ее повреждениям и разрывам.
Механизм развития
Плечевой сустав является одной из самых сложных структур опорно-двигательной системы человека. Суставная впадина образована ключицей и акромиальным отростком лопатки, в ней находится головка плечевой кости.
Шарообразная форма сустава обеспечивает значительный объем движений верхней конечности в различных плоскостях, включая вращение (ротация плеча). Увеличение глубины суставной впадины и повышение стабильности плечевого сустава обеспечивается губой из соединительной ткани, локализующейся вокруг впадины, а также манжетой, сформированной из плечелопаточных связок и мышц, обеспечивающих вращение плеча (ротаторы).
Под акромиальным отростком лопатки локализуется мышца, которая является одной из наиболее уязвимых структур плеча. Результатом ее повреждения является синдром сдавления ротатора плеча или импинджмент синдром.
Профилактика Плексита плечевого сустава:
После лечения плексита плеча необходимо соблюдать меры профилактики. Также данные меры рекомендуют тем, что не сталкивался с данной болезнью.
Плаванье
Плаванье помогает предотвратить развитие заболевания, держит тело в тонусе. Вода помогает избавиться от заболеваний сухожилий, рекомендуется как средство для профилактики артрита, избавляет от многих негативных симптомов.
Физические нагрузки
Физические нагрузки сочетают с плаваньем. Это помогает разминать суставы, предотвращая их «окостенение», повышает способность организма опираться болезням различной природы.
Патогенез (что происходит?) во время Плексита плечевого сустава:
Плексит имеет две стадии течения:
- невралгическая
- паралитическая.
Невралгическая стадия характеризуется спонтанными болями, которые усиливаются при сдавлении сплетения и при движениях. Для паралитической стали характерны периферические парезы и параличи мышц, иннервируемых ветвями пораженного сплетения, снижение соответствующих глубоких рефлексов, нарушение всех видов чувствительности и трофика в зоне иннервации, что проявляется отечностью, пастозностью и т. д.
Когда болезнь поражает шейное сплетение, начинает болеть затылочная область, прогрессирует парез глубоких мышц шеи и диафрагмы. Раздражение диафрагмального нерва приводит к икоте.
Поражение плечевого сплетения вызывает боли, локализирующиеся в над- и подключичной областях, иррадиирующие в руку. Поражаются мышцы плечевого пояса и верхней конечности, снижаются или исчезают глубокие рефлексы на верхней конечности. Развиваются вегетативно-трофические расстройства в виде цианоза или бледности руки, пастозности кисти, потливости, нарушения трофики ногтей и др.
Диагностика
Достоверная диагностика факта наличия импинджмент синдрома, а также его вида, характера и выраженности сдавливания субакромиальной мышцы проводится при помощи современных методик визуализации внутренних структур плеча, к которым относятся:
- Рентгенография. Исследование проводится в прямой и боковой проекции. Оно позволяет визуализировать грубые изменения.
- Магнитно-резонансная или компьютерная томография с послойным сканированием тканей.
- Ультразвуковое исследование с оценкой объема синовиальной жидкости.
- Артроскопия. Метод визуальной диагностики, включающий непосредственный осмотр структур сустава при помощи введенной в его полость трубки с видеокамерой и освещением.
Дополнительно для выявления заболевания и его дифференцирования от других патологических состояний проводится импинджмент-тест Neer, суть которого заключается во введении в сумку субакромиального отростка лидокаина. При наличии синдрома сдавливания болевые ощущения после инъекции снижаются.
Лечение повреждения ротаторной манжеты плеча
При дегенеративных и воспалительных изменениях в мышцах ротаторной манжетки плеча, а так же, при небольших свежих разрывах, назначают курс консервативного лечения: иммобилизацию конечности, противовоспалительные и обезболивающие средства, а когда боль утихнет — лечебную физкультуру для восстановления нормального объема движений в плече. При недостаточной эффективности консервативного лечения, при повреждении сухожилий у молодых, активных пациентов, при выраженных, а тем более полных разрывах сухожилий — единственной адекватной методикой лечения повреждений является оперативное лечение.
В настоящее время эти операции проводятся артроскопическим способом, то есть закрыто, через несколько проколов в области сустава. Выполняется артроскопическая пластика сухожилий ротаторной манжеты плеча. При этом используются высокотехнологичное оборудование и современные якорные фиксаторы (диаметром 2,5-6 мм), позволяющие восстановить анатомию и функцию плечевого сустава.
Консервативное лечение заключается в устранении воспаления и болевого синдрома. Для этой цели применяются противовоспалительные препараты нестероидного типа. Чтобы достичь быстрого результата, делаются уколы кортизона вокруг суставной капсулы. Они не всегда устраняют воспаление на 100%, но болевые ощущения исчезают на несколько месяцев. В комплексной терапии используется ЛФК и физиопроцедуры. При отсутствии результата и дальнейшем развитии заболевания назначается операция.
Хирургическое лечение позволяет восстановить подвижность плечевого сустава. Желательно выполнять операцию спустя 3 месяца после развития патологии, так как достигается лучший результат. Но нужно оценить риск и заранее провести или , а также полную диагностику организма пациента для выявления противопоказаний. Хирургическое лечение позволяет устранить и сопутствующие патологии, в том числе артроз ключично-акромиального сочленения и импиджмент синдром.
Артроскопическая хирургия позволяет избежать открытой операции и сильного повреждения тканей. Артроскоп имеет небольшой диаметр и дает хирургу возможность оценить сустав изнутри, так как через камеру четкое изображение транслируется на монитор. Поскольку разрезы при операции минимальные, отсутствует сильная травматичность и человек может быстрее восстановиться (вернуться домой можно спустя несколько часов после процедуры).
В ходе операции выполняется 5 маленьких разрезов вокруг суставной капсулы. Все действия проводятся в водной среде, поэтому ткани тщательно промываются от поврежденных элементов и крови. После полной очистки от костных разрастаний устанавливается анкер или костный якорь, чтобы надежно закрепить ротаторную манжету к кости. Установка микропротезов осуществляется через маленькие разрезы. Они вкручиваются в кость, после чего на них фиксируется часть оторванной ротаторной манжеты. Подтягивание к кости осуществляется с помощью нитей и узловых швов.