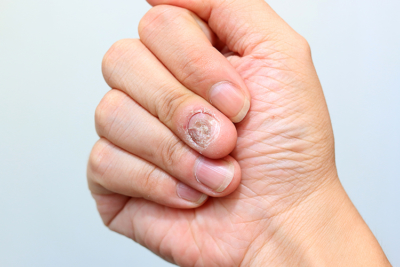
Подногтевая меланома
Содержание:
Черные полоски
Подолог, или врач, занимающийся лечением ногтей, всегда настораживается при появлении на них черных полосок. Как продольных, так и поперечных. Конечно, если это не банальное подногтевое кровоизлияние, хотя бы раз в жизни бывшее у каждого человека. Достаточно ударить чем-нибудь тяжелым по пальцу, прищемить его дверью, чтобы через несколько часов образовалась черная точка.
Но это и признак болезней, диагностирующихся по ногтям:
- сердечно-сосудистых патологий, в том числе эндокардита;
- заболеваний органов мочевыделительной системы;,
- нарушений работы печени;
- хронического алкоголизма;
- железодефицитной анемии;
- эндокринных расстройств;
- тяжелого воспаления кишечника;
- болезни Аддисона;
- подагры.
Черная полоска может быть новообразованием. Чаще это доброкачественная гломусная опухоль, реже — злокачественная подногтевая меланома.
Как правильно провести диагностику по ногтям
При осмотре ногтей пальцев рук и ног обращайте внимание на следующие моменты:
- состояние ногтевых лунок;
- окраску ногтей;
- форму;
- наличие или отсутствие рисунка.
Определение заболеваний по ногтевым лункам
Если человек здоров, то лунки отчётливо видны на всех ногтях. Отсутствие лунки хотя бы на одном из ногтей косвенно указывает на сбой в работе тех органов, за которые «отвечает» этот палец.
Другие тревожные признаки:
- большой размер лунки — признак тахикардии;
- лунка окрасилась в голубой цвет — проверьте состояние печени, поджелудочной железы;
- покраснение лунки — симптом высокого артериального давления.
Болезни и цвет ногтей
При сбое в работе организма ногтевая пластина меняет свой цвет. Если ногти потеряли бледно-розовую окраску, то это может быть последствием некоторых заболеваний.
Таблица: окраска ногтевой пластины и возможные заболевания
| Цвет ногтей на пальцах рук и ног | Патологии |
Верхняя часть ногтя имеет окраску:
|
Нарушение функционирования почек |
| Коричневый |
|
| Голубой, синий |
|
| Белый |
|
| Красноватый | Острые воспалительные заболевания в организме |
| Жёлтый |
|
| Зелёный | Гнойные процессы в организме |
| Серый | Сифилис |
Фотогалерея: цвет ногтей при различных патологиях
Пятна и полосы на ногтях
У здоровых людей на ногтях рук и ног отсутствует какой-либо рисунок. При нарушении функционирования внутренних органов на ногтевых пластинах могут появляться пятна и полоски различной окраски:
- белые полоски «свидетельствуют» о запорах, почечной недостаточности, болезнях желудка;
- продольная тёмная полоса «говорит» о злокачественных образованиях;
- чёрные пятна диагностируют эндокардит (воспаление внутренней оболочки сердца), ртутную интоксикацию;
- коричневые пятна — косвенный симптом онкологии;
- светло-жёлтые пятна появляются у больных псориазом, при нарушении мозговой деятельности.
О чём расскажут форма и рельеф ногтей
Изменение формы ногтей, появление на поверхности бугров или впадин — тревожные симптомы, указывающие на снижение работоспособности организма.
Таблица: форма ногтей и сопутствующие болезни
| Форма и рельеф ногтей | Болезни |
| Выпуклая форма |
|
| Вогнутая ногтевая пластина, напоминающая ложку |
|
| Нарост на кончике ногтевой пластины | Хронические болезни лёгких |
| Треугольная форма ногтей |
|
| Образование крупных углублений на поверхности ногтя | Патологии селезёнки |
| Появление желобков вдоль ногтя |
|
| Образование желобков поперёк ногтевой пластины |
|
| Небольшие впадины на ногтях |
|
Фотогалерея: форма ногтей при различных патологиях
- медленный рост ногтей — признак эндокринных патологий;
- хрупкость и ломкость ногтей диагностируют нарушение обмена веществ;
- тонкая ногтевая пластина — признак хронических заболеваний в организме.
Вросшие ногти на ногах: фото и лечение
Врастание ногтевого тела – частое явление. Врастание наружного или внутреннего края ногтевой пластинки в ткань бокового ногтевого валика вначале вызывает гиперемию, отек околоногтевого валика, умеренную боль при ходьбе, а затем может быть и пиогенная гранулема и осложнения типа паронихии, лимфангиита, рожистового воспаления, флегмоны, остеомиелита.
В незапущенных острых случаях методы консервативного лечения заключаются в подведении под край ногтя тампона (полоску) марли, пропитанной 5-10%-ной синтомициновой эмульсией, мазью
«Левомеколь», «Левовинизоль»
Мазь Вишневского, Солкосерил
«Пиолизином» эффективными также считаются примочки риванола, смазывания жидкостью Кастеллани (фукорцин).
Правильный подбор обуви, соблюдение гигиены, правильное подстригание, лечении повышенной потливости – обязательные меры при вросших ногтях и других патологиях ногтей на ногах.
Гелиомициновая мазь
Онихопатология, т.е. изменения формы, прозрачности, состава, аппарата, пигментации ногтей свидетельствуют о нарушениях обменных процессов, заболеваний внутренних органов, часто являются признаками некоторых синдромов и генодерматозов.
Причины появления борозд и полос
Поверхность пластины должна быть гладкой. Если появились неровности, это может означать начало какого-либо отклонения:
- Полосы, поперечные росту: след от перенесенного сильного стресса, лихорадки или инфекции. Неправильный уход, несбалансированное питание, авитаминоз.
- Продольные полосы: связаны с питанием и неврозами (сильное недоедание или, наоборот, переедание углеводов, бессонница, депрессивные состояния, проблемы с кишечником, нехватка железа).
Другая причина таких полос проблемы с суставами, артрит (часто сопровождаются волнообразными впадинами на ногтевой пластине). Сбой репродуктивной системы. Если наличие продольных полосок сопровождает сыпь на груди, животе, паху, подмышечных впадинах и т. д., это может говорить о симптоме красного плоского лишая.
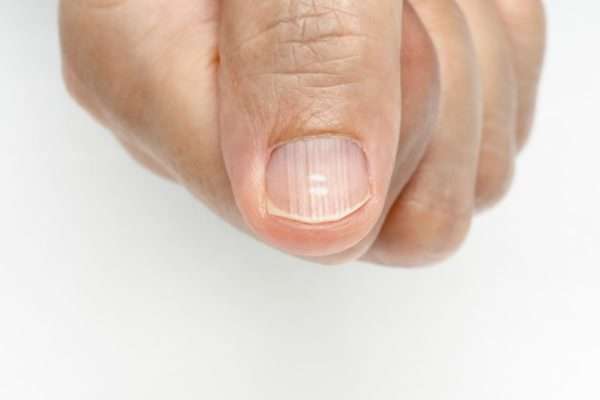
Поперечные вмятины могут говорить о каких-либо воспалительных процессах в организме, начиная от кариеса, заканчивая воспалением желчного пузыря или почек. Это редкие случаи и всегда сопровождаются другими симптомами: лихорадка, различные боли в теле и т. д. Скорее всего, причина вмятин кроется в резкой смене рациона питания или неправильном уходе: если во время маникюра сильно надавливать на основание или неаккуратно срезать кутикулу.
СПА-процедуры
Если кожа рук сухая и загрубевшая, а ногти ломаются и слоятся, следует обратить внимание на СПА-уход. Суть процедуры заключается в полном расслаблении тела
Здесь используются ароматические свечи, эфирные масла, играет умиротворяющая музыка. Такой маникюр занимает больше времени, чем традиционный, так как все действия выполняются размеренно.

- парафиновые ванночки;
- точечный массаж;
- размягчение кутикул специальным раствором;
- удаление ороговевшего эпителия скрабом;
- восстанавливающее обертывание;
- витаминные маски;
- отбеливание ногтевой пластины;
- нанесение увлажняющего крема или сыворотки.
Такой вид маникюра не даст стойкого эффекта после одного посещения мастера. Если ногти запущены, приведение их в порядок может занять от 5 до 10 процедур. Но, пройдя весь комплекс услуг, руки будут выглядеть ухоженными намного дольше.
Клиническая оценка меланонихии и указания по диагностике подногтевой меланомы
При оценке меланонихии может помочь изучение расширенного анамнеза или опрос, особенно с учетом приведенных в табл. 2 данных. Необходимо определить начало и прогрессирование меланонихии, возможные пусковые факторы, а также: профессию, хобби, экспозицию топическими веществами, травмы в области фаланг, медицинский анамнез, медикаментозный анамнез, семейный анамнез.
Клинические исследования
При клиническом обследовании выполняется полный осмотр всех 20 ногтей, кожи и слизистых оболочек.
При этом нужно получить ответы на следующие вопросы:
- Поражен один или несколько ногтей?
- Если поражено несколько ногтей, наблюдается ли приподнятость ногтей?
- Изменения окраски произошли в самом ногте или под ним?
- Линейное ли расположение из менения окраски?
- Наблюдается ли проксимальное расширение и (или) потемнение окраски полосообразного изменения ногтей?
- Связано ли изменение цвета с дистрофией ногтевой пластины?
- Есть ли указания на генодерматоз, иммуносупрессию или системное заболевание?
При оценке меланонихии перечисленные ниже факторы указывают на повышенный риск наличия подногтевой меланомы:
- Локализация лишь на одном краю.
- Патологический процесс начался после шестидесятилетнего возраста.
- Локализация на большом, указательном пальце руки или большом пальце ноги.
- Появление лишь на одном краю у людей с темным типом кожи.
- Внезапное появление на ранее нормальной ногтевой пластине. Быстрое распространение или потемнение, нечеткие края.
- Появление без предшествующей травмы.
- Дистрофия ногтя.
- Появление у пациентов со злокачественной меланомой или диспластическими невоклеточными невусами в анамнезе или семейном анамнезе.
Также укажем ограничения клинической оценки продольной меланонихии (ПМ):
- Интенсивность окраски: более темная пигментация в матрице в дистальном направлении. Интенсивность окраски сама по себе не является надежным критерием злокачественности, т. к. у афроамериканцев в физиологической норме может появляться очень темная продольная меланонихия. Но очень светлые полоски при меланоме бывают крайне редко.
- Ширина полоски: меланома обычно связана с более широкими полосами, но критическая ширина полос пока не установлена.
- Положение относительно свободного края ногтя: полосы, которые не доходят до свободного края ногтя, берут начало не в матрице. Такие полосы могут указывать на меланому или метастазы в ногтевом ложе. Основными дифференциальными диагнозами являются гломусные опухоли (боли) и подногтевые геморрагии (травмы).
- Множественные полосы, как правило, не связаные с неоплазией (см. табл.1 и 2).
Профилактика
Для того чтобы минимизировать возможность возникновения ногтевых заболеваний, следует придерживаться таких рекомендаций:
- сбалансировано питайтесь — еда должна быть богата белком, витаминами, макро- и микроэлементами;
- не пользуйтесь общими средствами гигиены и одеждой — у вас всегда должны быть своё полотенце, бельё, перчатки и т. д.;
- во время мытья посуды и контакта с чистящими растворами надевайте резиновые перчатки — они уберегут вашу кожу и ногти от действия химических веществ;
- используйте только качественные лаки для создания маникюра, по возможности пользуйтесь жидкостями без содержания ацетона;
- держите руки в сухости — тогда никакие грибки вам не страшны.
Ногти — одна из наиболее уязвимых частей нашего организма. Именно они самыми первыми сигнализируют о начале заболевания. Если вы заметили изменение цвета или структуры ногтей — не занимайтесь самолечением, обращайтесь к специалисту. Быть здоровым легко, если внимательно относиться к себе и своему телу.
Наращивание ногтей
Наращивание помогает женщинам быстро заполучить длинные ногти красивой формы. Услуга предоставляется в любой студии ногтевого сервиса, необходимо лишь определиться, каким именно способом нарастить ногти: с помощью типс или форм.
На типсы
Типсы – это искусственные заготовки в виде будущих ногтей нужной формы. Они крепятся к пластине с помощью клеевой основы, подсушиваются и декорируются. Изготавливают их из пластика, полифлекса или нейлона. Различия между материалами в их надежности, способах сцепления, эластичности, возможности моделирования.
Плюсы:
- подходят на любую длину своего ногтя;
- прочные и крепкие;
- делаются быстро;
- при травме пластиковый шаблон просто отклеивается, не нанося вреда собственному ногтю;
- большой выбор форм.
Минусы:
- ногти после процедуры выглядят искусственными;
- кончик ногтя получается толстым, что создает неудобства и выглядит не так эстетично;
- при использовании некачественных материалов можно повредить структуру своего ногтя;
- после снятия типс ногтевая пластина истончается.
Необходимые материалы и приспособления:
- типсы и типсорез;
- клеевая основа;
- ультрафиолетовая лампа;
- кисти, пилки, пушеры, кусачки, ножницы;
- обезжиривающее средство;
- вещество для разжижения геля;
- ватные томпоны;
- щеточка для удаления пыли.
На формы
Форма – своеобразная подложка с небольшим окошком для ногтя. Мастер наносит на это окошко моделирующий гель, который после застывания становится свободным краем пластины. Форма после процедуры удаляется.
Плюсы:
- ногти выглядят естественно;
- не нужно обтачивать собственный ноготь, травмируя его;
- можно создавать любые изгибы и формы, менять направление роста.
Минусы:
- для процедуры необходима длина свободного края ногтя как минимум 2 мм;
- если свой ноготь в плохом состоянии, такой вид наращивания не подойдет;
- недостаточно прочные.
Необходимые материалы и приспособления:
- маникюрный набор (бафы, деревянная палочка, пилки и т.д.);
- одноразовые или многоразовые формы;
- праймер
- гель (базовый, моделирующий, финишный);
- обезжиривающее средство;
- клей.
Чем опасен ПсА
Псориатический артрит протекает по-разному. Но даже незаметное течение может привести со временем к стойкой утрате трудоспособности. Чтобы выяснить степень опасности заболевания, нужно пройти обследование.
Степени псориатического артрита
В течении заболевания выделяют следующие степени активности:
- Незначительная. Проявляется небольшой болезненностью в пораженных суставах в период двигательной активности. Скованность движений утром после сна длится не более получаса или совсем отсутствует. Лихорадка отсутствует, лабораторные признаки воспалительного процесса минимальные: СОЭ не выше 20 мм/час.
- Средняя. Во время обострений появляется небольшая лихорадка, суставы могут слегка опухать, боли умеренные, появляются и в покое, и в движении. Скованность после сна держится до трех часов, проходит на фоне двигательной активности. Лабораторные показатели изменены значительно: СОЭ до 40 мм/час, повышенное количество лейкоцитов.
- Выраженная. Выраженная лихорадка во время обострения, суставы отекают, кожа над ними краснеет, боли очень сильные, постоянные. Скованность после сна держится больше трех часов. Лабораторные показатели сигнализируют о наличии тяжелой воспалительной реакции.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Возможные осложнения
Нелеченный псориатический артрит может прогрессировать и приводить к полной утрате суставной функции и инвалидности. Во время обострения в некоторых случаях возникают следующие осложнения:
- возникновение суставных подвывихов и вывихов;
- расплавление (лизис) дистальных концов костей пальцев кисти и стопы;
- генерализация процесса — тяжелое прогрессирующее течение с множественным поражением суставов;
- анкилоз — полная утрата суставной функции, нарушение подвижности конечности.
Что делать во время обострения псориатического артрита
При обострении, сопровождающемся высокой температурой, отеком, покраснением, суставными болями, необходимо выполнить следующие рекомендации:
- принять внутрь таблетку лекарства из группы нестероидных противовоспалительных препаратов (НПВП) – Найз, Диклофенак, Мелоксикам, Целебрекс;
- наносить несколько раз в день на больные суставы гель или крем с этими же средствами;
- для уменьшения отека можно принять антигистаминное средство – Кларитин, Зодак и др.;
- вызвать врача на дом.
 При обострении заболевания можно принять противовоспалительные средства Найз, Диклофенак, Мелоксикам, Целебрекс, а также антигистаминное средство Кларитин или Зодак
При обострении заболевания можно принять противовоспалительные средства Найз, Диклофенак, Мелоксикам, Целебрекс, а также антигистаминное средство Кларитин или Зодак
Способы лечения
Начальная стадия заболевания поддается консервативному излечению. Если возникли небольшое покраснение и слабый отек, можно обойтись домашними методами. Если же заметен гнойный процесс, потребуется неотложная помощь специалиста – подолога, хирурга, дерматолога. При любом воспалении, сопровождающимся скоплением гноя, необходимо хирургическое вмешательство.
В процессе лечения нужно помнить о следующих правилах:
- при выполнении домашней и любой другой работы руки должны оставаться сухими, все действия проводятся в защитных перчатках;
- если причина заболевания – химические вещества, нужно временно прекратить или, по крайней мере, ограничить контакт с ними;
- если парохиния локализуется на ступнях, следует носить только удобную просторную обувь хорошего качества.
Лечение гнойной формы
При наличии абсцесса гнойник вскрывается хирургическим путем. Если этого не сделать, состояние пациента неизбежно ухудшится. Такую операцию проводят под местной анестезией или без нее. В первом случае на коже делаются небольшие надрезы, во втором – проколы иглой. Сразу после вскрытия гнойника накладывается повязка с мазью, боль прекращается, пациент чувствует облегчение. Мази обязательно должны быть эффективны против золотистого стафилококка. Почти всегда устанавливается дренаж, ускоряющий отделение гноя. В более серьезных случаях, когда абсцесс перекинулся на ногтевое ложе или имеет место врастание ногтя, может потребоваться частичное удаление ногтя. Также назначаются пероральные антибиотики, особенно при недостатке иммунитета.
Если причиной возникновения парохинии стал грибок, применяют антигрибковые препараты, например, клотримазол. Иногда врач назначает антимикотические лекарства для внутреннего применения – например, флуконазол.
Парохиния, развившаяся на фоне экземы, псориаза или сифилиса, требует специфических методов лечения. Обычные лечебные меры дополняются физиотерапевтическими процедурами (кортикостероиды, облучение ультрафиолетом).
После проведения операции и установки дренажа пациент через некоторое время должен прийти на повторный прием для оценки состояния. Обычно при адекватном уходе и соблюдении всех врачебных рекомендаций паронихия излечивается полностью и не имеет рецидивов. Пациенту рекомендуется принимать комплексы поливитаминов для укрепления защитных резервов организма.
Лечение паронихии домашними методами
Заниматься самостоятельным лечением можно лишь при условии отсутствия гнойного воспаления. Ни в коем случае нельзя лечить в домашних условиях детей!
Если абсцесса точно нет, то помогут ванночки с антисептиками (хлоргексидином, повидон-йодом), которые делаются несколько раз в день по 15 минут.
Антисептическими свойствами обладают и травы – календула, ромашка. Отвары из них также можно применять в виде ванночек.
Хороший эффект дает использование для ванночек раствора морской соли, а также соды, марганцовки.
Перечисленные растворы можно применять и для компрессов.
Увлажняйте руки
На здоровые и крепкие ногти покрытие гель-лак ложится намного лучше, чем на поврежденные. Следите за состоянием своих ногтей, и если видите, что после снятия гель-лака они демонстрируют признаки нездоровья, дайте им отдых и позаботьтесь об укреплении поверхностного слоя ногтевой пластины.

Каждый вечер применяйте увлажняющие и питательные средства, и ногти ответят вам благодарностью. Специальные кремы действуют сразу по нескольким направлением:
- повышают жесткость ногтевой пластины за счет ее насыщения кератином;
- усиленно питают ткани, что ведет к выравниванию ногтей;
- восстанавливают целостность и мягкость кутикулы;
- нормализуют цвет ногтевой пластины.
Продолжайте пользоваться увлажняющими кремами и в рамках ухода за руками после маникюра. Для этой цели идеально подходят средства с витаминами A, E, мочевиной, маслом чайного дерева, экстрактами ромашки и календулы.
Требования к выполнению маникюра в салоне и дома
Чтобы процедура ухода за ногтями была максимально безопасной, необходимо соблюдение ряда правил:
- Все использующиеся инструменты должны быть обработаны антисептиком. Если они находятся в индивидуальном пакете, то этот пакет должен вскрываться непосредственно перед процедурой.
- Расходный материал в виде салфеток и апельсиновых палочек является одноразовым.
- Использование только качественных материалов.
- При наличии заболеваний рук маникюр выполнять нельзя.
- Мастер должен работать в перчатках, его стол должен быть убранным, опрятным.
- Все инструменты и аппараты необходимо использовать строго по назначению.

Лечение псориатического артрита
После установление окончательного диагноза проводится лечение псориатического артрита. Оно должно быть комплексным и подбираться для каждого больного индивидуально. Цель лечения:
- подавление активности воспаления и прогрессирования заболевания;
- предупреждение разрушения суставных сочленений и утраты им своей функции.
Полностью вылечить псориатический артрит невозможно. Но современная медицина располагает возможностями контроля и управления этим заболеванием при условии проведения лечения по назначению и под контролем лечащего врача. Значительное увеличение продолжительности ремиссии вполне реально.
Применяются медикаментозные и немедикаментозные методы лечения псориатического артрита. При необходимости используют народные средства и хирургические методы.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Медикаментозная терапия
Комплексная лекарственная терапия псориатического артрита включает назначение следующих препаратов:
- Лекарства из группы НПВП – назначают во время обострения для подавления воспаления, отека, боли, а также как жаропонижающее средство. Диклофенкак, Ибупрфен, Нимесулид и другие средства назначают в виде таблеток для приема внутрь, внутримышечных инъекций, мазей и гелей для наружного применения.
- Глюкокортикоидные гормоны применяют при выраженных воспалении, отеке и болях, не снимающихся НПВП. Гормоны (Преднизолон, Дексаметазон, Бетаметазон и др.) принимают внутрь, вводят в виде внутримышечных и внутрисуставных инъекций.
- Базисные средства, подавляющие активность иммунной системы (иммунодепрессанты) – Метотрексат, Циклоспорин, Сульфасалазин, Лефлуномид назначают длительными курсами под лабораторным и рентгенологическим контролем.
- Генно-инженерные биологические препараты, в состав которых входят антитела, цитокины и другие биологически активные вещества, принимающие участие в иммунных реакциях и подавляющие активность провоспалительных цитокинов, — Ритуксимаб, Устекинумаб. Эффективная современная терапия ПсА.
Правильно назначенная медикаментозная терапия позволяет полностью контролировать течение заболевания.
Немедикаментозные методы лечения
Лечение псориатического артрита должно быть комплексным и обязательно включать в себя лечебную гимнастику, рефлексотерапию и физиотерапевтические процедуры
В состав комплексной терапии входит также лечение псориатического артрита немедикаментозными методами:
- Режим. Во время обострения – максимально щадящий режим, при сильном обострении – постельный. Во время ремиссии рекомендовано постепенное повышение двигательной активности.
- Питание. Специальной диеты нет, но рекомендуется придерживаться принципов здорового питания с исключением жирных, жареных, острых, копченых блюд, сладостей, сдобы и алкоголя.
- Физиотерапевтические процедуры. Подбирают наиболее подходящие для состояния пациента процедуры: снимающие воспаление и боль, восстанавливающие суставную функцию, устраняющие последствия стресса и т.д.
- Лечебная гимнастика. Специально подобранные упражнения снимают утреннюю скованность, уменьшают болевые ощущения. Во время ремиссии рекомендовано постепенно увеличивать нагрузки.
- Рефлексотерапия. Сеансы иглоукалывания и другие восточные методики устраняют боли, воспаление, восстанавливают суставную функцию.
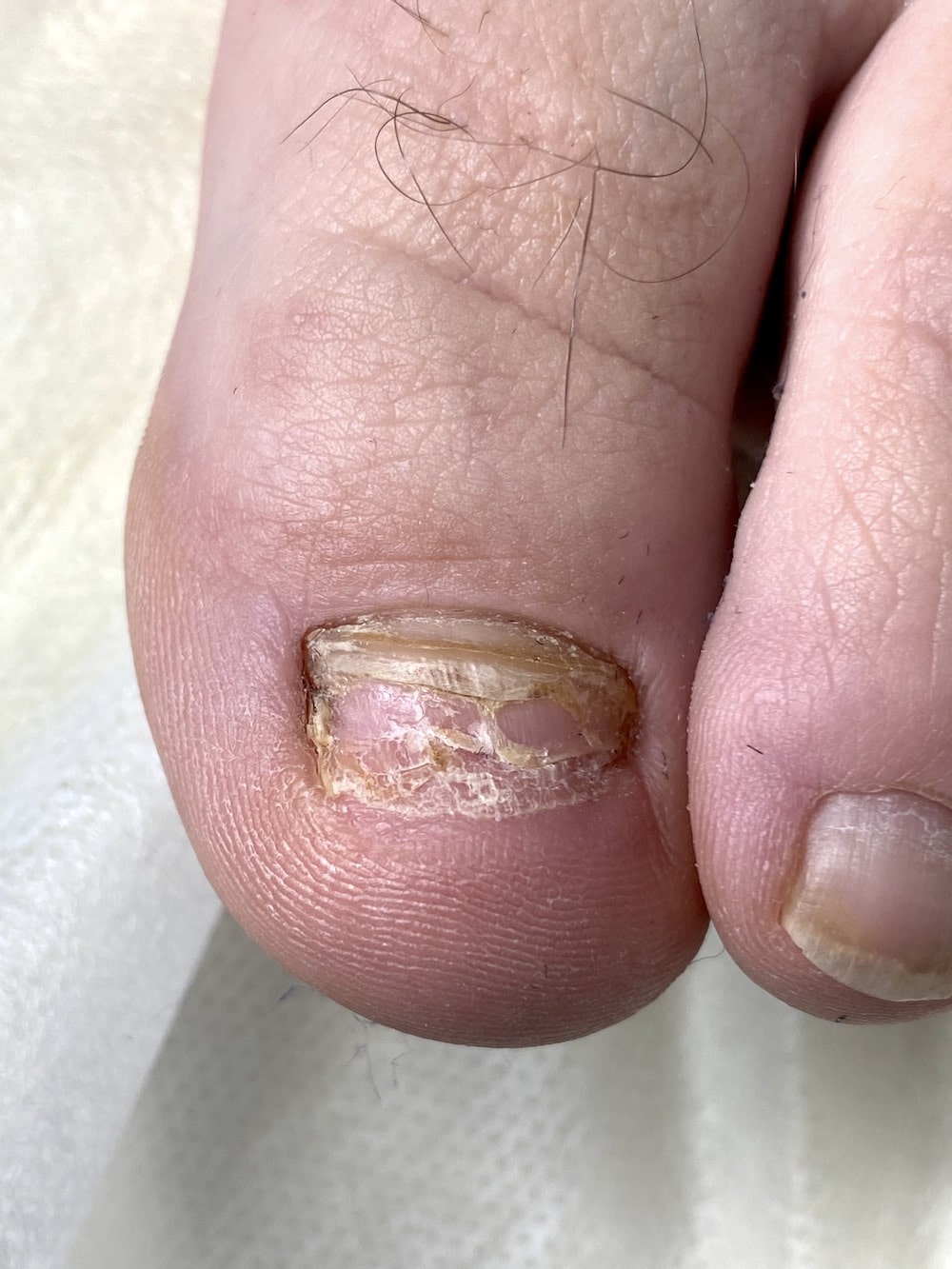
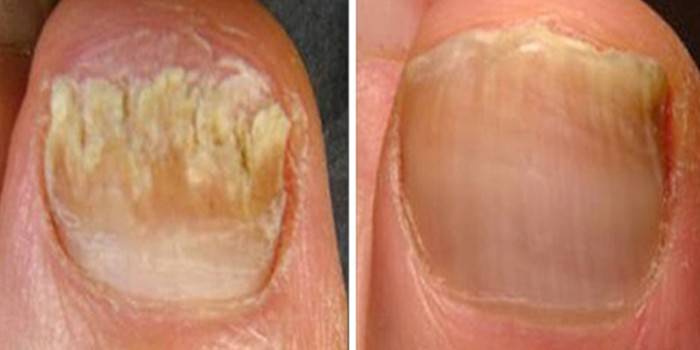
Грибок ногтей
Одна из серьезных причин, по которым возникают проблемы с ногтями на ногах – грибковое поражение. Инфекционное заболевание онихомикоз характеризуется быстрым распространением патогенных микроорганизмов. В запущенном виде патология требует длительного лечения. Грибок бурно размножается в условиях высокой температуры и влажности. Причиной появления патологии на ногах становятся:
- несоблюдение личной гигиены в бассейне, сауне;
- использование чужой обуви;
- работа в помещениях с неблагоприятными условиями;
- возрастные изменения;
- болезни эндокринной системы.
Развитие грибковой инфекции провоцируют проблемы с кровообращением в нижних конечностях, нарушения обменных процессов, гормональные сбои. Основными возбудителями инфекций являются три вида грибков, каждый имеет свои симптомы болезни и требует особого подхода к лечению. Поражение ногтей на ногах вызывают:
- плесневые микроорганизмы;
- кандиды – дрожжевые грибки;
- дерматофиты.
Признаки грибка ногтей на ногах
Инфекция, вызванная патогенными грибковыми микроорганизмами, имеет ярко выраженные симптомы. Признаки болезни зависят от вида возбудителя, но есть общие характеристики патологических изменений. К ним относятся:
- появление утолщения;
- растрескивание;
- изменение цвета ногтевой пластины на ногах;
- ломкость;
- расслоение ногтя;
- поражение окружающего кожного покрова с покраснением, жжением, зудом.
- Как стать диетологом — что нужно для этого. Как стать диетологом без медицинского образования, с помощью курса
- Что значит две макушки на голове
- Как похудеть на гречке с кефиром
На ранних стадиях болезни пластины приобретают тусклый вид, теряется блеск, появляются пятна желтоватого оттенка. При своевременном обращении к дерматологу происходит быстро излечение. По мере прогрессирования грибка на ногах наблюдается:
- изменение цвета поверхности на более темный – коричневый, черный;
- появление бугристости;
- деформации плоскости;
- покраснение валика;
- воспаление тканей;
- полное разрушение ногтевой пластины.
Лечение
Ошибочно считать, что грибковая инфекция на ногах пройдет самостоятельно. Недопустимо заниматься самолечением. Только дерматолог, выявив возбудителя, поставив правильный диагноз, может назначить лекарственные препараты и схему применения. Для борьбы с грибковой патологией на ногах используют:
- местные наружные лекарственные средства в форме спреев, мазей, растворов;
- противогрибковые препараты для приема перорально – таблетки, капсулы;
- рецепты народной медицины – ванночки, компрессы, примочки.
Очень важно обратиться к специалистам при появлении первых симптомов болезни ногтей. Это поможет справиться с проблемой за короткий срок
Дерматологи назначают:
- на раннем этапе заболевания – нанесение жидкости Фукорцин, применение лаков Циклопирокс, Лоцерил;
- при развитии поражения – мазь Тербинафин, таблетки Кетоконазол;
- для улучшения питания, активизации кровообращения – физиопроцедуры;
- в запущенном случае – удаление ногтя.
Интересные факты
В тибетской медицине острые и хронические патологии диагностируются по негативным изменениям состояния ногтя определенного пальца руки:
- поражение большого указывает на развитие заболевания неврогенного происхождения;
- деформация указательного свидетельствует о неполадках в работе дыхательных органов и толстого кишечника;
- утолщение или растрескивание среднего — признак болезни тонкого кишечника;
- тусклый цвет безымянного информирует о повреждении одного из органов мочевыделительной системы;
- искривление ногтя на мизинце, появление былых полос и пятнышек — симптом сердечной патологии у мужчин, гинекологической у женщин.
Людмила Шевелева
Врач, фармацевт
Мы собрали самые интересные и важные сведения о взаимосвязи состояния ногтей и внутренних органов. Иметь общее представление об этом, на мой взгляд, должен каждый мастер красоты, работающий с ногтями. Изложенные факты ни в коем случае не должны стать руководством для самостоятельного выставления диагноза и проведения лечения. Ведь организм каждого человека индивидуален. Если у одного выпуклые ногти — врожденная особенность, то у другого признак нехватки кальция или болезни Аддисона. Во всех случаях необходимо обратиться к врачу для тщательного обследования.