Онихолизис и маникюр: рекомендации эксперта
Содержание:
Что такое дуплексное (триплексное) сканирование сосудов?
Дуплексное или триплексное сканирование — синонимы, дуплекс сосудов и триплекс сосудов, ультразвуковое дуплексное ангиосканирование или просто УЗДАС. Это неинвазивный ультразвуковой метод исследования, позволяющий получить двухмерное изображение сосудов с возможностью оценки состояния сосудистой стенки, характера и скорости кровотока по ним. Проще говоря, дуплексное сканирование позволяет диагносту увидеть исследуемые сосуды, оценить места их сужений, закупорок или, напротив, расширенные участки, а также определить наличие в них тромбов, атеросклеротических бляшек, нарушений кровотока. При традиционной методике дуплексного (триплексного) сканирования используются звуковые волны высокого диапазона частот, не воспринимаемые человеческим слухом. Компьютер получает информацию от ультразвукового датчика и преобразует её в двухмерное динамическое изображение на экране монитора.
Дуплекс (триплекс) имеет большие преимущества перед своим устаревшим предшественником — допплером или допплерографией сосудов, популярной в прошлом методикой, позволяющей оценить только направление и скорость кровотока, но не оценивающей структурные изменения стенки и просвета сосудов.
Лечение
Если ноготь был поражен болезнетворными микроорганизмами, то необходимо подобрать эффективное лечение, проконсультировавшись с дерматологом и пройдя обследование.
Врачи назначают терапию:
- медикаментозную;
- народными средствами;
- удаление поражённой ногтевой пластинки;
- физиотерапию.
Медикаментозная
Грибковая инфекция, которая поразила ногти, уничтожается местной противогрибковой терапией с применением мазей и кремов, лосьонов, лаков и спреев.
В этих средствах содержатся антимикотики. Для лечения более серьезных случаев гипертрофического онихомикоза назначаются системные препараты:
- «Кетоконазол».
- «Гризеофульвин».
- «Итраконазол».
- «Тербинафин».
- «Атифин».
- «Амиклон».
- «Бифасам».
- «Батрафен».
- «Бифоназол».
- «Дактарин».
- «Бифосин».
Внимание! Перед приемом любого из препаратов необходимо посоветоваться с дерматологом
Удаление ногтя
Гипертрофическая форма онихомикоза требует аккуратного удаления всех отмерших частичек ногтей.
Такую процедуру можно проводить самостоятельно в домашних условиях, сделав предварительное распаривание рук или ног, либо хирургическим путём в зависимости от сложности протекания заболевания.
Физиотерапия
Для восстановления ногтевой пластинки врачи назначают физиотерапию.
С помощью которой можно вылечить запущенную форму патологии:
- лечение лазером: луч проникает внутрь очага, быстро и безболезненно убивая болезнетворные микроорганизмы;
- электрохимические методы (ионофорез и электрофорез): благодаря специальной процедуре активные вещества медикаментозных средств проникают глубоко в воспаленные ткани.
Видео консультация о лечении грибка ногтей лазером
Дерматолог Юрис Лиелбриедис, доступно объясняет о путях заражения онихомикоза. О профилактике и лечении диодным лазером.
Народные методы
Пластина ногтя, которая заражена спорами и мицелиями грибковых микроорганизмов, может быть вылечена с помощью средств народной медицины.
Однако их рекомендуется применять в комплексе с традиционными препаратами.
К самым эффективным рецептам относятся:
- Чеснок перетирается на мелкой тёрке, настаивается на медицинском спирте в течение 3-х суток, а затем этим средством смазываются воспаленные участки.
- Чеснок растирается в кашицу и заливается небольшим количеством кипятка. Потом смесь взбалтывается и фильтруется. В растворе смачивается ватный диск и делается примочка на 30 минут.
- Мелко измельченные листья мяты заливаются водой, добавляется соль.
- Спиртовая настойка на цветках сирени.
- Настой из травы чистотела для ванночек. Процедура продолжается в течение 10-ти минут.
- Настой из череды используется для ванночек.
- Йод.
Полезное видео
Причины ломкости ногтей и методы их укрепления:
https://youtube.com/watch?v=izBVmwMqAiY
Разрушение ногтей без труда поддаётся лечению. Чтобы возникшие проблемы не повторились снова, не забывайте следить за ногтями, вовремя их обстригать и содержать в чистоте.
Избегайте травм и оградите себя от работы с вредными веществами. Девушкам рекомендуется ограничить себя в применении косметики с содержанием ацетона.
Во время домашней уборки используйте резиновые перчатки, ни в коем случае не подвергайте пальцы и ногти воздействию моющих средств. Если вы обнаружили, что ваши ногти приобретают нехарактерную для них форму, посетите медицинского работника, чтобы исключить варианты серьёзных заболеваний, вызывающих эту патологию.
Клинические проявления ониходистрофии у детей
Койлонихия физиологическая
При физиологической койлонихии ногтевая пластина поперечно и/или продольно вогнута с центральной депрессией, уплощение наблюдается посередине с вывернутым боковым краем. Процесс идиопатический с локализацией чаще всего на большом пальце стопы. У новорожденных самопроизвольно регрессирует, когда ногтевая пластина утолщается с возрастом.
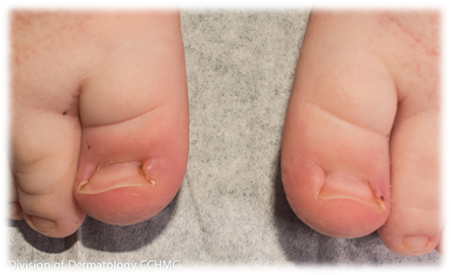
Временная пигментация проксимального валика
Наблюдается светло-коричневая или охристая пигментация, локализация – дорсальная поверхность пальца, может распространяться от проксимального валика до межфалангового сустава. Временная пигментация проксимального валика более типична для темнокожих новорожденных.
Наклонные линии / ноготь «в елочку»
Этот вид физиологической дистрофии характерен для детей в возрасте от 3 до 5 лет. На ногтевой пластине поверхностно располагаются косые линии, которые могут дистально сходиться к центру и образовывать V-образный гребень. У подростков в одной продольной половине ногтя возможно наличие косых линий, на другой половине – продольных. Наклонные линии могут появляться на нескольких или всех ногтевых пластинах. С возрастом они исчезают.
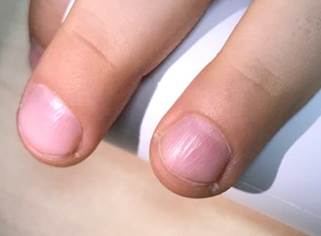
Временная физиологическая онихошизия
Временная физиологическая онихошизия в основном проявляется на больших пальцах рук и ног. Проявляется поперечным и пластинчатым расщеплением на свободном крае. Этот вид дистрофии развивается в раннем младенчестве.
Линии Бо
Линии Бо – это физиологические изменения во время рождения ребенка. Они появляются у 92% новорожденных через четыре недели жизни, а исчезают с ростом через 14 недель, являясь результатом внутриутробной особенности развития и родов.
Важно! В возрасте 5-7 лет дети сталкиваются с такими проблемами, как ногти «в елочку», онихошизис, обкусанные ногти, койлонихия и утолщенные ногтевые пластины первого пальца стопы. Эти возрастные изменения не требуют лечения!
Хирургические методы лечения
Операция по удалению вросшего ногтя является золотым стандартом оказания помощи. Основным показанием к выполнению вмешательства является наличие грануляции и гнойного воспаления. Есть несколько принципов лечения:
-
при впервые появившемся заболевании проводится краевая резекция (удаление части пластины) с удалением разросшихся тканей валика;
-
при врастании, вызванном онихомикозом (грибковым заболеванием) пластина ногтя удаляется полностью с формированием ногтевого ложа;
-
при рецидивирующем врастании проводится резекция с пластикой ногтевого ложа и валика.
Важно понимать, что операция должна сопровождаться мероприятиями по профилактике рецидива, в противном случае высока вероятность повторного заболевания по мере отрастания ногтя. Кроме того, во многих случаях врач сопровождает процедуру назначением лекарственных средств с местным и системным действием, чтобы ускорить ликвидацию воспаления, вылечить грибковые и иные заболевания.. Есть несколько способов удаления вросшего ногтя:
Есть несколько способов удаления вросшего ногтя:
1. Полное. Эта методика почти не используется в современных клиниках. Несмотря на то что с помощью такой операции удается прийти к быстрому облегчению состояния, метод не дает гарантий отсутствия рецидива в дальнейшем. У этого вмешательства есть строгие показания: отслоение ногтевой пластины по всей поверхности после механического повреждения, поражение ногтя грибком.
2. Краевая резекция. Такой подход применяется значительно чаще. Это малотравматичный и эффективный способ, предусматривающий удаление только вросшей краевой части ногтя. При этом процедура сопровождается очищением от грануляций, обработкой тканей.
3. Операция Шмидена. При этом вмешательстве проводится краевая резекция ногтя с разрушением фрагмента ростковой зоны, околоногтевой валик иссекается. Операция предполагает сравнительно больший травматизм, но сводит вероятность рецидива к 5−10%. Показана при рецидивирующих врастаниях.
Краевая резекция может быть выполнена не только с помощью обычного скальпеля. Передовые технологии позволяют минимизировать травмирование тканей и провести процедуру быстрее и эффективнее. Так, использование лазерного луча позволяет выполнить процедуру быстрее, эффективнее и безопаснее. Длится она в среднем от 10 до 30 минут, предусматривает местное обезболивание. Находиться в стационаре после вмешательства необязательно, при хорошем самочувствии пациент отправляется домой.
Прием и противопоказания
Препарат используется для обработки кожи после ожогов разной степени тяжести и локализации. Гнойно-воспалительные процессы с выделением сукровицы лечатся с помощью концентрированного раствора до и после дезинсекции соседних участков кожи. Пиодермия является прямым показанием для использования средства на основе этилового спирта. Метиленовый синий используется при фолликулитах разной степени запущенности. Дерматиты обрабатываются средством с сочетанием антисептических медикаментов не больше одной недели.
Назначать курс терапии препаратом целесообразно при хронических воспалениях: уретрите и цистите. Для лечения воспалений мочеполовой системы спиртовой препарат используется внутрь. Для лечения отравлений, при сильных симптомах интоксикации организма, используют разведенный в воде препарат. Применяют средство в диагностике работы почек и печени. После внутреннего использования моча больного человека окрашивается в характерный синий цвет. Почечная недостаточность не является противопоказанием к приему средства (не чаще двух раз в год).
Беременные женщины используют средство для обработки ран или ожогов на теле. Раствор не всасывается в молоко матери во время лактации, поэтому не вредит плоду. Метиленовый синий не используется для детей с чувствительной кожей и людьми с дерматитами неизвестного происхождения.
Что такое ониходистрофия ногтей
Этим термином называют группу заболеваний, для которых характерно изменение пластины и ногтевых валиков, в результате нарушения обмена веществ и накопления в тканях продуктов обмена. Клиническая картина патологии и типы изменений ногтей многообразны, как и причины, которые их вызывают. К последним относят:
- грибковые заболевания;
- травмы матрицы ногтя;
- нервно-психические расстройства;
- наличие внутренних болезней (эндокринной, кровеносной системы, пр.);
- дефицит витаминов, который вызывает ломкость, расслоение пластины;
- заражение инфекцией;
- кожные патологии;
- плохой иммунитет;
- загрязненная экология.
ВИДЫ ОНИХОДИСТРОФИИ
В зависимости от клинических проявлений врачи-подологи подразделяют заболевание на несколько видов:
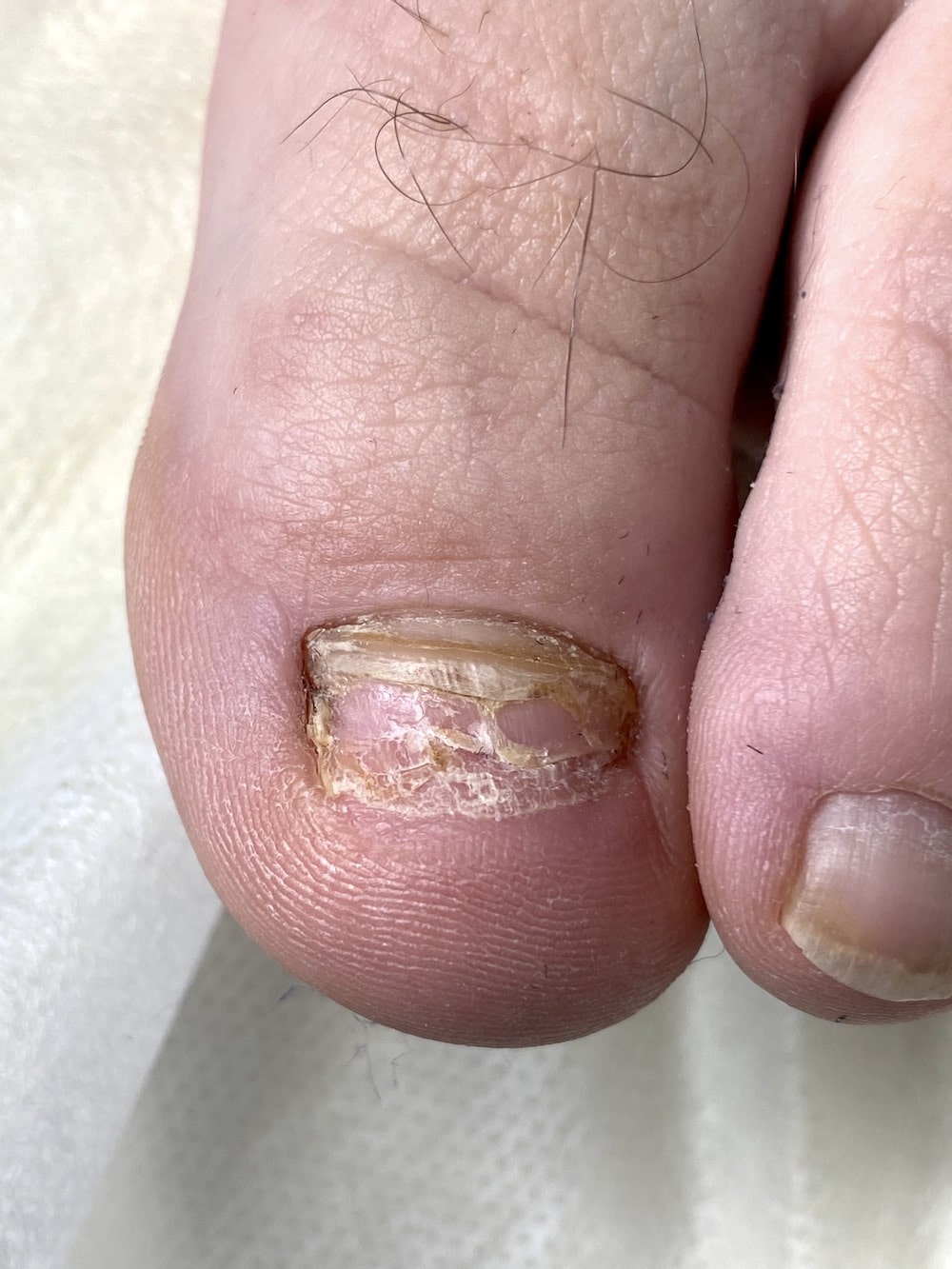
- койлонихия (овальное углубление в ногте);
- онихомадезис (отделение ногтя от ложа);
- микронихия (врожденные маленькие ногти);
- анонихия (отсутствие ногтевой пластины);
- платонихия (плоскость ноготка);
- онихогрифоз (гиперутолщение);
- маникюрная ониходистрофия (углубление от края до края);
- лейконихия: появление полос, мелких пятен);
- онихолизис (медленное отслоение);
- каналиформная ониходистрофия (появление бороздок и ветвей в виде елочки);
- гапалонихия (размягчение и разрушение ногтя);
- онихошизис (поперечное расслоение).
Дисхромия ногтей
Характеризуется изменением цвета ногтевой пластины. Ноготь может полностью поменять цвет, возможно появление отдельных пятнышек и полосок от белого до черного цвета.
Одна из причин – травма ногтя. Серые, коричневые, желтые оттенки возникают под влиянием химических веществ, приема некоторых видов медикаментов.
Изменение цвета иногда происходит как следствие существующей болезни.
Как избавиться?
Обращение к врачу обязательно. Кроме дерматолога может потребоваться консультация эндокринолога, кардиолога, пульмонолога, нефролога. Лечение назначает только врач по результатам проведенного обследования.
Строение ногтевой пластины
Ногти, как и волосы, являются неживой тканью, выполняющей защитную функцию и предотвращающей механические повреждения. Пластина, покрывающая палец, представляет собой роговой слой, который состоит из:
- кератина — от которого зависят плотность и толщина ногтя;
- липидов — благодаря им все слои скрепляются между собой;
- молекул воды — необходимы для увлажнения пластины;
- серы — при её недостатке ногти становятся ломкими, так как этот элемент отвечает за прочность;
- кальция, фосфора, бария, марганца, железа — данные микроэлементы придают пластине здоровый цвет.
Нормальная толщина ногтя варьируется от 0,3 до 0,5 мм. Роговая пластина состоит примерно из 150 слоёв кератина. Ноготь имеет корень, который именуется матриксом, и представляет собой своеобразную луковицу. В ней происходит накапливание кератина, который потом выходит за пределы кутикулы и формирует пластину.
Ноготь также имеет:
- лунулу — данная структура похожа на полумесяц, имеет белый цвет и является зоной между ороговевшими и живыми тканями;
- гипонихий — слой эпидермиса, располагающийся между ложем и пластиной;
- ложе — состоит из соединительной ткани, имеющей нервные окончания и кровеносные сосуды;
- кутикулу — располагается в основании пластины и состоит из множества эпителиальных клеток, защищает корень от проникновения патогенной микрофлоры.
Пластина подразделяется на три главные части: валик (основание), свободный край (отросшая область, выходящая за пределы ложа) и матрикс (корень).
Клетки, из которых состоит пластина, называются онихобластами. Их деление происходит непрерывно. Один ряд онихобластов выталкивает другой. Такой процесс в норме способствует формированию ровного и прочного ногтя.
Изучением строения ногтей, а также заболеваний, которые чаще всего их поражают, занимается наука онихология. При этом специалисты данной области применяют различные виды лабораторных и инструментальных исследований. Онихопатия является разновидностью патологий, которые изучаются в такой науке, как онихология. Заболевание представляет собой дистрофию ногтевой пластины, вследствие нарушения в ней основных процессов деления клеток.
Как лечить грибок
Лечение грибка у детей отлично от той терапии, которая работает у взрослых. Подбирая схему лечения для маленьких пациентов, специалист должен побеспокоиться о том, чтобы она была максимально безопасная, но при э том эффективная. При сложном течении болезни врач может рекомендовать провести полное обследование в условиях стационара, чтобы исключить наличие сопутствующих инфекций и проблем, которые могут вызвать осложнения и препятствовать быстрому выздоровлению.
Медикаментозные средства
Грибковые заболевания кожи у детей лечатся при помощи противогрибковых, противопаразитарных и противовоспалительных препаратов. В зависимости от локализации грибка и запущенности болезни врач может рекомендовать комплексное лечение с использованием нескольких препаратов или же монотерапию.
Комплексное лечение включает в себя следующие препараты:
- противогрибковые;
- гормональные;
- антигистаминные;
- иммуностимуляторы;
- витаминные комплексы.
При этом наряду с таблетками необходимо использовать мази и гели, которые помогут повысить эффективность курса. Грибок у детей на пальцах ног или рук пройдет быстрее, если параллельно с приемом таблеток, которые борются с патогенной микрофлорой внутри организма, использовать средства для местного лечения (мази, гели).
Пораженные места необходимо смазывать 2-3 раза в день (утром и вечером обязательно). Обычно курс лечения длиться не менее месяца. Для системной терапии доктора часто используют препараты: Дифлюкан, Тербинафин, Гризеофульвин.
При лишае у ребенка рекомендуется использовать мази, в составе которых присутствует цинк, деготь и салициловая кислота. В запущенных случаях кожных инфекций, которые развиваются на фоне грибка, может потребоваться гормональная терапия.
Если обнаружены дрожжи на слизистых у ребенка, необходимо в курс лечения включить свечи Монистат или Мицелекс.
Рецепты народной медицины
Ванночки с составом морской соли – эффективное народное средство при грибковой инфекции
Вылечить грибок ногтей на ногах у детей, на руках и микоз на разных частях тела можно используя рецепты народной медицины. Этот метод помимо своей эффективности является безопасным, но при этом длительным. Как лечить грибок у детей народными средствами? Используйте следующие рецепты, которые помогут избавиться от неприятных симптомов без нанесения дополнительного вреда здоровью.
- 20 грамм измельченной травы чистотел заливают литром крутого кипятка, и настоять около час. После этого средство перед использованием дополнительно нагревается. Им смачивают натуральную ткань или ватный тампон и протирают пораженные участки кожи. Если диагностирован грибок у детей на пальцах ног или рук настой используют для ванночек. В него опускают пораженные конечности на 10-15 мин;
- натуральный жидкий мед. Литр меда разводят в 10 литрах воды и используют раствор для примочек к пораженным участкам кожи;
- ванночки из трав. Для приготовления лечебных настоев рекомендуется приобрести в аптеке шалфей, кору дуба, ромашку и зверобой. Каждая трава используется по отдельности. Необходимо взять 20 грамм травы и залить ее стаканом кипятка, далее лекарство доводится до кипения и снимается с огня. После того, как трава настоится на протяжении четверти часа ее можно использовать для компрессов и ванночек;
- ванночки из морской соли. Для приготовления состава берется теплая вода, в которой растворяется 4-5 ложек морской соли. Температуру раствора необходимо подобрать такой температуры, чтобы можно было парить в нем ноги на протяжении 15 минут без сильного жжения и дискомфорта;
- масло чайного дерева работает как мощное противогрибковое и противовоспалительное натуральное средство. Маслом слегка пропитывают ватный тампон и смазывают пораженные участки кожи. Таким образом, хорошо лечится грибок на руках у детей, когда использовать токсичные мази не хочется.
Антигрибковая диета
Мы разобрались, чем лечить грибок ногтя ребенку лучше, но параллельно с местным и медикаментозным лечением доктор посоветует придерживаться специальной диеты, которая поможет победить грибок быстрее. Ежедневный рацион ребенка должен включать в себя:
- свежие овощи и фрукты;
- семечки;
- куриные яйца;
- кисломолочную продукцию.
Минимизируйте сладости и даже в чай старайтесь класть меньше сахара. Вредные продукты и тяжелая жирная пища нанесут дополнительный вред организму и затянут лечение. Желательно полностью исключить из меню ребенка:
- свежую выпечку;
- дрожжевую сдобу;
- сладости;
- молоко.
Эти продукты создают питательную среду для развития патогенных микроорганизмов и тормозят процесс лечения.
Клиника лекарственной токсикодермии
Симптоматика данного вида токсикодермии может быть проявлена по-разному. Кожные высыпания могут иметь вид папул, везикул, эритем, волдырей. Помимо этого, может присутствовать поражение слизистой оболочки рта, гениталий, уретры, прямой кишки. Высыпания на них достаточно болезненны, сопровождаются ощущением жжения и зуда.
Отличительная особенность лекарственной токсикодермии заключается в том, что на одно и то же вещество, спровоцировавшее проблему, у разных пациентов может быть разная реакция. Что касается общей клинической картины, то она следующая:
- ощущение недомогания;
- подъём температуры тела;
- боли в одном или нескольких суставах;
- раздражительность и сбои в работе нервной системы;
- нарушения сна.
Исходя из распространённости симптомов, специалисты выделяют две формы токсикодермии:
| Фиксированная токсикодермия | Распространённая токсикодермия |
|---|---|
| На кожном покрове появляется несколько эритем диаметром до 2-ух до 3-ёх см. Со временем они становятся коричневыми, а в их центре появляется пузырь. Если препарат больше не поступает в организм, эритемы проходят в течение десяти дней. При его повторном проникновении сыпь появляется в тех же областях, а также поражает новые. | Появляются множественные высыпания по всем телу, повышается температура, появляется рвота. Нередко могут быть поражены слизистые оболочки и даже внутренние органы, из-за чего развиваются следующие заболевания:
|
Наши врачи
Тараторкин Валентин Валентинович
Врач — дерматовенеролог
Стаж 22 года
Записаться на прием
Котова Лариса Константиновна
Врач — дерматовенеролог, кандидат медицинских наук
Стаж 25 лет
Записаться на прием
Бурцев Олег Анатольевич
Врач — дерматовенеролог, кандидат медицинских наук
Стаж 24 года
Записаться на прием
Диагностика и лечение лекарственной токсикодермии в ЦЭЛТ
Для того, чтобы точно поставить диагноз, наши дерматовенерологи проводят сбор анамнеза. Помимо этого, они проводят пробы вне организма, не способные привести к развитию тяжёлой формы. Чтобы исключить инфекционную этиологию, проводится бакпосев. Другие виды диагностических исследований предусматривают:
- лабораторные анализы урины и крови;
- ультразвуковое сканирование брюшной полости;
- почек.
Инструментальные методики диагностирования применяют в случае, если имеются подозрения на поражение внутренних органов. Разработка тактики лечения происходит на основании полученных сведений и индивидуальных показателях пациента. Важную роль в ней играет исключение риска дальнейшего воздействия фармакологического препарата, вызвавшего токсикодермию. Это значит, что пациент должен остановить его приём и избегать его в будущем.
Лечение тяжёлых форм токсикодермии предусматривает задействование современных лечебных методик, основанных на обработке крови, приводящейся вне организма пациента. Их называют эфферентной терапией, а их цель — устранить из крови продукты, вызвавшие патологическую реакцию. В зависимости от ситуации это может быть фильтрация плазмы, плазмофорез или гемосорбция. Такие методики применяются исключительно в условиях стационара и требуют дополнительного поддержания работы печени и почек.
Что касается местного лечения токсикодермии, то оно позволяет избавится от сыпи и её проявлений. Для этого применяются специальные мази, дезинфицирующие и вяжущие препараты, подбор которых осуществляется в индивидуальном порядке.
- Ониходистрофии
- Бактериальные инфекции кожи
Лечение народными средствами
Лечить онихошизис в домашних условиях не рекомендуется. Процедуры могут применяться лишь в качестве вспомогательных методик к основным терапевтическим мероприятиям, ведь они не устраняют причины процесса, а при грибковом заражении могут примести к распространению возбудителя на здоровые ногти и мягкие ткани.
- Солевые ванночки. Столовую ложку желательно морской соли растворяют в 500 мл теплой воды. Держать чистые руки в воде в течение 20 минут. После аккуратно вытереть руки, затем смазать руки, особенно ногти и околоногтевые валики, кремом или маслом для рук.
- Маска из пчелиного воска. В растопленный и горячий, но не обжигающий, воск опустить фаланги пальцев с ногтями. Вытащить руки, подержать образовавшиеся восковые шапочки в течение 15 минут. Процедуру повторять ежедневно до отрастания нового ногтя.
- Облепиховое масло. Натирать поврежденные ногти маслом утром и перед сном в течение полугода.










