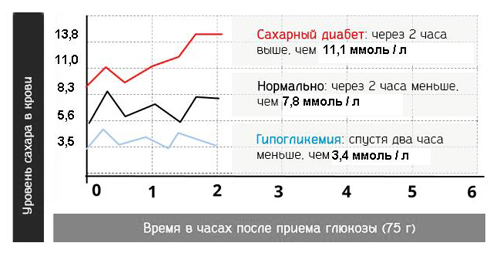
Какой уровень глюкозы в крови считается нормой?
Содержание:
Так что же такое самоконтроль?
Самоконтроль – это комплекс ежедневных мероприятий, который включает в себя:
- измерение уровня глюкозы в крови;
- расчет энергетической ценности рациона, в том числе содержание в нем белков, жиров и углеводов;
- распределение легкоусвояемых углеводов (в граммах, хлебных единицах);
- контроль массы тела (индекс массы тела не должен превышать 25 кг/м2);
- измерение артериального давления;
- знание факторов риска и симптомов, а также профилактики острых осложнений сахарного диабета (гипогликемия и гипергликемия);
- ведение дневника самоконтроля.
Алла Шепелькевич: «Гликемия – очень вариабельный показатель. Ее значения могут меняться каждые пять минут, и, к сожалению, человек чувствует лишь выраженные колебания гликемии, чаще, гипогликемические реакции. В то же время по мере увеличения длительности диабета возможно и полное нераспознавание гипогликемии. Поэтому верным помощником самоконтроля для пациента с сахарным диабетом является глюкометр!».
Почему возникает анемия
Анемия может быть спровоцирована множеством факторов. Часто наблюдается сочетание причин, которые быстро приводят к нарушениям крови. Самыми распространенные факторы развития анемии:
-
особенности диеты. Это наиболее коварная причина. Нехватка продуктов питания, богатых железом, витаминами группы В, может не восприниматься человеком всерьез. Это наблюдается при скудном рационе у женщин, стремящихся сбросить лишние килограммы, необходимости соблюдать определенный стол при заболеваниях ЖКТ и пр.;
-
нарушения функции пищеварительной системы. Даже полноценный рацион не гарантирует отсутствие анемии, если железо не может усваиваться в полном объеме в связи с заболеваниями ЖКТ. Усвоение железа происходит в желудке и верхнем отделе тонкой кишки. Болезни этих органов могут привести к нарушению процесса и развитию ЖДА;
-
заболевания, приводящие к нарушению продукции эритроцитов в костном мозге. К таким болезням относят патологии почек и эндокринной системы, белковое истощение, хронические инфекции, раковые опухоли;
-
гемолиз. Это состояние, при котором эритроциты разрушаются раньше положенного срока. В норме физиологический гемолиз наступает не ранее, чем через 120 суток – столько «живет» эритроцит. При патологических состояниях срок жизни эритроцитов уменьшается, на фоне чего появляется анемия. Это может быть обусловлено длительной лекарственной терапией, инфекционными заболеваниями, ревматизмом, системными недугами (склеродермия и пр.), болезнями почек и др.;
-
хронические кровопотери. Потери крови являются частой причиной анемии. К ним относят обильные менструации у женщин или короткий (21 день и менее) менструальный цикл, частые носовые кровотечения или кровоточивость десен, желудочно-кишечные кровотечения, незаживающие раны у лиц, больных сахарным диабетом, перенесенные операции, роды и пр.
Анемия — это всегда результат развития основного нарушения, поэтому важно получить точную информацию о причинах. Не рекомендуется заниматься самодиагностикой и самолечением
Прием препаратов железа может скорректировать состояние, но не избавит от основного недуга, поэтому будет неэффективным в полной мере и высока вероятность рецидива.
Подход к лечению анемии зависит от того, чем вызвано заболевание. Так, к вторичным причинам развития синдрома относят:
отказ от белковой пищи, голодание в связи с жизненными обстоятельствами или убеждениями. Если человек вынужден или предпочитает отказаться от пищи животного происхождения и не находит им замены по содержанию железа, развивается дефицит и связанная с этим анемия;
беременность. Гормональные изменения, повышенная потребность в витаминах и микроэлементах могут стать причиной дефицита в том числе железа, анемия у беременных женщин развивается достаточно часто
Важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить возможные нарушения;
донорство крови. Несмотря на то что сдача крови осуществляется с учетом безопасной кровопотери, риски развития анемии возрастают
Необходимо проконсультироваться с врачом, если вы выступаете в качестве донора;
профессиональный спорт или повышенные физические нагрузки. Это связано с тем, что мышцы требуют повышенного количества железа. Особенностью этой причины является то, что анемия протекает в стертой форме, ведь обычно спортсмен ведет активный и здоровый образ жизни
Важно обращать внимание на утомляемость, непереносимость привычных ранее нагрузок, одышку.
Побочные эффекты диабета 2 типа
У людей, страдающих данным заболеванием, могут возникать краткосрочные и долгосрочные осложнения, затрагивающие разные органы: сердце, кровеносные сосуды, нервы и глаза, — которые со временем могут приводить к еще более серьезным осложнениям. Эффективный контроль уровня сахара в крови при помощи шприц-ручек или инсулиновой помпы поможет в значительной степени предотвратить последствия диабета.
Вот некоторые наиболее распространенные осложнения диабета 2 типа:
-
Повреждение сердца и кровеносных сосудов
Диабет резко повышает риск возникновения разнообразных сердечно-сосудистых проблем, в том числе коронарной болезни сердца и гипертонии, что может, в конечном счете, привести к инфаркту. -
Повреждение глаз и стоп
Диабет может оказывать существенное влияние на кровеносные сосуды глаз, что может привести к катаракте и глаукоме, а в тяжелых случаях — даже к слепоте. Стопы также часто страдают из-за поражения нервов и плохого кровотока. Поскольку у больных диабетом замедленны процессы заживления ран, любое небольшое повреждение на стопе может быстро перейти в тяжелое поражение. -
Поражение нервов
Высокий уровень сахара (глюкозы) в крови на протяжении длительного времени может повредить капилляры, отвечающие за нервные окончания в конечностях, например, в ногах. В результате, может возникать покалывание или чувство онемения, которое, в конечном счете, приводит к потере чувствительности в пораженных участках.
Если у вас есть какие-либо вопросы относительно осложнений диабета 2 типа, обращайтесь к специалистам команды Medtronic MiniMed Care
К основным признакам гипергликемии относятся:
- полидипсия — постоянная жажда, увеличенная потребность в воде;
- полиурия — частое мочеиспускание;
- запах ацетона изо рта;
- перепады настроения.
Гипергликемия способна вызывать значительные перепады настроения. Повышенный уровень сахара может спровоцировать:
- раздражительность, депрессию;
- слабость;
- сонливость;
- быструю утомляемость;
- сухость во рту;
- сухость кожи;
- медленное заживление ран (происходят серьезные изменения в процессах свертываемости крови, что приводит к кровотечениям и долгому заживлению ран и появлению синяков);
- нарушение зрения (артерии, питающие сетчатку и зрительный нерв, повреждаются при гипергликемии, что приводит к значительному нарушению зрения);
- истончение и выпадение волос;
- аритмию;
- снижение иммунитета;
- половую дисфункцию.
Что показывает
Метаболизм глюкозы в организме человека происходит с помощью инсулина – гормона поджелудочной железы, регулирующего уровень сахара в крови. После еды уровень глюкозы повышается, поэтому инсулин принуждает этот избыток откладываться в адипоцитах в форме гликогена или триглицеридов. Напротив, при резком снижении глюкозы (при голодании) вырабатывается глюкагон, который запускает восстановление глюкозы из гликогена, благодаря чему предотвращается гипогликемия.
Обратная гормональная регуляция должна работать правильно, чтобы обеспечить стабильное содержание глюкозы в плазме. В случае расстройства системы регуляции наблюдается повышение концентрации сахара, избыток которого опасен нарушением функции органов. Поэтому организм старается стабилизировать углеводный уровень с помощью стимуляции выработки инсулина и выделения метаболита с мочой.
Исследование показывает уровень глюкозы в крови, что позволяет провести диагностику сахарного диабета и определить тяжесть его течения.
Подготовка к анализу
Для правильности анализа следует придерживаться следующих правил:
- анализ глюкозы в крови берется натощак (12 часовое голодание);
- не курить перед сдачей в течение хотя бы 0,5 часа;
- накануне избегать приема алкоголя и кофеина;
- исключить стресс и значительные физические нагрузки;
- избегать избыточного употребления углеводной пищи за несколько дней до анализа.
На результат также может повлиять прием лекарственных средств: антидепрессанты, глюкокортикоиды, тиазидные диуретические, препараты салициловой кислоты, эстрогены, эпинефрины, стероидные, пропранолол и антигистаминные.
НЕсахарный диабет. Диабет с нормальным сахаром крови
29.08.201411:43
Да, среди эндокринных заболеваний встречается и такое – НЕсахарный диабет. Специально выделяю «НЕ» большими буквами, чтобы было понятно, что это заболевание не связано с повышением сахара в крови!, но имеет симптомы диабета.Объясню в чём суть: у человека есть признаки диабета, а сахар крови нормальный, есть жажда (повышенная потребность в жидкости), полидипсия (человек может выпить от 4 до 20 и более литров жидкости в день!), есть учащенное обильное мочеиспускание – полиурия (в том числе и ночная, выделяется очень много «осветлённой» мочи), при этом может быть похудение, слабость, головная боль и другие признаки, ухудшение состояния усиливается ограничением жидкости! и может угрожать гиперосмолярной комой.А связано это заболевание с нарушение работы гормона (или его рецептора), регулирующего обмен в организме воды и электролитов (натрия, калия, хлора и др) —антидиуретического гормона (АДГ)!Вырабатывается АДГ в головном мозге, точнее в гипоталамусе, и причин для нарушения его может быть много. В первую очередь, конечно, исключают опухоли. Не менее частой причиной являются воспаления (например, гриппозный энцефалит).АДГ регулирует, чтобы воды в организме всегда было достаточно. При малейшей угрозе обезвоживания гормон задерживает мочеотделение, буквально «выжимая» воду из почечных канальцев и заставляя их вернуть жидкость в организм. Когда по каким-либо причинам гипоталамус вырабатывает мало АДГ или того хуже — совсем прекращает его производить, развивается несахарный диабет. Гораздо реже причиной несахарного диабета является нечувствительность рецепторов почек к АДГ.Диагностировать НЕсахарный диабет бывает иногда непросто, несмотря на его яркую симптоматику: если нарушение АДГ частичное!, признаки заболевания бывают сглажены. И, к сожалению, в России пока не определяется уровень АДГ в крови, поэтому используются дополнительные (косвенные) способы постановки диагноза. Во-первых, сдаётся обычный общий анализ мочи: так как при несахарном диабете снижается работа почек, выраженная в виде снижения плотности мочи ниже 1005 г/л. Для того чтобы понять, что плотность мочи остаётся низкой весь день – сдают анализ мочи по Зимницкому: определяют количество выделенной мочи и плотность каждые 3 часа в течение суток! (всего 8 порций мочи).В норме этот анализ трактуется так: объём выделенной в сутки мочи не превышает 3 литра, плотность её 1003-1030, соотношение дневного и ночного диуреза – 2:1, а соотношение выпитого и выделенного 100 % на 50(80)%, осмолярность мочи более 300 мосм/кг. Осмолярность мочи вычисляется расчётным способом по формуле: (уд.вес мочи – 1000)*33.3 .Во-вторых по биохимическому анализу крови считается осмоляльность крови по формуле: 2*натрия + 2*калия + сахар натощак(ммоль\л) + мочевина. При несахарном диабете осомлярность плазмы повышена (то есть кровь больного очень «концентрирована» солями, почему и возникает жажда), выше 292 мосм\л, кроме этого может быть повышена концентрация натрия – более 145 нмоль\л! Поэтому при заборе крови на биохимический анализ берутся – натрий, калий, мочевина, креатинин, сахар, общий белок, кальций ионизированный, для дополнительной диагностики берут ещё альдостерон, паратгормон.Подсчитывается дополнительно СКФ (скорость клубочковой фильтрации, мл/мин).Иногда точно установить диагноз несахарного диабета амбулаторно бывает сложно, даже по этим анализам и вычислениям, поэтому требуется госпитализация в стационар с проведением пробы с сухоедением или пробы с Минирином. Эти пробы помогают точнее установить не только наличие несахарного диабета, но и его причину. Обязательно поводится МРТ гипофиза.Несахарный диабет может иметь «преходящий» характер, например развиться при беременности (и отступить с её разрешением), или у детей до 1 года жизни (функциональный несахарный диабет).Лечение несахарного диабета определяется той формой диабета, которая будет выявлена: центральная – нарушение выработки АДГ в головном мозге, или почечная (нарушение чувствительности к нормальному АДГ в почках – встречается реже!).Лечение проводится достаточно успешно под контролем плотности мочи и электролитов крови, естественно по самочувствию (препаратами — Минирин, Пресайнекс, Адиуретин, Десмопрессин-при центральном, Гипотиазид при нефрогенном несахарном диабете).При свободном доступе к воде, правильном подборе препарата, у детей с несахарным диабетом не возникает проблем с развитием как соматическим, так и умственным, а у взрослых течение заболевания не отражается на вынашивании беременности, практически не приводит к осложнениям на внутренние органы.
Просмотров:31845
Симптомы повышенного сахара
Повышенный сахар в крови возможно определить, если у человека наблюдаются определенные признаки. Насторожить человека должны следующие симптомы, проявляющиеся у взрослого и ребенка:
- слабость, сильная утомляемость;
- усиленный аппетит и при этом снижение веса;
- жажда и постоянное ощущение сухости во рту;
- обильное и очень частое выделение мочи, характерны ночные походы в туалет;
- гнойнички, фурункулы и другие поражения на кожных покровах, такие поражения плохо заживают;
- регулярное проявление зуда в паху, в половых органах;
- ухудшение иммунитета, ухудшение работоспособности, частые простуды, аллергия у взрослых;
- ухудшение зрения, особенно у людей, которым уже исполнилось 50 лет.
Проявление таких симптомов может свидетельствовать о том, что имеет место повышенная глюкоза в крови
Важно учесть, что признаки повышенного сахара в крови могут выражаться только некоторыми проявлениями из перечисленных выше. Поэтому если даже проявляются только некоторые симптомы высокого уровня сахара у взрослого человека или у ребенка, нужно сдать анализы и определить глюкозу
Какой сахар, если повышен, что делать, – все это можно узнать, проконсультировавшись со специалистом.
Симптомы повешенного уровня сахара
В группу риска по диабету входят те, у кого имеет место наследственная расположенность к диабету, ожирение, болезни поджелудочной железы и др. Если человек входит в эту группу, то однократное нормальное значение еще не означает, что заболевание отсутствует. Ведь сахарный диабет очень часто протекает без видимых признаков и симптомов, волнообразно. Следовательно, необходимо провести еще несколько анализов в разное время, так как вполне вероятно, что при наличии описанных симптомов повышенное содержание все же будет иметь место.
При наличии таких признаков возможен и сахар в крови высокий при беременности
В таком случае очень важно определить точные причины высокого сахара. Если глюкоза при беременности повышена, что это значит и что делать, чтобы стабилизировать показатели, должен объяснить врач
Также нужно учитывать, что ложноположительный результат анализа тоже возможен. Следовательно, если показатель, к примеру, 6 или сахар в крови 7, что это значит, можно определять только после нескольких повторных исследований. Что делать, если есть сомнения, определяет врач. Для диагностики он может назначить дополнительные тесты, например, тест на толерантность к глюкозе, пробу с сахарной нагрузкой.
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
1
Исследование крови на АЦЦП
2
Анализ крови на С-реактивный белок
3
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
- полимиозит;
- дерматомиозит;
- системная красная волчанка;
- смешанное заболевание соединительной ткани;
- склеродермия;
- синдром и болезнь Шегрена;
- синдром Рейно;
- аутоиммунный гепатит
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
Антинуклеарные антитела (другое название — антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска — может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.