Нейтрофилы в крови у женщин. норма по возрасту, при беременности, таблица
Содержание:
Всегда и всюду первые
Причины повышения нейтрофилов не всегда связаны с какой-то патологией. Ввиду того, что данные представители лейкоцитов всегда стремятся быть первыми, то они будут реагировать на любые изменения в организме:
- Сытный обед;
- Интенсивный труд;
- Положительные и отрицательные эмоции, стресс;
- Предменструальный период;
- Ожидание ребенка (при беременности, во второй половине);
- Период родоразрешения.
Такие ситуации, как правило, остаются незамеченными, нейтрофилы повышены незначительно, а анализ в такой момент мы не бежим сдавать.

Другое дело, когда человек чувствует, что заболел и лейкоциты нужны в качестве диагностического критерия. Нейтрофилы повышены при следующих патологических состояниях:
- Любые (какие только могут быть) воспалительные процессы;
- Злокачественные заболевания (гематологические, солидные опухоли, метастазы в костный мозг);
- Метаболическая интоксикация (эклампсия при беременности, сахарный диабет);
- Оперативные вмешательства в первые сутки после операции (как реакция на травму), но высокие нейтрофилы на следующий день после хирургического лечения – нехороший признак (это говорит о том, что присоединилась инфекция);
- Трансфузии.
Следует заметить, что при некоторых заболеваниях отсутствие ожидаемого лейкоцитоза (или еще хуже – нейтрофилы понижены) относят к неблагоприятным «приметам», например, нормальный уровень гранулоцитов при острой пневмонии не дает обнадеживающих перспектив.
Описание
Исследование соскоба шейки матки (экзоцервикс, 1 стекло) — проводится с целью диагностики изменений эпителия экзоцервикса и диагностики ранних предраковых заболеваний и рака шейки матки. Экзоцервикс — это внешняя часть шейки матки, которая соприкасается с влагалищем (вагинальная часть шейки матки).
Цитологичиское исследование соскоба шейки матки помогло спасти жизнь миллионам женщин, так как с помощью этого метода можно обнаружить предрак или рак шейки матки, пока он еще излечим.Факторы риска развития рака шейки матки:
- инфицирование вирусом папилломы человека (онкогенные серотипы HPV16, HPV18, HPV31, HPV33, HPV45 и др.);
- курение;
- хламидийная или герпетическая инфекция;
- хронические воспалительные гинекологические заболевания;
- длительное применение противозачаточных препаратов;
- несколько родов;
- случаи рака шейки матки в семье;
- раннее начало половой жизни;
- частая смена половых партнеров;
- недостаточное поступление с пищей витаминов А и С;
- иммунодефициты и ВИЧ-инфекция.
Скрининг женщин в возрасте 25–64 лет с интервалом 5 лет может привести к снижению смертности на 84%, а скрининг 25–63-летних с интервалом в 3 года — к снижению смертности на 90%. Риск развития инвазивного рака в 5–10 раз выше у женщин, которые никогда не участвовали в скрининге.
Мазок на онкоцитологию рекомендовано сдавать ежегодно при плановом осмотре у гинеколога женщинам, живущим половой жизнью. Показания:Подготовка
У женщин репродуктивного возраста мазок для исследования желательно брать не ранее 5-го дня от начала менструального цикла или не позднее чем за 5 дней до предполагаемого начала менструации.
За 24 часа до взятия необходимо отказаться от использования вагинальных лекарственных средств, спермицидов, лубрикантов, исключить половые контакты. Нельзя спринцеваться накануне сдачи мазка.
В случае наличия визуальной патологии на шейке матки, мазок следует брать независимо от указанных выше факторов.Рекомендации по сдаче исследования
При регулярном профилактическом обследовании всех женщин старше 25 лет (рекомендовано брать анализ ежегодно).
При обследовании девушек моложе 25 лет, которые живут половой жизнью.
Начиная с возраста 25 лет цитологию нужно сдавать каждые 2 года. Если очередной мазок на атипию выявит какие-либо нежелательные изменения, то последующие обследования нужно будет проходить чаще: 1–2 раза в год (в зависимости от обнаруженных изменений).
Интерпретация результатовI. Количество материала.
- Материал полноценный (адекватный) — мазок хорошего качества, содержащий достаточное количество соответствующих типов клеток.
- Материал недостаточно полноценный (недостаточно адекватный) — в материале отсутствуют клетки эндоцервикса и/или метаплазированные клетки, клетки плоского эпителия находятся в недостаточном количестве или клеточный состав скудный.
- Материал неполноценный (неадекватный) — по материалу невозможно судить о наличии или отсутствии патологических изменений шейки матки.
II. Интерпретация результатов.
- Цитограмма без особенностей — эпителиальные клетки в пределах нормы, цитограмма соответствует возрасту, норме.
- Воспалительные изменения эпителия — увеличенное количество лейкоцитов, при инфекции — значительное количество кокков, палочек. Возможно обнаружение инфекционных агентов (с указанием возбудителя), например трихомонады, дрожжей.
- Подозрение на злокачественное образование.
- Отдельные злокачественные клетки.
- Большое количество злокачественных клеток, злокачественное новообразование.
- При выявлении минимальных изменений или при подозрении на злокачественное образование рекомендовано провести обследование на онкогенные серотипы вируса папилломы человека.
Адекватно расшифровать результаты цитологии может только ваш гинеколог. Не спешите самостоятельно интерпретировать результаты мазка, так как некоторые данные могут вас необоснованно напугать.Что может влиять на результат?
- У девушек моложе 20 лет возможны ложноположительные результаты в связи с изменением эпителия на фоне транзиторных гормональных нарушений.
- Подготовка не была осуществлена должным образом: мазки взяты во время менструации и представлены большим числом клеток эндометрия, крови; в препаратах присутствуют сперматозоиды; мазок загрязнен спермицидными и антибактериальными кремами, смазкой с презервативов, гелем для УЗИ; до забора цитологического материала проведено бимануальное исследование (загрязнение материала тальком).
- Не соблюдены условия получения материала и приготовления препарата.
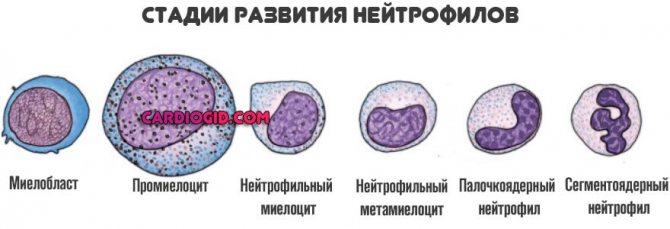
Нейтрофилы
| Нейтрофилы разделены на два класса: сегментоядерные (зрелые формы) и палочкоядерные (незрелые формы). В зависимости от состояние иммунной системы их соотношение может изменяться. | ||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||
Что такое сдвиг лейкоцитарной формулы влево и вправо?
|
Функции нейтрофилов
Как и другие клетки крови, нейтрофилы вырабатываются в костном мозге. (, ) Они составляют самую большую часть клеток крови, вырабатываемых костным мозгом. Они – наши “первые защитники”, играющие роль первой линии обороны от инфекционных организмов, проникающих в организм.
Нейтрофилы появляются первыми в очаге инфекции и воспаления. (, ) Они нападают на чужеродные организмы, “съедая их” с помощью процесса, называемого фагоцитозом, или поглощая в процессе, называемом эндоцитозом. Как только инородный организм оказывается внутри нейтрофила, его “атакуют” ферментами, которые приводят к разрушению врага. Нейтрофилы также помогают регулировать иммунный ответ в целом. ()
В ответ на инфекцию или воспаление циркулирующие нейтрофилы выводят поверхностные молекулы, облегчающие их взаимодействие с активированным эндотелием. Во время воспаления и инфекции нейтрофилы высвобождают медиаторы, которые способствуют формированию последующего иммунного ответа путем модуляции адаптивной функции иммунных клеток. (источник)
Быстрая реакция нейтрофилов на инфекцию делает их первой группой иммунных клеток, которые участвуют в иммунном ответе при заражении или травме. Они производят антимикробные вещества и протеазы (ферменты), которые помогают деградировать и убивать микробов. ()
Нейтрофилы также могут вырабатывать цитокины (CXCL2, CCL3 , IL-6, ФНО-альфа) для поддержания воспалительной реакции организма на инфекцию. (, )
После того как они заканчивают защищать наше тело против патогенов, некоторые нейтрофилы активируют макрофаги (большие белые клетки крови) для того, чтобы те помогли удалить разрушенных микробов и нейтрофилов из организма. Ограниченная продолжительность жизни нейтрофила помогает предотвратить дальнейшее повреждение тканей и избыточное воспаление. ()
Почему понижены нейтрофилы
Если нейтрофилы понижены у ребенка, то это говорит о слабой иммунной системе организма, угнетенной деятельности костного мозга, из-за чего он не может вырабатывать в нужном количестве защитные клетки, об инфекционных процессах.
Низкие значения наблюдаются при следующих состояниях:
- инфекционные заболевания длительного течения;
- болезни неинфекционного происхождения;
- патологии, являющиеся врожденными;
- негативное влияние внешних факторов.
Определить, какой процесс или фактор привел к тому, что анализ показывает заниженное содержание нейтрофильных элементов, можно только путем проведения комплексной диагностики.
Длительные инфекции
Низкий уровень нейтрофилов в крови провоцируют следующие причины:
- острые вирусные респираторные заболевания;
- грипп;
- грибок;
- гепатит у подростков;
- краснуха;
- ветряная оспа.
Эти причины имеют благоприятный прогноз, потому что заболевания поддаются эффективному медикаментозному лечению, после чего уровень нейтрофилов придет в норму.
Неинфекционные болезни
Отсутствие палочкоядерных нейтрофилов либо их недостаточный уровень наблюдается при ряде заболеваний неинфекционного генеза, которые протекают преимущественно в хронической форме. К ним относят:
- анемию различных видов;
- лейкоз;
- тиреотоксикоз;
- артрит;
- врожденные и приобретенные патологии, при которых нарушается функционирование селезенки;
- наличие в организме онкологических новообразований вне зависимости от их локализации;
- поражения сердечной мышцы ревматоидными процессами;
- отклонения в работе поджелудочной железы, например, панкреатит, сахарный диабет.
Данные заболевания и патологические процессы сложны тем, что практически не поддаются излечению. Можно только купировать их обострения, продлевать ремиссии и облегчать состояние пациента. Но нейтрофилов в крови мало, а это значит, что организм ослаблен, иммунная система не может самостоятельно противостоять патогенным организмам, есть риск присоединения вторичных инфекций, из-за чего течение основных заболеваний может усугубляться.
Врожденные патологии
Состояние, когда нейтрофилы понижены у ребенка до года, может указывать на наличие врожденных заболеваний, характеризующихся нарушением процесса кроветворения. Но это случается в достаточно редких случаях. К таким врожденным патологиям, когда нейтрофилы снижены, относятся:
- Агранулоцитоз Костмана. Данная патология имеет агрессивный характер наследования, ее основное клиническое проявление заключается в постоянно заниженном количестве нейтрофилов. Дети, рожденные с таким диагнозом, имеют изначально ослабленный иммунитет, подвержены частым вирусным заболеваниям, медленнее набирают массу.
- Циклическая патология. Характеризуется тем, что с периодичностью в 3 недели — 1 месяц у ребенка уменьшается уровень защитных клеток, но через некоторое время он самостоятельно восстанавливается до нормальных значений. Дети с таким диагнозом имеют склонность к вирусным и инфекционным заболеваниям, но только в тот период, когда происходит уменьшение уровня клеток.
У детей с рождения и до достижения 2-летнего возраста может быть диагностирована доброкачественная нейтропения. Данный процесс характеризуется тем, что концентрация нейтрофилов не достигает показателей нормы, но при этом какие-либо признаки и симптомы отсутствуют, малыш имеет физическое и умственное развитие в пределах своей возрастной нормы.
В случае доброкачественной нейтропении ребенка нужно наблюдать у педиатра, кардиолога и гематолога. В большинстве случаев состояние крови после 2 лет самостоятельно приходит в норму, восстанавливается достаточный уровень нейтрофилов.
Внешние факторы
Низкое число нейтрофилов не всегда является признаком того, что в организме происходят патологические процессы либо есть хронические заболевания. Понижаться концентрация телец может под влиянием ряда внешних факторов. К ним относятся:
- длительная терапия некоторыми медикаментами: антибиотиками, цитостатиками, противосудорожными средствами;
- недостаток в организме витаминов и минеральных элементов;
- внезапное снижение массы тела;
- тяжелые аллергические реакции, в частности анафилактический шок.
Учитывая возможное влияние внешних факторов, определить, что привело к снижению нейтрофильных элементов, только по их количеству невозможно. Чтобы иметь представление об общем состоянии крови, полученный в ходе анализа показатель нейтрофилов рассматривается в совокупности с другими элементами, например, моноцитами и лимфоцитами.
Пониженный уровень нейтрофилов
Одного анализа, показавшего низкое содержание нейтрофилов недостаточно для постановки диагноза
Ваш врач интерпретирует этот тест, принимая во внимание вашу историю болезни и другие анализы, и повторит его при необходимости. Результат, который немного понижен, может не иметь медицинского значения, поскольку число нейтрофилов часто меняется изо дня в день и различается у людей
Аномально низкие уровни нейтрофилов в крови (менее 1,5 ×10*9/л), сохраняющиеся более 6 месяцев, называются нейтропенией. (, ) Стоит иметь ввиду, что число нейтрофилов меньше 2.500 клеток/микролитр может указывать на гиперфункцию иммунной системы при инфекции или аутоиммунном заболевании.
Инфекции
Бактериальные и вирусные инфекции, такие как корь, вирус Эпштейна-Барр, ВИЧ, аденовирус, гепатит и сепсис, являются распространенными причинами низкого количества нейтрофилов. (, , , , )
Аутоиммунные заболевания
Аутоиммунные заболевания, такие как волчанка, ревматоидный артрит, болезнь Крона и диабет 1-го типа, могут снижать количество нейтрофилов. (, , , , )
У людей с волчанкой повышено количество гибели нейтрофильных клеток (через апоптоз). У многих людей с этим заболеванием развивается нейтропения. ()
Дефицит минералов и витаминов
Дефицит витамина B9 (фолата), витамина B12 или меди может препятствовать продукции нейтрофилов в костном мозге. (, , , )
Некоторые виды рака
Различные виды рака были связаны с более низким количеством нейтрофилов, особенно когда раки метастазируют в костный мозг и инфильтруют его. () Костный мозг также может быть поглощен рубцовой тканью (фиброзом) при заболеваниях, например, при миелофиброзе. ()
Лучевая терапия
Лучевая терапия, направленная на костных мозг, способна уменьшить количество нейтрофилов. (, )
Некоторые лекарства
Несколько препаратов могут снижать уровень нейтрофилов, включая антибиотики, противовирусные препараты, противовоспалительные препараты, препараты, используемые для лечения гиперактивной щитовидной железы, и лекарства для химиотерапии. (, , , )
Разрушение уже продуцируемых нейтрофилов
Нейтрофилы, которые были выпущены из костного мозга и циркулируют в организме, могут быть уничтожены несколькими различными способами. Это может происходить при аутоиммунных заболеваниях, при которых вырабатываются антитела против нейтрофилов и приводящие к их разрушению, например, при волчанке.
В то время как инфекции обычно производят повышенное количество нейтрофилов, инфекции с некоторыми вирусами и риккетсиозными инфекциями могут привести к снижению выживаемости нейтрофилов и низкому их количеству.
Генетические нарушения
Некоторые редкие генетические нарушения способны вызывать низкий уровень нейтрофилов, таких, как хроническая доброкачественная нейтропения и циклическая нейтропения. (, , , )
Это редкое состояние, известное как циклическая нейтропения, может быть генетическим или приобретенным и характеризуется прерывистыми периодами низкого количества лейкоцитов, колеблющимися с нормальным количеством лейкоцитов. ()
Другие заболевания и воздействия, способные приводить к нейтропении
- Апластическая анемия (например, при псориатическом артрите)
- Радиационное воздействие
- Миелодисплазия (14)
- Болезнь Аддисона ()
- Подавляющие инфекции (сепсис)
- Брюшной тиф
- Лекарственные реакции: например, на пенициллин, ибупрофен и фенитоин
- Гипергликемия (высокий уровень глюкозы в крови) ()
- Нейтропения Костмана (поражает маленьких детей)
- Идиосинкразия (то есть никто не знает наверняка, почему количество нейтрофилов низкое)
Нейтрофилы и моноцитарные макрофаги – это миелоидные клетки, имеющие общее кроветворное происхождение, которые выполняют как общие, так и отдельные иммунные функции. В ответ на повреждение тканей или инфекцию сначала инфильтрируют нейтрофилы, а затем моноциты. Нейтрофилы первичны для макрофагов при воспалительных реакциях, которые усугубляют атеросклероз. Нейтрофильные внеклеточные ловушки (сети) лежат в основе связи между этими двумя типами иммунных клеток. (источник)
Влияние заболеваний на лейкоциты
Воспалительные процессы в организме человека могут быть как локализированные (очаговые), которые характерны для гноящихся ран, воспалении горла (ангине), пиелонефрите и прочих заболеваниях, выраженных локально, так и генеральзированные. В случаях с генеральзированными воспалениями происходит поражение организма в целом, что наблюдается при развитии сепсиса и различных инфекций в запущенном состоянии. Повышенные нейтрофилы могут наблюдаться при выявлении следующих заболеваний:
- некроз;
- тяжелые ожоги;
- гангренозные патологии;
- раковые опухоли;
- сахарный диабет;
- кожные заболевания;
- отравления;
- тяжелая аллергия;
- болезни мочеполовой системы.
Повышение моноцитов совместно с повышением нейтрофилов, выявленные при тестировании, могут указывать на проявление моноцитарного лейкоза в следствие бактериального заражения.
 Аллергия — причина нейтрофилеза
Аллергия — причина нейтрофилеза
Не все причины вызывающие повышение нейтрофилов в организме обусловлены воспалительными процессами или прочими заболеваниями. Повышенные показатели могут быть результатом сделанной накануне прививки вакцины, могут возникать при применении некоторых лекарственных средств. Свое влияние может оказать стресс и психоэмоциональное состояние пациента или сильные физические нагрузки (спорт, труд на дачном участке), приводящие к утомлению организма.
Изменение химического состава крови при атаках на организм различных вирусов, позволяет врачам установить воспалительные процессы в организме человека и вовремя принять меры к его лечению. Лабораторные исследования крови на нейтрофилы являются основным тестом, дающим возможность получить верные данные.
Внимание! Расшифровкой показателей анализа на нейтрофилы должен заниматься только опытный специалист. https://www.youtube.com/embed/_vcgpLyRJOs. https://www.youtube.com/embed/_vcgpLyRJOs
Понижение сегментоядерных нейтрофилов
Если анализы показывают, что нейтрофилы в крови понижены, то это состояние может стать поводом для переживаний и обращения в больницу. Причиной данного явления может быть активная воспалительная реакция или быстрое прогрессирование инфекции в органах и тканях.
Как правило, снижение числа сегментоядерных нейтрофилов говорит о таких болезнях:
- анемии любой формы;
- серьезная интоксикация химикатами;
- облучение организма радиацией;
- развитие болезней вирусной природы по типу кори, ветрянки или гриппа;
- туберкулез;
- брюшной тиф;
- лейкозы;
- недостаток в организме витаминов группы В;
- язвы органов пищеварительной системы;
- долговременные и частые неврозы, состояние депрессии и эмоциональной напряженности;
- избыточная физическая активность;
- серьезные и долгие переохлаждения.
Из медицинской практики видно, что причинами снижения нейтрофильных лейкоцитов не всегда становится заболевание. Это явление может быть связано с неблагоприятными условиями окружающей среды, длительным употреблением некоторых лекарственных средств (анальгин, пенициллин и др.).
На практике зафиксированы случаи, при которых резкое уменьшение числа нейтрофилов было обусловлено анорексией. Человек принимает осознанное решение отказаться от нормального питания, что вызывает недостаток массы тела и полное истощение.
Врач должен особенное внимание уделить диагностике, если сегментоядерные нейтрофилы понижены у ребенка. Это всегда сигнализирует о наличии серьезного воспаления, нуждающегося в срочном лечении. Зачастую медики назначают еще один общий анализ крови, чтобы убедиться в корректности показаний, играющих большую роль в дальнейшей постановке диагноза
Зачастую медики назначают еще один общий анализ крови, чтобы убедиться в корректности показаний, играющих большую роль в дальнейшей постановке диагноза.
Анализ крови у грудничков
Гематокрит
| Гематокрит – это процентный показатель, который отражает отношение объема циркулирующей крови к объему клеточной массы. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Расшифровка результатов анализа
Лейкоциты в моче: какие показатели считаются нормой (общий анализ)
Норма лейкоцитов в моче устанавливается отдельно для каждой возрастной группы. На количественные показатели, в том числе влияет пол.
| Возраст | Единичные лейкоциты (обнаруживаются специалистом в поле зрения), ед. |
| Девочки (с рождения до 18 лет) | от 0 до 7 |
| Мальчики (с рождения до 18 лет) | от 0 до 5-7 |
| Женщины | от 0 до 5 |
| Мужчины | от 0 до 3 |
Повышенным будет считаться показатель выше 2000 клеток на один миллилитр объема мочи. У женщин норма лейкоцитов в анализе мочи может быть выше — допустимое значение до 4000 клеток.
Повышенное содержание лейкоцитов в моче может быть:
- истинным, связанным с воспалительными заболеваниями внутренних органов;
- ложным (попадание лейкоцитов в мочу происходит из половых органов из-за плохо проведенной гигиены перед сбором биоматериала, в связи с заболеваниями половых органов, к примеру, вульвовагинита у женщин и баланопостита — у мужчин);
- инфекционным (патологии мочевыводящих путей);
- неинфекционным (провоцируется циститом на фоне аллергических реакций, аутоимунными заболеваниями, приемом некоторых лекарственных средств).
Лейкоцитурия может быть незначительной (до 40 клеток в поле видимости), умеренной (выше 40, но не более 100), выраженной (больше ста видимых клеток) и подразделяется на подтипы. Определить точно подтип общим анализом мочи невозможно — требуется дополнительное лабораторное и диагностическое исследование.
Функция нейтрофилов
Основная роль нейтрофилов заключается в защите организма от инфекционных агентов. Взаимодействие бактерий с антителами и системой комплемента приводит к образованию различных хемотаксических агентов. Первоначальный ответ нейтрофилов заключается в миграции в направлении источника раздражения. По прибытии на место инфекции или воспаления нейтрофилы прилипают к стенкам сосудов.
Следующим этапом является миграция через сосудистую матрицу, затем нейтрофилы мигрируют к источнику раздражения тканей. Во время миграции присутствие особых соединений активирует нейтрофилы на борьбу с инфекцией и воспалением.
Самые частые причины повышения уровня нейтрофилов в крови
Палочкоядерный сдвиг
Имеется такое понятие, как сдвиг лейкоцитарной формулы влево. Это означает, что изменяется соотношение между зрелыми и молодыми формами нейтрофильных лейкоцитов в сторону повышения уровня последних.
Сдвиг может быть разной степени. Результат анализа будет зависеть от того, за счет увеличения каких форм происходит сдвиг: палочкоядерных, юных и так далее.
Состояние, когда нейтрофилы повышены у ребёнка и взрослого в крови, называется нейтрофилёз.
Палочкоядерные нейтрофилы повышены могут быть в следующих случаях:
- инфекционный процесс в организме. В связи с нехваткой нейтрофилов в костный мозг, где происходит созревание клеток, приходят сигналы для наработки новых «бойцов». Поэтому не до конца созревшие клетки выходят в кровоток;
- потеря крови стимулирует костный мозг на синтез всех клеток крови, не только лейкоцитов;
- после интенсивной физической нагрузки и стресса;
- после операции;
- беременность.
Всё-таки основной причиной высокой численности этих видов лейкоцитов является воспалительный процесс, с которым они усиленно борются.
При злокачественных патологиях в крови могут появляться почти все формы созревания нейтрофилов, в том числе и бластные клетки.
Высокий уровень сегментоядерных нейтрофилов
Сегментоядерные нейтрофилы – зрелые клетки. Увеличение их количества в крови будет называться смещением лейкоцитарной формулы вправо. Имеется ряд состояний, когда сегментоядерные нейтрофилы повышены в крови у детей и взрослых. К ним относятся:
- дефицит витаминов, необходимых для созревания новых клеток, например, витамина В12 и фолиевой кислоты;
- повышенный радиационный фон в окружающей местности;
- заболевания лёгких;
- патология печени;
- заболевания почек;
- недавнее переливание крови.
Повышение нейтрофилов при беременности
Увеличение количества данной разновидности белых кровяных клеток при беременности считается нормальным. Так как в это время в организме будущей мамы все перестраивается и меняется.
В ответ на появление в организме наполовину генетически чужого ребёнка стимулируется синтез лейкоцитов. Поэтому уровень их может быть повышен. Далее происходит постоянный контроль за различными показателями у беременной женщины, чтобы вовремя заметить отклонения и успеть повлиять на них.
Во время беременности иммунная система матери немного снижается, что делает организм более восприимчивым к различным инфекциям. Повышенное число защитных клеток помогает избежать серьёзных осложнений.
Как повысить гемоглобин после химиотерапии?
Как правило, анемия развивается после многократных курсов химиотерапии и в большинстве случаев не требует срочных мер в виде переливания эритроцитарной массы, как необходимо при обильном кровотечении.
По степени выраженности анемия бывает:
- легкой — гемоглобин на уровне 100-119 грамм на литр, как правило, на самочувствии почти не отражается, если у больного не очень распространенный раковый процесс;
- средняя степень при гемоглобине 80-99 г/л, недостаток переносимого в ткани кислорода проявляется снижением функциональных возможностей организма, возможна одышка при физической нагрузке и слабость с быстрой утомляемостью;
- тяжелой анемия становится при снижении уровня гемоглобина за 80 грамм на литр крови, главным образом, страдает самочувствие, но возможны и объективные нарушения со стороны органов сердечно-сосудистой системы.
Уровень гемоглобина повышают инъекциями эритропоэтинов, приступают к лечению при тяжелой степени. Повышение гемоглобина констатируют после нескольких месяцев лечения только у 60-70% пациентов, особенно эффективны эритропоэтины при анемии на фоне химиотерапии производными платины.
Лечение анемии длительное — несколько месяцев и часто на фоне инъекций препаратами железа. Нет однозначного понимания, меняют ли стимуляторы эритропоэза качество жизни в лучшую сторону, но использование эритропоэтина тоже сопряжено с побочными эффектами, особенно неприятное и опасное — повышение свертываемости крови с образованием тромбов. Из-за вероятности тромбозов стимулятор противопоказан пациентам с ограниченной двигательной активностью и историей тромбозов, не сочетается с КСФ и некоторыми цитостатиками.