Проверка проходимости маточных труб
Содержание:
- Можно ли забеременеть с одной трубой?
- Особенности ЭКО после внематочной беременности
- Функция
- Причины удаления яйцевода
- Трубное бесплодие: что это такое и почему развивается
- Беременность с одной трубой: как не пропустить овуляцию
- Тестирование на ХГЧ и его результаты
- Хирургические процедуры, вызывающие непроходимость маточных труб
- Общие сведения о внематочной беременности
- Как забеременеть с одной трубой: планирование после операции
- Строение женской репродуктивной системы
- Опасность внематочной беременности
- Какие признаки указывают на непроходимость маточных труб
Можно ли забеременеть с одной трубой?
Итак, пришло время ответить на вопрос: Можно ли забеременеть с одним фаллопиевым каналом — конечно, да! Более того, это гораздо проще, чем думает большинство из тех, кто сталкивается с подобной проблемой. Беременность при удалении или перевязки одной из труб может состояться через другую.

Главное условие успешной беременности с одним маточным каналом – вторая должна быть здорова, проходима и полностью готова к выполнению своего естественного алгоритма действий.
Бытует мнение, что после удаления одного яйцевода, шансы забеременеть снижаются на 50%. Однако, эта статистика распространяется не на всех женщин: для некоторых из них вероятность стать матерью сокращается всего на 10-15%.
Возможность наступления желаемого зачатия определяется в индивидуальном порядке, руководствуюсь следующими показателями:
- состояние здоровья пациентки;
- предрасположенность к заболеваниям половой сферы;
- проходимость оставшейся маточной трубы.
Также имеет большое значение, насколько серьезно подошли будущие родители к подготовке к зачатию и соблюлись ли все сроки, рекомендации по планированию беременности после удаления одного из яйцеводов.
Особенности ЭКО после внематочной беременности
При планировании беременности особое внимание уделяют гормональному фону
Важно, чтобы каждый этап цикла сопровождался выработкой соответствующего гормона в достаточном количестве: фолликулярная фаза – эстрогеном, лютеиновая – прогестероном
При отсутствии одного яичника овариальный резерв женщины может быть снижен. Узнать об этом позволяет анализ на АМГ. Если уровень АМГ понижен, шансы на зачатие невысоки. Запас яйцеклеток будет постоянно снижаться и забеременеть естественным путем со временем станет невозможно.
Чтобы зачать женщине без одной трубы, нужно научиться выявлять овуляторные циклы. Они случаются не каждый месяц из-за отсутствия одного канала. Проще всего выявить овуляцию по физиологическим факторам:
- выделения обильные, прозрачные, похожие на яичный белок;
- в момент выхода яйцеклетки немного тянет живот со стороны работающего яичника;
- повышается сексуальное влечение.
Если зачатие прошло успешно, необходимо сразу посетить гинеколога, чтобы убедиться в правильном закреплении плода. Проверка происходит по УЗИ и анализу крови на ХГЧ. Вероятность рецидива внематочной беременности повышена.
Процедура ЭКО проходит по таким этапам:
- Прием гормональных препаратов. С их помощью вызывается гиперстимуляция, чтобы в яичнике вызрело несколько яйцеклеток.
- Пункция. Когда фолликулы достигают зрелости, репродуктолог выполняет пункцию яичников и извлекает яйцеклетки. Они помещаются в питательную среду.
- Сдача спермы. Мужчина сдает генетический материал. Если он бесплоден или качество его сперматозоидов неудовлетворительное, показано использование донорской спермы.
- Образцы анализируются и выбираются наиболее жизнеспособные. К яйцеклеткам подсаживают сперматозоиды, чтобы произошло оплодотворение.
- Культивирование. Оплодотворенные клетки 3-5 дней развиваются в питательной среде. Это позволяет своевременно отбраковать непригодные зиготы.
- Подсадка эмбрионов. Здоровые клетки переносят в полость матки. Чтобы они прижились, врач назначает прием гормонов, способствующих развитию беременности.
Через две недели женщина сдает анализ на ХГЧ, позволяющий подтвердить успешное зачатие. Еще через неделю проводят УЗИ для контроля развития плода. С первого раза положительный результат наблюдается в 30% случаев. Если беременность не наступила, процедура повторяется. При этом взятые в первый раз яйцеклетки можно заморозить для использования в будущем.
Функция
Маточные трубы – это парный орган. Он представляет собой два нитевидных канала, которые идут от матки к яичникам. Длина маточной трубы достигает в среднем 11 см, а диаметр – не больше 0,5 см. После овуляции ворсинки, находящиеся в маточных трубах, захватывают созревшую яйцеклетку и перемещают ее внутрь трубы.
Именно в маточной трубе сливается сперматозоид с яйцеклеткой, после чего образовавшаяся зигота по ней перемещается в матку, где она и будет развиваться. Решение об удалении маточной трубы принимает врач. Показанием для этого обычно является:
- повреждение трубы (во время хирургической операции или какой-либо травмы);
- заполнение полости органа жидкостью, слизью;
- поражение маточных труб вследствие тяжелого воспаления (в этом случае может нарушиться целостность трубы или ее ворсинок, произойти склеивание стенок и т д.);
- наличие спаек, которые невозможно вылечить;
- длительное кровотечение, которое развилось при выполнении сальпинготомии;
- деформации органа, увеличение его в размерах;
- развитие эктопической беременности;
- планирование ЭКО (хотя чаще в этом случае трубы перевязывают).
Как можно понять удаление трубы проводится в крайних случаях. Иногда эта процедура является главным условием для того, чтобы спасти пациентке жизнь. Удаление пораженных труб поможет увеличить шансы на благоприятное протекание беременности после ЭКО.
В целом же беременность с одной трубой отзывы имеет положительные. Она протекает, так же как и у пациенток с двумя яйцеводами. На процессе вынашивания ребенка и родах эта особенность никак не сказывается.
Причины удаления яйцевода
Одна из основных причин удаления яйцевода – это внематочная беременность, в некоторых случаях после нее можно сохранить яйцевод, вследствие повреждения ее реснитчатого слизистого слоя функция продвижения яйцеклетки нарушается, что повышает вероятность возникновения повторной внематочной.
Другими причинами удаления служит развитие спаечного процесса, который осложняется образованием гидросальпинкса, пиосальпинкса. Нередко этому предшествует воспаление, эндометриоз, опухоль. Поэтому прежде чем пытаться забеременеть, нужно обязательно проверить проходимость оставшейся маточной трубы, так как эти процессы могут иметь двусторонний характер. Проверку можно провести с помощью гидросонографии или метросальпингографии.
Трубное бесплодие: что это такое и почему развивается
Трубное бесплодие – состояние, при котором женщина не способна самостоятельно зачать ребенка из-за непроходимости фаллопиевых (маточных) труб.
Возможна ли беременность без труб? Чтобы ответить на этот вопрос, нужно рассмотреть их строение и физиологическое назначение.
Фаллопиевы трубы – орган, расположенный в области малого таза и выполняющий важную функцию в процессе зачатия: его внутренние ворсинки захватывают вышедшие при овуляции из яичника яйцеклетки. Именно здесь они оплодотворяются сперматозоидами. В дальнейшем яйцеклетка направляется по фаллопиевым трубам в полость матки, где происходит ее закрепление.
Есть истории из жизни о беременности без труб, но это единичные и далеко не успешные случаи.
Непроходимость этого парного органа возникает при появлении в его просвете рубцов, спаек или жидкости, которые препятствуют попаданию яйцеклетки в матку, а также в результате его деформации или перегиба из-за наличия спаек в брюшной полости и области малого таза.
Патология связана с такими причинами, как:
- оперативные прерывания беременности;
- инфекции, передающиеся половым путем (особую опасность представляют гонорея и хламидиоз, провоцирующие воспаления фаллопиевых труб);
- гинекологические оперативные вмешательства в анамнезе;
- гормональный дисбаланс;
- гинекологические заболевания (миома матки, эндометриоз, фибромиома).
В некоторых случаях проводят операцию по удалению маточных труб. Такое оперативное вмешательство называют сальпингэктомией или тубэктомией. Оно проводится при патологических изменениях одной или обеих маточных труб, вызванных:
- Внематочной беременностью, сопровождающейся внутренними кровоизлияниями. (внематочная беременность без удаления трубы может возникнуть при необильном кровотечении, если место крепления эмбриона находится близко к выходу из этого органа.)
- Скоплением большого количества крови или гнойного экссудата в их просвете.
- Образованием кист большого размера или грубых спаек, которые невозможно удалить.
- Злокачественными новообразованиями матки или ее придатков.
Случаи беременности после удаления труб единичны за всю историю медицины, и лишь один из них завершился успешным рождением ребенка.
Женщинам, которым был поставлен диагноз «трубное бесплодие», на помощь приходят современные вспомогательные репродуктивные технологии. Беременность без труб возможна благодаря методу экстракорпорального оплодотворения (ЭКО), при котором яйцеклетка оплодотворяется «in vitro», то есть в пробирке, а затем переносится искусственным путем в матку женщины. Такой способ эффективен даже в том случае, если удалены сразу обе трубы, но остался хотя бы один яичник.
Впервые метод ЭКО был испробован в 1978 году, британскими учеными. 25 июля 1978 года появилась на свет «девочка из пробирки» Луиза Браун, которая в 2004 году родила ребенка, зачатого естественным путем. С тех пор искусственный метод оплодотворения широко применяется в случаях женского или мужского бесплодия. Успех ЭКО без маточных труб с первой попытки составляет 35-40%. Результат напрямую зависит от возраста пациентки: чем она моложе, тем больше шансов.
Беременность с одной трубой: как не пропустить овуляцию
Отследить начало овуляции можно несколькими способами:
- исследование матки, ее шейки и яичников посредством УЗИ — сверхчувствительная техника подмечает малейшие симптомы готовности женского организма к зачатию: толщина эндометриального слоя увеличивается до 13 мм, присутствует лопнувший фолликул, начинается формирование желтого тела. Этот вид контроля точен на 100%;
- применение струйных тестов — вспомогательное приспособление есть в каждой аптеке. Стрип-полоски реагируют на повышение лютеинизирующего гормона, который свидетельствует о выходе яйцеклетки из фолликула. Тесты делают в период с первого дня месячного цикла и до наступления овуляции. Женская клетка живет 24 часа, и в эти сутки с вероятностью в 90% происходит зачатие;
- измерение ректальной температуры — довольно информативная методика определения овуляции. Ректальную температуру измеряют в течение месячного цикла и составляют так называемый базальный график после его завершения. Овуляция на графике имеет вид стремительного скачка в середине цикла. Однако точность замеров может исказиться под влиянием простуды или малейшего воспалительного процесса. К тому же этот способ забирает довольно много времени: чтобы «поймать» овуляцию, замер ректальных показателей проводят несколько месячных циклов подряд.

Тестирование на ХГЧ и его результаты
Итак, все современные способы раннего определения беременности по гормональному фону основаны на установлении уровня ХГЧ. Это и анализ крови на ХГЧ, и домашний экспресс-тест любой разновидности.
Анализ крови
Анализ крови на ХГЧ сегодня предлагают практически все платные лаборатории (в обычной государственной поликлинике для диагностики беременности этот анализ, как правило, не делают). Направление от врача для исследования не требуется.
Анализ крови на ХГЧ берут из вены в локтевом сгибе
При оформлении бланка заказа у пациентки могут спросить день менструального цикла. Как уже отмечалось, делать анализ нет смысла в течение первой недели после овуляции (или полового акта, могшего повлечь зачатие), рассчитывать же на 100% достоверный результат можно лишь через 1,5–2 недели после того же события.
Кровь берут из вены, желательно явиться в лабораторию с утра и натощак. Результат анализа будет готов достаточно быстро — в некоторых лабораториях его можно узнать в тот же день после обеда, в других — на следующий день.
Нормы ХГЧ по анализу крови
Трактовать результаты анализа в их связи с нормами ХГЧ по неделям беременности довольно сложно
Как отмечалось выше, рост гормона сильно зависит от индивидуальных особенностей, и важное значение имеет лишь правило «удвоения ХГЧ». Именно поэтому верхняя и нижняя границы уровня ХГЧ настолько далеки друг от друга, имеют место «пересечения» значений между «соседними» неделями
Границы норм ХГЧ по неделям очень широки, это связано с тем, что в большинстве случаев уровень гормона увеличивается в соотвествии с индивидуальными особенностями
Таким образом, для определения факта беременности и её благополучного развития следует руководствоваться минимальным значением «беременного» ХГЧ — 5 мЕд/мл и индивидуальной динамикой роста гормона. Удобно вести подсчёты при помощи онлайн-калькуляторов ХГЧ (пример удачного калькулятора).
После прерывания беременности (выкидыша, чистки, аборта, ликвидации внематочной беременности и т. д.) уровень ХГЧ в крови медленно падает. Иногда анализ на ХГЧ назначается для оценки успешности проведённой манипуляции. Однако норм падения уровня ХГЧ в таких ситуациях не существует — всё индивидуально, зависит от срока и особенностей организма. Отклонением считается последовательный рост ХГЧ после прерывания беременности.
Экспресс-тесты
Все экспресс-тесты, независимо от их формы, стоимости, чувствительности, определяют уровень ХГЧ в моче. Тестирование женщина проводит в домашних условиях, руководствуясь инструкцией к тесту, где в том числе указан и самый ранний срок исследования (как правило — первый день задержки, но есть тесты, которые показывают беременность и за несколько дней до неё).
Увеличивающийся уровень ХГЧ отражается на яркости тестовой полоски, однако врачи не советуют паниковать, если тесты «не ярчают» — бывают индивидуальные особенности мочевыводящей системы
Результаты однократного тестирования экспресс-тестами не рассматриваются медиками, как 100-процентное подтверждение беременности или её отсутствия (в отличие от анализа крови). Ведь роль здесь играет множество факторов — от срока тестирования (минимальный порог уровня ХГЧ может не позволить тесту показать существующую уже беременность), соблюдения всех других условий тестирования, качества самого теста до особенностей мочевыводящей системы конкретной женщины.
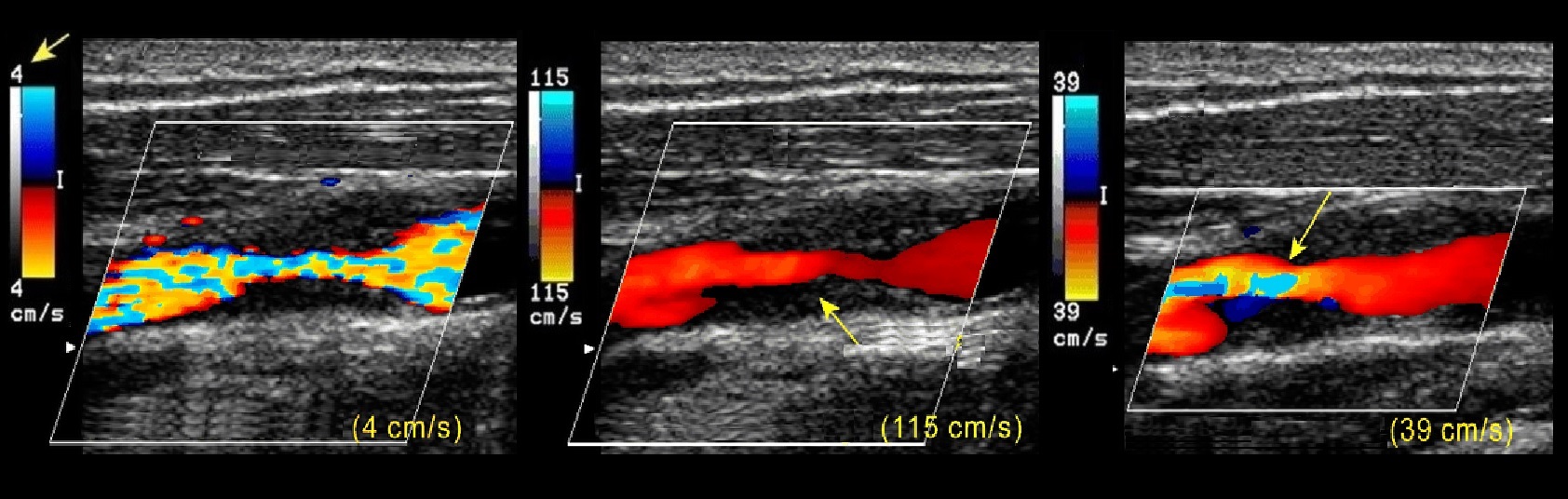
Хирургические процедуры, вызывающие непроходимость маточных труб
Общие сведения о внематочной беременности
При нормальной беременности плодное яйцо, выходя из фаллопиевых труб, прикрепляется к матке, где остается развиваться вплоть до самых родов. В случае с патологической беременностью, оно просто «останавливается» по дороге, таким образом нарушая правильный механизм. Оплодотворенная яйцеклетка может поселиться где-угодно, например, в яичниках, маточных трубах и даже брюшной полости.Больше трети зафиксированных случаев развития этой патологии так и не удалось объяснить. К основным факторам риска относят онкологические заболевания женских половых органов, воспалительные процессы и инфекции, гормональные сбои и хирургические вмешательства, однако могут быть и другие причины.Самой распространенной является трубная беременность, так как в маточных трубах чаще всего развивается плодное яйцо, не сумевшее добраться до нужного места. Природой устроено так, что после оплодотворения яйцеклетки, на ее поверхности появляются ворсинки, при помощи которых она цепляется за нужную ей поверхность. Если маточные трубы работают плохо и не могут вытолкнуть плодное яйцо в матку, оно остается внутри труб и начинает там развиваться или же прикрепляется к другому органу.
Это в свою очередь приводит ко внутреннему кровотечению, которое сопровождается сильной тошнотой, головокружением и потерей сознания
Как раз поэтому важно своевременно проходить консультацию у врача, чтобы контролировать здоровье будущей роженицы и в случае необходимости приступить к прерыванию эктопической беременности
Как забеременеть с одной трубой: планирование после операции
Первое правило планирования беременности после удаления одной маточной трубы — воздержание от попыток зачать в первые 6 месяцев. Нужно чтобы после хирургического вмешательства организм и вся репродуктивная система восстановились. Для контрацепции врачи рекомендуют не использовать спираль, способную спровоцировать образование спаек. Более безопасными считаются оральные контрацептивы, не способные вызвать привыкания.
Рекомендованный срок восстановления после операции в 6 месяцев может изменяться в зависимости от сложности проведенной операции и последствий. Так, например, если кроме удаления одной трубы, вторую очищали от спаек, приступать к зачатию можно будет через 3-4 месяца.
Удаление спаек в малом тазу позволяет планировать беременность спустя месяц после менструации. Если удалялась миома или киста, продолжать попытки зачать ребенка можно только спустя 7-8 месяцев. Если причина хирургического вмешательства эндометриоз, потребуется пройти курс восстанавливающей терапии и только после этого переходить к попыткам забеременеть.
В любом случае в период восстановления женщина может проходить обследование, сдавать анализы для определения состояния организма и назначения правильной восстанавливающей терапии. Обязательными являются анализы:
- на хламидиоз;
- на гонорею;
- на наличие воспалительных процессов;
- на проходимость труб.
При обнаружении проблем по любому из пунктов, назначают лечение. Если проходимость трубы ограничена спайками, проводят лапароскопию. Обязательным является обследование малого таза на предмет наличия патологий.
Кроме анализа рабочего состояния репродуктивной системы, женщина должна проконсультироваться с эндокринологом. Нужно понимать, что внематочная беременность с удалением трубы — серьезная встряска для организма и прежде чем предпринимать попытки повторного зачатия, необходимо убедиться в полном его восстановлении.
По результатам обследования врач обозначит возможные риски, поможет правильно спланировать будущую беременность не только с одной трубой, но и с одним яичником. Обычно для повторного зачатия после восстановительного периода женщине выделяют 1-1,5 года. Если все попытки не дадут результата, врач порекомендует пройти дополнительное обследование.
Причиной неспособности забеременеть может стать рубцевание в работающей железе, вновь образовавшиеся спайки, либо гормональная проблема, ранее не обнаруженная при обследовании. В таких случаях удаляют рубцы, проводят повторную лапароскопию, назначают поддерживающую гормональную терапию.
Строение женской репродуктивной системы
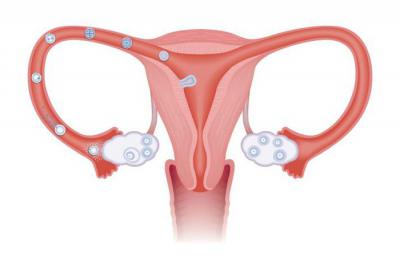
В первую очередь следует понимать, для чего нужна маточная труба, чтобы ответить на волнующий вопрос. Итак, женская репродуктивная система состоит из влагалища, матки, маточных труб и яичников. Маточные трубы с яичниками составляют придатки матки. Последняя обычно защищена слизистой пробкой, которая предотвращает попадание внутрь нее сперматозоидов. Эта пробка размягчается в период овуляции и менструации. В указанные периоды сперматозоиды способны проникать из влагалища в полость матки. Яйцеклетка начинает свое путешествие из яичника и движется по маточной трубе к матке, где и контактирует со сперматозоидом. То есть маточная труба является единственным местом, где встречаются яйцеклетка и сперматозоид.
Итак, если женщине удалили одну трубу, можно ли забеременеть? Несомненно, да! Но шансы снижаются на 50%, так как за цикл только один яичник выпускает созревшую яйцеклетку. А значит, не каждый месяц будет выделяться яйцеклетка именно тем яичником, который имеет маточную трубу.
Опасность внематочной беременности
Не стоит думать, что можно родить после внематочной беременности, врачи не позволят оставить эмбрион. Иное решение может грозить серьезными последствиями для организма женщины, такими как бесплодие, опасность повторного случая беременности вне матки, появление спаек в малом тазу, воспалительных процессов или сильному внутреннему кровотечению, которое в критических случаях может повлечь смерть.
В таких случаях врачи оказываются в экстренной ситуации, и в зависимости от общего состояния женщины и степени повреждений маточной трубы принимают то или иное решение. Так, например, это может быть выдавливание или отсасывание эмбриона, удаление поврежденного участка трубы и сшивание концов (или только извлечение эмбриона при его малых размерах), удаление трубы полностью, введение специального растворяющего препарата.
После внематочной беременности можно забеременеть только при условии проведения правильной реабилитационной терапии и отсутствия малейших инфекционных процессов.
Тем не менее, главный человек, которому вы должны задать вопрос после внематочной беременности, когда можно беременеть в следующий раз – ваш лечащий врач. Только после прохождения полного курса гормонального лечения и физиотерапии, вы можете вновь приступать к планированию семьи. А иначе, вы рискуете никогда не познать радость материнства, ведь риск повторной аномалии очень высок.
Какие признаки указывают на непроходимость маточных труб
Патология может никак не проявлять себя на протяжении многих лет и даже десятилетий. Зачастую встречается именно скрытое течение этого заболевания. Если в анамнезе присутствуют инфекционные или неинфекционные воспалительные процессы органов репродуктивной системы у женщины, то отмечаются следующие симптомы непроходимости маточных труб:
- болезненные ощущения в нижних отделах живота;
- патологические изменения во влагалищных выделениях (изменение цвета, запаха);
- болезненные менструации;
- интенсивнаяи значительная потеря веса (при опухолевых процессах).
Все эти признаки являются косвенными, и для постановки достоверного диагноза и определения причинытребуются дополнительные исследования.
Жалоба пациенток на невозможность забеременеть наиболее характерна и распространена при этой патологии и является ориентиром для появления подозрений у гинеколога на трубную непроходимость.
Почему развивается патология?
Непроходимость маточных труб – этополиэтиологическое заболевание, т.е. существует множество причин и предрасполагающих факторов, способствующих его возникновению.
Статистика практической гинекологии сообщает, что самым распространенным фактором нарушения проходимости является образование спаек в полости малого таза и/или в просвете самих фаллопиевых труб.
Спайки развиваются по многим причинам:
- после перенесенных инфекционных и/или воспалительных болезней органов репродуктивной системы женщины (сальпингит, оофорит и др.);
- после оперативных вмешательств в полости малого таза, на внутренних половых органах;
- хронические воспалительные болезни матки, маточных труб;
- врожденные пороки формирования и аномального строения органов репродуктивной системы и малого таза.
Также объемные опухоли фаллопиевых труб, яичников, матки или других близлежащих органов могут способствовать сдавлению и нарушению проходимости труб.
Виды заболевания
Существует множество видов трубной непроходимости. Эту патологию классифицируют в зависимости от:
Стороны поражения:
- одностороннее (слева или справа);
- двустороннее.
Уровня обтурирования просвета в:
- интрамуральном участке;
- перешейке;
- извилистой части;
- областиворонки.
Степени закрытия просвета:
- частичная непроходимость маточных труб;
- полная непроходимость маточных труб.
Причины непроходимости маточных труб:
- анатомическая непроходимость (из-за механического перекрытия просвета: при отеке слизистого слоя, сдавлении опухолью, вследствие роста и увеличения объема полипа и т.д.);
- функциональная непроходимость (не наблюдается структурных изменений со стороны труб).
Чем грозит и на что влияет непроходимость маточных труб
Прогноз этого заболевания напрямую зависит от его причины. При воспалительных процессах состояние будет постепенно ухудшаться, нарастать болезненный синдром и другие проявления.
При опухолевом процессе все обстоит гораздо серьезнее. Неконтролируемый рост опухоли, перерождение новообразования из доброкачественного в злокачественное зачастую ведет к летальному исходу.
При отсутствии лечения трубной непроходимости с большой вероятностью оплодотворение и дальнейшая беременность станут невозможны.
Диагностика непроходимости маточных труб
Диагностические мероприятия включают:
- рентгенологическое исследование органов малого таза с контрастом;
- УЗИ (наиболее распространенное обследование, на котором видно состояние маточных труб и их непроходимость);
- Эндоскопическое обследование (наиболее информативное и показательное). Это может быть:
- Гистероскопия — введение специального аппарата с камерой в полость матки с дальнейшим ее продвижением к яйцеводам.
- Лапароскопия при непроходимости маточных труб— введение эндоскопа (камеры) в полость таза.
Все эти способы дают наглядное представление о состоянии репродуктивных органов женщины, в частности маточных труб. Позволяют не только определить наличие непроходимости, но и выявить причину развития патологии.
После получения необходимых данных специалист проводит анализ на проходимость маточных труб. При подтвержденном диагнозе подбирается индивидуальное лечение.