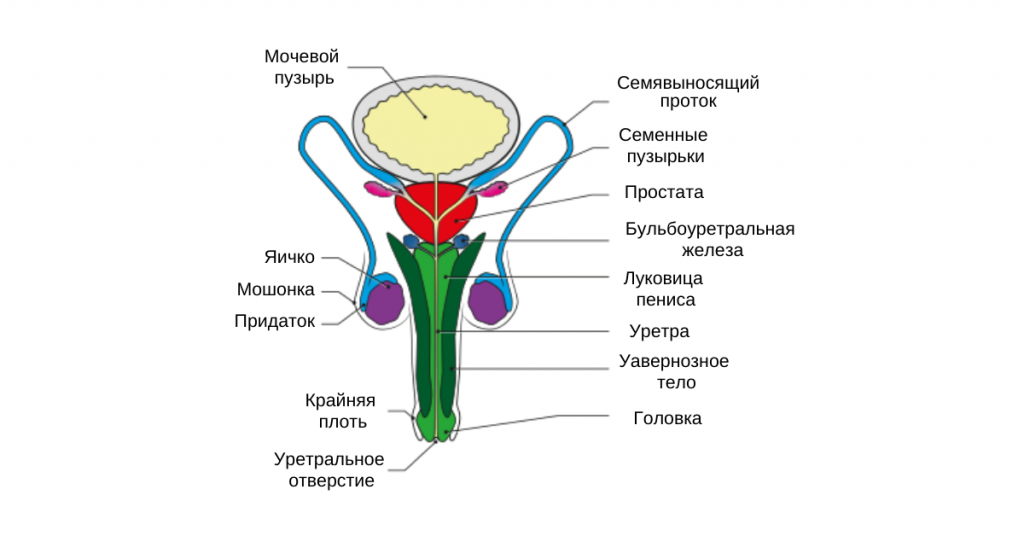
Анатомия мужчины
Содержание:
Лечение мужского бесплодия
Лечение бесплодия зависит от первопричин, стадии заболевания и индивидуальной переносимости лекарственных препаратов. Мы применяем методики, которые позволяют в кратчайшие сроки достичь восстановления у пациента репродуктивных способностей. Лечение бесплодия – это комплекс мер, включающий медикаментозную терапию, физиотерапию, иглорефлексотерапию и т.д.
При обнаружении инфекций, передающихся половым путем (ИППП), проводится комбинированный курс лечения бесплодия. При отклонениях в гормональной сфере назначаются специальные лекарственные препараты. Для улучшения качественных показателей спермы потребуется принимать иммунокорректоры, витамины, гомеопатические препараты.
Если диагностика выявила, что на пути сперматозоидов возникают препятствия (например, при варикоцеле или паховой грыже), может потребоваться хирургическое вмешательство. Варикоцеле – одна из самых часто выявляемых причин мужского бесплодия. Такие проблемы лучше выявлять и устранять в подростковом возрасте, для чего требуется регулярное посещение мужчиной уролога, начиная с детского возраста.
В ситуациях, когда сперматозоиды недостаточно подвижны и жизнеспособны или имеют аномалии в строении, прибегают к методам искусственного оплодотворения (отзывы о лечении бесплодия сегодня говорят о популярности данного метода).
Общие принципы лечения мочевых инфекций
- Антибактериальная обработка.
- При выборе препарата и способа его применения учитывается:
- лекарственная чувствительность штамма бактерий;
- переносимость препарата пациентом;
- тяжесть инфекции;
- медицинские затраты.
- Симптоматическое лечение в зависимости от вида недуга:
- постельный режим;
- регулярное и полное опорожнение мочевого пузыря;
- обезболивающие, спазмолитики;
- прием жидкости (диурез более 1,5 л в сутки);
- отказ от нефротоксических препаратов.
Прием жидкости
Основная цель антимикробного лечения – устранение патогенных бактерий и предотвращение рецидивов ИМП. Лечебные процедуры дифференцируются в зависимости от тяжести инфекции и чувствительности бактерий к применяемым препаратам.
В настоящее время у нас есть ряд лекарств, которые особенно полезны при лечении ИМП. К ним относятся антибиотики, фторхинолоны, химиотерапевтические агенты (например, Бактрим, Уротрим, Биспетол) и растительные препараты.
Основной принцип противомикробного лечения – провести антибиотикограмму бактерий, выросших из воспаленного участка, и провести целенаправленное лечение. В случае острых инфекций с неприятными признаками, высокой температурой и общими симптомами урологи в качестве препаратов первого ряда назначают антибиотики широкого спектра действия, действующие на грамотрицательные бактерии. В этих случаях все чаще рекомендуется использование фторхинолонов.
Пациент должен сдать мочу на бактериологический анализ и антибиотикограмму перед началом лечения, а также через 2, 14, 30 дней после начала лечения. Если есть подозрение на сепсис мочи во время пика лихорадки, берется кровь на посев и антибиотикограмму, и дополнительно начинается лечение двумя антибиотиками широкого спектра действия.
Антибиотикограмма
Простатическая уретра
Простатическая уретра — самая широкая часть мужской уретры. Она около 3 см длиной и проходит через предстательную железу от основания к верхушке. При этом основная масса железы оказывается кзади от уретры и лишь 1/5 ее располагается впереди уретры. Как проекция мочеиспускательного канала на задней поверхности железы имеется центральная бороздка, разделяющая ее на правую и левую доли. Семявыбрасывающие протоки ограничивают расположенный между ними перешеек, или срединную долю, которая обычно не выявляется и отчетливо увеличивается только при различных патологических процессах. Простатическая уретра разделена примерно на одинаковой длины за счет открытого кпереди тупого угла, сформированного задней стенкой в средней точке между верхушкой простаты и шейкой мочевого пузыря. Угол отклонения около 35°, он может варьировать и имеет тенденцию к увеличению у мужчин с гиперплазией предстательной железы. Простатическая уретра лежит ближе к передней, чем к задней поверхности простаты. Самая ее широкая часть находится в середине, а самая узкая внизу, прилегая к мембранозной части. На поперечном сечении она имеет полулунный контур с выпуклой частью к вентральной поверхности.
Характерная форма полумесяца, видимая на поперечном разрезе, образуется благодаря присутствию на задней стенке узкой, расположенной по средней линии, протяженной складки, сформированной возвышенностью мышечной оболочки и подлежащих тканей, названной уретральным выступом. На каждой стороне выступа имеются углубления, названные простатическими синусами, основания которых прободают открывающиеся простатические протоки. Примерно на середине уретрального выступа находится семенной бугорок, формирующий возвышение, с протяженным устьем простатической маточки на вершине. С каждой стороны маточки открываются устья двух семявыбрасывающих протоков. Простатическая маточка слепо заканчивается дивертикулом около 6 мм длиной, который идет вверх и назад в пределах простаты.
Препростатическая уретра — это короткий сегмент, лежащий между шейкой мочевого пузыря и основанием железы и окруженный муфтой гладкомышечных волокон, формирующих препростатический сфинктер.
Между слизистой оболочкой и мышечным слоем препростатической уретры находятся довольно разветвленные периуретральные (подслизистые, внутрисфинктерные) железы, выводные протоки которых открываются непосредственно в уретру. Препростатический сфинктер функционирует во время эякуляции для предотвращения ретроградного тока семенной жидкости из дистального сегмента уретры. Он может также находиться в состоянии постоянного повышенного тонуса, обеспечивая закрытие препростатической уретры, тем самым участвуя в удержании мочи. Препростатический сфинктер хорошо сформирован в задней части уретры, но спереди его волокна не образуют законченного кольца, оканчиваясь в пределах фибромускулярной стромы передней стенки.
Тонкие пучки гладкомышечных клеток также проникают в центральную часть выступа и становятся продолжением мышечной оболочки семявыносящих протоков. Проксимально эти мышечные пучки тянутся от поверхностного треугольника вдоль задней стенки препростатической уретры. Ниже устьев семявыбрасывающих протоков дистальная простатическая уретра имеет тонкую оболочку гладкомышечных волокон, состоящую из циркулярных и продольно ориентированных мышечных пучков, которые продолжаются в виде полос и проникают в предстательную железу. Сегмент дистальной уретры также окружен сфинктером, сформированным из малого диаметра поперечно-полосатых мышечных волокон, разделенных соединительной тканью, которые являются проксимальной частью наружного уретрального сфинктера, находящегося дистально от верхушки простаты. Сфинктер в пределах предстательной железы не сформирован полностью по заднелатеральной поверхности, где полуциркулярные волокна, проникая в предстательную железу, заканчиваются в ее строме.
Гистохимические исследования показали, что наружный уретральный сфинктер состоит примерно на 2/3 из медленно сокращающихся мышечных волокон и на 1/3 из быстро сокращающихся волокон. Считается, что медленно сокращающиеся волокна участвуют главным образом в удержании мочи. В то время как быстро сокращающиеся мышечные волокна функционируют, когда внезапно повышается внутрибрюшное давление, например при кашле или чихании, а также при опорожнении уретры в конце мочеиспускания.
Диагностику и лечение простатита можно провести в нашей клинике Евромедпрестиж
Подготовка к МРТ мочевого пузыря
Для прохождения диагностической процедуры выберете одежду свободного кроя без металлических компонентов
Исследование чаще проводят в плановом порядке. Подготовка к МРТ способствует получению более качественных изображений.
Мочевой пузырь прилегает к кишечнику, поэтому усиленная перистальтика последнего на фоне гнилостно-бродильных процессов будет препятствовать визуализации и приведет к появлению артефактов на пленках. За 2-3 дня до диагностической процедуры необходимо соблюдать особый режим питания. Диета подразумевает ограничение потребления углеводов и отказ от продуктов, содержащих большое количество клетчатки:
-
кондитерских изделий, шоколада, какао;
-
черного хлеба, сдобной выпечки;
-
сырых овощей (картофеля, томатов, капусты, бобовых) и фруктов (абрикосов, бананов, яблок, ананасов, цитрусовых);
-
семян и орехов;
-
грибов;
-
жирного мяса, рыбы;
-
масла, сметаны;
-
маринадов, специй копченостей, полуфабрикатов и пр.
Исключают напитки, усиливающие перистальтику:
-
молоко, простоквашу, сливки;
-
свежевыжатые соки;
-
квас, кисель;
-
лимонад, газированную воду;
-
алкоголь;
-
крепкий чай и кофе.

В день перед исследованием предпочтительнее употреблять изделия из рубленных куриных/индюшачьих грудок, крольчатины, овощи на пару, ненаваристые бульоны, сухое печенье, несладкие компоты
Подготовка к МРТ мочевого пузыря подразумевает использование щадящих термических способов обработки продуктов: жарение во фритюре (с большим количеством кипящего жира), на открытых углях недопустимы. На диагностическую процедуру необходимо явиться после 4-6 часового голода.
При нерегулярном опорожнении кишечника и проблемах с пищеварением врач может назначить спазмолитики, сорбенты, средства от вздутия живота, ферменты, слабительные, очищение с помощью клизмы.
Если запланирована МРТ с контрастированием, допустим легкий перекус за 20-30 минут до начала диагностики: мера направлена на предотвращение вегетативных реакций — тошноты, слюнотечения, головокружения и др. Женщинам в период лактации рекомендовано сделать запас молока на 2-3 кормления.
Мочевой пузырь смотрят в наполненном виде, что обеспечивает расправление складок и лучшую визуализацию изменений. Для этого за 2 часа необходимо воздержаться от походов в туалет и за 40 минут дополнительно выпить 350-500 мл воды без газа.
Не забудьте взять направление, паспорт, результаты предыдущих исследований, касающихся заболевания — УЗИ, цистоскопии, внутривенной урографии и пр.
Что такое мочевыделительная система и как она работает?
Мочевой тракт представляет собой непрерывную систему полых органов, основной функцией которой является образование, сбор, транспортировка, хранение и выведение мочи.
Мочевыделительная система делится на верхний и нижний отделы. Верхняя мочевыделительная система состоит из почек и трубки, называемой мочеточником, которая транспортирует мочу из почки в мочевой пузырь.
Нижняя мочевыделительная система состоит из мочевого пузыря и другой трубки, называемой уретрой, которой заканчивается мочевыделительная система, она транспортирует мочу из мочевого пузыря наружу.
Функция мочевыделительной системы состоит в том, чтобы обеспечить выведение продуктов метаболизма из организма человека, регулировать водно-солевой баланс, а также хранить и транспортировать мочу.
Мочевая система работает в комплексе с легкими, кожей и кишечником, поддерживая баланс химических веществ и воды в организме. Взрослые выделяют от 800 до 2000 миллилитров мочи в сутки при обычном питьевом режиме потребления воды в сутки, а это 1.5-2 литра. Некоторые факторы влияют на повышение образования мочи в организме. Например, некоторые виды лекарств, такие как диуретики (мочегонные препараты), которые иногда используются для лечения высокого кровяного давления. Напитки, такие как кофе и алкоголь, также могут вызвать увеличение количества выделяемой мочи у некоторых людей.
Массаж простаты: заблуждения и реальность
Если под термином массаж простаты принять любое опосредованное механическое воздействие на предстательную железу, то можно выделить следующие его варианты:
- Простая интимная стимуляция. Используется сексуальными партнерами в качестве дополнительного источника полового возбуждения, получения более ярких эротических эмоций и впечатлений. Проводится при помощи пальцев рук – мануально, либо при помощи специальных приспособлений. Может считаться признаком высокого уровня интимного доверия. Технически заключается в механическом воздействии на заднюю поверхность железы и стимуляции анального кольца и ампулы прямой кишки. Основной риск заключается в том, что, ввиду отсутствия навыков и знаний, есть риск травматизации органа и занесения инфекции, а также причинения боли. По своей сути массажем не является.
- Диагностический массаж простаты. Является одним из основных и обязательных методов полноценного урологического обследования. Всегда проводится специалистом с соблюдением стандартной общепринятой техники. .Цель – получение простатического секрета для его инструментального и лабораторных анализов и других тестов. Но он не проводится при острых формах патологии или иных противопоказаниях.
- Лечебный массаж простаты. Является лечебной манипуляцией, которая проводится специалистом. Имеет определенный общепризнанный алгоритм осуществления. В качестве метода лечения назначается по показаниям, вне острой фазы заболевания. Длительность и количество процедур . При хроническом простатите данная процедура носит профилактический характер: улучшает функционирование органа и снижает частоту рецидивов.
Любое механическое воздействие на ткани предстательной железы является потенциально крайне опасным, рискованным и невозможным при следующих состояниях, вне зависимости от того, кто проводит воздействие – врач, партнерша или сам мужчина:
- субфебрильная температура или любая температурная реакция, если неизвестна её точная причина;
- острый бактериальный простатит, либо клиническое обострение хронической формы;
- мочекаменная болезнь с состоянием после «отхождения камней или песка»;
- геморрой, особенно при значительных объемах узлов, указание на имевшее место геморроидальное кровотечение;
- трещины прямой кишки, воспалительные местные реакции, кровотечение из имеющихся трещин;
- кисты и камни в тканях простаты любой локализации и генеза;
- мочеполовые инфекции в острой фазе, при нестойкой ремиссии, при ремиссии на фоне антибиотикотерапии;
- злокачественные новообразования или подозрения на них, установленные доброкачественные опухоли из-за риска озлокачествления.
Проблема состояния простаты очень значима. Это важный фактор для мужского здоровья, комфортной интимной жизни и способности к оплодотворению. При первых подозрениях — обращайтесь к врачу. Сохранить здоровье проще, быстрее и дешевле, чем восстанавливать. И только специалист быстрое быстрое и полное решение проблем.
Диагностика нейрогенного мочевого пузыря
- Консультация уролога, невролога.
- Общий анализ крови.
- Биохимический анализ крови.
- Общий анализ мочи.
- Биохимический анализ мочи.
- Проба Зимницкого (сбор суточной мочи).
- УЗИ почек и мочевого пузыря.
- Цистоскопия.
- Экскреторная урография.
- Ретроградная (восходящая) пиелография.
- Цистометрия – измерение давления внутри мочевого пузыря при заполнении его через уретральный катетер.
- Профилометрия – измерение давления внутри уретры (мочеиспускательного канала).
- Урофлоуметрия – измерение скорости потока мочи.
- КТ или МРТ головного мозга.
- ЭЭГ (электроэнцефалография) – исследование функциональной активности мозга с помощью измерения электрических потенциалов.
- Рентгенография черепа и позвоночника.
Процесс создания мочи
Главная задача почек в виде очистки крови достигается сложным путём с помощью нефрона. Это основная физиологическая единица, которая фильтрует кровь и образует урину. Вначале кровь проходит через капсулу Шумлянского-Боумена, где из крови выходит плазма и растворённые в ней вещества – так образуется первичная моча. Это происходит в корковом слое паренхимы, ближе к поверхности почки.
Дальше первичная моча проходит через систему канальцев, которые забирают необходимые вещества назад (глюкоза, белки, ионы и другие). В итоге из 100-150-ти литров первичной мочи получается 1,5-2 литра вторичной – это называют концентрационной функцией почек.
По мере приближения к выходу из почки, канальцы расширяются и сливаются, образуя чашечки и лоханки – небольшие полости для временного накопления вторичной мочи (её же называют просто «моча»). На выходе из все мочевые пути соединяются в один мочеточник.
Острый пиелонефрит
Бактериальное неспецифическое воспаление почечной системы. В основном инфекция вызвана кишечной палочкой или другими грамотрицательными палочками: Klebsiella spp., Proteus vulgaris. Чаще всего встречается у девочек старше 5 лет и у женщин до стадии менопаузы.
В случае пиелонефрита наблюдается:
- внезапное начало;
- лихорадка (до 40 ° С);
- озноб;
- боль в поясничной области (положительный признак Голдфлама с этой стороны);
- тошнота, рвота;
- повышение СОЭ, лейкоцитоз периферической крови;
- в моче: многочисленные бактерии, лейкоциты, лейкоцитарные клетки, белок, эритроциты.
Тошнота при пиелонефрите
В случае ОП, помимо анализа и посева мочи, всегда следует проводить УЗИ брюшной полости и урографию (после исчезновения острых симптомов), чтобы визуализировать нарушения оттока мочи.
Пациентов с острым пиелонефритом легкой степени можно лечить в амбулаторных условиях. В тяжелых случаях пациенты должны быть госпитализированы. Первоначально лекарства используются парентерально. Только через 24 часа после исчезновения лихорадки, можно вводить их перорально.
Госпитализация пациентов с острым пиелонефритом проводится в следующих случаях:
- тяжелая инфекция;
- нет улучшения после 2 дней таргетной антибактериальной терапии;
- затрудненный отток мочи, в основном у пожилых людей и больных сахарным диабетом;
- беременность.
Если лихорадка и боль в поясничной области сохраняются после 3 дней лечения, следует повторить посев мочи и повторить УЗИ брюшной полости для поиска пери- или внутрипочечного абсцесса или ранее нераспознанных аномалий системы тазобедренного сустава.
Наиболее частые осложнения острого пиелонефрита включают хронический пиелонефрит, сепсис мочевыводящих путей, гидронефроз, периренальный абсцесс, почечный папиллярный некроз и рубцовые изменения коркового вещества почек.
Хронический пиелонефрит чаще поражает женщин. Для него характерно коварное начало, длительное, редко-симптоматическое течение с периодическими обострениями. Часто приводит к почечной недостаточности.
Каковы симптомы ИЦ?
Люди с интерстициальным циститом (ИЦ) испытывают повторный дискомфорт, давление, болезненность или боль в мочевом пузыре, нижней части живота и области таза. Симптомы варьируются от человека к человеку, могут быть легкими или серьезными, и могут даже меняться у каждого человека с течением времени.
Симптомы могут включать сочетание следующих симптомов:
Срочность
Срочность — это чувство, что вам нужно помочиться прямо сейчас. Сильное позывы — это нормально, если вы не мочились в течение нескольких часов или если вы пили много жидкости. При ИЦ вы можете чувствовать боль или жжение, а также срочную необходимость мочиться, прежде чем ваш мочевой пузырь успеет заполниться.
Частота
Частота мочеиспускания чаще, чем вы думаете, вам нужно, учитывая количество жидкости, которую вы пьете. Большинство людей мочатся от четырех до семи раз в день. употребление большого количества жидкости может вызвать более частое мочеиспускание. Прием лекарств для снижения артериального давления, называемых диуретиками или мочегонными, также может вызвать более частое мочеиспускание. Некоторые люди с ИЦ чувствуют сильное, болезненное желание мочиться много раз в день.
Боль
Когда ваш мочевой пузырь начинает заполняться, вы можете чувствовать боль, а не просто дискомфорт, который усиливается, пока вы не мочитесь. Боль обычно проходит на некоторое время, когда вы опорожняете мочевой пузырь. Люди с ИЦ редко испытывают постоянную боль в мочевом пузыре. Боль может уйти на несколько недель или месяцев, а затем вернуться. У некоторых людей могут быть боли без срочности или частоты. Эта боль может исходить от спазма мышц тазового дна, группы мышц, которая прикреплена к костям таза и поддерживает мочевой пузырь, кишечник и матку или простату. Боль от мышечного спазма тазового дна может усилиться во время секса.
Этиология и патогенез ИМП
Наиболее частыми факторами, вызывающими ИМП, являются бактерии, реже вирусы, грибки или паразиты. Распространенность определенных типов бактерий, выделенных из мочи пациентов, во многом зависит от изучаемой популяции. Совершенно иначе обстоит дело у пациентов, находящихся на амбулаторном лечении, чем в больницах.
В физиологических условиях мочевыводящие пути стерильны, за исключением конца уретры. Первый эпизод ИМП в амбулаторных условиях в 80% случаев вызывается Escherichia coli, в 10-15% – Staphylococcus saprophyticus (кроме группы молодых сексуально активных женщин, в которой он составляет около 30%), другими грамотрицательными бактериями (Proteus mirabilis, Klebsiella spp.) или грамположительными (стафилококки, стрептококки, энтерококки). 70% рецидивов внебольничных инфекций вызваны кишечной палочкой. Также наиболее частые нозокомиальные инфекции вызываются кишечной палочкой (около 50%), Enterobacter spp., Pseudomonas spp., Serratia marcescens, а также стафилококками, энтерококками и грибками.
Кишечная палочка
У 95% пациентов ИМП является результатом заражения одним штаммом бактерий. Заражение несколькими штаммами наблюдается у 5% пациентов, преимущественно у катетеризованных больных, с ослабленным иммунитетом, нейрогенными нарушениями мочевого пузыря или дефектами мочевыделительной системы.
Инфекция мочевыделительной системы может происходить восходящим путем (урогенные инфекции), кровотоком (гематогенные инфекции – очень редко вызваны, главным образом, золотистым стафилококком), лимфатическим путем или непрерывно (при наличии урогенитального или урогенитального свища).
ИМП почти всегда вызывается попаданием бактерий через уретру. В физиологических условиях бактерии часто попадают в мочевыводящие пути, однако из-за защитных механизмов организма развитие ИМП происходит редко.
Наиболее важные естественные механизмы защиты от ИМП:
- длина уретры у мужчин;
- перистальтика мочеточника, нормальная функция пузырно-мочеточниковых клапанов;
- подкисление и концентрация мочи;
- правильная бактериальная флора влагалища и области вокруг уретры;
- антибактериальные свойства секрета простаты;
- механизмы предотвращения бактериальной адгезии в мочевыводящих путях: механическое воздействие струи мочи, мукополисахариды стенки мочевого пузыря, антитела IgG и IgA.
Инфекции мочевыводящих путей редко возникают у здоровых людей с нормальной анатомической структурой и физиологической функцией мочевыводящих путей. В случае затрудненного оттока мочи или ослабления организма из-за системных заболеваний (диабет, подагра, опухолевый процесс) мы часто сталкиваемся с воспалительными изменениями мочевыделительной системы.
Подагра
К наиболее частым факторам, способствующим развитию инфекции мочевыводящих путей, относятся:
- 1-я беременность,
- старый возраст,
- препятствие оттоку мочи – мочекаменная болезнь, аденома простаты,
- атрогенные факторы – инструментарий мочевыводящих путей (цистоскопия, катетеризация мочевого пузыря, восходящая пиелография),
- врожденные пороки мочевыводящих путей – двойная чашечно-тазовая система, ретроградный пузырно-мочеточниковый отток,
- диабет, подагра,
- неврогенный мочевой пузырь,
- конечная стадия почечной недостаточности (диализ),
- половые отношения,
- длительная иммобилизация в постели.
Моча в мочевыводящих путях здорового человека стерильна. Наличие в нем бактерий свидетельствует об инфицировании.
Основным симптомом, позволяющим диагностировать ИМП, является так называемая значительная бактериурия, когда количество бактерий в 1 мл свежей, собранной в асептических условиях мочи превышает 100000.
Возникновение значительной бактериурии по полу и возрасту представлено ниже:
|
Возраст |
женщины |
Мужчины |
|
Школьный возраст |
1% |
0,03% |
|
15-25 лет |
3% |
0,5% |
|
30-35 лет |
5-10% |
до 1% |
|
50-70 лет |
> 10% |
до 4% |
|
старше 80 лет |
> 20% |
> 10% |
У людей с дизурией может указывать на инфекцию мочевыводящих путей присутствие до 100 бактерий. Лечение ИМП следует начинать сразу после появления клинических симптомов.
Задачи уролога:
- борьба с бактериурией,
- отказ от инструментовки мочевыводящих путей – катетеризации мочевого пузыря,
- правильное лечение системных заболеваний.
Мышцы тазового дна
Мышцы тазового дна у мужчин
Мышцы тазового дна образуют куполообразную структуру, похожую на гамак. Они отвечают за поддержку тазовых органов, работу кишечника и мочевого пузыря, а также сексуальную функцию. Мышцы тазового дна состоят из 3 слоев и имеют сложные взаимоотношения с окружающими костями таза, фасциями, связками и нервами.
Поверхностный слой состоит из луковично-губчатой мышцы, седалищно-пещеристой мышцы, поверхностной поперечной мышцы промежности и наружного анального сфинктера. Этот слой мышц участвует в эякуляции, мочеиспускании и опорожнении прямой кишки.
Следующий слой — это так называемая мочеполовая диафрагма, которая состоит из глубокой поперечной мышцы промежности и сфинктера уретры. Этот слой ответственен за удержание мочи при повышении внутрибрюшного давления (например, при кашле или чихании).
Самый глубокий слой включает лобково-копчиковую, лобково-прямокишечную, лобково-уретральную, подвздошно-копчиковую и седалищно-копчиковую мышцы. Эти мышцы особенно ответственны за поддержку тазовых органов и работу механизма удержания.
МРТ мочевого пузыря: как делают мужчине
Диагностическую процедуру выполнят после соответствующей подготовки. Кроме мочевого пузыря на МР-сканах оценивают простату, семенные пузырьки, прямую кишку и мочеиспускательный канал.
Исследование не требует сексуального воздержания. Магнитное поле не оказывает негативного влияния на сперматогенез, потенцию, половое влечение. Перед процедурой пациент должен предупредить врача о брахитерапии в анамнезе (лечение по поводу рака простаты, связанное с имплантированием в орган радиоактивных металлических зерен), аллергии на гадолиний, функционирующих устройствах (кардио-, мио-, нейростимуляторах, инсулиновой помпе, слуховом несъемном протезе и пр.), ортопедических конструкциях, клаустрофобии (при использовании оборудования с закрытым контуром).
Семявыводящие протоки
Семявыводящие пути — это специальные протоки, в которые попадает семенная жидкость из протока придатка.
Это два органа, каждый длиною около полуметра, предназначенные для выброса спермы. Начинаясь от придатка яичка, они проходят через паховые каналы и соединяются в общий семявыбрасывающий поток, который, пройдя через предстательную железу, заканчивается в задней части мочеиспускательного канала.
Быстрое движение семенной жидкости по потоку возможно благодаря сокращению, происходящему в преддверие оргазма. На пике сокращений сперма попадает в уретру, что и является моментом эякуляции.