Симптомы, лечение метастазов в легких
Содержание:
Симптомы Рака печени:
В начальных стадиях рака наблюдаются общее недомогание, различные диспепсические расстройства (потеря аппетита, тошнота, иногда рвота), ощущение тяжести в правом подреберье, тупые ноющие боли, лихорадка. Появляются общая слабость, похудание (85% случаев) и анемия.
Через несколько недель на первый план выступает увеличение печени (88% случаев), она может приобретать деревянистую плотность, бугристость. При прощупывании области печени может обнаруживаться болезненное опухолевидное образование (50% случаев). Постепенно нарастает желтуха, признаки печёночной недостаточности (60% случаев). У 10-15% пациентов возникает внутрибрюшное кровотечение и развивается шок. Возможны эндокринологические нарушения (например, синдром Кушинга) как следствие секреции опухолевыми клетками гормоноподобных веществ.
При развитии рака печени на фоне цирроза в клинической картине заболевания все чаще преобладают симптомы злокачественного новообразования, Быстро прогрессирует ухудшение состояния больного, усиливаются боли в области печени, появляются и нарастают асцит, желтуха, лихорадка, возникают частые носовые кровотечения, нередко обнаруживаются кожные телеангиэктазии.
Метастазы рака печени наиболее часто выявляются в самой печени (внутриорганное метастазирование), в лимфатических узлах ворот печени, малого сальника, чревных, параортальных, а также других органах (легкие, плевра, брюшина, почки, поджелудочная железа, кости).
Метастатический рак печени
Более 90 % среди всех злокачественных новообразований печени составляют вторичные, или метастатические, злокачественные опухоли. По локализации метастатического рака печень занимает первое место среди всех органов. Обычно метастазирование происходит по печеночной артерии, воротной вене и по протяжению. Метастазы рака поджелудочной железы в печень встречаются в 50 % случаев, колоректального рака — от 20 до 50%, рака желудка — в 35 %, рака молочной железы — в 30 %, рака пищевода — в 25 % случаев.
Симптоматология вторичных (метастатических) опухолей печени определяется первичным и вторичным опухолевыми процессами.
В диагностике метастатических опухолей печени используют УЗИ, компьютерную томографию, лапароскопию с взятием биопсии. Основным методом лечения вторичного рака печени при условии наличия одиночного метастатического очага является хирургический.
Обратитесь к врачу, если у вас развиваются симптомы, которые могут свидетельствовать о раке печени. Хотя эти симптомы могут быть связаны с другими заболеваниями печени или других органов, лучше немедленно обратиться к врачу. Раннее выявление рака дает больше шансов на успешное лечение.
Лечение метастазов
В случае подтверждения диагноза «рак предстательной железы» и «метастазы», лечение может включать следующие методы:
- Применение гормональной терапии, которое проводится в случае неэффективности остальных способов;
- Радио-хирургия;
- Использование лучевой терапии, при которой разрушаются злокачественные клетки и предотвращается их деление.
Когда обнаруживаются метастазы рака простаты, лечение для повышения эффективности должно быть комплексным, при котором предлагается использование современного способа «КиберНож». Радио-хирургия является альтернативным методом терапии, который врачи Центра «ОнкоСтоп» применяют при неоперабельных новообразованиях и при отказе пострадавших от хирургического вмешательства. Метод неинвазивен и эффективен даже при достижении раком поздних этапов развития, при его использовании нет необходимости в анестезии, поскольку боль полностью отсутствует – как и последующие осложнения.
Когда имеют место метастазы при раке простаты, цена лечения определяется, исходя из показаний к терапии, стадии патологии, необходимого количества процедур. Получить удаленную консультацию или записаться на прием к специалистам Центра лучевой терапии «ОнкоСтоп» можно по телефону +7 (495) 215-00-49.
| Название услуги |
Цена, руб. |
| Метастазы при раке простаты | от 305 000 |
Лечение рака на III стадии
Среди всех больных раком гортани, обращающихся за помощью в медицинские учреждения, пациенты с III стадией составляют самую многочисленную и разнообразную по распространенности группу. В связи с чем эти пациенты являются самыми сложными в диагностике и выборе тактики лечения. Именно поэтому для борьбы с раком на третьей стадии чаще всего применяется комплексная терапия (сочетание хирургического, лучевого и лекарственного лечения). Только своевременное начало и правильное сочетание всех вышеуказанных видов лечения, как правило, позволяет добиться максимального эффекта, т.е. излечения от данного заболевания.
Хирургическое лечение
Наиболее радикальным видом лечения рака гортани продолжает оставаться хирургическое (ларингэктомия/резекция гортани + шейная лимфодиссекция). Но больше всего данное положение относится к складочной локализации опухолевого процесса и при четких границах первичной опухоли. Далее, при условии радикально выполненной операции, эффект может быть закреплен лучевой терапией. Существующие в настоящее время голосовые протезы, устанавливаемые одномоментно с удалением гортани, позволяют в максимально короткие сроки (от 2-х недель спустя от дня операции) вернуться пациенту к достойному качеству жизни без потери голоса.
Химиотерапия
При инфильтративных опухолях и распространении на надскладочный отдел наиболее эффективным признано начало лечения с химиотерапии (неоадъювантная) или сочетанного химиолучевого лечения. Стандартной схемой первой линии является TPF (таксаны, препараты платины, 5-фторурацил). Проведение одного курса занимает 4-5 дней в условиях стационара. Цикл 21 день (это означает , что от первого дня первого курса химиотерапии до первого дня второго курса должно пройти 3 недели). После 2-3 курсов назначается контрольное обследование, оценивается эффект и консилиумом определяется дальнейшая тактика. При сочетанном химиолучевом лечении во время лучевой терапии еженедельно вводятся препараты платины. Схема полихимиотерапии, дозировки препаратов и режимы введения определяются химиотерапевтом индивидуально для каждого больного, исходя из его общего состояния, показателей обследования, а также из вида и распространенности опухоли.
В ряде случаев, при условии высокой чувствительности опухоли (это выясняется в процессе лечения), излечение может наступить и без выполнения операции.
Лучевая терапия
Лучевая терапия, как и химиотерапия, в моноварианте не применяется при раке гортани III стадии. В сочетании с химиотерапией, при условии высокой чувствительности опухоли, применяется в виде радикального курса (с доведением суммарной очаговой дозы до 65-70 Гр). Лечение проводится в режиме 5 дней в неделю по РОД 2Гр/день, соответственно длится около семи рабочих недель. Режим послеоперационной лучевой терапии радиолог определяет индивидуально, исходя из факторов прогноза (определяются по данным гистологического исследования операционного материала).
Диета
Питание больного раком гортани должно препятствовать усугублению изначальных симптомов заболевания и побочных эффектов лечения, а также истощению организма. Пищу необходимо хорошо термически и механически обрабатывать, дабы она не травмировала глотку и быстро усваивалась. Температура продуктов перед употреблением должна быть близка к комнатной. Употребляемые продукты тщательно измельчаются и принимаются небольшими порциями 5-6 раз в сутки. Объем потребляемой воды не менее 2-х литров.
- слизистые протертые супы, сваренные на нежирном мясном бульоне;
- полувязкие крупяные каши, сваренные на воде пополам с молоком;
- отварные блюда из рыбы, измельченные с помощью блендера;
- овощные пюре из картофеля, моркови, тыквы, свеклы и капусты;
- фруктовые, овощные свежевыжатые соки ( исключить кислые)
- кисломолочные продукты, включая йогурты, кефир и ряженку.
Обязательно следует учесть, что пища не должна быть жареной, острой, содержать специи и приправы. Также следует отказаться от кофе, крепкого чая и алкогольных напитков.
Филиалы и отделения, в которых лечат рак предстательной железы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
1.Урологическое отделение МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава РоссииЗаведующий отделением — к.м.н. ВОРОБЬЁВ Николай Владимирович
тел.: +7(495) 150-11-22
2.Отделение лучевого и хирургического лечения урологических заболеваний с группой брахитерапии рака предстательной железы МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России г. Обнинск, Калужской областиЗаведующий отделением — д.м.н., профессор КАРЯКИН Олег Борисович
тел.: +7 (484) 399-31-30
3. Онкологическое-урологическое отделение НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава РоссииЗаведующий отделением — к.м.н. КАЧМАЗОВ Александр Александрович
тел.: +7(499) 110 40 67
Загрузить брошюру в PDF
Врачи онкологического центра
Конечно, у нас все врачи — онкологи, но у каждого есть «уточнённая» специальность, в которой доктор, зная абсолютно всё онкологическое, разбирается лучше лучшего.
Наши хирурги-онкологи не просто умеют оперировать все известные злокачественные опухоли, а операции в онкологии могут быть очень обширными или, наоборот, виртуозно крохотными, но обязательно «от и до» знают все особенности одной анатомической системы органов, к примеру: гинекологической или урологической, абдоминальной или торакальной.
Абдоминальный хирург-онколог и онкоуролог сделают всё для максимально возможного сохранения функциональных возможностей организма. Наши онкологи-маммологи и онкогинекологи спасут от рака и, если Вы того пожелаете, восстановят утраченную женскую привлекательность.
Химиотерапевт — специалист с самыми широкими клиническими и научными взглядами, ему необходимо абсолютно точно знать в каких ситуациях больному может помочь хирургия или облучение, и его фармакологическая епархия — огромное число противоопухолевых лекарств.
Не сетуйте, что онкологический центр оказывает только платные услуги, вопрос в другом: кто платит за медицинскую помощь
Государство тоже платит онкодиспансерам и больницам, но малую цену, поэтому невозможно избавить пациентов от очередей на госпитализацию и отсутствия качественных лекарств, дать им внимание врача
Диагностика
Метастазы в легких обнаруживаются при инструментальных исследованиях: рентгенографии, КТ, МРТ. Чаще всего их выявляют в ходе динамического наблюдения за пациентом при уже установленном диагнозе. Реже метастатические очаги выявляются у больного при первичном обращении. В таком случае врач должен отличить их от рака легкого. После этого проводятся диагностические мероприятия, направленные на установление локализации первичной опухоли.

Гематогенные метастазы на рентгеновском снимке имеют вид множественных очагов около 1 см в диаметре. Они имеют круглую форму и ровные контуры. У 5% пациентов наблюдаются признаки распада в опухолевых узлах.
Лимфогенные метастазы множественные и мелкие. Они определяются на рентгенограммах как диффузные изменения легочной ткани. Определяются увеличенные лимфоузлы, жидкость в плевральной полости, утолщение междольковых перегородок. На КТ могут определяться метастатические очаги размером 1–2 мм, расположенные вдоль лимфатических сосудов.
Как ставится диагноз?
К сожалению, чаще всего на ранних стадиях онкологические заболевания протекают бессимптомно. Явные симптомы начинают появляться у пациентов по мере роста опухоли, что затрудняет раннюю диагностику
В связи с этим для людей, входящих в «группу риска» по развитию онкологических заболеваний (наследственность, профессиональные вредности, фоновые заболевания и др.) очень важно реагировать на самые ранние, мало беспокоящие симптомы. Для исключения опухолевого заболевания часто необходимо проведение комплексного обследование.
В диагностике онкологических заболевании используется широкий спектр различных методик: лучевая диагностика, определение онкомаркеров, гистологическое и цитологическое исследования и др.
В нашем центре мы используем наиболее современные методики «визуализации» включающие: спиральный компьютерный томограф и магнитно-резонансный томограф, позволяющие выявлять очаги поражения размером всего в несколько миллиметров.
Определение онкомаркеров, осуществляемое в нашей лаборатории, позволяет не только заподозрить наличие онкопатологии на самой ранней стадии, но и оценить эффективность лечения.
Однако окончательный диагноз не может быть поставлен без получения результатов гистологического и\или цитологического исследования (исследование «опухолевого материала»). Являясь многопрофильным центром, мы обладаем всеми необходимыми хирургическими и эндоскопическими службами, требующимися для постановки точного диагноза и проведения лечения.
Часто необходимо проведение «иммуногистохимического» и «цитогенетического» исследования, которые позволяют определить тканевую принадлежность клетки и даже предположить чувствительность опухоли к лечению. Данные методики также широко используются в нашем центре.
Иммунотерапия
Иммунитет обладает способностью распознавать и уничтожать раковые клетки, но при онкологических заболеваниях по тем или иным причинам не делает этого. Иммунотерапия — направление в лечении рака, которое активирует иммунную систему и заставляет ее бороться с опухолью.
При раке почек с метастазами применяют препараты из группы цитокинов: интерлейкин-2 (ИЛ-2) и интерферон-альфа. ИЛ-2 — более мощный препарат, он эффективен при длительном применении, но может вызывать серьезные побочные эффекты и помогает лишь небольшому количеству пациентов
Его применяют только в специализированных центрах, с осторожностью
Как вылечить?
Лечение онкопатологии с метастазированием обуславливается расположением, размерами и количеством вторичных очагов. Применяется несколько различных методик: хирургическое удаление, радиолечение и медикаментозная терапия.
Оперативное лечение
Изначально врачи стараются удалить первичное образование, которое в будущем может выступать в качестве источника метастазов.
Затем приступают непосредственно к удалению самих метастазных очагов. Для этого производят удаление лимфоузлов и прилегающей клетчатки.
При удалении вторичных образований хирург отсекает и часть здоровых тканей, на которых также могут находиться микрометастазы.
Радиочастотная абляция
Радиочастотная абляция сегодня успешно применяется в лечении метастазного распространения опухолевых процессов.
Подобный метод предполагает разрушение опухоли посредством высоких температур, которые создаются специальными электродами. Электромагнитные токи нагревают злокачественные ткани и разрушают их. Затем отмершие клетки ссыхаются, а на их месте формируется рубец.
Лекарства
Медикаментозное лечение метастазных опухолей предполагает применение таких способов, как химиотерапия, иммунотерапия, таргетная и гормональная терапия.
Химиотерапевтическое воздействие противоопухолевыми препаратами останавливает рост и распространение метастазов. Часто эту методику сочетают с облучением или радиочастотной абляцией.
Костные метастазы: типы
Есть два разных типа метастазов в костях: остеолитические и остеобластические.
У людей могут быть как остеолитические, так и остеобластические метастазы. В следующих разделах они будут рассмотрены более подробно.
Остеолитический
Остеолитические метастазы возникают, когда раковые клетки разрушают кость и ослабляют ее. Раковые клетки могут разрушать части кости и образовывать в ней дыры.
Canadian Cancer Society утверждает, что остеолические метастазы бывают чаще, чем остеобластические и чаще встречаются с метастатическим раком молочной железы.
Остеобластический
Остеобластические метастазы возникают, когда раковые клетки распространяются на кость и вызывают образование избыточных костных клеток. Это может сделать кости очень плотными.
Остеобластические метастазы часто возникают при метастатическом раке простаты.
Лимфогенные метастазы
Основной “мишенью” метастазирования является область шеи, вернее, лимфоузлы шеи, через которые проходит лимфоток как от верхней части организма (голова, органы грудной полости, верхние конечности), так и от структур и органов нижней половины тела человека (органов брюшной полости, туловища, нижних конечностей).
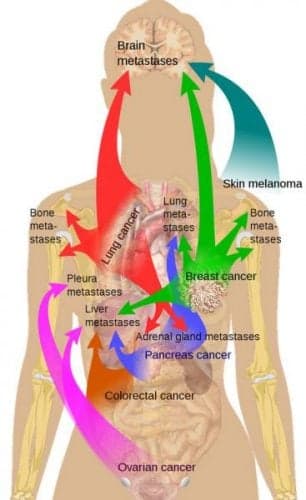
Типичные пути метастазирования
Ввиду особенностей топографии лимфатической системы, наиболее частыми “маршрутами” лимфогенного метастазирования являются следующие:
- рак нижней губы, передних отделов языка и полости рта, верхней челюсти метастазирует, прежде всего, в подбородочные и подчелюстные лимфатические узлы;
- опухоли задних отделов языка, дна полости рта, глотки, гортани, щитовидной железы — в лимфатические узлы по ходу сосудисто-нервного пучка шеи;
- рак легких и рак молочной железы метастазирует в надключичную область, в лимфоузлы, расположенные снаружи от грудинно-ключично-сосцевидной мышцы.
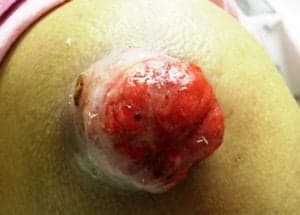
Грибовидный метастаз рака легких в кожу плеча
рак органов брюшной полости метастазирует в надключичную область, в лимфатические узлы, расположенные внутрь от грудино-ключично-сосцевидной мышцы, между и позади ее ножек
метастазы рака желудка распространяются настолько показательно, что метастазы в каждую из мишеней имеют свою классификацию в зависимости от “мишени”: метастазы в лимфоузлы левую надключичную область (метастазы Вирхова, вирховские узлы), в лимфоузлы тазовой области (метастазы Шницлера, шницлеровские узлы), лимфоузлы подмышечной области (метастазы Айриша), метастаз в яичники (метастаз Крукенберга), в пупок (метастаз сестры Марии Джозеф)
Рак правого яичника (1) с метастазами в брюшной полости: метастазы в кишечнике (2), метастазы диафрагмы (3) и сальника (4)
Второе место по частоте сосредоточения лимфоузлов, в которые направляются метастазы, — подмышечная область. Их исследование требуется при наличии у пациента рака молочной железы, рака кожи туловища и верхних конечностей (в том числе, меланомы).
Метастазы в лимфоузлы паховой области дают злокачественные опухоли наружных половых органов, нижних конечностей, крестцово-ягодичной области.
Преимущества лечения перитонеального канцероматоза в МНИОИ имени П.А. Герцена – филиале ФГБУ «НМИЦ радиологии» Минздрава России
Программа лечения перитонеального канцероматоза определяется междисциплинарным консилиумом врачей, в который входят специалисты экспертного класса ФГБУ «НМИЦ радиологии» Минздрава России. Метод применения аэрозольной химиотерапии под давлением (PIPAC) был впервые испытан в Германии, а Московский научно-исследовательский онкологический институт им. П.А. Герцена — филиал «НМИЦ радиологии» Минздрава России еще в 2013 году стал вторым в мире центром, приступившим к изучению и внедрению данной методики. Проведённая за истекшие 6 лет масштабная научно-практическая работа позволила институту занять лидирующие позиции в этой области и первым в мире доказать целесообразность применения аэрозольной химиотерапии в качестве одного из основных методов лечения у пациентов, страдающих перитонеальным канцероматозом.
Как определить в организме?
Выявление метастаз требует проведения тщательной диагностики, включающей:
- КТ;
- УЗИ;
- МРТ;
- Обзорную рентгенографию;
- ПЭТ;
- Радиоизотопную диагностику.
Подобные процедуры позволяют определить степень метастазирования, размеры вторичных опухолей, прорастание в другие ткани и наличие гнойных процессов либо распада, характер роста и пр.
Видны ли на УЗИ?
Ультразвуковая диагностика является одним из основных методов выявления метастатического распространения злокачественных процессов.
Подобное исследование считается достаточно информативным и широко применяется в современной диагностической практике.
Клинические проявления рака предстательной железы
На начальных стадиях заболевания рак предстательной железы (РПЖ) не имеет самостоятельных клинических проявлений. Клиническая симптоматика при локализованном РПЖ чаще всего связана с сопутствующей доброкачественной гиперплазией ткани предстательной железы. Наиболее часто больные с локализованным РПЖ имеют симптомы инфравезикальной обструкции, связанной с доброкачественной гиперплазией предстательной железы такие как: учащенное, затрудненное мочеиспускание, вялая струя, императивные позывы на мочеиспускание, никтурия.
Для местно-распространенного рака предстательной железы характерно наличие симптомов обструкции мочевых путей, что обусловлено как сопутствующей доброкачественной гиперплазией предстательной железы, так и большим объемом опухоли. При прорастании опухоли в шейку мочевого пузыря, уретру возможно появление примеси крови в моче, недержание мочи.
Эффективность хирургии метастазов КРР в печень
Хирургическое лечение является основным методом, позволяющим достичь ремиссии. Цель операции – полное удаление всех визуально определяемых метастазов в печени.
 Современное подходы к лечению новообразований в зависимости от масштабов поражения позволяет удалять до 70% от первоначального объема печени. Оставшаяся здоровая часть органа гипертрофируется (увеличивается) и через 2-4 недели орган достигает необходимого функционального объема.
Современное подходы к лечению новообразований в зависимости от масштабов поражения позволяет удалять до 70% от первоначального объема печени. Оставшаяся здоровая часть органа гипертрофируется (увеличивается) и через 2-4 недели орган достигает необходимого функционального объема.
При множественных метастазах в обеих долях печени их удаление за один раз не всегда является возможным. Для решения задачи хирургическое лечение выполняется в 2 этапа. Сначала на менее пораженной стороне перевязывают ветвь воротной вены. Это дает возможность увеличения остающейся части больного органа. Далее через 30-60 дней выполняется хирургическое вмешательство на стороне большего поражения.
Прогностическими факторами оценки возможно исхода хирургического лечения заболевания являются:
- количество пораженных долей – одна или две;
- количество и размеры метастазов;
- характер роста опухоли;
- поражение сосудов печени;
- врастание в соседние органы и ткани.
Показатель выживаемости при хирургическом лечении метастатического рака не зависит от сроков выявления метастазов относительно момента удаления первичной опухоли. Также не являются критическими такие факторы, как объем операции, размера и количества метастазов.
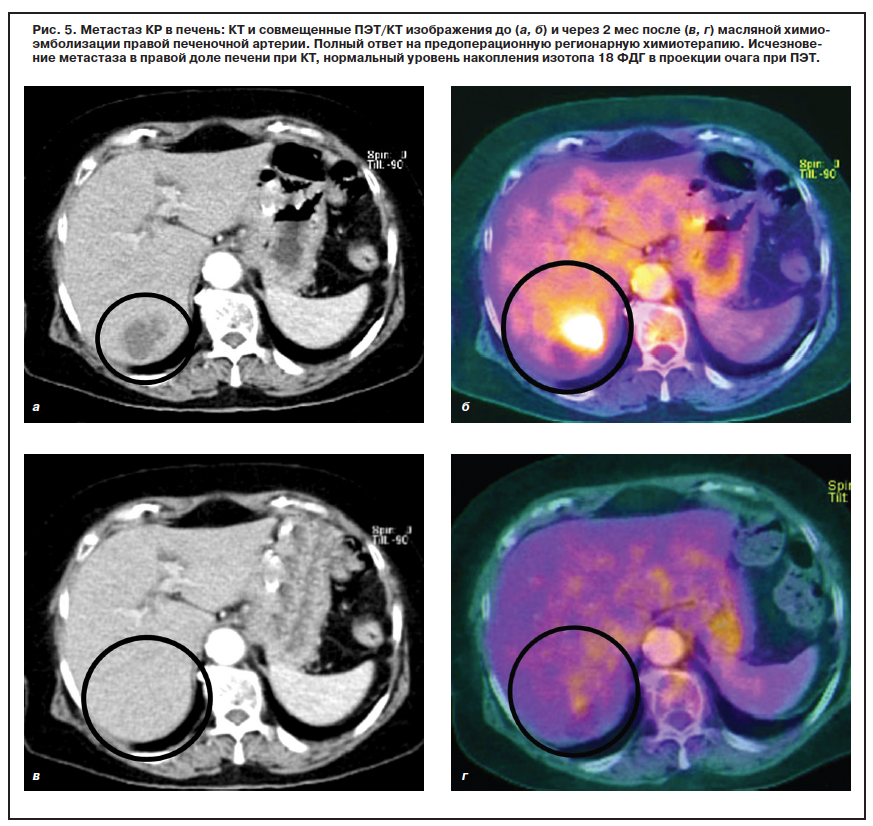
У пациентов с хорошо отвечающими на химиотерапию метастазами в печени (РМЖ, рак яичников, рак яичка) хирургия будет оптимальной после предварительной химиотерапии, а также перед химиотерапевтическим лечением – хирургически удаляются изолированные поражения печени.
Больным с единичными метастазами при условии отсутствия необратимых изменений выполняется операция с применением лапароскопических технологий – без больших разрезов, а через небольшие проколы.
Пути перемещения раковых клеток
Оторвавшиеся от материнской опухоли клетки могут распространиться по организму несколькими путями:
- Гематогенный, то есть они попадают в кровь сквозь сосуды, вены и капилляры.
- Лимфогенный. Перемещение происходит через лимфатические сосуды. Однако в лимфе большинство раковых клеток нейтрализуется, ведь лимфатическая система представляет собой барьер для инфекций, то есть защита – это ее прямая функция. Когда клеток становится слишком много, лимфосистема может не справиться и пропустить несколько.
- Интраканаликулярный – это путь передвижения по естественным физиологическим пространствам (синовиальные влагалища и прочие). К данному пути метастазирования относится также периневральный, где перемещение происходит по ходу нервного пучка.
- Имплантационный, то есть клетка проникает в серозную оболочку, являющуюся мембранной поверхностью полостей организма. Так опухолевые образования находятся в прямом контакте с поверхностью органов.
Симптомы метастатического рака печени
Заболеванию характерно быстрое прогрессирование и на определенном этапе отсутствие специфических как лабораторных, так и клинических признаков. Далее о поражении печени будут сигнализировать:
- нарастающая слабость;
- потеря аппетита;
- горечь во рту;
- потеря веса;
- появление неинтенсивного болевого синдрома;
- увеличение размеров печени;
- периодическое повышение температуры тела.
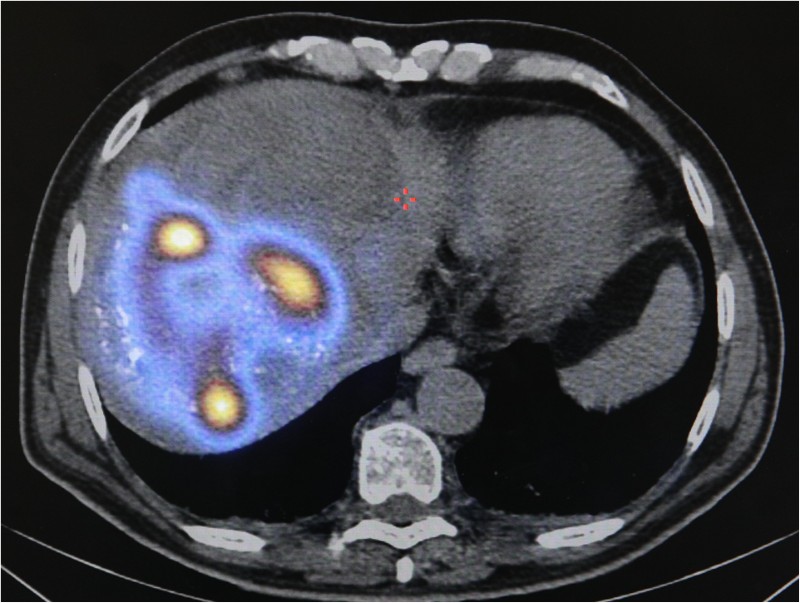 Причем, при единичных метастазах в большей степени определяются такие симптомы, как увеличение печени и тупая боль в зоне правого подреберья. Если метастазы множественные, то болевой синдром более выражен, имеет место нарастающая печеночная недостаточность, возможна механическая желтуха.
Причем, при единичных метастазах в большей степени определяются такие симптомы, как увеличение печени и тупая боль в зоне правого подреберья. Если метастазы множественные, то болевой синдром более выражен, имеет место нарастающая печеночная недостаточность, возможна механическая желтуха.
Признаки и симптомы метастаз
Каждый вид рака имеет свои «излюбленные» места метастазирования.
- Рак дыхательных путей, почек, яичников – кожные покровы, ротовая полость, желудочно-кишечный тракт, надпочечники.
- Рак толстого отдела кишечника и прямой кишки (колоректальный рак) – печень, легкие, подкожно-жировая клетчатка.
- Злокачественные опухоли желудка, щитовидной железы, простаты, молочных желез – печень, легкие, позвоночник, сердце (редко).
- Рак мочеточников – мочевой пузырь.
- Репродуктивные органы женской половой сферы (яичники, матка), тонкий и толстый кишечник – печень, легкие, брюшная полость.
Симптомы и клинические проявления зависят от локализации метастаз и характера опухоли.
Симптомы метастазов в головном мозге – это упорные головные боли, не снимающиеся анальгетиками, тошнота, рвота, нарушения в работе органов зрения, слуха, речи, появление судорог, расстройство чувствительности.
Первые признаки метастаз в позвоночнике вначале схожи с проявлениями остеохондроза, позже присоединяются симптомы сдавления опухолью спинного мозга: сильные боли, развитие парезов, параличей, утрата больным контроля над мочевым пузырем и прямой кишкой.
При метастазах в костях характерна гиперкальцемия за счет повышенного разрушения костной ткани. Больные страдают от сильных болей, тошноты, рвоты, отмечаются множественные переломы.
Наличие в почках очагов вторичного злокачественного поражения не вызывают жалоб у больного, поэтому для их выявления (до развития почечной недостаточности) требуется тщательная диагностика.
Развитие метастаз в легких долгое время протекает бессимптомно без ухудшения самочувствия больного. Лишь в запущенных случаях появляется кашель, кровь в мокроте, затрудненное дыхание, постоянная субфебрильная температура, снижение веса.
Метастазы в печени можно заподозрить по появлению болей в правом подреберье, приступам тошноты и рвоты, горечи во рту. При закупорке опухолью желчных протоков развивается типичная картина механической желтухи: желтоватая окраска слизистых и кожных покровов, увеличение живота, темная моча, обесцвеченный кал.
Патологическое скопление жидкости в брюшной полости (асцит) чаще всего наблюдается при злокачественных опухолях яичников, молочной железы, толстой кишки, желудка, поджелудочной железы. Симптомы асцита нарастают постепенно по мере увеличения свободной жидкости в брюшной полости. Живот увеличивается в объеме, больной теряет аппетит, ощущает распирание и давление в брюшной полости. За счет сдавления внутренних органов появляются тошнота, рвота, отрыжка, расстройство стула и мочеиспускания. Присоединяются отеки на ногах.
Причины возникновения
Отдельные клетки отрываются от основной опухоли в любом случае, но формирование метастазов происходит не всегда. Существуют примеры, когда метастазы возникали уже после удаления ракового образования. Иммунная система способна защищать организм от интенсивного развития опухолевых клеток продолжительное время. Вероятность появления метастазов зависит от нескольких факторов:
- Возникновение и развитие у первичной опухоли собственной кровеносной сети.
- Поздняя стадия заболевания.
- Ослабление иммунной системы.
- Локализация, способствующая развитию вторичных новообразований.
- Возраст больного – в молодом организме болезнь проходит сложнее, а метастазы образовываются быстрее.
Лечение
Лучевую и химиотерапию применяют на ранних стадиях рака. Они необходимы для предупреждения возникновения метастазов. Но данные методы применимы и при наличии вторичных новообразований. Лечение метастазов считается сложной процедурой, так как метастазирующая опухоль снижает или полностью исключает вероятность успешного лечения. Если обнаружены множественные новообразования, то приоритет отдается лекарственной терапии (гормоно-, химио- и иммунотерапия, таргетная терапия). Однако при присутствии угрозы жизни пациента возможно оперативное или же радиохирургическое лечение. При единичных метастазах врачи дают благоприятный прогноз и используют сочетание разных факторов: совмещают лекарственную и лучевую терапию, а также хирургическое иссечение. Параллельно с основными процедурами специалисты проводят поддерживающую терапию, способную уменьшить побочное действие химиотерапии.
Хирургическое лечение
Иссечение применимо, если есть одиночные метастазы. Данный вид воздействия делится на несколько типов, которые применяются в зависимости от размеров злокачественного новообразования и степени пораженности внутренних органов:
- Лазерное – опухолевые клетки разрушаются посредством лазера.
- Криохирургическое – для удаления метастазов используют низкую температуру.
- Фотодинамическое – разрушение клеток происходит в результате применения специального вещества и последующего облучения светом.
- Хирургическое – метастазы удаляются из организма.
Химиотерапия
Данный способ воздействует на раковые клетки при помощи химических веществ. Метод необходим для предупреждения метастазов на ранних стадиях рака. Но при уже возникшем новообразовании его также применяют. Химиотерапия повышает результативность других способов лечения, облегчает болевой синдром и уменьшает вероятность рецидива. Также может устранить оставшиеся после хирургического вмешательства фрагменты злокачественного образования.
Лучевая терапия
Облучение применяют и как дополнительное лечение для большей эффективности избавления от рака, и как основное. До операции лучевая терапия способна уменьшить размер метастаза, во время операции помогает избежать облучения кожи, а после – как средство устранения сохранившихся раковых клеток.
Таргетная терапия
Доказана возможность использования специальных таргетных препаратов для лечения как опухоли, так и ее метастазов. Вещества не повреждают здоровые клетки и при этом воздействуют только на опухолевые: делают их чувствительнее к химио- и лучевой терапии, стимулируют отмирание и могут заблокировать сигналы, которые нужны для роста и развития клеток рака.
Иммунотерапия
Иммунологическая терапия повышает защитные силы организма при помощи вакцин и прочих препаратов, то есть заставляет иммунитет бороться с патологией. Специальный состав минимизирует вредное воздействие на человеческий организм и в то же время угнетает метастазы.
Эмболизация артерий
При проведении данной операции перекрывают кровеносные артерии, через которые происходит питание новообразования. Закрывают эмболизирующим материалом, и в опухоль начинает поступать специальный препарат вместо питательных веществ.
Радиохирургия
Процедура заключается в однократном облучении опухоли высокой дозой ионизирующего излучения. Осуществляется так, чтобы лучи из нескольких точек сходились в области новообразования. Именно так разрушаются раковые клетки, а здоровые ткани облучаются значительно меньше.





