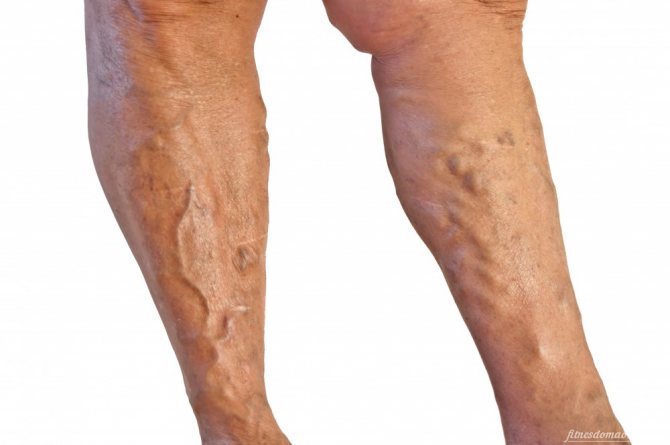
Лимфостаз (лимфедема)
Содержание:
Лечение рака лимфатической системы
Лечение рака лимфоузлов будет зависеть от гистологического варианта опухоли, стадии заболевания, возраста больного и его общего состояния. Для каждого вида лимфом разработаны свои протоколы лечения с учетом перечисленных факторов. В целом используются следующие методы:
- Химиотерапия.
- Лучевая терапия.
- Хирургическое вмешательство.
- Таргетная терапия.
- Другие методы лечения.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства видов рака лимфатической системы. Лечение состоит из нескольких блоков, например, индукции ремиссии, консолидации ремиссии и поддерживающей терапии. В ряде случаев, когда опухоль очень агрессивна, или имеются рецидивы, применяется высокодозная полихимиотерапия с последующей трансплантацией стволовых клеток.
Химиопрепараты могут вводиться системно (перорально или внутривенно) или локально, в частности в спинномозговой канал. Это необходимо в случаях, когда есть высокий риск поражения оболочек головного и спинного мозга.
Лучевая терапия
Как самостоятельный метод лечения рака лимфатической системы, лучевая терапия применяется редко, например, при локализованных поражениях относительно доброкачественных лимфом.
Также лучевая терапия используется в качестве паллиативного лечения для уменьшения симптомов заболевания. Например, для купирования костных болей, уменьшения объема опухолевой массы при компрессии внутренних органов и др.
Хирургическое лечение
Хирургические вмешательства при раке лимфоузлов выполняются с паллиативной целью, для устранения жизнеугрожающих состояний. Например, при перфорации органов ЖКТ, при развитии механической желтухи и др. Как основной метод лечения, хирургия используется при изолированном поражении внутренних органов, например, желудочно-кишечного тракта, но в этом случае все равно необходимо назначение химиотерапии.
Другие методы лечения
В схемы лечения многих видов лимфом включено применение таргетных препаратов, иммунотерапии, моноклональных антител и др. Такие методы позволяют добиться ремиссии у большего количества пациентов, улучшают результаты лечения при развитии рецидивов и увеличивают общую продолжительность жизни.
Диагностика
На первичном приеме врач клиники «Медицина 4/7» проводит внешний (физикальный) осмотр, измеряет окружность конечности (руки, ноги) в месте максимального отека и с отступом на 10 см вверх и вниз, оценивает объем сгибательно-разгибальных движений в суставе, мышечную силу (динамометром).
После этого проводится комплекс обследований:
- УЗИ органов малого таза и брюшной полости. Проводится при лимфостазах нижних конечностей.
- Рентгенография грудной клетки. Выполняется при лимфатических отеках рук.
- Ультразвуковая допплерография (УЗДГ). Показывает сопутствующие венозные патологии.
- Лимфосцинтиграфия. Показывает состояние лимфатических каналов.
- Флуоресцентная лимфография. Применение контрастного вещества дает более подробную, детальную информацию о работе лимфатических каналов, изменениях русла, нарушении проходимости, клапанной недостаточности.
- МРТ. Показывает состояние окружающих мягких тканей.
Возможные осложнения
При раке лимфоузлов можно ожидать следующие виды осложнений:
- Сдавление опухолевыми массами внутренних органов с развитием соответствующей симптоматики. В ряде случаев оно может носить жизнеугрожающее состояние. Например, увеличенные медиастинальные лимфоузлы могут приводить к компрессии пищевода или крупных кровеносных сосудов данной области. Увеличенные внутрибрюшные и забрюшинные лимфоузлы могут сдавливать кишечник, мочеточники или желчевыводящие протоки с развитием таких серьезных осложнений как кишечная непроходимость, острая задержка мочи, механическая желтуха.
- Если опухоль прорастает стенки кишечника или желудка, может произойти перфорация органа с выходом его содержимого в брюшную полость. Это неизбежно приводит к развитию перитонита.
- Еще одним серьезным осложнением рака лимфоузлов является глубокий иммунодефицит, который приводит к развитию смертельно опасных инфекций.
- Агрессивные виды лимфом склонны к быстрому распространению с вовлечением в процесс костного мозга, головного и спинного мозга. Это приводит к нарушению кроветворения, которое провоцирует развитие тяжелых анемий и тромбоцитопений с кровотечениями. Помимо этого, еще больше усугубляется иммунодефицит. При вовлечении в процесс центральной нервной системы, могут отмечаться судороги, потеря сознания, парезы, параличи и другая неврологическая симптоматика.
Причины
Первоначально считалось, что это предраковое состояние, называемое ангиоиммунобластной лимфаденопатией, и эта атипичная реактивная лимфаденопатия несла в себе риск трансформации в лимфому. В настоящее время постулируется, что клеткой, вызывающей это заболевание, является зрелая (посттимическая) CD4 + Т-клетка, которая возникает de novo , хотя некоторые исследователи утверждают, что существует предраковый подтип этого заболевания. Вирус Эпштейн-Барр (Э) наблюдаются в большинстве случаев, выявляется в реактивном (т.е. не злокачественные) В-клетка , которые составляют часть полиморфного инфильтрата этого заболевания. Эти EBV + B-клетки имеют многочисленные незлокачественные парализующие мутации , часто чрезмерно пролиферируют, а в некоторых случаях могут трансформироваться в EBV + B-клеточные лимфомы. Другие типы клеток в этих инфильтратах, включая злокачественные клетки T FH , являются EBV-отрицательными. Хотя Всемирная организация здравоохранения (2016) классифицировала эти связанные с EBV случаи как одно из лимфопролиферативных заболеваний, связанных с вирусом Эпштейна-Барра (см. , роль вируса в развитии и / или прогрессировании EBV + ангиоиммунобластных заболеваний). Т-клеточная лимфома неясна. При этом заболевании также наблюдается иммунодефицит, но он является следствием заболевания, а не предрасполагающим фактором.
Диагностика
Результаты лабораторных исследований
Классическим лабораторным признаком является поликлональная гипергаммаглобулинемия , также наблюдаются другие нарушения иммуноглобулина , включая гемолитическую анемию с холодовыми агглютининами , циркулирующими иммунными комплексами , антителами к гладкой мускулатуре и положительным ревматоидным фактором .
Лимфатический узел
Нормальная архитектура лимфатического узла частично стирается полиморфным инфильтратом, и обычно видны остаточные фолликулы. Полиморфный инфильтрат состоит из лимфоцитов умеренного размера с бледной / прозрачной цитоплазмой и более мелких реактивных лимфоцитов , эозинофилов , гистиоцитов , плазматических клеток и фолликулярных дендритных клеток . Кроме того, иногда видны бластоподобные B-клетки . Классическим морфологическим признаком является абортация и разрастание венул высокого эндотелия . Также можно увидеть гиперпластические зародышевые центры и клетки типа Рида-Штернберга .
Иммунофенотип
AITL обычно имеет фенотип смеси CD4 + и CD8 + Т-клеток с соотношением CD4: CD8 больше единицы. Также видны поликлональные плазматические клетки и фолликулярные дендритные клетки CD21 + .
Молекулярные находки
Перестройки генов клональных Т-клеточных рецепторов выявляются в 75% случаев, а перестройки генов иммуноглобина наблюдаются в 10% случаев, и эти случаи, как полагают, связаны с увеличением популяций В-клеток, управляемых ВЭБ . Точно так же последовательности, связанные с EBV, могут быть обнаружены в большинстве случаев, обычно в B-клетках, но иногда и в T-клетках . Трисомия 3, трисомия 5 и + X являются наиболее частыми хромосомными аномалиями, обнаруживаемыми в случаях AITL.
Возможные осложнения, вызываемые имплантацией зубов
Осложнения, связанные с имплантацией зубов, можно разделить на две группы:
- Осложнения при имплантации зубов, то есть в процессе самой операции
- Осложнения после имплантации зубов, то есть в послеоперационный период
- Осложнения при имплантации зубов (в процессе операции):
- Проникновения бора за границы верхнечелюстной пазухи или боковых/нижних слоев нижней челюсти (пенетрация)
- Травма нижнелучкового нерва в результате повреждения стенки челюстного канала
- Кровотечение
- Перегрев костных тканей в результате их механической обработки
- Недостаточная первичная фиксация имплантанта
Интересный факт Чаще всего подобные осложнения объясняются недостаточной квалификацией врача-стоматолога, некорректной диагностикой и т.п. Однако современное оборудование и новейшие компьютерные технологии помогают свести риск подобных осложнений к минимуму даже для неопытного врача-стоматолога.
Зубной имплант
Осложнения после имплантации зубов (в послеоперационный период):
- Гематомы
- Кровотечение
- Расхождения швов
- Воспалительные процессы в мягких тканях, окружающих челюсть
- Болевые ощущения в области имплантанта
Подобные осложнения чаще всего объясняются некоторыми особенностями организма пациента, осложнениями, возникшими во время самой операции, либо в результате нарушения пациентом рекомендаций врача в послеоперационный период.
Спустя некоторое время после операции возможны также осложнения в период репаративной регенерации костной ткани вокруг имплантанта.
К числу таких осложнений относят:
- периимплантит
- отторжение имплантатов
Периимплантит (воспаление костной ткани, окружающей имплантант) является наиболее частым осложнением в период приживления имплантанта.
Причинами, приведшими к периимплантиту, могут стать:
- образование гематомы над заглушкой внутрикостного элемента имплантата и ее нагноение
- некорректно проведенная операция (в частности — неправильное препарирование костного ложа и закрытие операционной раны)
- плохое состояние ротовой полости
Лечение периимплантита состоит в удалении гематомы, гнойника и других причин воспаления, общее лечение пациента, улучшение гигиены полости рта.
Если лечение не принесло результата, то имплантант рекомендуется удалить.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Отторжение имплантанта
Отторжение имплантатов в настоящее время встречается крайне редко, так как материал имплантата (чаще всего титан) является биологически инертным веществом.
Отторжение имплантантов чаще всего возникает в результате развития воспаления и в этом плане похоже на периимплантит.
Причинами отторжения имплантатов могут стать:
- перегрев (ожог) костной ткани во время проведения, что приводит к образованию грануляций, которые не дают возможности вживления имплантата в костную ткань
- остеопороз (истончение костной ткани), вызванный нарушения кровоснабжения, в результате чего костная ткань не может нормально разрастись вокруг имплантата
В случае если наблюдается отторжение имплантата, его также приходится удалять.
Классификация рака лимфоузлов
Лимфомы делятся на две большие группы — ходжкинские и неходжкинские. Отличить один вид от другого можно только с помощью специального лабораторного обследования.
Ходжкинская лимфома названа в честь врача, который впервые описал ее и предложил выделить это заболевание в отдельную группу. Основным диагностическим критерием для постановки такого диагноза служит обнаружение при морфологическом исследовании лимфоузла клеток Березовского-Штернберга.
Второй вид рака лимфоузлов — это неходжкинские лимфомы. Это очень обширная группа заболеваний, имеющая сложную классификацию. В зависимости от пораженного пула клеток, выделяют В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов (лимфоцитов тимуса или вилочковой железы). Каждая из этих групп делится на подгруппы.
Также в зависимости от быстроты течения выделяют индолентные, агрессивные и высокоагрессивные формы. Индолентные формы рака лимфоузлов протекают медленно и относительно благоприятно. При отсутствии лечения, средняя продолжительность жизни составляет 7-10 лет. Однако радикального излечения в этом случае добиться сложно — опухоль склонна к многократному рецидивированию, даже после высокодозной химиотерапии и трансплантации стволовых клеток. Агрессивные и высокоагрессивные лимфомы при отсутствии лечения приводят к гибели больного в течение 1-2 лет. Однако при применении терапии, есть высокие шансы на полное выздоровление.
Классификация
Лимфостазы бывают первичными и вторичными.
Первичные связаны с врожденными аномалиями лимфатических каналов, недостаточностью клапанов. В этом случае симптомы заболевания появляются уже в раннем детстве и далее прогрессируют. Это редкие случаи заболевания (не более 6%).
Вторичные лимфостазы возникают намного чаще, более чем в 90% случаев. Они имеют травматическую, воспалительную, сосудистую, инфекционную, постхирургическую причину.
В развитии заболевания врачи-флебологи различают несколько стадий.
- Первая стадия называется спонтанным обратимым отеком. Отек возникает к вечеру, при надавливании пальцем на нем остается вмятина. Конечность увеличена. К утру отек самостоятельно спадает.
- Вторая стадия — спонтанный необратимый отек. Отек становится плотным и не проходит к утру. Кожа натягивается, грубеет, твердеет, в области отека ощущается боль.
- Третья стадия — необратимый отек. Конечность значительно увеличена, теряет нормальные контуры, развивается слоновость. На коже появляются язвы, свищи, объем движений в суставе ограничен.
Действующие вещества, относящиеся к кодам I87.2, I89.0
Ниже приведён список действующих веществ, относящихся
к кодам I87.2, I89.0 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этими кодами).
- Действующие вещества
-
Аденозина фосфат
Фармакологическая группа: Прочие метаболики
-
Бензидамин
Фармакологические группы: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства, Стоматологические средства
-
Гепарин натрия + Бензокаин + Декспантенол + Троксерутин
Фармакологические группы: Антикоагулянты в комбинации с другими препаратами, Местные анестетики в комбинации с другими препаратами
-
Гепарин натрия + Декспантенол + Троксерутин
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гепарин натрия + Декспантенол
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гепарин натрия + Фосфолипиды + Эсцин
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гепарин натрия + Эсцин
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гесперидин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Гесперидин + Диосмин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Гидрохлоротиазид + Триамтерен
Фармакологическая группа: Диуретики в комбинации с другими препаратами
-
Гинкго двулопастного листьев экстракт + Гептаминол + Троксерутин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Депротеинизированный гемодериват
Фармакологические группы: Антигипоксанты и антиоксиданты, Ангиопротекторы и корректоры микроциркуляции, Регенеранты и репаранты
-
Дигидроэргокриптин + Кофеин
Фармакологические группы: Альфа-адреноблокаторы в комбинации с другими препаратами, Корректоры нарушений мозгового кровообращения в комбинации с другими препаратами
-
Диосмин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Донника травы экстракт + Каштана конского семян экстракт
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Кальция добезилат
Фармакологические группы: Антиагреганты, Ангиопротекторы и корректоры микроциркуляции
-
Каштана конского семян экстракт
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Конский каштан
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Очищенная микронизированная флавоноидная фракция (Диосмин + Гесперидин)
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Очищенная микронизированная флавоноидная фракция (Диосмин + Флавоноиды в пересчёте на гесперидин)
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами, Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Парнапарин натрия
Фармакологическая группа: Антикоагулянты
-
Рутозид
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Витамины и витаминоподобные средства, Ангиопротекторы и корректоры микроциркуляции, Витамины и витаминоподобные средства
-
Тиамин + Эсцин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Трибенозид
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Троксерутин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Трометамол
Фармакологическая группа: Регуляторы водно-электролитного баланса и КЩС
-
Цилостазол
Фармакологическая группа: Антиагреганты
-
Эсцин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Эсцин + Эссенциальные фосфолипиды + Гепарин натрия
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Эсцина лизинат
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
Лечение
На основе данных диагностики врач клиники «Медицина 24/7» выбирает лучшую тактику лечения лимфостаза, консервативную или хирургическую.
Лечение может проводиться в условиях стационара клиники или амбулаторно.
Хирургические операции
Хирургическое лечение лимфостаза состоит в создании лимфовенозных анастомозов — сшивании отдельных лимфатических и венозных сосудов. Эта микрохирургическая операция требует от хирурга виртуозной точности, особенно высокой квалификации.
Благодаря созданию анастомозов отток лимфы происходит через венозные сосуды, и отек спадает.
Если причиной лимфостаза стало удаление лимфоузлов, применяется пересадка лимфатических узлов из другой области тела. В этом случае для восстановления нормального лимфотока требуется до полугода.
Для лечения тромбофлебита, выраженной варикозной болезни на фоне лимфедемы в клинике «Медицина 24/7» проводятся малоинвазивные операции флебэктомии — удаления пораженного тромбами венозного сосуда.
Если причиной сдавления лимфатических сосудов стала опухоль, проводится операция по ее удалению. Таким образом, устраняется причина образования лимфедемы.
Физиотерапия
- Лимфодренажный массаж. Для улучшения оттока лимфы применяются разные техники массажа, как ручного, так и аппаратного (пневматического). Эти процедуры помогают устранить отек, уменьшить размеры конечности, снизить риск развития осложнений лимфедемы.
- Магнитотерапия. Воздействие магнитного поля оказывает противоотечное действие, улучшает движение жидкостей тела, лимфы, крови.
- Лазеротерапия. Воздействие лазерного излучения оказывает противовоспалительное действие. Этот метод особенно эффективен при воспалительных, инфекционных причинах лимфостаза.
- Электростимуляция. Электрические импульсы повышают тонус стенок лимфатических каналов и венозных сосудов.
Медикаментозная терапия
Медикаментозное лечение лимфостазов назначается индивидуально и, как правило, включает комплекс препаратов — флеботоников, ангиопротекторов, противовоспалительных, венотропных средств, энзимов, бензопиронов, диуретиков, антиагрегантов, др.
Эффективность медикаментозной терапии зависит от того, насколько правильно врач подберет комплекс препаратов, исходя из причины и особенностей заболевания.
Врачи клиники «Медицина 24/7» имеют большой опыт консервативного и хирургического лечения лимфостазов различного происхождения, что обеспечивает успешные результаты.
После хирургического лечения, а также во время курса физиотерапии, медикаментозной терапии рекомендуется ношение компрессионного трикотажа, который назначит врач клиники.
Материал подготовлен врачом-онкологом, химиотерапевтом, терапевтом клиники «Медицина 24/7» Шогенцуковым Бесланом Фуадовичем.
Причины
Лимфатическая система выполняет в организме дренажную функцию. Она состоит из разветвленной системы, от мельчайших капилляров до мелких, средних и крупных каналов.
В отличие от системы кровеносных сосудов, лимфатическая система не имеет собственного насоса, которым служит сердце для кровообращения. Поэтому она крайне уязвима для любых травмирующих воздействий.
Лимфа движется значительно медленнее, чем кровь по кровеносным сосудам. Любое препятствие этому движению вызывает ее застой. Из-за этого происходит накопление жидкости в тканях, их отек и увеличение в размерах (гипертрофия).
Лимфатическая система и венозное кровообращение взаимосвязаны, поэтому лимфостазы нередко возникают на фоне сосудистых заболеваний:
- хронической венозной недостаточности,
- варикозной болезни,
- тромбофлебита.
Причиной развития заболевания может быть сердечная недостаточность или нарушение работы почек, от которых зависит кровообращение нижних конечностей.
Другие возможные причины лимфостаза — сдавление лимфатических сосудов опухолью или нарушение их проходимости при воспалении:
- инфекционные, паразитарные заболевания,
- травмы,
- доброкачественные или злокачественные лимфомы.
Наиболее частая причина лимфостаза руки — хирургическое лечение рака молочной железы, при котором удаляются подмышечные лимфоузлы, что нарушает движение лимфы и приводит к ее застою. Это осложнение развивается в трети случаев мастэктомии с иссечением регионарных лимфоузлов.
Удаление паховых, тазовых (подвздошных), забрюшинных, бедренных лимфоузлов при хирургическом лечении шейки, тела матки, яичка и других злокачественных опухолей органов малого таза, половой системы приводит к развитию лимфостаза в ногах.
Лучевая терапия злокачественных опухолей также может стать причиной нарушения проходимости лимфатических каналов и развития лимфостаза.
Профилактика
Для профилактики развития лимфостаза после хирургического лечения рака молочной железы в клинике «Медицина 24/7» применяется тактика «сторожевых узлов».
В опухоль вводится контрастное вещество. После этого с помощью рентгенографии врач выясняет, в какой ближайший узел поступает лимфа.
Из этого лимфоузла делается забор образца ткани посредством пункции. Образец исследуется под микроскопом. Если в нем обнаруживаются раковые клетки, он подлежит иссечению.
Далее аналогичным образом исследуется следующий за ним узел и так до тех пор, пока гистологическое исследование не покажет отсутствие раковых клеток в лимфоузле. Это и есть необходимые и достаточные границы лимфодиссекции.
Такая практика позволяет не удалять все регионарные лимфоузлы, а ограничиться лишь теми, которые действительно содержат раковые клетки.
Если исследование «сторожевого» лимфоузла показывает, что раковых клеток в нем нет, удалять лимфатические узла вообще нет никакой надобности. И причин развития лимфостаза в этом случае не возникает.
Если лимфатические узлы все-таки приходится удалить, есть возможность их пересадки из других областей. Обычно для этого используются единичные лимфоузлы из паховой, шейной, подбородочной области.
Стадии рака лимфоузлов
Стадия рака лимфоузлов определяется исходя из клинической картины и распространенности опухолевого поражения. Для этого используется классификация Ann Arbor:
1 стадия — поражены лимфоузлы только одной лимфатической зоны.
2 стадия — поражены лимфоузлы 2 и более зон по одну сторону диафрагмы.
3 стадия — поражены лимфоузлы по обе стороны диафрагмы.
4 стадия — рак выходит за пределы лимфатической системы и поражает другие органы и ткани, например, печень, костный мозг.

Эта классификация дополняется модификацией Cotswold:
- А — В-симптомы отсутствуют.
- В — имеется хотя бы 1 В-симптом.
- Е — обнаруживаются очаги внеузлового поражения.
- S — имеется поражение селезенки.
- X — массивное раковое поражение тканей и внутренних органов.