Как восстановить прокуренные легкие?
Содержание:
Что происходит с легкими курильщика?
Представим обычный процесс курения:
- Табачный дым попадает в носоглотку, негативно воздействуя на слизистую оболочку.
- При вдохе все вредные вещества, находящиеся в табачном дыме, проникают в легкое.
- Далее в легких курильщика начинает вырабатываться слизь.
- Лёгкие воспаляются изнутри, что приводит к затруднению дыхания и препятствованию насыщения крови кислородом.
При единичном случае курения здоровые легкие довольно быстро устранят негативные последствия выкуренной сигареты и очистятся от загрязнений.
Но чем больше стаж курения, тем сильней возрастает риск различных заболеваний – от обычных простуд до пневмонии с осложнениями и раковыми опухолями.
Состав обычной сигареты:
- Метан, бутан, толуол, метанол, аммиак, кадмий, гексамин.
- Мышьяк, стеариновая и уксусная кислота.
- Угарный газ, краска.
В процессе исследования состава сигарет не было найдено ни одного природного или полезного компонента. Это лишь подтверждает вред пагубной привычки.
Что мы должны знать о никотине:
- Это элемент, который вызывает привыкание. У него есть все признаки наркотического вещества – стимуляция привыкания у курильщика, его потребность в увеличении дозы и так называемый успокоительный эффект.
- Никотин широко применяется в сельском хозяйстве для уничтожения насекомых – это факт.
- Никотин чрезвычайно вреден для окружающих, поскольку около 80% его количества в обычной сигарете вдыхается пассивными курильщиками, и только остальные 20% — самыми курящими.
Советы для здоровья легких
Воздержание от курения — один из лучших способов сохранить легкие здоровыми. Однако можно предпринять и другие шаги, чтобы защитить свои легкие и сохранить хорошее здоровье легких. К ним относятся:
- Регулярные физические упражнения: Физические упражнения помогают повысить эффективность использования организмом кислорода. Упражнения также помогают снизить риск некоторых заболеваний, которые могут повлиять на здоровье легких. Центры по контролю и профилактике заболеваний (CDC) рекомендуют взрослым заниматься физическими упражнениями не менее 150 минут в неделю.
- Защита от инфекции: В некоторых случаях инфекции могут повредить легкие. Можно снизить риск легочной инфекции. Для этого необходимо чаще мыть руки, держаться подальше от людей, когда они больны, и получать ежегодную вакцину от гриппа, если это рекомендует врач.
- Уменьшение количества загрязняющих веществ в помещении: Различные загрязнители воздуха в помещении могут привести к раздражению легких, способствовать заболеванию легких и усугубить текущие респираторные заболевания. Сохранение дома свободным от химических растворителей, асбеста и пассивного курения может защитить здоровье легких.
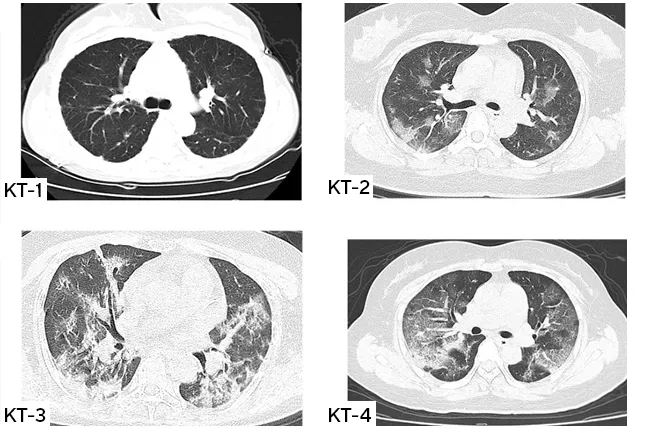
Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.
Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.
Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель. При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
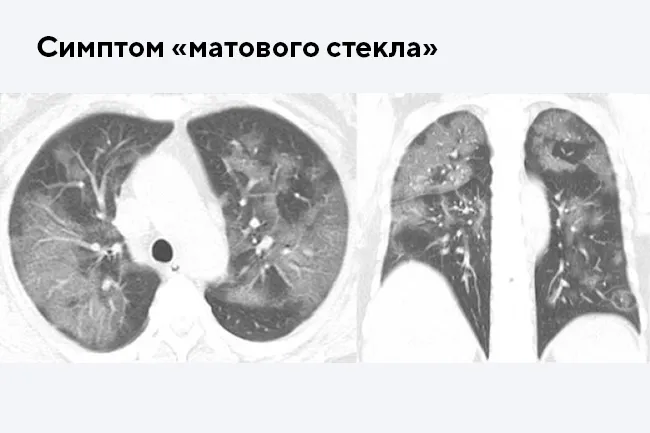
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.
Показывает ли флюорография курение?
Следует знать, что даже самая первая сигарета влияет на здоровье человека, особенно на его дыхательную систему. Когда человек курит на протяжении длительного периода, изменения в его организме происходят очень активно, но не всегда проявляются. Только со временем внутренние органы начнут давать сбой и последствия курения проявятся очень активно. Чтобы не допустить обострения заболевания, курильщикам в первую очередь следует регулярно проходить рентген.
Только в таких случаях снимки могут показать, что у человека присутствует заболевание, которое называют «бронхитом активного курильщика». В то же время стоит знать, что ни одно изменение в области легких не сможет доказать, что человек курит. Это объясняется тем, что заболевания могут иметь большое количество причин, и не всегда это активное воздействие никотина. Регулярная привычка курить только усугубляет ситуацию и помогает болезни прогрессировать. Все это подтверждает, что даже самое активное пристрастие к курению не может быть выявлено по флюорографическому снимку.
Сохранить здоровье
Молочные железы скрывают в себе немало опасностей независимо от возраста. Генетическая предрасположенность к раку молочной железы, гормональное неравновесие, возраст, наличие (или отсутствие) детей — все эти факторы повышают шанс рака молочной железы (РМЖ). Причем на ранних стадиях заболевание никак себя не проявляет. Поэтому обследоваться нужно даже в том случае, если вам совсем еще рано думать о климаксе с его гормональными качелями, а ваши мама и бабушка, к счастью, знать не знали проблем с грудью.
РМЖ сегодня — самый распространенный диагноз среди всех видов рака. «За последние десять лет заболеваемость РМЖ выросла на 32 %, а число болеющих раком превышает более полумиллиона женщин, — говорит Надежда Рожкова. — Особую обеспокоенность вызывает омоложение рака. Частота РМЖ выросла за последние десять лет у женщин от 15 до 45 лет почти на 54 %. Это угрожающая ситуация, заставляющая серьезно задуматься и принять меры для раннего выявления и профилактики заболеваний
Важно не просто прийти к врачу, сделать это нужно своевременно. Не стоит бояться, если врач назначает УЗИ, — это обследование делают в любом возрасте, начиная с 18 и до 35 лет, раз в год
Во время беременности и лактации также всем женщинам необходимо делать именно УЗИ, чтобы избежать рентгеновского облучения.
Не сомневаюсь, что все вы слышали слово «маммография» (МГ) и знаете, что такое рентгенологическое обследование молочных желез, — говорит Надежда Рожкова. — Так вот, именно МГ-скрининг, который существует в маммологии уже более 40 лет, позволил снизить смертность от рака молочной железы на 20–50 %». Этот метод диагностики назначается женщинам после 40 лет.
3.Лечение болезни
Полностью вылечить эмфизему невозможно. Поэтому основной целью лечения эмфиземы легких является уменьшение симптомов болезни и их тяжести, облегчение дыхания, уменьшение кашля и одышки.
В зависимости от состояния больного пульмонолог может назначить специальные препараты короткого или длительного действия, которые помогут расслабить и открыть дыхательные пути. Такие лекарства выпускаются в форме ингаляторов или бронхолитических растворов, которые необходимо заливать в распылитель и затем дышать через трубку.
Существуют лекарства, которые помогают уменьшить воспаление в дыхательных путях. Ряд препаратов, в том числе внутривенных, используется при внезапном и резком ухудшении состояния больного.
Помимо лекарственной терапии существуют и другие методы лечения эмфиземы легких:
- Кислородная терапия, которая особенно показана пациентам с тяжелой формой эмфиземы легких. Кислородная терапия снижает нагрузку на сердце и при регулярном проведении даже может увеличить продолжительность жизни. В особо тяжелых случаях требуется непрерывная кислородная терапия.
- Хирургическое уменьшение объема легких. Хирургическое удаление поврежденных частей легких может улучшить функции здоровой части легких. И, соответственно, состояние больного.
- Специальная легочная реабилитация. Это интенсивная программа, включающая в себя комплексный подход к лечению – специальные упражнения, питание, консультации специалистов и особые схемы приема лекарств. Нередко такая схема дает хорошие результаты и облегчает дыхание больных.
- Трансплантация легких. Это, наверное, крайний случай лечения эмфиземы, когда другие методы не могут облегчить состояние больного. Но операция по пересадке легких сопровождается существенными рисками для здоровья, и необходимость ее проведения должен оценить хороший врач с учетом всех особенностей состояния пациента.
Помогут ли электронные сигареты избежать рака?
Сегодня в качестве альтернативы сигаретам предлагается переходить на электронные устройства и кальян. При использовании электронных устройств с содержащими никотин жидкостями риск рака в среднем повышается вчетверо. Позволит ли переход на безникотиновые электронные сигареты избежать рака — неизвестно, но сомнения весомы.
Электронные устройства тоже вызывают хроническое воспаление слизистой дыхательных путей, что выявляют при диагностической бронхоскопии. Действительно, в электронных устройствах меньше канцерогенов, но при вдыхании пара слизистая оболочка бронхов тоже становится рыхлой и отечной, как и при вдыхании табачного дыма. В клетках слизистой изменяется биохимия 300 разных белков, у курильщиков табака и электронных устройств меняются почти 80 белков, ещё 113 белков изменяют свою структуру только у «электронщиков».
Кальян — не выход по причине использования содержащих никотин смесей и горячего пара, дополнительно повышается вероятность инфицирования вирусом папилломы человека (ВПЧ), отлично выживающим в кальянной трубке и инициирующем рак ротовой полости.

Немного об истинных причинах зависимости
Так почему же тогда, когда мы задаемся целью «бросить курить», мы настолько сильно ощущаем пустоту и «ломку», что становимся раздражительными, нервными и злыми? Все просто – сказываются наши психологические установки:
Во-первых, часто курильщик считает, что сигареты его успокаивают и расслабляют. Но при этом многие говорят, что кому-то сигареты «помогают»… Сосредоточиться!
Вы правда верите в то, что одно и то же вещество может обладать различными свойствами не только для различных людей, но и для одного и того же человека в различных ситуациях? Звучит глупо, не так ли?
Что же, слегка приоткроем завесу этого «волшебного» свойства: сигареты – не успокаивают и не помогают сосредоточиться. Чаще дело банально в том, что курильщик, будучи ребенком, например, чувствовал себя не уверенно и не мог общаться в компании, в которой ему хотелось. А начав, как ему казалось, поступать по-взрослому, он смог стать своим в столь желанной компании. Таким образом, получается, что человек стал курильщиком из-за неуверенности в себе, а вовсе не отсутствие возможности покурить делает его неуверенным в себе. Вот и возникает вопрос, вы избавитесь от сигарет, а неуверенность в себе останется. Что будете делать, если нет привычного способа защиты от нее? Да… Тогда включаются первые психоэмоциональные реакции напуганного человека – агрессия, раздражительность. Стресс, которого так и боятся многие…
Но, если человек проработал свои внутренние проблемы, принял и прожил свои эмоции и приобрел уверенность в себе, то эта самая «пустышка» становится не нужной, потому что пропала проблема, которую она купировала – тогда отказ от курения проходит безболезненно и приятно (поверьте, быть независимым от этой дымящейся зловонной дряни — куда приятнее).
Во-вторых, многими отказ от курения воспринимается, как некоторое лишение. А лишаясь чего-то, мы злимся, раздражаемся. И не дай бог попасть в стрессовую ситуацию, которую курильщик привык облегчать при помощи сигарет.
Курильщик не знает, как справиться со стрессом иначе и его это, безусловно, опять же пугает.
Испытывающий же страх человек начинает злиться, стараясь защититься от своих эмоций. Не зря говорят, что лучшая защита – нападение. Вот и первая реакция на опасность, от которой он не может убежать (а от себя не убежишь), именно агрессия. Все эти эмоции же в свою очередь способствуют развитию психологических заболеваний, неврозов, психозов и тому подобному, что в свою очередь отражается и на состоянии нашего физического здоровья.
И, напротив, если отказ от курения воспринимается человеком, как обретение свободы, новых возможностей и иных благ, то и отказ от сигарет не воспринимается, как опасность. В этом случае человек обретает невероятную легкость, как если бы скинул с себя тяжелую ношу и это благотворно влияет на психоэмоциональное состояние, которое оказывает впечатляющее действие и на физическое здоровье бывшего курильщика.
Но, часто наши жизненные установки и внутренние проблемы мешают нам мыслить в положительном ключе, ведь всю свою жизнь мы слышим о том, что отказаться от курения сложно и тяжело (хотя скажите-ка, вам тяжело было бы перестать биться головой об стену?), что курение дает нам чувство спокойствия или возможность сосредоточиться.
Безусловно, это далеко не единственные причины возникновения табачной зависимости, но все они, так или иначе, связаны в первую очередь с нашими психологическими проблемами и жизненными установками.
К сожалению, далеко не всегда мы в состоянии самостоятельно справиться с этим и тогда есть выход – обратиться к психологу. Психолог поможет понять истинные, глубинные причины табачной зависимости, проработать установки, которые мешают отказаться от потребления никотина, а так же, работая с психологом, вы сможете научиться справляться со своим страхом и находить более рациональные способы выхода из стрессовых ситуаций, нежели закурить.
И, надеюсь, ответ на свой вопрос о вреде резкого бросания курить вы так же получили. Подытоживая, можно сказать, что резкое бросание курить вредит психологическому здоровью, но не меньше, чем медленный отказ от курения. А вот тем, кто не ощущает потребности в курении, быстрый отказ от сигарет принесет только радость и здоровье.
Лечение при ангине
Лечение проводится в основном в домашних условиях. Причем необходимо придерживаться постельного режима. Больной ребенок госпитализируется в том случае, когда ему меньше 3 лет, у него не спадает высокая температура (39°-40°), имеются затруднения при дыхании, глотании пищи и жидкости, обнаруживается абсцесс на миндалинах, существует реальная угроза возникновения осложнений.
Медикаментозное лечение
Для того чтобы предотвратить появление осложнений гнойной ангины у ребенка, проводится лечение антибиотиками, средствами местного воздействия на воспаленные гланды, препаратами для устранения болезненных симптомов.
Лечение антибиотиками
Применяются препараты на основе пенициллина (феноксиметилпенициллин, амоксициллин). При наличии аллергии на пенициллин или необходимости повторного лечения антибиотиками из-за возникновения рецидивов ангины используют антибактериальные средства другой группы (макролиды), такие как сумамед, азитромицин, эритромицин.
При тяжелых формах заболевания или возникновении осложнений для лечения используются еще более сильные антибиотики (цефалоспорины).
Лечение препаратами местного действия
Для ускорения очищения поверхности миндалин от гноя проводится полоскание горла антисептическими растворами мирамистина или хлоргексидина. Используются спреи, оказывающие антисептическое действие, содержащие антибиотик: например, гексорал, биопарокс.
Для устранения болезненных ощущений и першения в горле при гнойной ангине у детей можно воспользоваться таблетками для рассасывания (стрепсилс, фалиминт). В них содержатся компоненты с обезболивающим, противовоспалительным и антисептическим действием.
Предупреждение: Если ребенок еще не умеет полоскать горло и сосать таблетки, лечение можно проводить только спреями. Рекомендуется для дезинфекции ротовой полости давать ему слегка теплый чай.
Облегчение симптомов
Маленьким детям, которым трудно проглотить пилюлю или таблетку, лекарства дают в виде сиропов или суспензий. Для снижения температуры и устранения головной боли детям дают парацетамол (панадол) или ибупрофен (нурофен).
Если у ребенка высокая температура, при этом холодные руки и ноги, это свидетельствует о нарушении кровообращения из-за спазма сосудов. В этом случае ему дают спазмолитики: но-шпу или дротаверин.
Накопление в крови продуктов жизнедеятельности бактерий приводит к интоксикации организма и появлению аллергической реакции на токсины, что выражается головной болью, тошнотой, рвотой, диареей. Поэтому ребенку дают противоаллергические препараты (супрастин, эриус).
Антибиотики, попадая в организм, уничтожают не только вредную, но и полезную микрофлору (лактобактерии). Если же курс лечения гнойной ангины у детей прервать раньше времени, то на фоне недостатка полезных бактерий болезнетворная флора быстро размножится вновь. Кроме того, может наступить привыкание к антибиотику, впоследствии придется лечиться более сильным препаратом. Поэтому, давая ребенку антибиотик, следует соблюдать основные правила:
- не прекращать его прием, даже если состояние пришло в норму (длительность курса определяет врач);
- параллельно принимать препараты для восстановления микрофлоры кишечника (линекс, бифидумбактерин);
- обязательно давать назначенные врачом антигрибковые препараты (нистатин и другие), так как в отсутствие лактобактерий в организме начинает быстро размножаться грибок Кандида.
Наряду с медикаментозной терапией назначаются физиотерапевтические процедуры (УВЧ, электрофорез и другие).
Хирургическое лечение
Поскольку гланды играют важную роль в работе иммунной системы организма, то удаление миндалин применяется в случае крайней необходимости:
- миндалины распухают так, что перекрывают дыхание и мешают приему пищи и жидкости;
- ребенок не может нормально спать, храпит, возможна остановка дыхания во сне;
- рецидивы возникают 4 раза в год и чаще;
- возникают осложнения (миокардит, ревматизм, заболевания почек и другие).
Применение народных средств
Народные средства позволяют в домашних условиях проводить лечение гнойной ангины, очищение и смягчение горла, устранение болезненных ощущений.
Для полоскания горла детям используются раствор соды (1 ч. л. на 1 стакан воды), а также настои ромашки, календулы, эвкалипта, шалфея. Можно полоскать горло свекольным соком, настойкой прополиса (на 100 мл воды берется 5 капель настойки).
Хорошо смягчает гнойное горло и оказывает дезинфицирующее действие теплое (не горячее) молоко с медом.
Различия в результатах процедуры здорового и курящего
Легочный орган у здорового человека определяется в виде прозрачных полей. На фоне более темной легочной ткани наблюдаются светлые контуры бронхов и сосудов, которые особенно выражены у корня легкого.
Мелкие отростки бронхов по рентгеновскому снимку по норме не прослеживаются. Если у нас курящий, то видно как выглядят легкие курильщика на флюорографии, и каковы различия со здоровым легочным органом.
Внешний вид прокуренных легочных полей напоминает решето, такая картина получается в результате возникновения множественных полостных образований, вызванные изменениями в бронхах и воспалительными процессами.
Основным отличием в снимке курильщика от легких, не подверженных вредной привычки, является сгущение легочного рисунка. Данные изменения происходят из-за разрастания соединительной ткани в нижних отделах альвеолах дыхательного органа.
Вместе с этим наблюдается снижение проходимости в мелких бронхах, и в результате застоя слизи вызывает расширение альвеол. Нарушения приводят к образованию бронхоэктазов.
Пройди тест для курящих
Последствия курения для легких
Чем отличаются легкие курильщика и обычного человека на разных этапах курения? Давайте рассмотрим этот вопрос:
Со стажем 1 год:
- Орган уже успел приобрести серый оттенок.
- Согласно последним исследованиям, при употреблении стандартной пачки сигарет в человеческих лёгких накапливается около стакана смолы.
- Иммунитет слабнет: человек чаще болеет инфекционными заболеваниями.
- Курильщик устаёт значительно скорее.
- Временами чувствуются лёгкие покалывания в груди.
Какими становятся легкие через 10 лет курения:
- Колоссальное количество вредных веществ приводит к спазмам – появляется так называемый бронхит курильщика.
- Табачный дым уже успел воздействовать на органы пищеварительной системы – у многих развивается язва желудка.
- Оккупируются не только вторичные легочные дольки, но и функциональные тканевые части лёгких.
- Кожа выглядит намного хуже: появляется жёлтый оттенок и морщины.
- Наблюдаются различные покалывания, дискомфорт в области сердца.
15 лет стажа:
- Теперь прокуренные легкие покрыты не только смолой, но и зелёными мокротами.
- Коричневый цвет сменился на чёрный.
- Возможность зачать ребёнка у курящих женщин уменьшена в 3-5 раз по сравнению с некурящими.
- Риск возникновения и развития раковой опухоли в несколько раз больше, чем у здорового человека.
- 90% больных туберкулёзом – именно эта категория людей.
Курильщики с 20-летним стажем и больше:
- Ощутимое ухудшение процесса кровообращения, сбои в работе сердца.
- Развивается эмфизема легких.
- Появляются серьёзные проблемы с зубами – глубокий кариес, пародонтоз, зубной камень.
- Крайне повышен риск таких заболеваний, как болезнь Бюргера, тромбоз, инсульт.
- Значительно ухудшается усвоение кальция, в связи развиваются болезни опорно-двигательного аппарата.
Поражение легких 25-50%
Соответствует КТ-2. Внебольничная пневмония с благоприятным или условно благоприятным прогнозом. Уровень сатурации крови кислородом снижается. Если организм не может самостоятельно справиться с вирусной инфекцией, пневмония может довольно быстро прогрессировать до следующей стадии. Прогноз зависит от возраста пациента, его иммунной системы и некоторых индивидуальных особенностей организма.
При поражении легких 25, 30, 40 процентов необходима интенсивная терапия — важно предотвратить дальнейшее распространение вирусной инфекции по паренхиме легких. Как правило, при КТ-2 пациенты после консультации врача лечатся дома
Если симптомы респираторного заболевания усиливаются и терапия не приносит положительных результатов, пациента по решению лечащего врача или врача скорой помощи могут госпитализировать.
Где и как проверить свои легкие
Тревожащие признаки требуют диагностики. За первичным обследование и направлением на углубленное исследование нужно обратиться к терапевту, который даст направление на рентгенологическое исследование и консультацию пульмонолога.
Для проверки могут быть проведены не только R-исследования, но назначены биохимический и клинический анализ крови, мокроты, бронхоскопия, компьютерная томография.
Интересно, что многие зарубежные врачи и исследователи проблем заболеваний легких (в том числе связанных с курением) считают, что пристальная диагностика «просто так», без особых на то показаний, приводит к гипердиагностике, избыточному медицинскому вмешательству и во многих случаях оказывается попросту вредной.
Что такое флюорография?
Для получения точной информации о состоянии здоровья пациенту рекомендуют проходить флюорографию раз в год. Подобное мероприятие позволяет определить наличие каких-либо изменений в области легких и сердца и предупредить прогресс патологического процесса.
Можно ли обмануть врача?
Внимание! Присутствует информация о вреде подобного обследования, но она является относительной. Цена отказа от флюорографии – здоровье пациента
Информация о вреде методики связана с получением ежегодной дозы облучения, но не следует волноваться, она не велика – не более 0,5-0,8 миллизиверта.
При наличии каких-либо изменений на ФЛГ проводят дальнейшее комплексное обследование пациента.
Что будет, если бросить курить
Да, морально человеку, который решил бросить курить, будет очень тяжело
Создаётся ощущение, что что-то не так, нехватка чего-то очень важного. Но организм чувствует себя замечательно и без сигарет
Чтобы легкие хоть немного восстановились, потребуется как минимум месяц. Дальше будет легче.
В этот месяц стоит придерживаться следующих простых правил:
- Отказаться от посещения мест, где курят люди. Во-первых, пассивное курение, как известно, губительнее, чем активное, во-вторых, сильный соблазн закурить.
- Включить в рацион мёд и лимоны — так организм очистится быстрее и лучше.
- Прогулки на свежем воздухе. После обеда и перед сном, час или два пребывать на свежем воздухе.
Также следует помнить, что отказаться от сигарет придётся полностью. Сократить дозу даже до одной сигареты в день — бесполезное дело. Легкие даже при минимальном употреблении никотина не будут успевать очиститься, поэтому бросать курение нужно полностью и навсегда. Конечно, весь нанесённый вред никуда не уйдет, но частично восстановить легкие можно.
Originally posted 2018-02-01 07:47:07.
Какие недуги поможет обнаружить флюорография
Флюорография полностью отображает состояние органов, расположенных в грудной клетке. Наиболее часто по результатам исследования выявляют заболевания туберкулёзом и онкологические патологии органов дыхания. У здорового человека на снимке лёгкие равномерно окрашены серым цветом и имеют достаточно чёткие границы. На снимке можно увидеть вены, сосуды, артерию, а также тень сердца и корень лёгкого. Флюорография сможет показать и общее положение диафрагмы.
По результатам полученного снимка врачом оцениваются такие важные параметры:
- Чёткость контуров лёгких и сетки сосудов. Если сосуды или контуры слишком выражены, то это может говорить о бронхите, пневмонии или первой стадии онкологических патологий. При заболеваниях сердечно-сосудистой системы рисунок лёгких тоже будет чересчур чётким.
- Присутствие на лёгких фиброзной ткани. Наличие фиброзов говорит о преобразовании лёгочной ткани в соединительную, что может свидетельствовать о перенесённой инфекции, проведённой операции или травме грудной клетки. Подобный процесс наблюдается и при циррозе печени.
- На флюорографии курильщика с большим стажем можно увидеть корни лёгких, на которых просматриваются так называемые тяжи. Такое изменение говорит о хроническом воспалительном процессе, который протекает в органах дыхания.
- Если изменено положение диафрагмы, то это говорит об избыточном весе, патологиях сердечно-сосудистой системы или генетическую предрасположенность.
По состоянию теней, которые есть на снимке, можно легко распознать такие заболевания дыхательных органов:
- бронхиты различной этиологии;
- патологические изменения диафрагмы;
- туберкулёз;
- бронхиальную астму;
- бронхоэктатическую болезнь.
Опытный врач по снимку сможет установить, не страдает ли человек доброкачественными или злокачественными заболеваниями.