Анатомия костной ткани человека
Содержание:
Показания и противопоказания к наращиванию кости
Основным показанием к выполнению остеопластики является недостаток собственной костной ткани для имплантации.
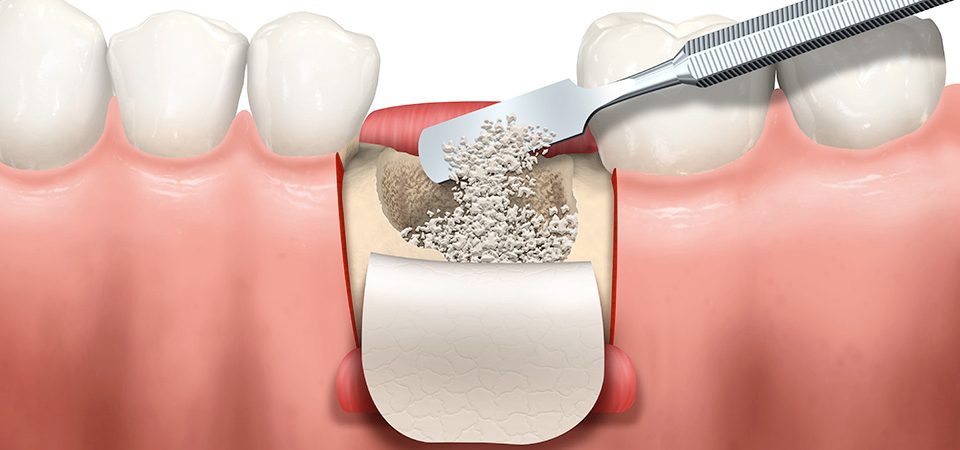
Наращивание костной ткани в стоматологии
Наращивание кости назначается также в следующих случаях:
- разного рода травмы челюсти;
- устранение осложнений после удаления зуба, особенно если пациент не ухаживает должным образом за полостью рта;
- возникшие на фоне инфекционных заболеваний или травм большие участки поражения или атрофии альвеолярного гребня.
Как и любое хирургическое вмешательство, остеопластика имеет ряд противопоказаний:
- онкологические заболевания;
- заболевания иммунной системы;
- некоторые болезни кровеносной системы (например, нарушение свертываемости крови);
- аллергия на анестетики;
- эпилепсия или другие психические расстройства;
- гайморит или ангина – операция в этом случае откладывается до полного выздоровления пациента.
Прогноз и Профилактика
Прогноз благоприятный.
Профилактика начинается еще до рождения ребенка и заключается в строгом соблюдении режима труда, отдыха и питания беременных. Витамин D с целью антенатальной профилактики Р. следует назначать беременным только при наличии у них клин, симптомов D-гиповитаминоза и нарушения фосфорно-кальциевого обмена, а также беременным с экстрагенитальной патологией (заболеваниями печени, почек, жел.-киш. тракта, ревматизмом и поражениями сердечно-сосудистой системы), при патологическом течении беременности (токсикозы первой и второй половины). Витамин D назначают с 28—30-й нед. беременности ежедневно. Суточная доза определяется индивидуальными особенностями беременной, временем года, климатогеографическими условиями.
Профилактику Р
у ребенка начинают с первых дней жизни, уделяя особое внимание неспецифическим профилактическим мероприятиям (правильному уходу, рациональному вскармливанию, максимальному пребыванию на свежем воздухе, проведению закаливающих процедур).. Специфическую профилактику Р
назначают с учетом состояния здоровья ребенка при рождении, особенностей его костной системы, характера вскармливания, условий жизни. Начинать специфическую профилактику следует доношенным детям с 3 — 4-недельного, недоношенным с 2-недельного возраста. Профилактическая доза на курс составляет 150 000 — 300 000 ME витамина D. Рекомендуется ежедневное введение витамина D в дозе 400—500 ME на протяжении всего первого года жизни.
Специфическую профилактику Р. назначают с учетом состояния здоровья ребенка при рождении, особенностей его костной системы, характера вскармливания, условий жизни. Начинать специфическую профилактику следует доношенным детям с 3 — 4-недельного, недоношенным с 2-недельного возраста. Профилактическая доза на курс составляет 150 000 — 300 000 ME витамина D. Рекомендуется ежедневное введение витамина D в дозе 400—500 ME на протяжении всего первого года жизни.
Для искусственного и раннего смешанного вскармливания используют питательные смеси, обогащенные витамином D — «Малютка», «Малыш», «Виталакт» (см. Молочные смеси).
На втором году жизни в осенне-зимний период детям с профилактической целью назначают 1—2 курса УФ-облучения по 20—25 сеансов каждый (см. Ультрафиолетовое излучение) или цитратную смесь с одновременным введением половинной дозы витамина D и витаминов группы В. Во избежание D-витаминной интоксикации не рекомендуется одновременно применять витамин D и УФ-облучение.
Дети, перенесшие Рахит, должны находиться под диспансерным наблюдением не менее 3 лет, при этом в первые 2 года они нуждаются в систематическом проведении комплексного противорецидивного и реабилитационного лечения.
Библиография:
Гинзбург Е. Я. и Сорочек Р. Г. Лечебная гимнастика и массаж при рахите и гипотрофии, М., 1952; Дулицкий С. О. Рахит, М., 1953; Ивановская Т. Е. и Цинзерлинг А. В. Патологическая анатомия (болезни детского возраста), с. 38, М., 1976; Лечебная физкультура при заболеваниях в детском возрасте, под ред. С. М. Иванова, М., 1975; Максудов Г. Б. и др. О рентгенодиагностике костных изменений при витамин-D-зависимом рахите у детей, Вопр. охр. мат. и дет., т. 26, № 10, с. 68, 1981; Панов Н. А., Гингольд А. 3. и Москачева К. А. Рентгенодиагностика в педиатрии, с. 151 и др., М., 1972; Святкина К. А. Актуальные вопросы борьбы с рахитом, Педиатрия, в. 9, с. 50, 1964; Святкина К. А., Хвуль А. М. и Рассолова М. А. Рахит, М., 1964, библиогр.; Тур А. Ф. Рахит, Л., 1966, библиогр.; Усов И. Н. и Станкевич 3. А. Рахит у детей, М., 1980, библиогр.; Фонарев М. И. и Фонарева Т. А. Лечебная физическая культура при детских заболеваниях, Л., 1981; Glissоn F. а. о. De rachitide, sive morbo puerili qui vulgo «the rickets», dicitur, tractatus, L., 1650; Huldschinsky K. Heilung von Rachitis durch kiinstliche Hohensonne, Dtsch. med. Wschr., S. 712, 1919; Stowens D. Pediatric pathology, p. 147, Baltimore, 1966.
Ход операции
Инструментами служат остеотомы (долота) с желобообразным или плоским сечением, пилки Джильи, УЗ-приспособления для рассечения костей, электрические медицинские пилы. После фрагментирования костей в ходе остеотомии требуется их фиксация, для чего применяются спицы, пластины, винты или специальные аппараты. В некоторых случаях дополнительно накладывают гипсовые повязки, однако этого стараются избегать, чтобы не причинять дискомфорт пациентам и устранить риск развития суставных контрактур. Обезболивание — общий наркоз или местная анестезия, все зависит от общего состояния здоровья пациента и объема вмешательства.
Открытая остеотомия
Формируется широкое операционное поле, кость обнажается, отделяется надкостница и выполняется рассечение в нужной области. Фрагменты соединяются металлоконструкциями или накладывается гипсовая повязка.
Закрытая методика
Наружный разрез на коже минимален — 2-3 см. Над местом предполагаемого рассечения кости расслаивают мышечную ткань. Долото устанавливают продольно для рассечения надкостницы. После этого инструмент поворачивают перпендикулярно кости и рассекают ее несколькими ударами молотком по долоту. Близлежащие мягкие ткани, нервы и сосуды с целью предотвращения их повреждения защищают специальными инструментами.
Остеотомии также классифицируются по целевому назначению на: корригирующие (например, при неподвижности коленного сустава), направленные на улучшение опорной функции, укорочение кости или ее удлинение, деротационные и др.
Если у пациента присутствует явное искривление большого пальца стопы, ему показана проксимальная корригирующая остеотомия. Она проводится для коррекции первой плюсневой кости и нужна при следующей симптоматике:
- невозможность надевать обувь;
- болевой синдром;
- неправильная походка;
- бурсит.
Остеотомия верхней и нижней (плоскостная) челюстей может выполняться только на одну из челюстей или на обе одномоментно. Она показана при аномалиях развития, серьезных проблемах с прикусом, имеющихся негативных последствиях от проведенных ранее операций, смещениях, переломах. Хирургическое вмешательство может быть полным или фрагментарным. В результате после операции у пациентов облегчается процесс откусывания и пережевывания пищи, снижается срок износа зубов, устраняется риск разрушения зубов из-за плохого прикуса, нормализуется соотношение между челюстями, что хорошо сказывается на внешности в целом, снижается риск развития болезней височно-нижнечелюстного сустава.
Признаки и симптомы остеопороза
Остеопороз – это заболевание, почти не дающее симптомов на ранних стадиях. Признаки патологии проявляются по мере того, как ослабляется костная ткань:
- боли в спине, возникающие при остеопорозе вследствие разрушения позвонка;
- сутулость;
- уменьшение роста человека;
- переломы даже при незначительном воздействии (особенно опасны переломы шейки бедра – в 20-25% случаев они приводят к смерти в первые 6 месяцев после травмы, а в 40-45% – к инвалидности);
- рыхлая ткань десен;
- боли в суставах, пояснице;
- быстрая утомляемость на фоне физических нагрузок;
- возникновение дискомфорта при долгом нахождении в одной позе;
- частый стул;
- грудной кифоз;
- изжога;
- невозможность сделать полноценный вдох из-за боли в грудной клетке, чувство, что не хватает воздуха;
- ускоренное разрушение зубов;
- судороги в ногах.
К врачу с целью профилактической проверки нужно обратиться при любом из этих симптомов, а также в следующих случаях:
- проведение терапии кортикостероидами на протяжении нескольких месяцев;
- начало менопаузы;
- перелом бедра в пожилом возрасте.
Ранняя проверка на остеопороз возможна по анализу крови, в соответствии с которым приведем показатели нормы по следующим критериям:
- общий кальций – от 2,2 до 2,65 ммоль/л;
- фосфор неорганический – от 0,85 до 1,45 мкмоль/л;
- паратгормон – от 9,5 до 75 пг/мл или от 0,7 до 5,6 пмоль/л;
- ДПИД: для мужчин (нмоль ДПИД/моль креатинина) – от 2,3 до 5,4, для женщин – от 3 до 7,4;
- остеокальцин (нг/мл): для мужчин – от 12 до 52, для женщин до менопаузы – от 6,5 до 42,3, для женщин после менопаузы – от 5,4 до 59,1.
До утраты от 20 до 30% костной массы остеопороз никак себя не проявляет. Поэтому в возрасте после 40 лет рекомендуется обращаться к врачу-эндокринологу для проведения диагностики раз в год.
Виды наращивания костной ткани
Прежде, чем определиться с тем, как будет проводиться остеопластика, необходимо пройти тщательное обследование.
На выбор метода влияют несколько параметров: высота и ширина кости пациента, ее структура, а также расположение крупных кровяных сосудов и нижнечелюстного нерва.
Аутогенная трансплантация
Аутогенная трансплантация является одним из наиболее эффективных методов, так как донорским материалом служит костная ткань самого пациента. Материал берут с зоны подбородка либо зуба мудрости и восстанавливают им атрофированную часть.
Операция проводится в два этапа, так как необходимо дополнительное вмешательство хирурга для извлечение донорского материала. Это увеличивает травматизм и процесс восстановления (до одного месяца), однако риск отторжения структур в данном методе минимален.
Ксеногенная и аллогенная трансплантация
При использовании данного метода дополнительного хирургического вмешательства не требуется. В качестве донорского материала выступает костная ткань других пациентов или кости животных (в основном коровы).
Перед пересадкой такие материалы тщательно стерилизуют и обрабатывают для улучшения совместимости. Во время процедуры выполняется всего один надрез, за счет чего процесс заживления значительно сокращается.
Аллопластическая трансплантация
Этот метод также называют направленной тканевой регенерацией кости (НТР). При данной методике для наращивания кости используются два компонента: костный материал и барьерная мембрана из ультратонкой эластичной пленки.
Мембрана изолирует слизистую оболочку и не дает ей проникнуть в полости, образовавшиеся из-за атрофии костной ткани. Также мембрана защищает от воздействия бактерий и других неблагоприятных факторов.
Процесс восстановления при аллопластической трансплантации протекает быстро, мембраны из современных материалов со временем рассасываются либо становятся каркасом, на котором образуется новая костная ткань. Так как аллопластика не сильно травмирует челюсть, поэтому в последнее время ее применяют значительно чаще.
Существенным минусом данного метода является длительная реабилитация. На формирование новой кости и приживление трансплантата нередко уходит от 4 до 6 месяцев.
Синус-лифтинг
Синус-лифтинг
В современных стоматологиях в настоящее время наиболее востребованной методикой по наращиванию костной ткани является — синус лифтинг. Эта операция производится в боковых отделах верхней челюсти, путем поднятия дна гайморовой пазухи и увеличения альвеолярного гребня.
Синус-лифтинг бывает открытого и закрытого типа.
Открытая методика применяется в тех случаях, когда необходимо нарастить большой объем костной ткани, что влечет за собой серьезное хирургическое вмешательство. Процесс заживления очень длительный и установка импланта отодвигается на несколько месяцев.
Закрытый синус-лифтинг используется, когда костная ткань пациента достигает высоты минимум 7-8 миллиметров. Эта процедура не так травматична, как открытый синус-лифтинг. Имплант устанавливается сразу после того, как нарастили кость на верхней челюсти.
Преимущества данных методов наращивания кости:
- использование ультратонких лезвий и сверл — делают данный метод менее травматичным;
- относительная быстрота выполнения операции — в зависимости от квалификации и опыта врача, длительность процедуры составляет от 30 минут, если нет осложнений, до часу, если с осложнениями;
- надежность результата — в большинстве случаев любой метод синус-лифтинга дает большой процент благоприятного прогноза.
Одним из наиболее передовых методов наращивания кости в верхней челюсти на данный момент является балонный синус-лифтинг.
Данная методика позволяет одновременно создать основу и установить имплант даже на самой тонкой кости. Все манипуляции выполняются через небольшое отверстие для установки искусственного корня. Через это отверстие в гайморову пазуху вводится специальный баллон, который наполняется жидкостью, и, увеличиваясь в объемах, аккуратно отделяет мягкие ткани от кости. Затем в образовавшуюся полость помещают костный материал и устанавливают имплант.
Патологическая анатомия
Рис. 1. Макропрепараты нижнего эпифиза бедренной кости (фронтальный распил) в норме (а) и при рахите (б): резко расширенная стекловидная полоса предварительного обызвествления при рахите между хрящевой и костной тканью эпифиза (указана стрелкой).
Патологоанатомическая картина костных изменений при Р. складывается из трех основных процессов: нарушения в зоне роста преимущественно энхондрального окостенения, избыточного накопления остеоида, расстройства процессов обызвествления в растущих костях. Нарушение в зоне энхондрального окостенения выражается прежде всего в резком расширении зоны роста. В норме зона предварительного обызвествления хряща длинных трубчатых костей имеет вид узкой ровной желтоватой полоски шириной не более 1 мм. При Р. она резко расширена, неровная, стекловидная, достигает иногда ширины до 1 см (рис. 1). Микроскопически имеет место расширение зоны замещения хряща с неправильным расположением и чередованием клеточных колонок эпифизарного хряща. Избыточная хрящевая ткань в виде языков располагается в косом и даже в поперечном направлении по отношению к продольной оси кости. Предварительное обызвествление хряща нарушено — отсутствует его резорбция и использование для построения костной ткани. Поэтому, несмотря на замедленную пролиферацию, происходит избыточное накопление хрящевой ткани. Капилляры, врастающие в хрящ из костномозговой полости, теряют свое правильное расположение, параллельное клеточным колонкам хряща, ветвятся, местами глубоко врастают в хрящ, пересекая его колонки, местами совсем отсутствуют. Под регрессивной зоной хряща (зоной рассасывания хряща) определяется широкая зона остеоидной ткани, также в виде языков глубоко проникающая в эпифизарный хрящ. Остеоидная ткань, несмотря на замедление процессов ее образования, накапливается, как и хрящевая, т. к. не происходит ее превращения в костную ткань. В результате этого расширяется зона роста и отсутствует четкая и ровная пограничная линия между хрящевой и остеоидной тканями. В избыточном количестве остеоидная ткань накапливается также в эндо- и периостальных зонах костеобразования. Все это способствует возникновению остеофитов (см.), рахитических «браслеток» и «четок«». В остеоидной ткани отмечается уменьшение количества остеобластов. Процессы обызвествления остеоида замедлены, отложение извести происходит неравномерно и недостаточно. Остеоциты, заключенные в массы необызвествленного основного вещества, подвергаются дистрофическим изменениям и частично гибнут. Процессы резорбции костной ткани при Р. протекают при участии остеокластов, поэтому количество их в зоне роста, как правило, увеличено. Избыточная пролиферация остеокластов является результатом вымывания кальция из костной ткани под влиянием паратгормона (см.) для поддержания его концентрации в крови. Недостаточная минерализация костей приводит к размягчению костной ткани (маляция Реклингхаузена), следствием чего является деформация различных частей скелета (рахитический горб, краниотабес).
Несмотря на усиление функции паращитовидных желез, их гиперплазия при Р. наблюдается далеко не всегда. Обнаруживается гиперплазия лимфоидной ткани (вилочко-вой железы, селезенки, лимфатических узлов, групповых и солитарных фолликулов жел.-киш. тракта), к-рая сопровождается не усилением, а нарушением ее функции, о чем свидетельствует частое и неблагоприятное течение инфекционных процессов у детей, страдающих Р.
При рахитогенной тетании (см. Спазмофилия) наблюдаются проявления Р. со стороны костной системы, гиперплазия лимфоидной ткани, спазмы мускулатуры мелких бронхов, а также явления, характерные для острых респираторных вирусных инфекций,— десквамация эпителия бронхов, неравномерное полнокровие капилляров легких, очажки отека и десквамации альвеолоцитов; все это подтверждает мнение о том, что внезапная смерть при данном состоянии провоцируется инфекцией.
Возможные осложнения
Некоторые осложнения возникают уже во время проведения остеотомии, другие — в реабилитационном периоде.
- Неправильное сращение костей. Происходит по причине неправильной фиксации фрагментов костной ткани во время операции. При таком осложнении нужно повторное вмешательство.
- Несращение костей. Может возникнуть из-за тяжелых сопутствующих патологий, курения, нарушенного кровоснабжения прооперированного участка, остеопороза. Для лечения проводится повторная операция и назначается специальная реабилитация.
- Компартмент-синдром. Возникает, если во время хирургической манипуляции мышцы сильно сдавливались жгутом. Для лечения назначают определенные препараты, если случай тяжелый, проводят фасциотомию.
- Неправильная работа суставов, расположенных рядом с операционным полем. Такое осложнение характерно для отсутствия или нарушения правил реабилитации. Назначается ЛФК.
- Инфекции. Их могут заносить во время оперативного вмешательства или при неправильном уходе за раной. Для лечения назначают антибиотик, в тяжелых случаях потребуется ревизионная операция.
- Повреждение нервов — ошибка хирурга или особенность расположения нервных окончаний у пациента. Восстановить функцию поврежденного нерва нельзя.
- Тромбоэмболия. Происходит при неправильном назначении антикоагулянтов, позднем вставании с кровати, невозможности ношения компрессионного трикотажа. Чтобы устранить такое осложнение, нужно высокие дозы антиагрегантов и антикоагулянтов.
Разработка
Летопись окаменелостей показывает, что остеоциты присутствовали в костях бесчелюстных рыб 400–250 миллионов лет назад. Было показано, что размер остеоцитов зависит от размера генома; и это соотношение использовалось в палеогеномных исследованиях.
Во время формирования кости остеобласт остается позади и погружается в костный матрикс в качестве «остеоид-остеоцита», который поддерживает контакт с другими остеобластами посредством расширенных клеточных процессов. Процесс остеоцитогенеза в значительной степени неизвестен, но было показано, что следующие молекулы играют решающую роль в производстве здоровых остеоцитов, либо в правильном количестве, либо в определенном распределении: матриксные металлопротеиназы (MMP), белок матрикса дентина 1 (DMP-1) , фактор остеобластов / остеоцитов 45 (OF45), Klotho , TGF-бета-индуцибельный фактор (TIEG), лизофосфатидная кислота (LPA), антиген E11 и кислород. 10–20% остеобластов дифференцируются в остеоциты. Те остеобласты на поверхности кости, которые предназначены для захоронения, поскольку остеоциты замедляют выработку матрикса и захоронены соседними остеобластами, которые продолжают активно продуцировать матрикс.
Электронное изображение HAADF-STEM созревающего остеоцита (преостеоцита или остеоид-остеоцита) на поверхности кости, появляющегося непосредственно над остеобластоподобными клетками-предшественниками (декальцинированный матрикс)
Обратите внимание на удлиненные клеточные отростки, которые окружены матрицей коллагена типа I (секретируемой остеобластами), уже пересекающей ламеллярные границы, поскольку коллаген (и, в конечном итоге, минерал) продолжает поглощать клетку. На этой стадии дифференцировки клетка будет экспрессировать такие молекулы, как E11 / gp38, MEPE, PHEX и, возможно, в некоторой степени DMP1, но не склеростин
Palumbo et al. (1990) различают три типа клеток от остеобласта до зрелого остеоцита: преостеоцит типа I (остеобластический остеоцит), преостеоцит типа II (остеоид-остеоцит) и преостеоцит типа III (частично окруженный минеральным матриксом). Встроенный «остеоид-остеоцит» должен выполнять две функции одновременно: регулировать минерализацию и формировать соединительные дендритные отростки, что требует расщепления коллагена и других молекул матрикса. Превращение подвижного остеобласта в захваченный остеоцит занимает около трех дней, и за это время клетка производит объем внеклеточного матрикса, в три раза превышающий собственный клеточный объем, что приводит к уменьшению объема тела зрелой клетки остеоцита на 70% по сравнению с исходным. объем остеобласта. Клетка претерпевает резкое превращение из многоугольной формы в клетку, которая расширяет дендриты к фронту минерализации, за которыми следуют дендриты, которые простираются либо до сосудистого пространства, либо до поверхности кости. Когда остеобласт превращается в остеоцит, щелочная фосфатаза снижается, а казеинкиназа II повышается, как и остеокальцин .
Остеоциты, по-видимому, обогащены белками, устойчивыми к гипоксии, что, по-видимому, связано с их встроенным расположением и ограниченным поступлением кислорода. Напряжение кислорода может регулировать дифференцировку остеобластов в остеоциты, а гипоксия остеоцитов может играть роль в резорбции кости, опосредованной неиспользованием.
Осложнения от остеопороза
Основное осложнение – это травмы опорно-двигательного аппарата, особенно компрессионные переломы позвоночника и микропереломы из-за резкого сдавления суставов. При этом не обязательна большая нагрузка, можно просто споткнуться и упасть, вследствие чего получить перелом.
На фоне переломов позвоночника может возникать сдавливание спинного мозга и нервных окончаний. Из-за этого возможна утрата чувствительности различных участков тела, а также паралич и инвалидизация.
Особенно опасны переломы в пожилом возрасте – только 9% людей (согласно статистике по РФ) возвращаются к нормальной жизни после этого.
Также остеопороз может иметь следующие последствия:
препятствие росту, что особенно важно для ребенка или подростка;
снижение роста – примерно на 2-4 см в год;
нарушение осанки – «горб» в грудном отделе (грудной кифоз);
нарушение работы внутренних органов из-за неправильной осанки.
Признаки перелома
Существуют относительные и абсолютные признаки перелома. Среди относительных следующие:
- Гематомы по причине внутреннего кровоизлияния из-за травмы сосудов. В зоне перелома наблюдается отечность и большая гематома, прикосновение к которой вызывает острую боль.
- Режущая и нестерпимая боль в пораженной области. В редких случаях люди теряют сознание от болевого шока.
- Невозможность пошевелить конечностью (полная потеря двигательной функции).
- Отечность мягких тканей свидетельствует о переломе или вывихе.
Абсолютные признаки перелома:
- При открытых переломах отчетливо видны осколки, а при закрытых обнаруживается искривление кости и неестественная позиция (разрыв мягких тканей отсутствует).
- Появление щелчков и хрустов, а также излишней подвижности в пораженной зоне.
- Потеря двигательной функции (человек не может пошевелить конечностью и испытывает острую боль). Часто симптомы напоминают сильный ушиб или вывих, поэтому требуется дифференциальная диагностика.
Источники
Баранова И.А. Глюкокортикоид-индуцированный остеопороз / И.А. Баранова // Практическая пульмонология. — 2008. — № 1. — С. 3-9.
Баранова И
Осторожно: остеопороз! / И. Баранова // Астма и аллергия
— 2004. — № 4. — С. 18-19.
Зулкарнеев Р.А. Профилактика и лечение остеопороза / Р.А. Зулкарнеев, Р.Р. Зулкарнеев // Казанский медицинский журнал. — 2003. — Т. 84. — № 3. — С. 230-232.
Лесняк О.М. Диагностика, лечение и профилактика остеопороза в общей врачебной практике. Клинические рекомендации / О.М. Лесняк, Н.В. Торопцева // Российский семейный врач. — 2014. — С. 4-17.
Постникова С.Л. Особенности постменопаузального остеопороза / С.Л. Постникова // Лечебное дело. — 2004. — № 4. — С. 41-45.
Родионова И.В. Системный остеопороз и остеопороз нижней челюсти / И.В. Родионова // Медицинская сестра. — 2015. — № 5. — С. 32-34.
Коды по МКБ-10
М80 Остеопороз с патологическим переломом
М80.0 Постменопаузный остеопороз с патологическим переломом
М80.1 Остеопороз с патологическим переломом после удаления яичников
М80.2 Остеопороз с патологическим переломом, вызванный обездвиженностью
М80.3 Постхирургический остеопороз с патологическим переломом, вызванный нарушением всасывания в кишечнике
М80.4 Лекарственный остеопороз с патологическим переломом
При необходимости идентифицировать лекарственное средство используют дополнительнй код внешних причин (класс XX).
М80.5 Идиопатический остеопороз с патологическим переломом
М80.8 Другой остеопороз с патологическим переломом
М80.9 Остеопороз с патологическим переломом неуточненный
М81 Остеопороз без патологического перелома
М81.0 Постменопаузный остеопороз
М81.1 Остеопороз после удалния яичников
М81.2 Остеопороз, вызванный обездвиженностью
М81.3 Постхирургический остеопороз, вызваннй нарушением всасывания
М81.4 Лекарственный остеопороз
Для идентификации лекарственного средства используют дополнительный код внешних причин (класс XX).
М81.5 Идиопатический остеопороз
М81.6 Локализованный остеопороз
М81.8 Другие остеопорозы
Старческий остеопороз
М81.9 Остеопороз неуточненный
М82 Остеопороз при болезнях, классифицированных в других рубриках
М82.0 Остеопороз при множественном миеломатозе (С90.0+)
М82.1 Остеопороз при эндокринных нарушениях (Е00-У34+)
М82.8 Остеопороз при других болезнях, классифицированных в других рубриках
Реабилитация
Как только костная пластика успешно завершилась, у пациента начинается непростой реабилитационный период. Он может продлиться от двух месяцев до полугода, за которые необходимо строго соблюдать предписания стоматолога:
- Пережевывать пищу только на той стороне челюсти, которая не была прооперирована. Если обе половины со швами, то чередовать жевание поровну.
- Первые 3-4 дня желательно полоскать рот мирамистином или другим антисептическим раствором. Минимум – после каждого приема пищи.
- Сутки запрещается пользоваться зубными щетками. Гигиенические процедуры свести к тщательному полосканию водой с нужным количеством пасты.
- Хотя бы неделю продержаться на щадящей диете – без кислых, острых, соленых и прочих продуктов, которые могут вызывать раздражение слизистой оболочки.
- Ни в коем случае не курить и не употреблять спиртные напитки – никотин способствует отторжению пересаженного материала.
- Стараться избегать серьезных физических нагрузок, не посещать общественные бани, сауны, бассейны и другие заведения, где есть сомнения в санитарных условиях.
- Первые две недели не летать на самолете, дабы не провоцировать перегрузки артериального давления – от них могут разойтись швы.
Что касается графиков посещения стоматолога, то вплоть до установки постоянного протеза они индивидуальны. Возможно, потребуется еженедельный осмотр, но его назначают только в сложных клинических случаях, чаще – два визита в месяц вполне хватает.







