Анатомия спинного мозга человека
Содержание:
Дегенеративные заболевания
Спинальный стеноз чаще всего возникает из-за дегенеративных изменений, происходящих вследствие старения организма. Но дегенеративные изменения могут быть вследствие морфологических изменений или воспалительного процесса. По мере старения организма происходит утолщение связок и их кальцификация (образование депо солей кальция внутри связок). Происходит также разрастания в области позвонков и суставов – эти разрастания называются остеофитами. Когда страдает одна часть позвоночника, то происходит увеличение нагрузки на интактную часть позвоночника. К примеру, при грыже диска происходит компрессия корешка или спинного мозга. Когда появляется гипермобильность сегмента позвоночника капсулы фасеточных суставов утолщаются вследствие усилий по стабилизации сегмента, что также может приводить к образованию остеофитов. Эти остеофиты уменьшают пространство межпозвонковых отверстий и оказывают компрессию на нервные корешки.
Спондилолистез это состояние когда происходит сползание одного позвонка по отношению к другому. Спондилолистез возникает вследствие дегенеративных изменений или травм или крайне редко бывает врожденным. Нарушенная биомеханика позвоночника вследствии листеза может привести к давлению сползшего позвонка и вместе с ним и диска, к давлению на спинной мозг или корешки.
Возрастные дегенеративные изменения в позвоночнике являются наиболее частыми причинами развития спинального стеноза. Нередко причиной стеноза являются две формы артрита (остеоартрит и ревматическим артрит).
Остеоартрит — наиболее распространенная форма артрита и, как правило, встречается у лиц среднего и пожилого возраста. Это — хронический, дегенеративный процесс, в который могут быть вовлечены многие суставы тела. При этом заболевании происходит изнашивание и истончение поверхностного слоя хрящевой ткани суставов и часто происходит избыточные костные разрастания остеофиты и уменьшение функциональности суставов. При вовлечении в процесс фасеточных суставов и дисков возникает состояние, которое называют спондилезом.Спондилез может сопровождаться дегенерацией диска костными разрастаниями, что может приводить как с сужению спинномозгового канала, так и межпозвонковых отверстий.
Ревматоидный артрит — обычно поражает людей в более раннем возрасте, чем остеоартрит и связан с воспалением и утолщением мягких тканей (синовиальных оболочек ) суставов. И хотя ревматоидный артрит не так часто служит причиной появление спинального стеноза, но повреждение связок костей суставов может быть достаточно серьезным и начинается с синовитов. Сегменты с избыточной мобильностью (например, шейный отдел позвоночника) поражаются при ревматоидном артрите, прежде всего. Другими состояниями не связанными с дегенеративными изменениями в организме являются следующие состояния:Опухоли позвоночника — избыточный рост тканей, которые могут оказывать непосредственное давление на спинной мозг или сужать спинномозговой канал. Кроме того рост опухолевой ткани может привести к резорбции костной ткани или фрагментации костей.
Травмы, переломы позвонков могут вызвать как сужение канала, кроме того при осложненных переломах может быть воздействие фрагментов кости на спинной мозг или корешки.
Болезнь Пэджета хроническое заболевание костной ткани, проявляющееся неправильным ростом костной ткани, которая становится толстой и хрупкой (что увеличивает риск переломов). В результате возникают боли в суставах артриты. Болезнь может развиваться в любой части туловища, но чаще всего в позвоночнике. Структурные изменения в костной ткани позвоночника могут приводить к сужению спинномозгового канала и вызвать выраженную неврологическую симптоматику.
Флюороз – это чрезмерный уровень содержания фторида в организме. Может возникать вследствии вдыхания индустриальных газов и пыли, приема пищи с большим содержанием фтора или случайным приемом пищи с большим содержанием фтористых инсектицидов. Избыток фтора может привести к уплотнению связок и или размягчению костей и к дегенеративным изменениям, приводящим к спинальному стенозу.
Оссификация задней продольной связки возникает при накоплении кальцинатов в связке, которая тянется вдоль всего позвоночника. Эти кальциевые депозиты фактически превращают ткань связочную в костную. И эти кальциевые депозиты могут оказывать давление на нервы в спинномозговом канале.
Экстрамедуллярная опухоль
Экстрамедуллярная опухоль — это опухоль с локализацией в анатомических образованиях, окружающих спинной мозг (корешки, сосуды, оболочки, эпидуральная оболочка. Экстрамедуллярные опухоли делятся на субдуральные (расположенные под твердой мозговой оболочкой) и эпидуральные (расположенные над этой оболочкой). Большинство экстрамедуллярных опухолей составляют менингиомы (арахноидэндотелиомы) и невриномы.
Экстрамедуллярная менингиома (арахноидэндотелиома)
Менингиомы — наиболее часто встречающиеся экстрамедуллярные опухоли спинного мозга (примерно 50%). Менингиомы, как правило, располагаются субдурально. Они относятся к опухолям оболочечно-сосудистого ряда, исходят из мозговых оболочек или их сосудов и чаще всего плотно фиксированы к твердой мозговой оболочке.
Экстрамедуллярная невринома
Невриномы занимают второе место среди экстрамедуллярных опухолей спинного мозга (примерно 40%). Невриномы, развивающиеся из шванновских элементов корешков спинного мозга, представляют собой опухоли плотной консистенции. Невриномы, как правило, имеют овальную форму и окружены тонкой блестящей капсулой. В ткани неврином часто обнаруживаются регрессивные изменения с распадом и образованием кист различной величины.
Клинические проявления экстрамедуллярных опухолей
Любое поражение, которое приводит к сужению канала спинного мозга и воздействует на спинной мозг, сопровождается развитием неврологической симптоматики. Эти нарушения обусловливаются прямым сдавлением спинного мозга и его корешков, но также опосредуются через гемодинамические расстройства.
При экстрамедуллярных опухолях (как интрадуральных, так и эпидуральных) появляются симптомы сдавления спинного мозга и его корешков. Первыми симптомами обычно бывают локальная боль в спине и парестезии. Затем наступает потеря чувствительности ниже уровня болевых ощущений, нарушения функций тазовых органов.
Клиническая картина эксрамедуллярных опухолей складывается из трех синдромов:
- корешкового;
- синдрома половинного поражения спинного мозга;
- синдрома полного поперечного поражения спинного мозга.
Исключение составляет клиническая картина поражения конского хвоста спинного мозга (симптомы множественного поражения корешков спинного мозга с уровня L1).
Для экстрамедуллярных опухолей характерны раннее возникновение корешковых болей, объективно выявляемые расстройства чувствительности только в зоне пораженных корешков, снижение или исчезновение сухожильных, периостальных и кожных рефлексов, дуги которых проходят через пораженные корешки, локальные парезы с атрофией мышц соответственно поражению корешка.
По мере сдавления спинного мозга присоединяются проводниковые боли и парестезии с объективными расстройствами чувствительности. При расположении опухоли на боковой, переднебоковой и заднебоковой поверхностях спинного мозга в случае преимущественного сдавления его половины в определении стадии развития заболевания нередко удается выявить классическую форму или элементы синдрома Броун-Секара.
С течением времени проявляется симптоматика сдавления всего поперечника мозга и этот синдром сменяется парапарезом или параплегией. Снижение силы в конечностях и объективные расстройства чувствительности обычно вначале проявляются в дистальных отделах тела и затем поднимаются вверх до уровня пораженного сегмента спинного мозга.
Симптом ликворного толчка состоит в резком усилении болей по ходу корешков, раздражаемых опухолью. Это усиление наступает при сдавлении шейных вен в связи с распространением повышения ликворного давления на «смещающуюся» при этом экстрамедуллярную субдуральную опухоль. При экстрамедуллярных опухолях, особенно в случае их расположения на задней и боковой поверхностях мозга, нередко при перкуссии или надавливании на определенный остистый отросток возникают корешковые боли, а иногда и проводниковые парестезии.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции – это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию – направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Диагностика
При наличии таких симптомов как боль в шее или связанные с ней симптомы, такие как покалывание, слабость или онемение плеча, руки и / или кисти, врач, скорее всего, начнет со следующего:
-
- История пациента. Врач собирает подробную информацию о наличии любых предшествующих или текущих заболеваниях или состояниях, несчастных случаях или травмах, семейной истории и образе жизни. Это позволяет получить более полное представление о том, что может потребоваться для дальнейшего обследования.
- Физический осмотр. Врач на основании осмотра и пальпации определяет наличие аномалий, болезненных участков, а также диапазон движений и силу мышц шеи.
Сперлинг(Spurling) тест позволяет врачу определить, может ли компрессия шейного отдела позвоночника спровоцировать или (временно) ухудшить корешковые симптомы у пациента. Этот тест обычно проводится так: пациент наклоняет голову в сторону, где появились симптомы, а затем врач рукой оказывает мягкое давление на верхнюю часть головы. Этот процесс приводит к сужению фораминальных отверстий, откуда выходят нервные корешки и это приводит к воспроизведению корешковых симптомов, которые испытывал пациент. Если тест Сперлинга воспроизводит корешковые симптомы, то, вероятно, имеет место цервикальная радикулопатия.
Лечение стеноза
Консервативные методы лечения
Медикаментозное лечение
НПВС(нестероидные противовоспалительные средства) такие как аспирин, напроксен, ибупрофен, индометацин помогают снизить воспаление и уменьшить отек и боль.
Инъекции кортикостероида в оболочки, покрывающие спинной мозг позволяют уменьшить воспаление и боль в ногах.Инъекции с анестетиками называемы блокадами позволяют на некоторое время снять боль.
Ограничение двигательной активности в зависимости от заинтересованных нервов.
ЛФК. Физические упражнения подобранные врачом ЛФК помогают увеличить объем движений в позвоночнике, усилить мышцы брюшного пресса и спины, что позволяет стабилизировать позвоночник. В некоторых случаях можно рекомендовать аэробные нагрузки (такие как плавание или езда на велосипеде), но с постепенным увеличением нагрузок.
Корсеты. Возможно, использование корсета на небольшой промежуток времени для фиксации позвоночника и уменьшения болевого синдрома. Как правило, корсеты актуальны у пациентов пожилого возраста со слабыми мышцами брюшного пресса и с дегенеративными изменениями в нескольких отделах позвоночника.
Мануальная терапия этот метод лечения основан на принципе того, что уменьшение объема движений в сегментах позвоночника приводит к ухудшению функций и вызывать боль. Задача манипуляций мануального терапевта восстановить объем движений в позвоночники, снять мышечные блоки. Мануальная терапия также использует тракционные методики (вытяжение позвоночника) для уменьшения компрессии на нервные структуры спинного мозга. Исследование показало, что мануальная терапия также эффективны как и другие консервативные методы лечения при спинальном стенозе.
Иглоукалывание — Этот метод лечения представляет собой стимуляцию определенных участков тела различными методами, чаще всего введением тонких игл, проникающих через кожу. Исследования показали, что помощью иглотерапии удается добиться хороших результатов, особенно при болях в пояснице.
Хирургическое лечение. Во многих случаях состояния, которые привели к стенозу не могут быть устранены консервативными методами лечения, хотя и удается снять болевой синдром с помощью консервативных методов лечения на некоторое время. Поэтому в первую очередь всегда назначается консервативное лечение. Но если есть такие симптомы, как слабость в ногах с нарушением процесса ходьбы, нарушение функции мочевого пузыря и кишечника, то возникает необходимость в экстренном оперативном вмешательстве. Кроме того для выбора в пользу оперативного лечения имеет значение отсутствие эффекта от консервативного лечения. Задачей оперативного лечения является устранение компрессии на спинной мозг и корешки, и удаление избыточных тканей, вызывающих сдавление нервных структур. Наиболее частой операцией является декомпрессионная ламинэктомия, которая проводится как с фиксацией, так и без фиксации позвонков.
Факторы, провоцирующие развитие стеноза
У некоторых уже при рождении обнаруживается узкий позвоночный канал. Хотя чаще всего причина формирования спинального стеноза кроется в патологических изменениях в позвоночной ткани, из-за чего сужается спинномозговой канал. Спровоцировать образование патологии способны такие факторы:
1. Разрастание костной ткани (наличие остеофитов). На фоне спондилоартроза в некоторых случаях формируются костные шипы, способные прорастать в спинномозговой канал. Из-за болезни Педжета, развитие которой нередко отмечается у взрослых пациентов, тоже есть вероятность разрастания костной ткани в позвоночном столбе.
2. Грыжи в межпозвонковых дисках. Мягкая ткань, которая служит амортизатором меж позвонков, с течением времени обычно усыхает. Благодаря трещинам, образующимся с внешней стороны на дисках, их содержимое выпячивается, что приводит к сдавливанию спинномозгового канала или нервных рецепторов.
3. Утолщённая связочная ткань. Связки, которыми удерживается костная ткань в позвоночнике, с возрастом утолщаются и уплотняются. Что приводит к их выпячиванию в сторону позвоночного канала.
4. Новообразования. Аномальное разрастание ткани способно произойти в области самого спинномозгового канала, в оболочках, покрывающих спинной мозг, либо в полости меж ним и элементами позвоночника. Чаще всего новообразования неплохо определяются в процессе проведения сканирования посредством КТ либо МРТ.
5. Травматизм позвоночного столба. Дорожно-транспортное происшествие и прочий травматизм способны стать причиной смещения или перелома одного либо сразу нескольких элементов позвоночника. Смещённая в результате травмы костная ткань наносит вред содержимому спинномозгового канала. Постоперационная отёчность в ткани позвоночного столба тоже способна стать причиной сдавливания спинного мозга и нервных окончаний.
Причины
Знания о строении позвоночника позволяют понять, как развивается стеноз спинномозгового канала и каким образом он приводит к различным проблемам.
Позвоночник включает:
Позвонки. Позвоночник состоит из 24 костей (которые называются позвонками), расположенных друг над другом, плюс крестец и копчик. Большинство взрослых имеют 7 шейных позвонков, 12 грудных позвонков и 5 поясничных позвонков. Крестец состоит из 5 сросшихся между собой позвонков. Копчик состоит из 3-5 сросшихся костей в самом конце позвоночника.
Связки. Эти плотные, упругие ткани (связки) помогают удерживать при движениях позвонки на своих местах.
Межпозвоночные диски. Эти эластичные прокладки из хрящей разделяют позвонки. Они придают гибкость позвоночнику и действуют как амортизаторы, чтобы смягчить воздействие на позвонки при движении. Каждый диск состоит из кольца плотной, волокнистой ткани (фиброзное кольцо), окружающего желеобразное пульпозное ядро.
Фасетчатые суставы. Расположенные с обеих сторон, верхней и нижней каждого позвонка, эти суставы соединяют позвонки друг с другом и придают устойчивость позвоночнику, в тоже самое время, делая его гибким. Суставы содержат смазку, что решает вопросы подвижности позвоночного столба.
Спинной мозг. Это длинный пучок нервов тянется от ствола мозга у основания черепа до второго поясничного позвонка в нижней части спины. После окончания спинного мозга вниз по позвоночному каналу спускается группа нервов (cauda equine, конский хвост).
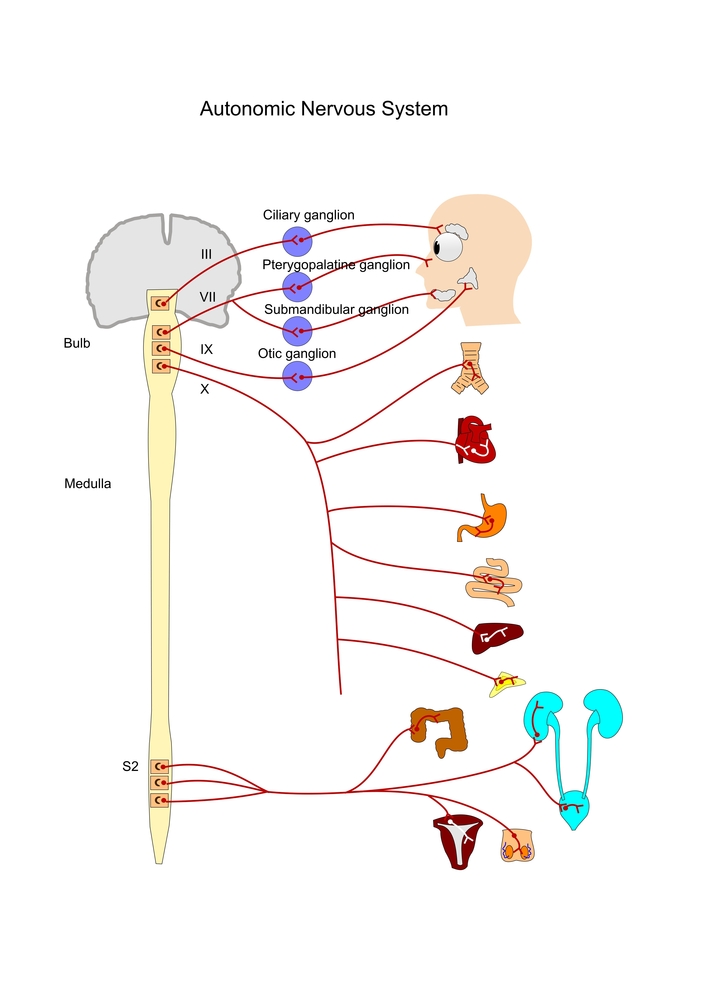
Нервы, расположенные в спинном мозге, передают информацию между головным мозгом и нервами, которые расходятся ко всем частям тела. Два спинальных нерва – один ведет к правой стороне тела, а второй к левой – выходят из спинного мозга между каждым позвонком. Нервы выходят из отверстий, расположенных на каждой стороне позвонка (межпозвоночные отверстия). В целом, в области шеи и спины расположена 31 пара спинальных нервов. Некоторые из них передают информацию от организма к головному мозгу, другие отсылают сообщения от головного мозга к мышцам, коже и другим органам.
Спинномозговой канал. Спинной мозг проходит через этот канал в позвоночнике. Обычно в позвоночном канале имеется достаточно пространства для спинного мозга, но дегенеративные изменения в позвоночнике могут сузить его.
Врачи разделяют стеноз на первичный и приобретенный:
Первичный стеноз спинномозгового канала, встречающийся относительно редко, является врожденным заболеванием.
Приобретенный стеноз спинномозгового канала, которым страдает большинство пациентов, развивается с возрастом. Обычно этот стеноз является результатом дегенеративных изменений в позвоночнике, которые происходят со временем под влиянием его перегрузки.
Основная причина спинальной дегенерации – это остеоартрит, болезнь суставов, в основе которой лежат дистрофические изменения хрящей. Со временем хрящ начинает разрушаться и его гладкая поверхность становится шероховатой. Если он изнашивается полностью, кости могут болезненно тереться друг о друга. В попытке устранить повреждения могут появиться розрастания костей, называемые костными шпорами. Когда они начинают формироваться на фасетчатых суставах в позвоночнике, позвоночный канал сужается.
Основна причина спинальної дегенерації — це остеоартрит, хвороба суглобів, в основі якої лежать дистрофічні зміни хрящів. З часом хрящ починає руйнуватися і його гладка поверхня стає шорсткою. Якщо він зношується повністю, кістки можуть болісно тертися одна в одну. Для усунення пошкоджень в організмі можуть з’явитися розростання кісток, які називаються кістковими шпорами. Коли вони починають формуватися на фасетчатих суглобах у хребті, хребетний канал звужується.
Хирургические методы
Хирургические методы лечения стеноза позволяют избавить пациента от этого заболевания. Это ― единственный шанс на полное излечение. Операцию назначают в случаях, когда консервативные методы не дали желаемого результата или если патология зашла слишком далеко.
Операция при стенозе имеет за цель освободить нервные корешки от сдавливания. Она может проводиться с применением эндоскопического оборудования или по открытому типу. Наиболее эффективными являются следующие методики оперативных вмешательств:
- Декомпрессионная ламинэктомия ― предусматривает удаление участков, оказывающих давление на нервные корешки. Положительные результаты достигаются в 68% случаев;
- Установка систем стабилизации ― усиливает опорную функцию позвоночника, нередко проводится в сочетании ламинэктомией.
Реабилитация после операций на позвоночнике достаточно длительная и требует контроля болевой симптоматики. Для этого используют электростимуляцию, лёд, ультразвук. Помимо этого, пациенту назначают ЛФК. Упражнения для выполнения подбирают в индивидуальном порядке в зависимости от состояния пациента. Реабилитационный период считается завершённым после того, как пациент научится самостоятельно контролировать болевой синдром.
Наши врачи

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 27 лет
Записаться на прием
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием
Анатомическое строение
Спинной мозг является едва ли не самой древней нервной формацией, присущей всем позвоночным животным. Анатомия и физиология спинного мозга позволяют не только обеспечить иннервацию всего тела, но и устойчивость и защищенность этого элемента нервной системы. У людей позвоночник имеет массу особенностей, которые отличают его от всех других позвоночных существ, живущих на планете, что во многом связано с процессами эволюции и приобретения возможности прямохождения.
У взрослых мужчин длина спинного мозга составляет около 45 см, в то время как у женщин длина позвоночника в среднем оставляет 41 см. Средняя масса спинного мозга взрослого человека колеблется в пределах от 34 до 38 г, что составляет примерно 2% от общей массы головного мозга.
Анатомия и физиология спинного мозга отличаются сложной структурой, поэтому любое повреждение имеет системные последствия. Анатомия спинного мозга включает в себя значительное количество элементов, обеспечивающих функцию этой нервной формации. Стоит отметить, что, несмотря на то что головной и спинной мозг являются условно разными элементами нервной системы человека, все же нужно отметить, что граница между спинным и головным мозгом, проходящая на уровне пирамидных волокон, является очень условной. На самом деле, спинной и головной мозг являются цельной структурой, поэтому очень сложно их рассматривать по отдельности.
Оболочка мозга и его внутреннее строение
Спинной мозг внутри имеет полый канал, который принято называть центральным каналом. Пространство, которое имеется между оболочками спинного мозга, между белым и серым веществом заполнено спинномозговой жидкостью, которая во врачебной практике известна как ликвор. Структурно орган ЦНС в разрезе имеет следующие части и строение:
- белое вещество;
- серое вещество;
- задний корешок;
- нервные волокна;
- передний корешок;
- ганглий.
Рассматривая анатомические особенности спинного мозга, необходимо отметить довольно мощную защитную систему, которая не заканчивается на уровне позвоночника. Спинной мозг имеет собственную защиту, состоящую сразу из 3 оболочек, которая хоть и выглядит уязвимо, но все же обеспечивает сохранение не только всей структуры от механических повреждений, но и различных патогенных организмов. Орган ЦНС покрыт 3 оболочками, имеющими следующие названия:
- мягкая оболочка;
- паутинная оболочка;
- твердая оболочка.
Пространство между самой верхней твердой оболочкой и твердыми костно-хрящевыми структурами позвоночника, окружающими спинномозговой канал, заполнено кровеносными сосудами и жировой тканью, что способствует сохранению целостности нейронов при движении, падениях и других потенциально опасных ситуациях.
При поперечном сечении срезы, взятые в разных частях столба, позволяют выявить неоднородность спинного мозга в разных отделах позвоночника. Стоит заметить, что, рассматривая анатомические особенности, сразу можно отметить наличие некой сегментарности, сопоставимой со структурой позвонков. Анатомия спинного мозга человека имеет одинаковое деление на сегменты, как и весь позвоночник. Выделяют следующие анатомические части:
- шейную;
- грудную;
- поясничную;
- крестцовую;
- копчиковую.
Детальное строение органа в разрезе
Соотнесение той или иной части позвоночника с тем или иным сегментом спинного мозга зависит далеко не всегда от расположения сегмента. Принципом определения того или иного сегмента к той или иной части является наличие корешковых ответвлений в том или ином отделе позвоночника.
В шейной части спинной мозг человека имеет 8 сегментов, в грудной – 12, на поясничную и крестцовую части приходится по 5 сегментов, в то время на копчиковую – 1 сегмент. Так как копчик является рудиментарным хвостом, нередки анатомические аномалии в этой области, при которых спинной мозг в данной части находится не в одном сегменте, а в трех. В этих случаях у человека имеет место большее количество спинных корешков.
В случае если отсутствуют анатомические аномалии развития, у взрослого человека от спинного мозга отходят ровно 62 корешка, причем – 31 по одну сторону позвоночного столба и 31 по другую. По всей длине спинной мозг имеет неоднородную толщину.