Лечение кандидоза кожи
Содержание:
Как блефарит влияет на функции век?
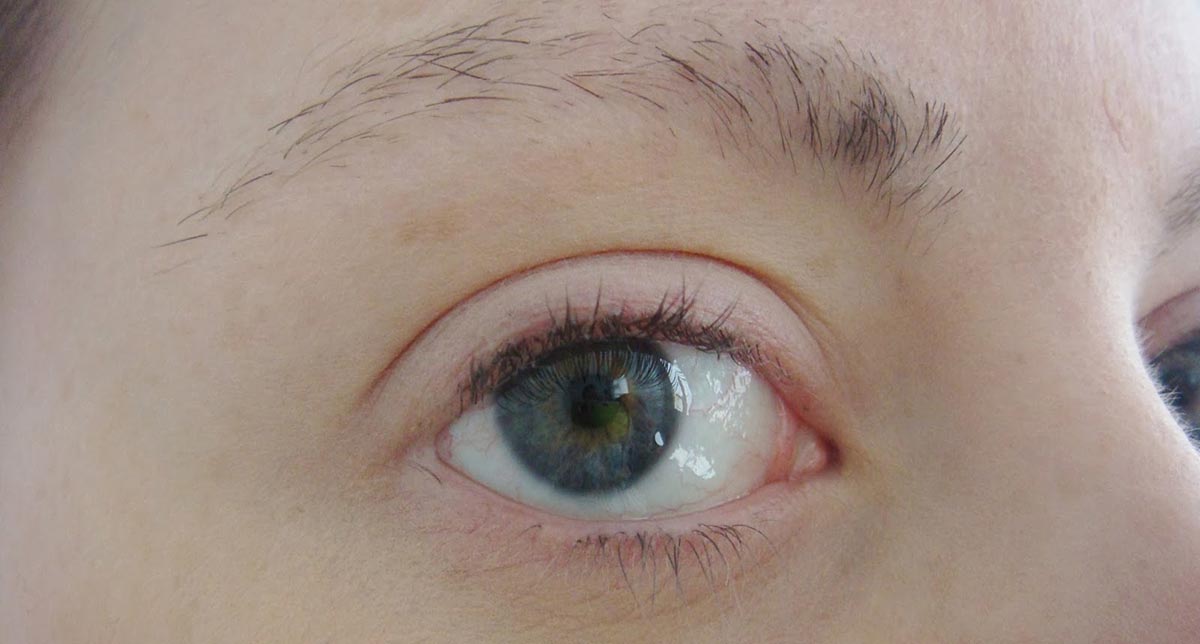
Кожа век и зоны вокруг глаз отличается тонкостью (ее толщина составляет около 0,3 мм), подкожная клетчатка очень рыхлая. В силу таких особенностей эти ткани восприимчивы к травматическим воздействиям, отекам и другим поражениям.
Блефарит часто развивается на фоне ослабленной иммунной системы, после травм или под влиянием внешнего токсического воздействия. Воспалительный процесс может начинаться в ресничных фолликулах или сальных железах. Инфекционные формы заболевания могут развиваться при попадании инфекции прямо в глаза или ее миграции из других органов с током крови. Так или иначе, при блефарите нарушается выработка сального секрета, происходит разрушение слезной пленки, начинается выпадение ресниц, то есть значительно ухудшаются естественные функции век.
Строение и функции век
Основная задача век — защищать глаза от попадания инородных предметов, неблагоприятных внешних факторов, а также от пересыхания.
В этой статье
Чтобы веки могли эффективно справляться с данными функциями, они имеют особое строение.
Каждое веко состоит из хрящевой ткани, внутри которой расположены мейбомиевы железы, вырабатывающие сальный секрет (он формирует липидный слой слезной пленки). На внутренней стороне век располагаются железы, продуцирующие слизь, которая обеспечивает тесный контакт всех слоев слезной пленки с поверхностью глаза. Веки соединяются между собой в двух углах — наружном и внутреннем. Возле внутреннего угла располагаются слезные точки — входные отверстия в слезные канальцы. По краю обоих век, которые сверху покрыты кожей, расположены ресницы.
Лечение кандидоза кожи во время беременности
Кандидоз в период беременности — явление достаточно распространенное, поскольку иммунитет женщины слабнет, происходит гормональная перестройка и тем самым увеличивается риск разрастания патогенной микрофлоры. Однако кандидоз в период беременности обычно развивается в области гениталий и половых органов, что требует внимания гинеколога и компетентного лечения. Так называемая молочница должна быть излечена до родов, поскольку в их процессе возможно инфицирование новорожденного.
Любая противогрибковая терапия для беременной женщины подбирается исключительно компетентным медиком. Лечение обычно проводится во втором и третьем триместре, предпочтение отдается наиболее безопасным препаратам — пимафуцин, клотримазол. Контрольный гинекологический мазок проводится через две недели с окончания лечения.
К каким докторам обращаться, если у Вас кандидоз кожи
- Дерматолог
- Инфекционист
Диагностика кандидоза кожи начинается с осмотра очагов поражения, откуда берутся соскобы на предмет обнаружения дрожжевых грибков. Диагноз подтверждают выявлением дрожжевых грибков при микроскопии чешуек, материала соскоба. Диагноз хейлита или стоматита подтверждают выявлением дрожжевых грибков в материале соскоба со слизистой оболочки рта.
Микроскопия при кандидозе позволяет окрасить биоматериал соскобов по Грамму, обработать их 10-30% гидроксидом калия, в результате видны нити псевдомицелия и почкующиеся клетки.
Посев на среды для грибов позволяет дифференцировать возбудителя и исключить бактериальную суперинфекцию.
Кандидозное поражение кожи и слизистых важно отличить от тех же заболеваний иной инфекционной природы:
- необходима дифференциальная диагностика кандидозного дерматита и кандидоза крупных складок с дерматофитией;
- дифференциальная диагностика кандидозной паронихии проводится с пиококковой паронихией;
- необходимо дифференцировать кандидозные заеды от стрептококковых: последним свойственны фликтены, образование желто-медовых корочек, наличие элементов импетиго на коже, дрожжевые грибки при лабораторном исследовании отсутствуют;
- дифференциальная диагностика кандидозного хейлита целесообразна с поражением губ у больных дискоидной красной волчанкой, красным плоским лишаем, хейлитом другого происхождения;
- дифференциальная диагностика кандидозного стоматита проводится с красным плоским лишаем слизистых оболочек рта и лейкоплакией;
- дифференциальная диагностика кандидозного анита проводится с болезнью Крона, геморроем, сифилитическими широкими кондиломами;
- дифференциальный диагноз кандидозных онихий устанавливается с поражением ногтей дерматофитами, псориазом, ониходистрофиями.
При системном кандидозе в рамках лабораторного обследования удается обнаружить в моче патологический осадок, в котором при цитологическом исследовании обнаруживают дрожжевые грибки. Этот метод простой, быстрый, недорогой и позволяет прижизненно диагностировать болезнь. Из крови возбудителя удается высеять только в 25% случаев. В последние годы для подтверждения диагноза используют метод газовой хроматографии сыворотки крови, который выявляет арабинитол — метаболит возбудителя. При гистологическом исследовании элементов сыпи в дерме обнаруживают множественные микроабсцессы с полиморфно-ядерными лейкоцитами, мононуклеарами и дрожжевыми грибками; на предмет наличия возбудителя наблюдают также периваскулярные инфильтраты.
Грибковый блефарит — характерные симптомы
Разные виды грибков оказывают различное действие на кожу век, поэтому в зависимости от вида блефарита, симптомы могут отличаться.
Чаще всего грибковый блефарит сопровождается следующими клиническими признаками:
- кровоточащие язвочки и раны на веках;
- узелки и плотные образования под кожей век;
- зуд, резь, жжение в глазах;
- покраснение, отечность кожи век;
- гнойное отделяемое из глаз;
- слезоточивость;
- болезненные ощущения в глазах;
- сниженная острота зрения, затуманенность;
- чешуйки между ресницами (характерны для некоторых форм грибкового блефарита);
- скутулы (желтые корочки в форме блюдца у основания ресниц, характерны для фавуса век);
- рубцы.
На грибковый блефарит симптомы из этого списка могут указывать довольно часто. В любом случае правильно оценить симптомы и подобрать адекватное лечение сможет только врач. Поэтому при появлении первых признаков патологии следует обратиться к офтальмологу.
Причины кандидоза кожи
Подавляющее количество пациентов становится носителями грибка Candida почти сразу после появления на свет. Это не значит, что человек незамедлительно заболевает кандидозом кожи, он является носителем грибка. После того, как из сапрофитной стадии грибки Candida переходят в патогенную стадию, кандидоз начинает развиваться быстрыми темпами. Часто это бывает связано с различными изменениями, происходящими в организме человека. Сахарный диабет, ожирение и общие нарушения деятельности системы обмена веществ могут достаточно быстро привести к возникновению кандидоза и поражению участков кожи. То же самое происходит, если образуется благоприятная среда для развития заболевания: различные инфекции, дисбактериоз, авитаминоз, снижение иммунитета. Применение антибиотиков также может привести к кандидозу.
Серьезным фактором, благодаря которому происходит переход грибка Candida в болезнетворное состояние и его последующее развитие, является влажная внешняя среда. К такому же результату может привести и повышенное потоотделение, спровоцированное увеличением внешней температуры, например, нахождение в сауне. Кроме того, опасность заболевания существует и для работников пищевого производства, так как они подвергают кожу рук воздействию пищевых кислот (яблочной, лимонной и т.д.), а также сахаристых компонентов.
Форма выпуска и компонентный состав Пимафуцина
Существует три лекарственных формы антимикотика:
- Таблетки, покрытые пленочной оболочкой, для прохождения через желудок. Общее количество таблеток в упаковке – двадцать штук.
- Свечи для вагинального введения, эффективные против грибкового поражения половых органов. Расфасованы по пластиковым футлярам. Общее количество суппозиториев – три или шесть штук в зависимости от приобретенной упаковки.
- Двухпроцентный крем для нанесения на очаги поражения на кожном покрове и слизистых оболочках. Выпускается в тубах массой по тридцать грамм.
В коробочке с препаратом имеется инструкция по применению, в которой описаны все правила по использованию лекарственных форм.
Лечение других заболеваний на букву — к
| Лечение кампилобактериоза |
| Лечение кашля |
| Лечение кисты легких |
| Лечение кисты печени |
| Лечение кисты поджелудочной железы |
| Лечение кисты селезенки |
| Лечение кисты яичника |
| Лечение кластерной головной боли |
| Лечение клещевого энцефалита |
| Лечение климакса |
| Лечение колита |
| Лечение кольпита |
| Лечение контагиозного моллюска |
| Лечение контрактуры Дюпюитрена |
| Лечение конъюнктивита |
| Лечение кори |
| Лечение костно-суставного туберкулеза |
| Лечение крапивницы |
| Лечение красного плоского лишая |
| Лечение краснухи |
| Лечение крипторхизма |
| Лечение ку-лихорадки |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Наиболее распространенные причины заболевания
Блефарит может быть вызван различными причинами — инфекционными и неинфекционными. Причиной инфекционной патологии зачастую становится стафилококк, в более редких случаях — стрептококки, вирусы. Грибковый блефарит также относится к инфекционной разновидности заболевания и возникает при поражении глаз кандидой и другими видами грибков.
Инфекция может возникать сразу в области век либо распространяться от других органов.
Одну из форм блефарита вызывают клещи демодекс, которые поселяются в фолликулах ресниц и мейбомиевых железах. Чаще всего блефарит такого типа развивается у людей со сниженным иммунитетом.
Иногда причиной заболевания может быть аллергическая реакция на какой-то раздражитель (косметические средства, шерсть животных, цветочную пыльцу).
Профилактика грибкового блефарита
Блефарит — заболевание, которое может протекать довольно долго и плохо реагирует на лечение, при этом риск осложнений довольно высок. Поэтому офтальмологи рекомендуют соблюдать меры профилактики, которые в ряде случаев позволяют предотвратить болезнь
Особенно важно заниматься профилактикой тем людям, которые входят в группу риска по развитию блефарита
Строго соблюдайте личную гигиену: пользуйтесь только своим полотенцем и постельным бельем, тщательно мойте руки.
- Не прикасайтесь к лицу и глазам руками.
- Следите за качеством и сроком годности косметики, не используйте чужие косметические средства.
- При наличии любых инфекционных заболеваний лечите их своевременно и до конца.
- Занимайтесь лечением хронических патологий.
- На улице защищайте глаза от солнца ветра и негативных внешних воздействий солнцезащитными очками.
Как лечить кандидоз кожи?
Лечение кандидоза кожи проводится противогрибковыми мазями (низорал, дермазол, кетодин, кетозорал, микозолон, клотримазол и пр.), которые наносятся местно, однако в преобладающем числе случаев применение таковых дополняется системным воздействием на грибки, а значит, приемом противогрибковых препаратов внутрь.
Мази применяются 2-3 раза в сутки. При выраженных воспалительных явлениях в начале лечения показано кратковременное назначение кортикостероидов для наружного применения.
Лечение кандидозных заед проводится местно теми же противогрибковыми мазями, что и кожи. Показана тщательная дезинфекция зубных протезов при их наличии.
Лечение кандидозного хейлита состоит в длительном смазывании противогрибковыми мазями очагов поражения или пероральным приемом одного из противогрибковых препаратов (флуконазол, низорал).
Лечение кандидозного стоматита редко удается провести без приема противогрибковых препаратов внутрь. Для этого используются флуконазол, орунгал, низорал по схемам, изложенным в аннотациях к лекарствам или назначенным лечащим врачом.
Лечение кандидозного анита также требует назначения противогрибковых мазей (низорал, клотримазол, микозолон, травокорт или других) и перорального приема одного из антимикотиков внутрь (флуконазол, низорал).
Лечение хронического кандидоза часто оказывается пожизненным и не может исключать прием препаратов внутрь — для этого используется флуконазол, кетоконазол в высоких до клинического выздоровления, в дальнейшем поддерживающая терапия (1 прием флуконазола в месяц).
Немного фактов
Плохая экология, несбалансированное питание, ненормированный рабочий график, бессонница и стрессы – все это является благоприятной почвой для развития грибковых инфекций в организме человека. В последние годы данное заболевание все чаще встречается в современном мире, поэтому центры разработки медицинских препаратов в полном объеме готовы к борьбе с ним.
Грибковые патологии относятся к категории кожных болезней, которые возникают по причине активизации нитчатых грибов или воздействия сапрофитной микрофлоры. Любой из факторов является патогенным и способствует снижению защитных функций организма. Предотвратить размножение грибковой инфекции помогут эффективные медикаментозные средства, назначенные гинекологом, отоларингологом или дерматологом.
Диагностика и лечение
Мало увидеть только клинические проявления и поставить диагноз, необходимо сделать соскоб с забором из зоны поражения отделяемых частиц и сдать ещё ряд анализов. Только после проведения лабораторного исследования и тщательного обследования врач может поставить точный диагноз.
Заболевание требует курсовое лечение, основой которого являются противогрибковые препараты. Для достижения максимального терапевтического результата необходим комплексный подход:
- провести терапию для борьбы с возбудителем;
- уничтожить эндогенного источника возбудителя;
- излечить сопутствующие заболевания, спровоцировавшие кандидоз кожи;
- провести общеукрепляющую терапию.
Лечение кандидоза кожи
Лечебный курс, необходимый для исцеления от кандидоза кожи, подразумевает прием противогрибковых препаратов: антибиотиков, азолов, медикаментов, направленных на подавление и локализацию очагов поражения.
Если случай кандидоза не является тяжелым, врач назначает местное лечение с применением противогрибковых гелей и мазей. Если зоны поражения грибком являются обширными, то потребуется прием препаратов внутрь. Сроки лечения находятся в прямой зависимости от того, насколько сложно протекает процесс заболевания и насколько эффективны используемые процедуры. Если препараты применяются в неоправданно маленьких дозах, или курс лечения является кратковременным, человек попадает в группу риска рецидивных больных.
Поскольку кандидоз кожи часто связан со снижением иммунитета, то параллельно с лечением самого заболевания проводятся мероприятия, направленные на укрепление организма в целом. Сопутствующие заболевания должны также подвергаться незамедлительному лечению, в противном случае эффект от противогрибковых препаратов будет минимизирован.
Лечение кандидоза кожи в домашних условиях
Лечение кандидоза кожи обычно проводится в домашних условиях. Госпитализации подвергаются пациенты с генерализированным или системным кандидозом, с поражением на фоне тяжелых системных нарушений.
Лечение должно подчинять результатам профессиональной диагностики, проводитсья препаратами, назначенными врачом в конкретных дозах в течение доктором определенного промежутка времени.
Когда заболевание удалось преодолеть, рекомендуется придерживаться элементарных профилактических мер:
- содержать складки кожи в чистом и сухом состоянии,
- если это несколько сложно, рекомендуется ежедневно обрабатывать проблемные участки кремом с бензоил-пероксидом, присыпкой с миконазолом.
Рацион питания должен ограничивать потребление углеводов, картофеля, хлеба, сладостей, молочных продуктов и, наоборот, содержать большее количество витаминов, в частности группы В.
Применение крема, свечей и таблеток Пимафуцин: способ, особенности, доза
Таблетки принимают внутрь per os, не разжевывая и запивая большим количеством воды, для лечения кандидоза кишечной трубки. Взрослые пьют одну таблетку четыре раза в день. Дети – по одной таблетке два раза в день. Курс терапии – неделя. Суппозитории вводят во влагалище чистыми руками, вскрыв упаковку со свечей непосредственно перед использованием. Наиболее удобный способ для введения – в положении лежа. Свечи используют один раз в день на ночь. Если результат не достигается, назначается дополнительный прием таблетированной лекарственной формы, так как возможен очаг инфекции в кишечнике. При поражении наружных половых органов кандидой применяют крем. Продолжительность курса терапии назначается на приеме у гинеколога. Крем наносят наружно на очаги поражения один или несколько раз в день. При поражении грибком наружного слухового прохода кремом смазывают очаг до четырех раз за сутки. Затем в ухо помещают ватный тампон.
Основные клинические формы блефарита
Многообразие причин блефарита обуславливает большое количество форм данного заболевания.
Язвенный.
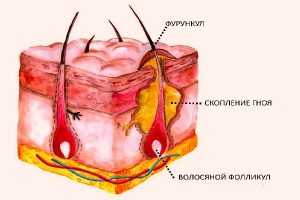
Стафилококковый, грибковый блефарит и другие инфекционные виды заболевания чаще всего проявляются именно язвенной формой. Для нее характерен воспалительный процесс в фолликулах ресниц с формированием гнойных корочек и кровоточащих язв, на месте которых затем образуется рубцовая ткань. Часто язвенный блефарит сопровождается частичным выпадением или полной потерей ресниц. Из-за рубцов может произойти деформирование век, нарушиться нормальный рост ресниц.
Себорейный.
Блефарит такого типа иначе называют чешуйчатым. Такое наименование объясняется характерными симптомами — образованием чешуек между ресницами. При этом ресничный край обычно утолщен и гиперемирован, вдоль роста ресниц можно увидеть желтоватое отделяемое. В отличие от язвенной формы патологии, при чешуйчатом блефарите даже при удалении чешуек кожа век не кровоточит и не гноится. Но без лечения также возможно выпадение ресниц и деформация века. Себорейный блефарит может распространиться на конъюнктиву и тогда он трансформируется в блефароконъюнктивит.
Демодекозный.
Блефарит, вызванный клещом демодекс, чаще всего сопровождается сильным зудом, особенно в утренние часы. Края век утолщаются, краснеют, из глаз появляется липкое отделяемое, которое склеивает ресницы. Одним из симптомов этой формы заболевания является налет на веках, который состоит из сального секрета и частичек эпидермиса. У основания выпавших ресниц врач может обнаружить мелких клещей.
Аллергический.
Такой блефарит почти всегда сопровождается воспалительным процессом в области конъюнктивы и обусловлен высокой чувствительностью к определенному раздражителю. Характерные симптомы аллергического воспаления век — отечность, слезоточивость, зуд, отделяемое в виде слизи.
Классификация кандидоза и симптомы
Заболевание классифицируется по локализации процесса и для каждой разновидности свойственны специфические симптомы:
- Урогенитальный кандидоз — проявляется покраснением кожи, высыпаниями и отёками. Также может сопровождаться зудом и жжением в области половых органов, выделениями, имеющими неприятный запах.
- Кандидоз гладкой кожи — наиболее редкая форма, поражает кожу лица. Проявляется папулами, пузырьками и эрозиями, зачастую сопровождающееся сильным отёком.
- Кандидоз крупных складок — проявляется красными пятнами в паховой и бедренной областях, а также в складках между ягодицами и под грудью.
- Кандидоз полости рта — заболевание поражает слизистые. Налёт появляется на языке и внутренней стороне щёк, также возникает покраснение этих зон, в том числе и дёсен.
- Кандидоз детский — зачастую проявляется у младенцев, появляется сыпь на ягодицах, в промежности и на внутренней части бедра.
- Кандидоз ногтей — возникает прямо на поверхности ногтевых пластин, образуются коричневые или жёлтые пятна, ногти начинают слоиться и шелушиться, а затем и вовсе крошатся.
Имеется определённая классификация кандидоза, выявить и определить тип болезни может только специалист.
Лечение грибкового блефарита
После диагностики грибковый блефарит требует незамедлительного лечения. Выбор терапевтической схемы зависит от возбудителя болезни. В зависимости от вида блефарита врач может назначить следующие варианты лечения:
- противогрибковые препараты;
- обработка кожи век антисептическими средствами;
- антибактериальные препараты (показаны, например, при актиномикозе);
- иммуномодулирующая терапия.
В некоторых случаях может потребоваться хирургическое вмешательство для вскрытия абсцессов. В каждом конкретном случае схему лечения, подбор препаратов определяет врач. Заниматься самолечением и полагаться на средства народной медицины не стоит, поскольку это может привести к развитию осложнений — распространению болезни на другие ткани, деформации век, снижению зрения.
Причины возникновения кандидоза
Кандидоз кожи начинает активно развиваться, когда переходит в патогенное состояние. Это может быть спровоцировано несколькими причинами:
- нарушение обмена веществ;
- авитаминоз;
- патологии эндокринной системы;
- продолжительный приём антибиотиков;
- постоперационная терапия;
- иммунодефицит;
- заболевания ЖКТ.
Как правило, провоцируют развитие данного заболевания именно внутренние факторы. Но изредка его спровоцировать могут и внешние факторы, такие как:
- микротравмы;
- ношение синтетических вещей или слишком тёплой одежды, повышающих потоотделение;
- плохая гигиена;
- воздействие вредных веществ на кожу.
Особенно тщательно следить за состоянием своих кожных покровов следует людям, чьи профессии связаны с химическим производством и много контактирующим с водой.
Симптомы кандидоза кожи
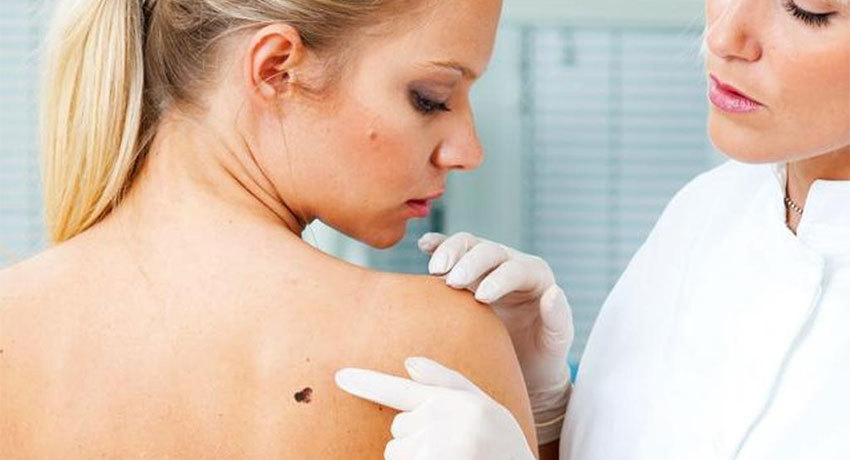
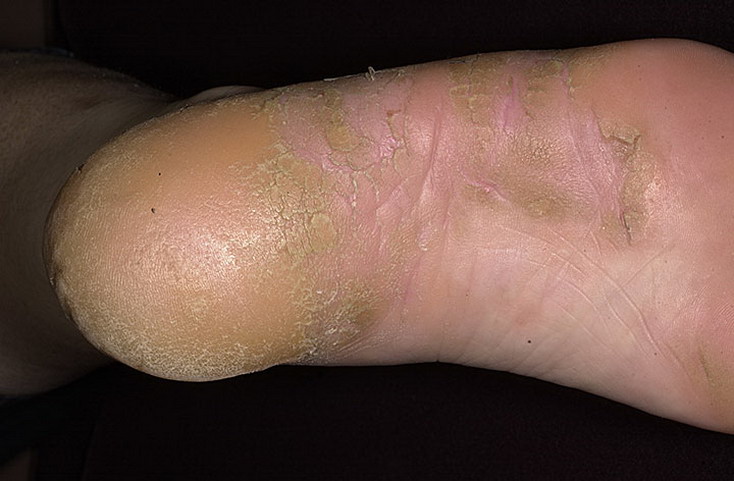
Выявить кандидоз кожи не представляется сложным, поскольку его клиническая картина ярко выражена. Кандидоз начинается с покраснения кожи на определенных участках, затем возникает небольшая отечность и выступает сыпь в различных проявлениях: пузырьках, пустулах, папулах. После того, как поражения вскрываются, под ними незамедлительно образуются эрозийные участки мокнущего характера, часто сливающиеся и образующие края пораженной зоны кожи.
Обычно поверхность формирующихся язвочек на коже обладает светлым налетом и гладкостью. По краям очагов поражений можно наблюдать пузырьки и отечные пятна. Кандидоз кожи чаще всего возникает именно в крупных складках кожи, поэтому именно их необходимо осматривать в первую очередь.
Специалисты различают две основные формы кандидоза кожи: везикулезную и эритематозную. Они различаются по симптоматике. Везикулезная форма характеризуется преобладанием папул и пузырьков на коже. При эритематозной форме появляются эритематозно-отечные поражения с эрозийными повреждениями кожи.
Кандидоз кожи может иметь хроническое течение. Если налицо рецидив заболевания, то больному нужно быть готовым к тому, что периодически в течение года на коже возникают указанные поражения. Они распространяются в большей степени, чем в период, когда кандидоз является острым и впервые развившимся.
Лечение хронического кандидоза является более сложным. Существует также риск перехода хронического кандидоза в особо сложную форму, когда заболевание сопрягается с различными нарушениями деятельности многих систем организма. Здесь может наблюдаться анемия, пневмония, остеопороз и другие болезни, причем они носят рецидивный характер.
Как диагностируют грибковый блефарит?
Диагностика заболевания предполагает сбор анамнеза, ряд диагностических мероприятий, лабораторные исследования и дифференциальный диагноз.
При сборе анамнеза имеет значение начало и продолжительность клинических признаков, двустороннее или одностороннее поражение глаз, перенесенные недавно или хронические болезни, употребление пациентом антибиотиков.
Обследование предполагает наружный осмотр век и глаз, биомикроскопическое исследование при помощи щелевой лампы. Специалист оценивает состояние ресниц, краев век, конъюнктивы, роговой оболочки.
Эффективность лечения напрямую зависит от того, будет ли в ходе диагностики точно установлен возбудитель болезни. Чтобы понять, какой именно грибок привел к развитию блефарита, офтальмолог назначает пациенту лабораторное исследование гнойного или слизистого отделяемого, скутул (образований, характерных для некоторых форм микоза век). Если требуется дифференцировать грибковый блефарит от других заболеваний, могут быть назначены дополнительно специфические реакции.
Инструкция по применению
Флюкостат в таблетированной или капсулированной форме принимается перорально. Не разжевывая, его следует запивать небольшим количеством воды. Стоит отметить, что курс лечения для каждого пациента устанавливается индивидуально в зависимости от вида и тяжести заболевания. Чаще всего прекращение приема препарата наступает после получения негативных показателей при прохождении лабораторного обследования на грибковую микрофлору.
При криптококковом менингите и прочих инфекциях данной этнологии принимают таблетки в дозировке 200-400 мг не более 1 раза в день. Длительность лечения может варьироваться от 6 до 8 недель.
Курс терапии отрубевидного лишая подразумевает прием по 300 мг препарата 1 раз в неделю. Продолжительность лечения составляет не более 2 недель. При необходимости высокую дозировку флуконазола можно уменьшить до 50 мг в день в течение 1 месяца.
Суточная дозировка таблеток Флюкостат при кандидемии и диссеминированной кандидозе в первый день лечения составляет 400 мг в сутки. После этого количество принимаемого лекарства уменьшают в два раза.
При онихомикозе стоит продолжать курс терапии до тех пор, пока на пораженном грибком пальце не отрастет здоровый ноготь. Рекомендуется принимать по 150 мг медикамента на основе флуконазола. При диагностировании дерматологического заболевания, которое привело к грибковому распространению на внутренние органы, дозировка должна составлять не менее 200 мг в день.
При кандидозе слизистых оболочек полости рта назначается по 50-100 мг флуконазола 1 раз в день. Длительность курса лечения может варьироваться от 1 до 2 недель. Хронический атрофический кандидоз ротовой полости нередко встречается у людей, которые пользуются съемными зубными протезами. При обращении к специалисту с данной проблемой пациенту выписывается по 50 мг Флюкостата в сутки на протяжении 14 дней. В случае комплексной терапии применяют также антисептические средства, которые предназначены для обработки протезов.
Вагинальный кандидоз или молочница у женщин эффективно лечить при помощи препарата на основе флуконазола. Для этого следует принять 150 мг лекарственного средства единоразово. Такую же дозировку следует соблюдать при грибковых поражениях кожи. Длительность курса лечения может варьироваться в пределах 8 недель.
Классификация кандидоза кожи
На сегодняшний день специалисты выделяют несколько разновидностей кандидоза кожи. Классификация этого заболевания довольно обширна, но чаще всего врачи придерживаются следующего разделения видов кандидоза:
- кандидоз крупных кожных складок (кандидозное интертриго). Он наблюдается в паховых, подмышечных межъягодичных складках, а также под молочными железами. Другое его название — «опрелость дрожжевая»;
- кандидоз кожи повязочный. Развитие этого вида заболевания наблюдается у лежачих больных. Кандидоз возникает под гипсовыми накладками и повязками, а также на спине. Благоприятной средой оказывается естественная влажность вследствие потоотделения;
- кандидоз кожи в зоне половых органов (сюда относятся вульвит, баланопостит, баланит);
- кандидоз кожи пеленочный. Эта разновидность заболевания встречается у грудных младенцев в зоне промежности. Различают первичный и вторичный кандидоз пеленочный;
- фолликулит кандидозный. Некоторыми своими проявлениями имеет сходство с повязочным кандидозом. Может возникать в подмышечных впадинах, а также на голове под волосами. У мужчин развивается на лице, на участках в области усов и бороды;
- кандидоз межпальцевой. В этом случае наблюдается поражение на кистях рук и стопах в промежутках между пальцами;
- влажностный кандидоз. Может возникать на любых участках кожи, если они являются закрытыми и влажными. Это условие способствует развитию заболевания;
- кандидоз губ и заеда кандидозная. Данные разновидности кандидоза могут развиваться в области рта: на губной кайме и в уголках рта.
Для того чтобы назначить лечение кандидоза кожи, врач должен классифицировать конкретный случай заболевания и определить, где именно локализуется поражение кожных покровов.
Распространенные виды грибкового блефарита: их симптомы
Среди грибковых блефаритов наиболее распространенными являются следующие.
Актиномикоз.
Возбудителем являются так называемые лучистые грибы, которые могут проникать в зону поражения контактным путем, через кровь или через повреждение кожи. Характерным симптомом является появление плотных узелков на веках, после размягчения и вскрытия которых образуется свищ и выделяется гной с желтыми крупинками. Блефарит такого вида характеризуется долгим заживлением, часто осложняется рубцовыми изменениями кожи век, но при этом редко отражается на качестве зрения.
Бластомикоз.
Это заболевание вызывают дрожжевые грибки-паразиты бластомицеты. Заражение может происходить через кровоток или микроскопические травмы век. При этом виде грибкового блефарита на веках образуются папулы, язвы. Несмотря на благоприятный прогноз лечения, возможны рубцовые изменения кожи и деформация края век.
Кандидоз.
Его развитие провоцируют грибы рода кандида, которые существуют в нашем организме и являются условно-патогенными. На фоне снижения иммунитета они могут приобретать патогенные свойства, что и приводит к возникновению блефарита. Для кандидоза характерна отечность и краснота век, образование по краю ресниц гнойников, узелки в толще кожи. Прогноз лечения, как правило, благоприятный, но есть вероятность деформации век и развития аллергических реакций у пациента.
Споротрихоз.
Его возбудителем являются нитчатые диморфные грибы рода Sporotrichum. Грибок может попасть в организм через повреждения кожи, желудочно-кишечный тракт или дыхательные пути. По организму мигрирует с крово- и лимфотоком. Чаще всего грибок попадает на край века со слизистой ротовой полости, далее грибковый блефарит этого вида может осложняться воспалением конъюнктивы и тканей глазницы. Характерными признаками споротрихоза являются фиолетовые узелки по ресничному краю, формирование свищей и серо-желтые гнойные выделения.
Трихофития.
Данную разновидность микоза век вызывают грибки рода Trichophyton. Они чаще всего попадают в организм через контакт с зараженным человеком, использование его полотенца, личных вещей, постельных принадлежностей. Заболеванию больше подвержены дети, хотя у взрослых оно также встречается. При этой болезни по краю век появляются многочисленные гнойники с желтоватыми корочками. Кожа век выглядит отечной, покрасневшей, часть ресниц отсутствует, на оставшихся можно заметить налет из грибковых спор. Также у пациента могут быть проблемы со стороны зрения — снижается острота, перед глазами возникает «туман».
Фавус.
Паразитический гриб, который вызывает данное заболевание, чаще всего сначала поражает волосистую часть головы и лишь затем распространяется на края век.
Также грибковый блефарит может быть вызван и другими видами грибков.