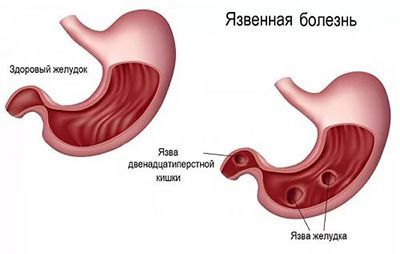
Язва желудка и двенадцатипёрстной кишки
Содержание:
Факторы, способствующие возникновению заболевания
Ни язвенная болезнь желудка, ни язвенная болезнь двенадцатиперстной кишки не могут появиться без влияния дополнительных факторов. Как правило, к язвенной болезни приводит сочетание нескольких составляющих, основными из которых являются:
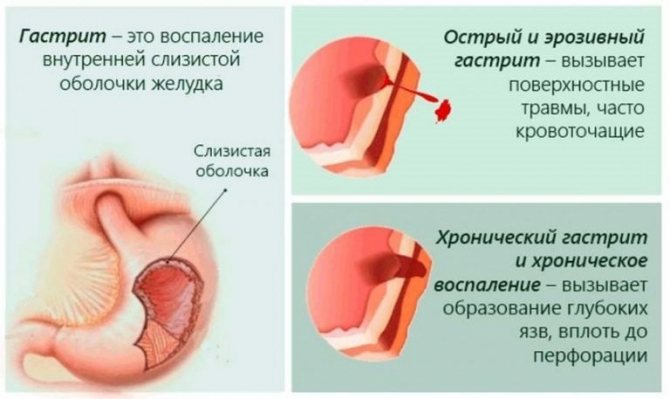
- Хронический , дуоденит или гастродуоденит.
- Любовь к острым блюдам, постоянное употребление однообразной или грубой пищи. Слишком холодная и слишком горячая еда.
- Нарушение правильного режима питания. Переедание, поспешная еда с плохим пережевыванием. Организм не успевает выделить необходимое количество нужных для переваривания пищи ферментов, еда не эвакуируется из желудка вовремя, а задерживается в нем, что приводит к нарушению процесса пищеварения.
- Нарушение микроциркуляции крови. Слизистая оболочка имеет густую сеть кровеносных капилляров. Как только циркуляции крови в них нарушается, слизистая перестает выполнять защитные функции в полном объеме.
- Постоянное перенапряжение нервной системы, эмоциональные стрессы, частые тревожные состояния. В таком случае не просто понижаются защитные свойства организма: у человека либо пропадает аппетит, либо он становится чрезмерным, что, опять же, является нарушением нормального режима питания. Одновременно в стрессовом режиме нарушаются функции вегетативной нервной системы, которая отвечает за регуляцию деятельности органов пищеварения.
- Наследственная предрасположенность.
- Длительный прием некоторых лекарственных средств (нестероидные противовоспалительные, обезболивающие препараты, гормональные препараты и др.).
- Чрезмерное употребление кофе. Вредное действие кофе проявляется в стимуляции образования избытка желудочного сока.
- Частое или регулярное употребление спиртных напитков. Алкоголь значительно понижает защитные свойства слизистых оболочек.
- Курение. Смолы, содержащие канцерогенные вещества, попадают вместе со слюной в ЖКТ. При курении увеличивается выработка желудочного сока, поэтому наиболее вредным является курение на голодный желудок. Если не прекратить курение во время лечения, это значительно снижает эффективность последнего.
УЗИ органов брюшной полости
Стоимость: 3 800 руб.
Подробнее
Диагностика язвы желудка
Чтобы пройти диагностику, нужно обратиться к гастроэнтерологу. Проконсультироваться с врачом нужно, если регулярно болит живот или возникает ощущение дискомфорта, появляется изжога, тошнота, рвота. Врач проведёт опрос, уточнит, какими являются боли, при каких обстоятельствах они возникают, какие симптомы их сопровождают, задаст вопросы об общем состоянии здоровья.
Гастроэнтерологу нужно будет рассказать обо всех принимаемых лекарствах. Врач пропальпирует живот. Если мышцы брюшной стенки при прощупывании напряжены и болезненны, это может указывать на наличие язвы.
При диагностике выполняют ряд специальных исследований:
- ЭГДС (эзофагогастродуоденоскопия или гастроскопия). Это эндоскопическое исследование, при котором выполняют осмотр слизистых органов пищеварения, используя эндоскоп. Если при осмотре обнаруживают язвенный дефект, его исследуют, определяя размеры, локализацию, глубину поражения, состояние дна, краёв. Во время ЭГДС может выполняться биопсия, при которой забирают небольшой фрагмент тканей, чтобы исследовать их под микроскопом;
- рентгенография с использованием контрастного вещества. Выполняется, если есть противопоказания для ЭГДС. Это — серия снимков, перед выполнением которых пациент принимает рентгеноконтрастный препарат. Контрастное вещество будет скапливаться там, где образовалась язва;
- внутрижелудочная рН-метрия. Выполняется для измерения кислотности. Для процедуры используется эндоскоп, через канал которого Ph-зонд вводится в полость желудка;
- другие методы визуального исследования. Их назначают дополнительно. Компьютерную томографию рекомендуют проводить при подозрении на перфорацию стенок желудка или другие тяжёлые осложнения. Если её нельзя сделать, выполняют ультразвуковое исследование или рентгенографию органов брюшной полости.
Лабораторные исследования назначают в качестве вспомогательных:
- клинический анализ крови. Если уровень гемоглобина и эритроцитов снижается, это может указывать на скрытое кровотечение. Если повышается СОЭ и увеличивается количество лейкоцитов, это может указывать на пенетрацию (распространение язвы на соседние органы) или на другие осложнения;
- исследование кала на скрытую кровь. Назначается для диагностики скрытого желудочно-кишечного кровотечения.
При симптомах язвенной болезни рекомендовано тестирование на наличие хеликобактерной инфекции. Его проводят в виде дыхательного теста либо как исследование кала на антиген. Если проводится ЭГДС, одновременно можно выполнить быстрый уреазный тест.
Лечение
Лечение язвенной болезни должно быть комплексным. Нужно не только принимать назначенные врачом лекарства, но и придерживаться рекомендованной диеты, отказаться от вредных привычек.
Чтобы ускорить заживление язвы, гастроэнтеролог может назначить противоязвенные средства:
- H2-антигистаминные средства. Эти препараты препятствуют возбуждению H2-рецепторов гистамина, и соляная кислота вырабатывается в меньших количествах, а «агрессивность» желудочного сока снижается;
- ингибиторы протонной помпы. Связывают фермент, который участвует в работе протонного насоса клетки и обеспечивает выход ионов водорода из неё в полость желудка, где в результате реакции с ионами хлора образуется соляная кислота. Образование соляной кислоты снижается, угнетается образование пепсина. Лекарства этого класса дополнительно могут иметь гастропротективные свойства;
- гастропротекторы. Препараты, увеличивающие стойкость слизистой к повреждениям или образующие механический защитный слой на её поверхности при контакте с соляной кислотой. Гастропротекторы могут ускорять восстановление слизистой оболочки, но они не должны применяться вместе с препаратами, подавляющими образование соляной кислоты.
Антибиотики
Если язвенная болезнь спровоцирована хеликобактерной инфекцией, для её лечения врач назначит антибиотики. Есть несколько схем антибактериальной терапии. При лечении язвенной болезни применяют антибиотики, активные в отношении бактерий Н. pylori: амоксициллин, кларитромицин, тетрациклин, метронидазол, фуразолидон. Препараты назначают парами. План лечения должен составлять врач: он учтёт состояние здоровья, особенности течения язвенной болезни, возможные противопоказания. Нельзя подбирать антибиотики самостоятельно. Эти препараты могут иметь много побочных эффектов и противопоказаний. Принимать их без назначения врача нельзя.
Антибактериальная терапия дополняется приёмом лекарств, снижающих выработку соляной кислоты, а также специальной диетой. Пройти курс лечения нужно полностью. Если не завершить антибактериальную терапию, возможен рецидив язвенной болезни (причина не будет устранена). Также есть риск, что бактерии Н. pylori приобретут лекарственную устойчивость, после чего вылечить инфекцию будет намного сложнее.
Диета
В лечение язвенной болезни обязательно используют диету. Диетическое питание строится на основе нескольких основных принципов:
- питание должно быть частым и дробным. Желательно есть 5-6 раз в сутки небольшими порциями;
- нужно исключить жареные, острые, солёные блюда, заменив их отварными, тушёными или приготовленными на пару продуктами;
- из рациона исключают продукты, раздражающие слизистую желудка или стимулирующие выработку соляной кислоты. Это копчёности, консервированные продукты, газированные напитки, соления, маринованные продукты, крепкие бульоны, цитрусовые, кофе, алкогольные напитки;
- рекомендуется есть больше продуктов, которые связывают соляную кислоту, нейтрализуют её действие: отварное или приготовленное на пару мясо, рыба, яйца, молоко, тушёные, приготовленные в виде пюре овощи, макаронные изделия, подсушенный белый хлеб, каши, кисели, некрепкий чай.
Врач поможет разработать индивидуальный и сбалансированный план питания, для того, чтобы обеспечить длительные периоды ремиссии заболевания.
Хирургическое лечение
Хирургическое лечение может понадобиться при тяжёлых осложнениях язвы желудка. Это язвенное кровотечение, перфорация, другие неотложные состояния. При операции может быть выполнено ушивание прободной язвы, иссечение поражённого участка слизистой, резекция (удаление тканей). Если прободное отверстие хорошо доступно, расположено не на задней, а на передней стенке желудка или двенадцатиперстной кишки, если сама язва имеет небольшие размеры, может быть выполнена лапароскопическая операция.
Народные средства
Язвенная болезнь не лечится народными средствами. Используя их, можно потерять время, спровоцировать тяжёлые осложнения
Важно обращаться к гастроэнтерологу при первых же признаках язвы желудка. Любые методы лечения, диеты, рецепты, лекарства можно применять только под контролем врача
Этиология
Язвенная болезнь относится к полиэтиологическим заболеваниям, с разнообразными звеньями ульцерогенеза.
К этиологическим факторам, которые могут спровоцировать язвенную болезнь или ее рецидивирование относятся:
1. Влияние стресса, продолжительное или часто возникающее эмоционально-нервное перенапряжение, которое может способствовать началу или обострению язвенной болезни.
2. Конституционально-наследственные особенности, к которым можно отнести повышенную кислотность желудочно-кишечного сока конституционального характера.
Распространенность язвенной болезни среди родственников пациента приблизительно в 5–10 раз выше, если сравнивать с родственниками не болеющих язвенной болезнью.
На разных этапах патогенеза могут реализоваться наследственно-обусловленные факторы: увеличенная масса обкладочных клеток с их повышенной восприимчивостью к гастрину, нарастание концентрации пепсиногена-1, недостаточное синтезирование IgA, группа крови 0 (I) (опасность развития заболевания увеличивается на 30–40%), положительный резус-фактор (опасность развития заболевания увеличивается на 10%).
Наследственные факторы реализуются под влиянием иных дополнительных факторов.
3. Имеющаяся хроническая форма гастрита, особенно антрального, дуоденита, длительное функциональное нарушение желудка и двенадцатиперстной кишки гиперстенического типа.
4
Нерегулярность употребления пищи (что в некоторой степени может спровоцировать возникновение или обострение язвенной болезни), которому в последнее десятилетие уделяется меньшее внимание
Из алиментарных факторов необходимо отметить злоупотребление рафинированными углеводами, частое употребление кофе, увлечение разновидностями «лечебного голодания».
5. Курение в значительной степени повышает риск развития язвенной болезни, снижает эффективность лечения и увеличивает смертность. Никотин сглаживает сдерживающее влияние секретина на секреторную функцию желудка, уменьшает поступление щелочных ферментов поджелудочной железы, вызывая парез пилорического сфинктера и усиливая обратное перемещение ионов водорода.
6. Употребление крепкого алкоголя сопровождается десквамацией эпителиальных клеток слизистой оболочки желудка, при этом уменьшается выработка слизи, нарушается капиллярный кровоток, угнетается синтез бикарбонатов в желудке поджелудочной железе и замедляется или прекращается восстановление эпителия.
7. Побочное влияние медикаментов (нестероидных противовоспалительных средств, глюкокортикоидных гормонов), которые подавляют выработку слизистого секрета и простагландинов.
Эрозивно-язвенные изменения различной степени выраженности при эндоскопическом исследовании подтверждаются почти у 40% пациентов, которые продолжительно принимали нестероидные противовоспалительные фармпрепараты.
Кофеин усиливает кислотно-пептическое влияние желудочного сока.
8. Наличие хеликобактерной инфекции, которая выявляется у больных язвенной болезнью желудка с язвой в антропилородуоденальной зоне практически в 100% случаев.
Возникновение язвенного дефекта у 15–20% пациентов с подтвержденным носительством хеликобактерной инфекции позволяет сделать предположение о влиянии иных патогенетических факторов.
9. Воздействие концентрированных кислот, иных агрессивных веществ при их случайном или преднамеренном употреблении.
Язва желудка и двенадцатиперстной кишки может являться признаком гастриномы, синдрома Золингер – Эллисона, мастоцитоза, гиперпаратиреоза, поражения вирусом простого герпеса 1-го типа.
Признаки и симптомы
У патологии отсутствуют специфические клинические проявления, но существует ряд симптомов, которые могут свидетельствовать о наличии патологии шейки матки подобного типа:
- контактные кровотечения (кровянистые выделения при спринцевании, половом акте или после него);
- болезненный секс;
- межменструальные кровотечения.
Зачастую патологию шейки матки диагностируют на приеме у гинеколога, при обращении по совсем другому вопросу. В зависимости от сопутствующих болезней, могут присоединяться и другие симптомы. Такие признаки не нужно оставлять без внимания – необходимо быстрее обратиться за квалифицированной помощью. Раннее диагностирование и лечение патологий шейки матки – гарантия женского здоровья на долгие годы!
Диагностика заболевания
В клинике GMS для диагностики фоновых и предраковых заболеваний шейки матки используется широкий спектр лабораторно-инструментальных исследований. Комплексная диагностика заболевания включает:
- Гинекологический осмотр в зеркалах;
- Видеокольпоскопия;
- Цитологический анализ эндоцервикального соскоба;
- Мазок на микрофлору;
- Биопсия с гистологическим анализом;
- ПЦР-диагностика.
Также пациентке может оказаться необходимой консультация гинеколога-эндокринолога или онкогинеколога.
Методы лечения
Терапевтическую тактику гинекологи GMS Hospital подбирают в зависимости от формы и стадии болезни, наличия сопутствующих патологий, возраста пациентки и других факторов. Лечение носит комплексный характер и включает консервативную терапию и хирургическое вмешательство (по показаниям).
При симптомной эрозии шейки матки и простой лейкоплакии применяется следующая тактика– коррекция гормональных нарушений, а в случае отсутствия эффекта – удаление методом лазерной деструкции, криодеструкции или диатермоконизации. Обязателен кольпоскопический, цитологический и бактериологический контроль через 1 мес. после окончания лечения, далее – 1 раз в год.
Хирургическое вмешательство в Центре оперативной гинекологии GMS Hospital выполняется следующими методами:
- диатермокоагуляция – иссечение пораженных тканей высокочастотными электродами.
- криодеструкция – патологический очаг разрушается под низкотемпературным воздействием.
- радиоволновая хирургия (аппарат Сургитрон) – удаление пораженного участка радиоволной, с одновременной коагуляцией сосудов. При проведении операции врач хорошо видит всю область воздействия и проводит прицельное иссечение тканей, без повреждения здоровых участков.
- лазерная коагуляция – современная методика, при которой иссечение поврежденных тканей выполняется бесконтактно, при помощи лазера, который «выпаривает» патологические ткани, одновременно образуя на ранке тонкую защитную пленку, предохраняющую поверхность от инфекции.
Применение современных малоинвазивных хирургических техник, позволяет минимизировать объем вмешательства, не вовлекая здоровые ткани и в несколько раз сократить время реабилитации. Операция проводится под анестезией, занимает в среднем 15-30 минут и не требует пребывания в стационаре.
В Центре оперативной гинекологии GMS Hospital работают одни из лучших специалистов Москвы, имеющие колоссальный опыт в проведении подобных вмешательств.
Хирургическое лечение фоновых и предраковых состояний шейки матки (дисплазия 2-3 степени, лейкоплакия) основывается на полученных при обследовании результатах и других факторах – возраста, общего состояния здоровья, желания сохранить фертильность и т.д.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Профилактика
С целью предотвращения возникновения фоновых и предраковых заболеваний шейки матки, следует:
- вовремя лечить инфекционно-воспалительные болезни половой системы, гормональную и менструальную дисфункцию;
- избегать абортов и травмирующих гинекологических вмешательств;
- использовать контрацептивы, подобранные гинекологом;
- исключить беспорядочные половые контакты;
- соблюдать личную гигиену;
- избегать стрессов, переохлаждения;
- избавиться от вредных привычек.
Развитие рака шейки матки у большинства пациенток происходит закономерно в результате прогрессии дисплазии. Чрезвычайно важным является обеспечить возможность активной профилактики заболеваемости инвазивным раком шейки матки путем своевременной диагностики CIN и своевременного адекватного лечения.
Возьмите за привычку посещать гинеколога дважды в год, чтобы вовремя обнаружить заболевание. Записаться на консультацию можно онлайн или по телефону.
Лечение язвенной болезни желудка
1. Консервативное лечение:
- Основным в лечении язвы желудка является уничтожение микроорганизма H. pylori, так называемая эрадикационная терапия.
- Соблюдение диеты.
- Применение препаратов, снижающих кислотность желудка (антацидов).
- Отказ от вредных привычек (курения и алкоголя).
2. Оперативное лечение применяется в случае осложнения в виде желудочного кровотечения, прободении язвы.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Омепразол (ингибирующее протонный насос и противоязвенное средство). Режим дозирования: внутрь, запивая небольшим количеством воды в дозе 20 мг 2 раза в день в течение 2-3 нед.
- Амоксициллин (бактерицидное антибактериальное средство). Режим дозирования: внутрь в дозе 1000 мг 2 раза в сутки в течение 2-3 нед.
- Кларитромицин (антибактериальное средство широкого спектра). Режим дозирования: внутрь в дозе 500 мг 2 раза в сутки в течение 2-3 нед.
- Метронидазол (противоязвенное, противомикробное, противопротозойное средство). Режим дозирования: внутрь, во время или после еды, не разжевывая, в дозе 500 мг 2 раза в сутки.
- Фосфалюгель (антацидное, обволакивающее, адсорбирующее средство). Режим дозирования: внутрь, можно в чистом виде либо перед приемом развести в половине стакана воды. Взрослым и детям старше по 1-2 пак. 2-3 раза в сутки.
Общее описание
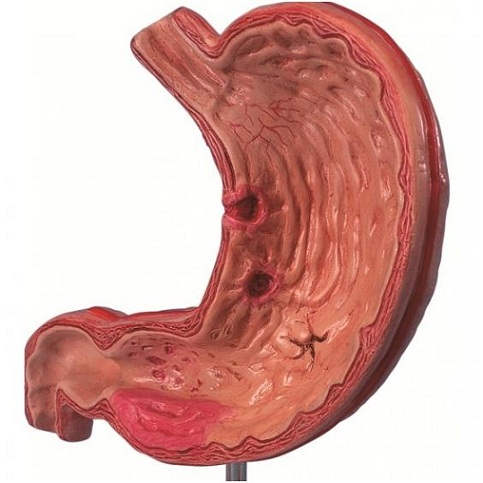 Язва желудка — это заболевание, характеризующееся нарушением целостности стенки желудка, приводящее к образованию язвенных дефектов слизистой.
Язва желудка — это заболевание, характеризующееся нарушением целостности стенки желудка, приводящее к образованию язвенных дефектов слизистой.
Выделяют ряд факторов, способствующих развитию язвы желудка: постоянные стрессовые ситуации, вредные привычки в виде курения и злоупотребления алкоголем, отсутствие правильного питания, бесконтрольный прием нестероидных противовоспалительных средств.
Но основной причиной, вызывающей язву желудка, является инфекция хеликобактер пилори (H. pylori). В 95% случаях язва развивается на фоне имеющегося гастрита, дуоденита.
Наличие хеликобактер пилори вызывает повышенную кислотность в желудке, что приводит в свою очередь к нарушению целостности слизистой оболочки и образованию язвы.
Жалобы
Самый частая жалоба — боль в животе. Боль возникает в середине живота («под ложечкой»), никуда, как правило, не отдает. При язве двенадцатиперстной кишки боль обычно возникает через 2—3 часа после еды и проходит после приема пищи или антацидов. Часто больные просыпаются от боли спустя несколько часов после засыпания. Считается, что при язве желудка боль, напротив, усиливается после еды, хотя этот признак не позволяет с уверенностью отличить язву желудка от язвы двенадцатиперстной кишки. Кроме того, большинство больных, особенно с язвой желудка, жалуются на тошноту и рвоту.
Нередко, однако, язвенная болезнь протекает бессимптомно. Кроме того, уменьшение боли еще не означает, что лечение подействовало, так как она может сохраняться, несмотря на заживление язвы, или уменьшаться, хотя язва не зарубцевалась. Первым проявлением язвенной болезни может стать и перфорация (разрыв стенки) или кровотечение, особенно у тех, кто принимает нестероидные противовоспалительные средства.
3.Симптомы и диагностика
В клинике прободной язвы выделяют три этапа, названия которых говорят сами за себя:
- абдоминальный шок;
- мнимое благополучие;
- гнойный разлитой перитонит.
Каждая из этих фаз занимает, в среднем, около шести часов.
Наиболее характерный симптом начального этапа – это резкая и очень интенсивная боль, часто с иррадиацией в соседние зоны или спину. Именно к этому типу болевого синдрома относится известное выражение «кинжальная боль», и она, – как и реальный внезапный удар ножом в живот, – сопровождается мощным психоэмоциональным шоком. В большинстве случаев пациент принимает вынужденную эмбриональную или другую подобную позу, старается не шевелиться (вернее, не может), дышит неглубоко и часто, глаза «западают», лицо приобретает землисто-бледный оттенок и характерное неподвижное страдальчески-паническое выражение. Достаточно типичны также брадикардия и снижение АД, обусловленные рефлекторной реакцией на поражение внутрибрюшных тканей и рецепторов излившейся кислотой желудочного сока.
В дальнейшем цвет кожных покровов лица, дыхание, показатели ЧСС и АД несколько нормализуются. На этом этапе, как правило, теряется драгоценное время: нередко у приободрившегося больного приходится буквально выпрашивать согласие на жизнесохраняющую операцию. Субъективное улучшение недаром называют «мнимым благополучием» – на самом деле это уже смертельный риск, поскольку в следующей фазе (неоднократная рвота, дегидратация, резкое утяжеление общего состояния, тахикардия и тахипноэ, значительное вздутие живота) оказывать помощь, даже самую экстренную и квалифицированную, во многих случаях уже слишком поздно.
Диагноз опытный врач уверенно предполагает уже при внешнем осмотре, пальпации и перкуссии: существует ряд достаточно информативных критериев, касающихся мышечного статуса, зон и характера болезненности и пр.
Впрочем, многое зависит от конкретной локализации прободения и динамики симптомов. В некоторых случаях ситуация развивается по атипичному сценарию; в частности, клиническая картина может походить на симптомы острого аппендицита, инфаркта миокарда, легочной патологии, – иными словами, требуется дифференциация и уточнение. Помимо физикального осмотра, назначают лабораторные анализы, рентген-исследование (обычно с контрастным веществом, обнаружение которого за пределами желудка и двенадцатиперстной кишки является стопроцентным доказательством прободения), срочную фиброгастродуоденоскопию. В некоторых диагностически сложных случаях прибегают к лапароскопическому исследованию.
Симптомы
Предраковые заболевания могут вызывать разные симптомы, в зависимости от того, какой орган они поражают. Например, дисплазия шейки матки приводит к более легкому отторжению клеток слизистой оболочки, и из-за этого становятся более продолжительными и обильными месячные, возникают аномальные кровотечения. Предраковые изменения в ротовой полости нередко проявляются в виде белых пятен, но человек может их долго не замечать, и они обнаруживаются стоматологом во время очередного профилактического осмотра.
Проще всего заметить предопухолевые новообразования на поверхности кожи. Обнаружив любые подозрительные элементы, лучше сразу обратиться к врачу-дерматологу: он проведет дерматоскопию (осмотр кожи под увеличением с помощью специального инструмента), назначит необходимые исследования и установит точный диагноз.
Предрак во внутренних органах долго не вызывает симптомов. В пищеварительном тракте и дыхательных путях его обычно обнаруживают случайно во время эндоскопических исследований.
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
При малигнизации (озлокачествлении) язвы необходимо оперативное лечение, объем которого зависит от того, как рано обнаружена опухоль — успела ли она прорасти все слои желудка, или только поразила слизистый и подслизистый слои, успела ли она распространиться на близлежащие органы или лимфатические узлы, или уже дала метастазы в отдаленные органы. Чем раньше выявлена малигнизация язвы, тем меньше будет объем оперативного вмешательства. В таком случае операция по удаению язвы может быть проведена эндоскопически, или лапароскопически. В противном случае проводится расширенное вмешательство традиционным способом.
Предраковые заболевания органов пищеварения
В желудке встречаются следующие предраковые состояния:
- Аденоматозные полипы (аденомы) — доброкачественные новообразования из железистой ткани, которые могут трансформироваться в злокачественную опухоль — аденокарциному. Зачастую люди с полипами желудка не испытывают симптомов. Иногда развиваются клинические проявления, напоминающие гастрит.
- Хронический атрофический гастрит — заболевание, при котором развивается атрофия слизистой оболочки органа, уменьшается количество желез. На фоне хронического атрофического гастрита могут развиваться дисплазия слизистой оболочки и кишечная метаплазия.
- Хронический гастрит типа B, вызванный бактерией Helicobacter pylori.
- Язвенная болезнь желудка.
- Ксантома желудка представляет собой жировые отложения и сильно напоминает атеросклеротические бляшки, которые образуются в кровеносных сосудах. В некоторых научных работах указывается, что данное образование связано с повышенным риском развития рака. Но это не доказано. Ксантомы желудка чаще всего возникают у пожилых людей — возможно, они не являются предраком, а просто совпадают по времени с развитием онкологического заболевания.
- Синдром Пейтца-Егерса — редкое наследственное заболевание, связанное с дефектом в гене STK11. Одно из его проявлений — образование множества полипов в пищеварительном тракте.
- Болезнь Менетрие — заболевание, при котором меняется строение слизистой оболочки желудка, в ней образуются кисты и аденомы. Причины ее развития до конца не известны. Считается, что к ней могут приводить инфекционные заболевания, нарушение обмена веществ, воздействие на слизистую оболочку желудка алкоголя, интоксикация свинцом, особенности питания.
Рак толстой кишки нередко развивается на фоне аденоматозных, зубчатых полипов. Причем, вероятность развития злокачественной опухоли напрямую зависит от количества полипов. В группе повышенного риска находятся люди с воспалительными заболеваниями кишечника: болезнью Крона, неспецифическим язвенным колитом.
Некоторые другие предраковые состояния толстой кишки:
- Семейный аденоматозный полипоз — наследственное заболевание, при котором на слизистой оболочке кишечника образуется множество полипов. При этом, если их не удалить и не контролировать, риск развития рака к 70 годам достигает 80%.
- Синдром Линча — наследственное заболевание, при котором нарушена репарация ДНК, в результате развиваются злокачественные опухоли в кишечнике и других органах. По статистике, около 3% всех случаев рака толстой и прямой кишки в мире связаны с синдромом Линча.
- Синдром Пейтца-Егерса.
Примерно у 1% взрослого населения диагностируется пищевод Барретта — состояние, при котором в нижней части пищевода обнаруживается нехарактерное для этого органа строение слизистой оболочки: цилиндрический эпителий вместо многослойного плоского. Такие изменения являются предраковыми, они возникают в результате хронического раздражения кислым желудочным содержимым при гастроэзофагеальной рефлюксной болезни.
Лечение
Как лечить язву желудка определяет врач-гастроэнтеролог. Тактика лечения заболевания зависит от степени его тяжести и может быть консервативной или хирургической. Операции обычно необходимы при развитии осложнений.
При обострении лечение проводится в стационаре. Больным следует исключить способствующие развитию язвы факторы (курение, прием НПВП, стрессы и пр.).
Всем пациентам назначается диета при язве желудка.
В первые 3-7 дня обострения соблюдается диета №1а, а затем на 2-3 недели назначается диета №1б. Вне обострения соблюдается диета №1.
Пища при язве желудка должна быть механически, химически и термически щадящей. Она принимается дробно через каждые 3-4 часа по графику. В рационе должно быть достаточно белков, а вот потребление соли и сахара снижают.
В меню включают:
Профилактика язвы желудка
Есть ряд рекомендаций, соблюдение которых поможет снизить риск появления язвы желудка:
нужно контролировать режим питания и рацион. При этом необязательно полностью отказываться от острых продуктов, они не вызывают язву (но могут провоцировать её обострение, если она уже есть)
Желательно, чтобы питание было дробным (3-5 раз в день), разнообразным;
важно отказаться от вредных привычек: не курить и употреблять как можно меньше спиртного. Алкогольные напитки раздражают слизистую стенок желудка и стимулируют выработку соляной кислоты;
любые лекарственные препараты и, в особенности, нестероидные противовоспалительные средства длительным курсом можно принимать только по назначению врача;
если в семье есть случаи гастрита или язвы желудка, если вас периодически беспокоят боли в животе или проблемы с пищеварением, стоит проконсультироваться с гастроэнтерологом и, если он порекомендует, сдать тест на инфекцию H
pylori.
Риск язвенной болезни можно снизить, улучшая общее состояние здоровья
Важно уменьшать уровень стресса, укреплять иммунитет, регулярно проходить профилактические осмотры у терапевта
Если язвенная болезнь уже была диагностирована, для профилактики обострений важно придерживаться диеты, рекомендованной врачом, а также регулярно посещать гастроэнтеролога. В течение пяти лет с момента последнего обострения рекомендовано ежегодное обследование
Симптомы желудочной патологии
О проблемах в этой области могут свидетельствовать следующие проявления:
- боли в желудке, ощущение распирания, тяжести после еды;
- болевые ощущения за грудиной, в эпигастральной области;
- трудности с проглатыванием пищи;
- чувство инородного тела в пищеводе;
- отрыжка с кислым привкусом;
- изжога;
- тошнота, рвота непереваренной пищей;
- рвота с примесью крови;
- повышенное газообразование;
- черный кал, кровотечение при дефекации;
- приступы «волчьего» голода/ отсутствие аппетита.
Конечно же, серьезным показанием к гастроэнтерологическому обследованию являются выявленные ранее патологии органов пищеварения:
- гастрит;
- рефлюксная болезнь;
- панкреатит;
- холецистит;
- язвенная болезнь;
- желчекаменная болезнь;
- полипы и иные образования;
- воспалительные процессы;
- онкологические заболевания и т. д.