Ревматическая болезнь сердца хроническая (хрбс)
Содержание:
Введение
Современная ревматология оформилась в самостоятельный раздел медицины, чему способствовало выделение большого числа так называемых ревматических болезней, объединенных по принципу преимущественного поражения опорно-двигательного аппарата. В связи с этим термин «ревматический» приобрел неоднозначность и может относиться как к истинному ревматизму—болезни Сокольского — Буйо (ревматический кардит, ревматическая хорея и т.д.), так и к ревматическим заболеваниям вообще. Группа ревматических заболеваний включает болезни, которые, имея ряд общих черт с ревматизмом, в большинстве случаев существенно отличаются по этиологическим факторам, патогенетическим механизмам и клиническим проявлениям.
В настоящей главе основные ревматические заболевания представлены в виде 4 разделов: болезни с преимущественным поражением собственно суставов; васкулиты и диффузные болезни соединительной ткани, в основе которых лежит системное иммуновоспалительное поражение соединительной ткани и ее производных с частым вовлечением в процесс локомоторного аппарата; истинный ревматизм.
Патогенез (механизм развития)
Появлению ревмокардита предшествуют повторные стрептококковые заболевания, которые приводят к изменению иммунной реакции на внедрение инфекции. В результате вырабатываются антитела, направленные на разрушение как бактерий, так и собственных внутренних органов. Защитные силы организма распознают соединительную ткань сердца, как чужеродную, и атакуют свои же клетки ― развивается аутоиммунный конфликт. Этому процессу также подвергается синовиальная оболочка крупных суставов.
Механизм повреждения сердца связан с образованием ЦИК (циркулирующих иммунных комплексов), которые состоят из бактерий и антител. При сбое в работе иммунитета ЦИК прикрепляются к тканям сердца, разрушают здесь клетки и вызывают асептическое воспаление, обусловленное не стрептококками, а их токсинами и антителами.
Для развития аутоиммунного процесса необходимо генетическая предрасположенность. У чувствительных к гемолитическому стрептококку людей в состав соединительной ткани входят белки, схожие по строению с бактериальными. В результате иммунная система синтезирует антитела для уничтожения инфекции, а, по сути, разрушает сердце. Это приводит к замещению нормальных клеток грубой соединительной тканью (фиброзом), сморщиванию клапанов и формированию пороков.
Лечение хронической ревматической болезни сердца
При развитии симптомов сердечной недостаточности проводят хирургическое лечение — протезирование клапанов сердца.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Гидрохлортиазид (диуретическое средство). Режим дозирования: внутрь, в дозе 25-100 мг в сутки однократно или 1 раз в 2 дня. В зависимости от клинического ответа доза может быть снижена до 25-50 мг в сутки однократно или 1 раз в 2 дня.
- Бисопролол (антиаритмическое средство). Режим дозирования: внутрь, не разжевывая, запивая небольшим количеством жидкости, утром натощак или во время завтрака 1,2510 мг 1 раз в сутки.
- Амлодипин (антиангинальное, гипотензивное средство). Режим дозирования: внутрь, после еды, запивая небольшим количеством воды в начальной дозе 2,5-5 мг 1 р/сут., при необходимости доза может быть постепенно увеличена до максимальной — 10 мг 1 р/сут.
- Дигоксин (антиаритмическое средство). Режим дозирования: внутрь, в дозе насыщения для взрослых 0,5-1,0 мг, после чего принимают по 0,25 мг каждые 6 ч до достижения желаемого терапевтического эффекта. Поддерживающая доза 0,125-0,25 мг/сут.
- Варфарин (антикоагулянт непрямого действия). Режим дозирования: внутрь в дозе 2,5-10 мг 1 раз в сутки в одно и то же время. Начальная доза для пациентов, которые ранее не применяли варфарин, составляет 5 мг в сутки (2 таблетки) в течение первых 4-х дней. На 5-й день лечения определяется MHO. Поддерживающая доза препарата должна держать МНО на уровне 2,0-3,0.
Описание ревматической болезни сердца
Ревматическая болезнь сердца может развиться после одного приступа острой ревматической лихорадки (ОРЛ), но чаще всего она ассоциируется с повторяющимися эпизодами ОРЛ.
Среднегодовая частота острой ревматической лихорадки у детей в возрасте 5-15 лет составляет 15,2 случая на 100 000 населения в Фиджи по сравнению с 3,4 случая на 100 000 населения в Новой Зеландии, и это менее 1 случая на 100 000 населения в Соединенные Штаты.
Ранее ОРЛ была самой распространенной причиной замены или реконструкции сердечного клапана. В настоящее время эта болезнь является относительно редко встречающейся, поскольку по частоте возникновения отстает от стеноза аорты из-за дегенеративного кальцифицированного заболевания, заболевания бикуспидального аортального клапана и пролапса митрального клапана.
Факторы риска:
- Бедность.
- Перенаселенность.
- Сокращение доступа к медицинской помощи.
- Молекулярно-генетические факторы. Семейные исследования ревматической болезни сердца указывают на связь между развитием ОРЛ и подтипами человеческого лейкоцитарного антигена (HLA) -DR.
Клиническая картина, диагностика и прогностическое заключение хронической РБС очень сходно с ОРЛ, но существуют некоторые особенности развития патологического процесса:
- Экстракардиальные проявления болезни становятся менее выраженными.
- Кардиальная патология в виде сердечных пороков является более тяжелой.
- Возрастные ревмокардиты чаще осложняются сердечной недостаточностью, при этом чем больше склеротические изменения, тем выраженнее СН.
- Клинические показатели (лабораторные и иммунологические) медленно приходят в норму.
Ревматическая лихорадка
Без лечения антибиотиками инфекционное заболевание горла, возникшее из-за стрептококка группы A (гемолитического стрептококка) может вызвать ОРЛ. У восприимчивых людей иммунная реакция возникает через две-три недели после нелеченной инфекции горла. Этот ответ может затронуть головной мозг, кожные покровы, суставы и сердце, при этом чаще всего возникает воспаление.
Острая ревматическая лихорадка может быть недиагностирована, и это приводит к неспособности предотвратить или распознать ревматическую болезнь сердца. В результате существенно возрастает риск развития различных осложнений, и в первую очередь — пороков сердца.
Влияние РБС на клапаны сердца
Сердце — это четырехкамерный насос, разделенный на две половины. Каждая камера в нормальном состоянии плотно закрывается клапаном. Клапанные створки открываются и закрываются только в одном направлении, так что кровь не может течь обратно.
РБС часто включает повреждение сердечных клапанов. При этом нарушается нормальное открытие и закрытие клапанных створок. Это мешает правильному потоку крови через сердце. Без специфического лечения состояние поврежденного клапана незамедлительно продолжает ухудшаться, и в конечном итоге развивается сердечная недостаточность и смерть.
Немного статистики
Острая вовлеченность сердца в ревматическую лихорадку вызывает панкардит с воспалением миокарда, перикарда и эндокарда.
- Кардиты встречаются примерно у 40-50% пациентов при первой атаке.
- Перикардит возникает у 5-10% пациентов с ОРЛ.
- Изолированный миокардит встречается редко.
Как лечится?
Эффективно лечить ревмокардит можно лишь в стационарных условиях под постоянным наблюдением врача. Как правило, прописывают:
- Противовоспалительные препараты. Применяется ацетилсалициловая кислота (Аспирин) либо аналоги. По назначению врача, Аспирин необходимо продолжать принимать и после выписки из лечебного учреждения в течение месяца-двух.
- Антибиотики. Применяется Бициллин, Пенициллин либо Эритромицин. При острой форме заболевания требуется применение глюкокортикостероидов (гидрокортизона).
- Препараты хинолинового ряда. При затяжной вялотекущей форме ревмокардита выписывают Плаквенил. Для компенсации задействуют салицилаты.
- Витамины. В обязательном порядке прописываются витамины в больших дозах – рутин и аскорбиновая кислота (витамин С).
При этом рекомендованы общеукрепляющие процедуры – минеральные, морские и грязевые ванны.
Терапевтического и медикаментозного лечения будет недостаточно, если уже сформирован порок. Потребуется хирургическое вмешательство, которое осуществляется, когда ревмокардит находится не в активной стадии. Как правило, осуществляется вальвулопластика – операция по восстановлению функций сердца путем введения раздуваемого баллона в отверстие клапана.
Следует понимать, что полное избавление от последствий перенесенного острого ревмокардита невозможно. Порок сердца остается у пациента до конца жизни, поэтому следует взвешенно подходить к выбору рода деятельности (основной профессии), физическим нагрузкам (тренировкам), возможным стрессовым ситуациям (вождение автомобиля, руководящая работа).
Методы диагностики сердечных пороков
Для того чтобы установить диагноз порока сердца, собирается анамнез, выявляется наличие заболеваний, которые могли привести к деформации сердечного клапана: ревматические болезни, инфекционные, воспалительные процессы, аутоиммунные заболевания, травмы.
-
Обязательно проводится осмотр пациента, выявляется присутствие одышки, цианоза, отеков, пульсации периферических вен. С помощью перкуссии выявляют границы сердца, проводят прослушивание тонов и шумов в сердце. Выявляют размеры печени и селезенки.
-
Основным методом диагностики клапанной патологии является эхокардиография, которая позволяет выявить порок, определить площадь отверстия между предсердием и желудочком, размеры клапанов, сердечную фракцию, давление в легочной артерии. Более точную информацию о состоянии клапанов можно получить при проведении чреспищеводной эхокардиографии.
-
Также используется в диагностике электрокардиография, которая позволяет оценить наличие гипертрофии предсердий и желудочков, выявить признаки перегрузки отделов сердца. Суточное холтеровское мониторирование ЭКГ позволяет выявить нарушения ритма и проводимости.
-
Высокоинформативными методами диагностики пороков сердца являются МРТ сердца или МСКТ сердца. Компьютерные томографии дают точные и многочисленные срезы, по которым можно точно диагностировать порок и его вид.
-
Не последнюю роль в диагностике занимают лабораторные исследования, среди которых – анализы мочи, крови, определение сахара в крови, уровня холестерина, ревматоидные пробы. Лабораторные анализы позволяют выявить причину заболевания, что играет важную роль для последующего лечения и поведения больного.
Научное обоснование народных методов
Вот везде уже сказано, что советы народа при комплексном лечении очень помогают, ускоряют процесс. Но на каких принципах они основаны? Нашла такое интересное объяснение врачей, всё понятно и научно, прям любо-дорого почитать. Делюсь с вами:
- Избавляемся от слабых клеток. Для того, чтобы организм смог победить ревматизм, как и вообще любые болезни, нужно увеличивать объем жизнеспособных клеток и выводить слабые. С этой функцией хорошо справляется желудочный фермент пепси, он частично разрушает даже раковые клетки. А при ревматизме подавляется выделение желудочного сока, снижается кислотность. Поэтому нужно стимулировать желудочные соки. Для этого добавляем в рацион травы (щавель, крапиву, клевер, элеутерококк, подорожник, фенхель), зелень, квашеные овощи (капусту, лук, морковь, свекла, огурцы, яблоки).
- Обогащаемся ферментами. Дело в том, что наши суставы и мышцы могут быть эластичными, если в крови преимущественно щелочная среда, и достаточно ферментов. Поэтому в первую очередь приводим в порядок уровень pH и обогащаем организм ферментами. Это нам дают фрукты и овощи.
- Выводим шлаки. Для этого нам нужно расщепить их до солей. Такую работу проделывают витамины и полезные кислоты: аминокислоты, жирные кислоты (аскорбиновая, молочная, лимонная). Откуда их берем: преимущественно в продуктах животного происхождения (мясо, рыба, молоко, кисломолочные продукты, яйца), в соках, вине, уксусе, дрожжах (квасе), тех же квашеных продуктах. Так, шлаки мы в соли переделали. Теперь их надо вывести. И если растворимые соли выходят хорошо, то о нерастворимых заботимся дополнительно.
- Выводим соли. Для этого определяем, к какому виду солей они относятся. Сдаем анализы на клинические исследования: мочу, кровь. Классификация солей достаточно объемная, но мы обратим внимания на те, которые сами не выводятся. А это соли жирных кислот (ураты, оксалаты, фосфаты), мочевина, минеральные и щелочные соли. Выводим подобное подобным. То есть пьем отвары щелочных трав, чаи, соки. При этом обязательно следим за работой почек.
- Избавляемся от бактерий. После того, как мы защелачивали кровь для лечения, теперь временно нужно создать кислую среду для уничтожения болезнетворных бактерий. Это делается только на время. Пьем отвары антибактериальных трав, закисляющих кровь (полынь, берёза, тысячелистник, багульник, пустырник).
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Основная роль клапанного аппарата — свободно пропускать кровь через себя при сокращении сердца и задерживать обратное движение крови через клапан при расслаблении, сохраняя ритмичный и непрерывный поток крови. Дефектные клапаны перестают полноценно выполнять эту работу и функции, из-за чего кровь с трудом поступает через суженный клапан в полость сердца и в полной мере не покидает камеры или поступает обратно через закрытый клапан.
Приобретенные пороки сердца:
- недостаточность клапана (неполное смыкание створок или повреждение створок) — вызывает обратный ток крови;
- стеноз клапана (сужение просвета между открытыми створками) — затрудняет кровообращение;
- пролабирование (выпячивание) клапана, в результате чего его створки выбухают в сердечную полость, и часто происходит обратный ток крови вследствие недозакрытия клапана.
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
Врожденные пороки сердца:
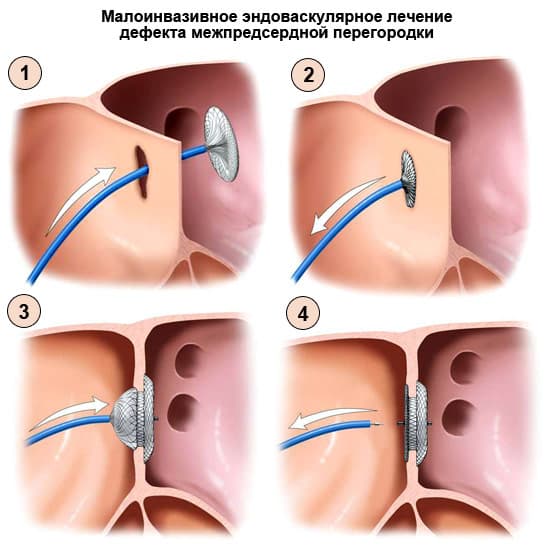
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- открытый артериальный проток;
- транспозиция (нарушение положения) крупных магистральных сосудов;
- коарктация аорты;
- стеноз легочной артерии и др.
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
1
Рентгенография при пороках сердца
2
Диагностика пороков сердца с помощью рентгена
3
УЗИ при пороках сердца
Классификация
Типизация ревматизма сердца проводится по двум примыкающим основаниям. Первое — фаза течения патологического процесса.
- Активная. Соответствует начальному развитию или обострению расстройства (ревматической атаке). Сопровождается нарушением нормальной работы иммунной системы, выраженными клиническими признаками. Отмечаются типичные лабораторные показатели.
- Неактивная. О ней говорят, когда ни симптомов, ни объективных моментов со стороны анализов крови не выявлено.
Есть и иная классификация. Она опирается на течение заболевания. Выделяют три основных типа:
- Острая стадия. Сопровождается тяжелыми нарушениями со стороны работы сердца, выраженным отклонением самочувствия. Соответствует активной фазе.
- Хронический тип. Клиническая картина как таковая отсутствует или она минимальна, но любые внешние факторы стремительно провоцируют рецидив. Тяжесть его зависит от состояния организма в текущий момент и интенсивность провоцирующего фактора.
- Подострый вариант. Промежуточный между первым названным и вторым. Симптомы присутствуют, но не столь активные. Этот период соответствует выздоровлению, считается переходным.
Классификации используются для уточнения диагноза и более четкого понимания течения патологического процесса.
Частота встречаемостиу
| Митральный | 48.3% (70-85% больных — женщины) |
| Аортальный | 32.3% (60-75% больных — мужчины) |
| Трикуспидальный | 14.7% |
| Сочетанные пороки | 4.1% |
| Комбинированные | 2.8 % |
Почему чаще всего поражается митральный клапан?
Преобладающее поражение митрального клапана связано с особенностями его анатомического строения. Клапан состоит из двух створок, поддерживаемых тонкими и растяжимыми волокнами (хордами). В момент сокращения желудочка кровь оказывает на хорды выраженное давление, что приводит к прогибанию створок (пролапсу).
Пролапс в большинстве случаев не имеет клинических проявлений, но является фактором задержки в этой области аутоиммунных комплексов, образующихся при ревматизме, что и вызывает более частое поражение митрального клапана.
Во сколько лет чаще формируется?
Средний возраст развития патологии – 35-45 лет. При естественном течении болезни пятилетняя выживаемость составляет 50%.
Может ли быть врожденным?
Данное заболевание является приобретенным (полученным в течение жизни). У плода вследствие генетических мутаций могут развиться только врожденные аномалии, в образовании которых ревматизм принимает косвенное участие (если обнаруживается у беременной).
У плода ревматизм развиться не может благодаря наличию плацентарного барьера и отсутствию антител против стрептококка.
Профилактика и прогноз при ППС
Таких мер профилактики, которые бы на сто процентов спасали бы от приобретенного порока сердца, нет. Но есть ряд мер, которые позволят снизить риск развития пороков сердца. Имеются ввиду следующие:
- своевременная терапия инфекций, вызванных стрептококком (в частности ангины);
- бициллинопрофилактика при факте ревматической атаки;
- прием антибиотиков перед хирургическими и стоматологическими манипуляциями при наличии риска инфекционного эндокардита;
- профилактика сифилиса, сепсиса, ревматизма: санация инфекционных очагов, правильное питание, режим труда и отдыха;
- отказ от вредных привычек;
- наличие умеренной физической нагрузки, доступные физические упражнения;
- закаливание.
Прогноз для жизни и трудоспособности людей с пороками сердца зависит от общего состояния, тренированности человека, физической выносливости. Если отсутствуют симптомы декомпенсации, человек может жить и работать в обычном режиме. Если же развивается недостаточность кровообращения, труд должен быть или облегчен, или прекращен, показано санаторное лечение на специализированных курортах.
Необходимо наблюдаться у кардиолога, чтобы отслеживать динамику процесса и при прогрессировании заболевания вовремя определить показания к кардиохирургическому лечению порока сердца.
Прогноз
Прогноз остается условно неблагоприятным (летальность до 30%). Причинами смерти могут стать: прогрессирующая сердечная недостаточность, нарушения ритма, почечная недостаточность, тромбоэмболические осложнения. Своевременное проведение антибиотикотерапии в адекватных дозировках и при условии продолжительного курса делает возможным практически абсолютное излечение. Рецидивы эндокардита, как правило, возникают через месяц после окончания антибиотикотерапии и становятся причиной развития клапанных поражений (40% случаев) и прогрессирования сердечной недостаточности увеличивая уровень инвалидизации пациента.
Этиология
Ревматизм сердца – это полиэтиологическое заболевание. Однако главнейшую роль в появлении этой патологии играют аутоиммунные
процессы. Они вызваны бактериальными инвазиями (заражением), в частности b-гемолитическим стрептококком. Основными путями заражения является воздушно-капельный, пищевой и контактный.
Данный возбудитель вызывает:
- Ангину;
- Скарлатину;
- Инфекционное воспаление слизистой глотки;
- Тонзиллит;
- Рожу;
- Миозит;
- Менингит и др.
Немаловажную роль в инфицировании организма играют факторы риска. К ним относится:
- Сезонное снижение иммунитета (напр. при авитаминозе, переохлаждении и т.п.);
- Патологическое снижение иммунитета (при ВИЧ-инфекции, общей интоксикации, кахексии);
- Нахождение в помещении вместе с больным человеком продолжительное время;
- Склонность к частым инфекционным заболеваниям.
Хронические ревматические болезни сердца
Понятие, особенности недуга
Сам термин ХРБС включает в себя сразу несколько понятий. Обычно речь идет о хронических ревматических сердечных пороках и ревматическом кардите. Как показывает статистика, рассматриваемые заболевания в ряде стран являются основной причиной летальных исходов у лиц моложе 40, страдающих сердечно-сосудистыми болезнями.
Обнадеживает тот факт, что встречаемость подобных заболеваний в развитых странах составляет не более 1 % (среди детей – около 0,6 %), что связано, в первую очередь, с развитием медицины и фармацевтики: применение антибиотиков не дает в полной степени развиться ревматическим болезням.
ХРБС характеризуются поражением сердечных клапанов, что выражается в пороке органа либо краевом фиброзе стенок его клапанов.
Болезнь может развиваться в двух формах: активной и неактивной (скрытой). Кроме того, она может иметь рецидивирующие типы, когда патология переходит в хроническую форму с поражением клапанного аппарата.
Классификация болезни и причинные факторы
Согласно теоретической информации, ревматизм условно классифицируется по 2 характеристикам: степени активности и симптоматическим признакам.
В первом случае классификация выглядит следующим образом:
- I степень активности (минимальная). Симптоматика выражена слабо. Болезнь практически никак не проявляет себя, болезненные ощущения незначительны либо вовсе отсутствуют.
- II степень активности (средняя). Симптоматика проявляется активнее. Характеризуется изменением основных показателей анализа крови (СОЭ, лейкоциты и пр.), часто проявляется параллельно с кардитом и лихорадкой.
- III степень активности (максимальная). Симптоматика проявляется очень четко. Болезнь часто протекает на фоне острой лихорадки с выпотом жидкости в различные полости организма. Содержание белка в крови очень высоко и показывает сильное воспаление.
При активном развитии недуга случай уточняется как ревматический при следующих проявлениях острой ревматической лихорадки (ОРЛ):
- Кардит (воспаление сердечных оболочек). Проявляется в виде изменений на ЭКГ, шумов в верхушечной части сердца, гипертрофии его полостей и пр.
- Артрит/полиартрит (поражение суставов воспалительного характера). Проявляется в первую очередь в виде нарушений функциональности суставов, их отечности, болезненности движений, высокой температуре.
- Хорея (синдром беспорядочных движений). Отсутствие нормальной координации движений, их скованность, снижение мышечного тонуса.
- Краевая эритема. Высыпания на коже (в любых местах).
- Ревматические узелки (подкожные очень плотные образования, говорящие о воспалении тканей сердца). Около крупнейших суставов начинают появляться узелковые образования.
Помимо проявлений ОРЛ, у больного также наблюдается ряд типичных симптомов, каждый из которых с разной степенью частоты:
- Тахикардия – наблюдается практически у 100% больных ревматизмом;
- Аритмия, перебои в работе сердца – также достаточно часто встречающийся симптом;
- Одышка, не связанная с физической нагрузкой или сменой положения тела – наблюдается в 60 % случаев;
- Сердечные боли при физической нагрузке – симптом, проявляющийся у половины больных ревматизмом;
- Кашель с мокротами – проявляется столь же часто, что и предыдущий симптом.
- Отечность в ногах.
- Плохой аппетит общая слабость.
Последние два симптома встречаются очень редко и часто выделяются в качестве дополнительных признаков болезни.
Среди причин развития болезней сердца ревматоидного типа можно выделить одну наиболее значимую – появление в организме бактерии группы А. Вторая и столь же значимая причина – схожесть хрящевой ткани организма и антигенов бактерии. В совокупности два фактора приводят к тому, что иммунная система организма начинает воспринимать соединительные ткани тела как чужеродные и проявляет аутоагрессию.
Осложнения ревматической болезни сердца
Основной причиной смерти и инвалидности от РБС является сердечная недостаточность. В частности этому способствуют структурные изменения и повреждения клапанов. Это нарушает функционирование сердца, поэтому жидкость скапливается в легких и теле, вызывая такие симптомы, как одышка, отек и усталость. При отсутствии лечения больной погибает.
Инсульт
Это осложнение возникает, когда часть мозга лишена адекватного кровоснабжения. Инсульт может возникнуть из-за сгустка, который блокирует кровеносный сосуд (возникает ишемический инсульт) или из-за разрыва кровеносного сосуда (геморрагический инсульт). Сгустки крови могут образовываться в сердце и затем с кровотоком попадать в сосуды головного мозга, блокируя ток крови и лишая мозговые структуры кислорода и питательных веществ.
Аритмия
Фибрилляция предсердий (ФП) является аномальным сердечным ритмом. Люди с РБС подвергаются риску возникновения ФП из-за поражения сердечного клапана. Аритмия имеет тенденцию осложняться сердечной недостаточностью. Также при наличии ФП значительно увеличивается риск развития инсульта.
Эндокардит
Инфекционный эндокардит (ИЭ) является бактериальной инфекцией, поражающей клапанные структуры сердца. Клапаны, которые повреждены РБС, более подвержены ИЭ, чем неповрежденные клапаны.
Больные часто страдают лихорадкой, из-за чего сердце не может эффективно прокачать кровь. По этой причине усложняется диагностика ИЭ, и при правильном определении болезни лечение антибиотиками может быть неэффективным.
Минимизация риска возникновения ИЭ является важной частью управления РБС. Бактерии, которые вызывают ИЭ, как правило, поступают из рта, поэтому хорошая гигиена полости рта является важным способом минимизации риска
Предоставление профилактических антибиотиков перед стоматологической работой и некоторыми другими процедурами является стандартной процедурой во многих странах.
Осложнения при беременности
Женщины с РБС подвергаются риску значительных заболеваний или смерти во время беременности и родов. Физиологические изменения во время беременности заставляют сердце работать усерднее. Поврежденные на фоне РБС сердечные структуры могут не позволить приспособиться к этим изменениям.
Иногда симптомы сердечной недостаточности путаются с признаками поздней беременности, поэтому столь нужное лечение не проводится. Это вызывает сердечно-сосудистый коллапс и смерть. Женщины, которым была проведена операция на сердечном клапане или имеют искусственный клапан сердца, подвержены серьезному кровотечению из-за приема антикоагулянтных препаратов. Эти лекарства могут также влиять на развивающегося в утробе ребенка.
“Высокий уровень подростковой беременности в сочетании с эндемической распространенностью ревматического заболевания в развивающихся странах приводит к тому, что ревматическая болезнь сердца является одной из самых часто встречаемых сопутствующих состояний во время беременности”
Выводы
С целью снижения заболеваемости ревматизмом важно проводить мероприятия по первичной профилактике: предупреждение распространения стрептококковой инфекции в детских учреждениях, санация очагов хронической инфекции (тонзиллита, аденоидита, синусита, кариозных зубов)
При наличии семейного анамнеза у детей, перенесших стрептококковую ангину пристальное внимание стоит обратить на неспецифические симптомы и лечение ревматизма сердца начать незамедлительно. Для предотвращения вторичных атак и прогрессирования болезни рекомендуется пролонгированные формы пенициллина
Продолжительность экстенциллинопрофилактики зависит от серьезности перенесённого процесса (от 5 лет при неосложненном течении до пожизненного приема у больных со сформированным клапанным пороком). Во взрослом и пожилом возрасте последствием перенесенного ревматизма становится формирование сердечных пороков (митрального, аортального стеноза и недостаточности), требующих оперативного вмешательства.