Гарднерелла (gardnerella vaginalis). гарднереллез. бактериальный вагиноз
Содержание:
Гарднереллез: лечение
Прогрессирование патологии может стать причиной развития осложнений и поэтому, необходимо оказать своевременное лечение. Первая стадия терапии заключается в подавлении количества вредоносных бактерий, а затем «заселение» молочнокислых в микрофлору.
Антибиотики при гарднереллезе чаще всего назначаются в форме свечей и гелей. Врачи обычно рекомендуют Метронидазол и средства клиндацимина. Данные препараты пользуются хорошими отзывами и обеспечивают эффективное лечение. Иногда совместно выписываются таблетированные препараты антибактериального назначения.
Для успешного лечения необходимо придерживать определенных правил в питании. Основные продукты в данном случае: йогурты, биокефиры, ряженка, кислая капуста, свежие овощи и фрукты. Дополнительно назначается лактобактерин, ацилакт (местно и внутрь). Нередко последствием лечения становится развитие вагинального кандидоза, так как кислая среда для грибков является идеальной. Если результаты анализов подтверждают данный факт, то назначаются противогрибковые медикаменты.
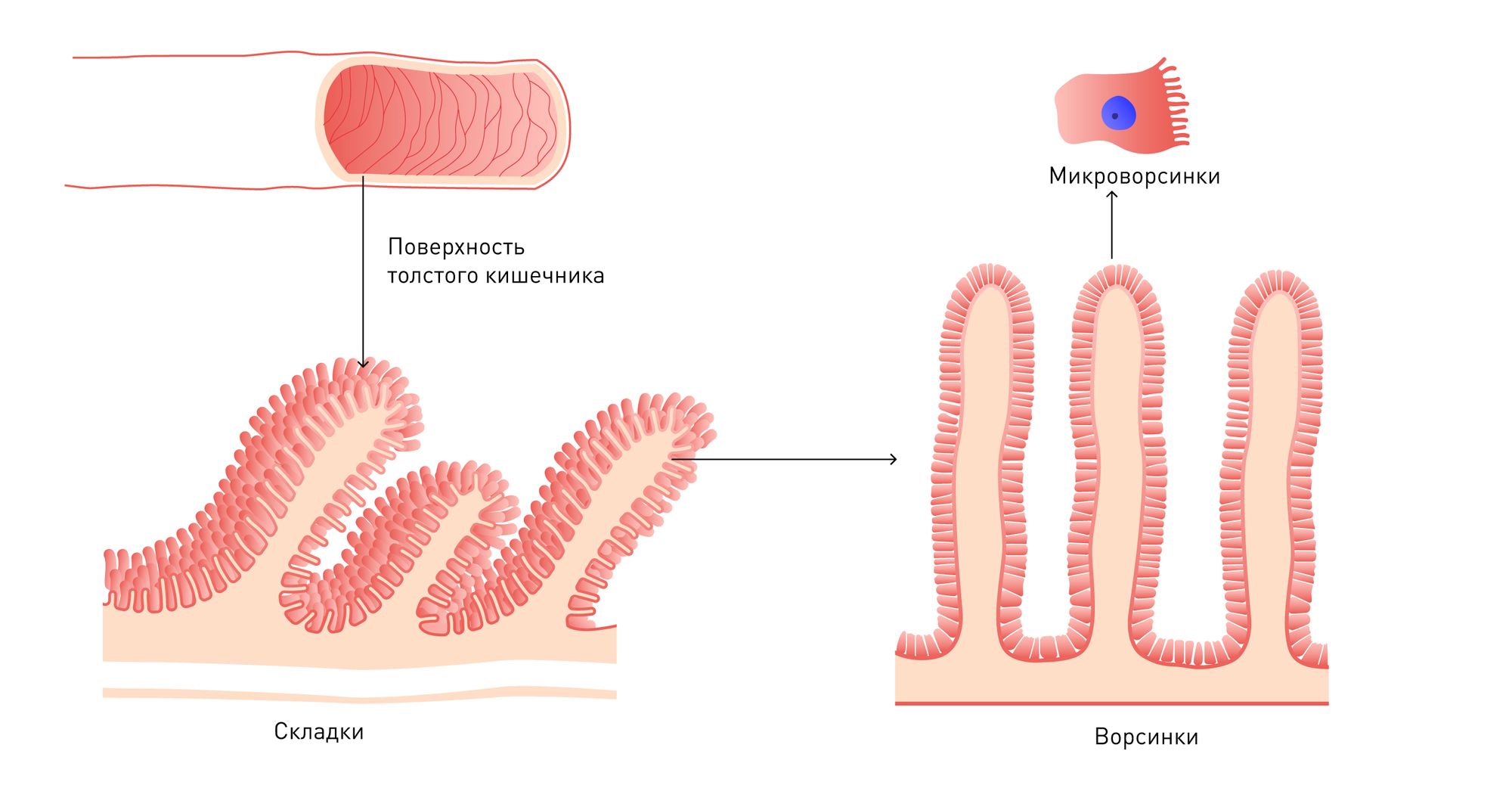
В процессе восстановления влагалищной микрофлоры следует обязательно уделять внимание состоянию кишечника. Чаще всего назначается Энтерожермина и др
В период лечения половой жизнью жить не запрещается.
Фитотерапия в лечении гарднереллеза дает весьма заметное действие. Различные травяные сборы способны дать эффект через 3-4 недели регулярного употребления, но чтобы укрепить результат необходимо принимать травы на протяжении 6-12 месяцев. При гарднереллезе полезны аралия, левзея, лимонник. Данные растения не только помогают бороться с недугом, но и улучшают работу кишечника.
Спринцевания при гарднереллезе не рекомендуются, так как это может усугубить ситуацию еще больше.
Важно обеспечить организму полноценный отдых, больше времени проводить на свежем воздухе, правильно питаться, носить хлопковое белье, и тогда, лечение будет максимально результативным. Своевременная терапия позволяет восстановить микрофлору за 2-4 недели
Своевременная терапия позволяет восстановить микрофлору за 2-4 недели.
Если вы хотите узнать больше о лечении гарднереллеза, форумы в интернете помогут в этом. Однако в любом случае составлять план лечения должен исключительно врач после проведения обследования.
Диагностика гарднереллеза
Чтобы поставить правильный диагноз при подозрении на инфекцию гарднерелла вагиналис, подобрать индивидуальное лечение, врачи «Поликлиники +1» предлагают пройти ряд необходимых лабораторных исследований. Пациенту при подозрении на гарднереллу рекомендуются:
- Мазки у женщин из влагалища и мужчин из уретры на бактериологический посев. Здесь определяется количество микроорганизмов к единице объема среды, где они находятся. Если их число выше показателя 107 (при норме 104), то назначается антибактериальное лечение.
- Тест-полоски для определения рН влагалища. Если у женщины присутствует гарднереллез, то нормальная кислая среда вагины станет щелочной.
- ПЦР-диагностика выделений у женщин и мужчин, а также микроскопическое исследование.
- Анализ на все виды половых инфекций.
- Определение чувствительности микрофлоры к антибактериальному препарату.
- Аминовый тест на продукты жизнедеятельности, вырабатываемые флорой.
Заподозрить инфекционный процесс врач может уже на этапе осмотра пациента. Все необходимые исследования подтвердят предварительный диагноз. Анализы сдаются в нашей собственной лаборатории, которая оснащена новейшим диагностическим оборудованием.
Принципы лечения
При гарднереллезе в обязательном порядке назначаются антибиотики:
- Нитромидазолы (Тинидазол, Орнидазол, Метронидазол). Могут назначаться перорально (таблетки и капсулы), местно (в виде мазей), интравагинально;
- Линкозамиды (Клиндамицин). Чаще всего используются суппозитории, мазь и гель с клиндамицином;
- Макролиды (Азитромицин, Джозамицин, Эритромицин). В большинстве случаев назначаются при тяжелых формах вагиноза перорально или в виде инъекций;
- Тетрациклины (Доксициклин). Препарат эффективен, если гарднереллы развиваются на фоне хламидиоза и других венерических заболеваний;
- Фторхинолоны (Офлоксацин – аналог Офлоксин). Применяются, если гарднереллы сочетаются с ИППП.
Гарднереллы не чувствительны к аминогликозидам, поэтому антибиотики этой группы при лечении гарднереллеза принимать нецелесообразно.
Антибактериальное лечение продолжается в среднем 10 дней. После курса терапии обязательно следует анализы на гарднереллы сдать повторно.
Помимо антибиотиков женщинам с данным заболеванием часто назначают иммуностимуляторы (Иммунал, Вобэнзим, Генферон) и лактобактерии в таблетках или вагинальных суппозиториях (Ацилакт, Лактобактерин).
Применение лактобактерий положительно сказывается на микрофлоре всего организма и позволяет нейтрализовать негативное воздействие антибиотиков на пищеварительный тракт.
Рекомендации по применению местных препаратов
Пероральное антибактериальное лечение бактериального вагиноза часто сочетается с использованием местных препаратов. Их применение усиливает терапевтический эффект системных антибиотиков, предотвращает вторичное инфицирование.
Часто вагинальные антибактериальные средства назначаются и беременным женщинам.
Наибольшая эффективность при нормализации количества гарднерелл проявляется при использовании:
- Тержинана. Выпускается в виде вагинальных таблеток. В составе антигрибковый компонент, антибиотик и глюкокортикостероид. Тержинан хорошо снимает воспаление и сопутствующие дискомфортные ощущения;
- Клиона –Д. Препарат представляет комбинацию противогрибкового средства и антибиотика, форма выпуска – таблетки для вагинального введения;
- Макмирор. Выпускается в форме свечей. Оказывает противомикробный и антигрибковый эффект. Способствует росту лактобактерий;
- Нео-Пенотран. Содержит антибиотик и противогрибковый компонент.
Лечение свечами и вагинальными таблетками, как правило, продолжается на протяжении 5-7 дней.

Бесплодие у женщин, как приблизить рождение долгожданного малыша
Особенности лечения беременных
Лечение беременных, в мазках которых выявлено превышение значений гарднерелл, необходимо в обязательном порядке. Но таким пациенткам подходят не все антибиотики.
Подбирают их в зависимости от степени изменения микрофлоры, триместра беременности, сопутствующих нарушений.
Обычно беременным назначают трехдневную терапию Орнидозолом или Метронидазолом. При невыраженных изменениях в анализах часто обходятся местной терапией. Такие лекарства не попадают в системный кровоток, поэтому более безопасны для плода.
Основные причины гарднереллеза у женщин
Нарушить нормальное соотношение влагалищной флоры может любой, иногда даже самый незначительный фактор. К причинам возрастания количества гарднерелл в женском организме относят:
- Заражение микроорганизмами, вызывающими венерические болезни. Такие заболевания, как хламидиоз, остро протекающий трихомониаз, гонорея приводят к воспалению слизистых стенок влагалища, в результате чего присутствующая микрофлора меняется. Это создает предпосылки для активизации условно-патогенных микроорганизмов, в том числе и гарднерелл;
- Гормональный дисбаланс. Сбой в работе органов эндокринной системы часто бывает при беременности, хронических заболеваниях. Вызвать дисбаланс гормонов могут стрессовые ситуации, антибактериальное лечение, неправильное использование противозачаточных препаратов;
- Сильная интоксикация. Отравление несвежими и токсичными продуктами нередко приводит к дисбактериозу кишечника, который может распространиться и на влагалище;
- Эндокринные патологии. Гарднереллы в повышенных значениях часто выявляются у женщин с сахарным диабетом. Такое заболевание нарушает кислотно-щелочной баланс всех слизистых, в том числе и влагалища;
- Лечебные гинекологические манипуляции на органах половой системы. Дисбиоз может быть следствием инвазальной диагностики (с проникновением во влагалище), абортов, некоторых процедур;
- Частное применение методов барьерной контрацепции. Презервативами с непроверенными партнерами пользоваться, безусловно, необходимо, но иногда такие средства контрацепции покрыты смазкой, которая может негативно отразиться на микрофлоре;
- Частое применение препаратов, предназначенных для вагинального введения и спринцевание. Внешнее воздействие на влагалище может изменить соотношение полезных и вредных микроорганизмов, что в итоге приводит к дисбиозу;
- Снижение работы иммунной системы. Дисбактериоз внутренних систем организма нередко возникает на фоне повторяющихся респираторных инфекций, заболеваний крови, гельминтозов, злокачественных процессов. Негативно на иммунитете также отражается резкая смена климата, длительное лекарственное лечение, жесткие диеты, радиационное облучение, химиотерапия;
- Дисбактериоз кишечника.
Основная причина отклонения гарднерелл в сторону увеличения обязательно должна быть установлена в процессе диагностики. Это необходимо для выбора правильной и эффективной терапии.
Диагностика
Тщательное обследование женщин на профилактических осмотрах и во время первичных консультаций необходимо для выявления всех малейших изменений.
Чтобы установить состояние влагалищной среды и соотношение гарднерелл и полезных микроорганизмов необходимо:
- Провести опрос и гинекологический осмотр. Гинеколог должен собрать информацию о характере половой жизни, перенесенных заболеваниях, возможных причинах дисбиоза. Во время осмотра на кресле оценивается состояние стенок влагалища;
- Назначить исследование мазков на наличие патогенных бактерий, взять материал на маркеры вагиноза;
- Определить кислотность влагалищной среды. Для этого используются специальные тест-полоски;
- Провести ПЦР диагностику. Тесты с полимерно-цепной реакцией помогают установить большинство видов возбудителей половых инфекций;
- Провести реакцию на изонитрил. Именно это вещество при размножении гарднерелл придает слизи специфичный запах.
Для того чтобы установить есть ли отклонения в количестве гарднерелл проводятся:
- Микроскопический анализ. Биоматериал (мазок) окрашивается реактивом, что позволяет гарднереллам придать особую окраску. Затем мазок изучается под микроскопом, во внимания берутся все клетки, входящие в поле зрения лаборанта;
- Бакпосев. Биоматериал помещается в особые условия, которые подходят для размножения гарднерелл. После достижения определенного количества микроорганизмов проверяется их устойчивость к антибактериальным средствам. Результаты бакпосева становятся известны через 7-10 дней;
- ПЦР. Данное исследование позволяет установить ДНК большинства патогенных бактерий. Метод отличается высокой точностью, выявляет в мазке гарднереллы даже при небольшом их количестве;
- Цитологическое исследование. Является дополнительным, позволяет установить вагиноз, воспалительные изменения во влагалище и рак шейки матки;
- КАЧ (анализ мазка по Хей-Айсону). Применяется с целью установления вида патогенной флоры, вследствие которой возникает изменение микрофлоры.
Чтобы анализы были максимально достоверными к забору мазков женщина должна подготовиться:
- Половых контактов не должно быть минимум в течение 24 часов;
- За сутки до диагностики нужно отказаться от спринцевания, использования антибактериальных средств с вагинальным способом их применения;
- За 3 часа до анализа исключить мочеиспускание;
- В день взятия мазка подмыться без мыла.
Исследование необходимо планировать на 7-10 день менструального цикла.

Расшифровка результатов
ПЦР анализ выдает только два заключения – отрицательный или положительный.
При положительном результате пациентке выставляется бактериальный вагиноз, и она отправляется для дальнейшей диагностики с целью обнаружения конкретного вида возбудителя воспаления.
При подозрении на гарднереллез важное значение имеет бак посев. Анализ показывает не только количество гарднерелл, но и их чувствительность к антибиотикам
В процессе диагностики могут быть установлены следующие значения гарднерелл:
- 105-106 в исследуемом мазке указывает на вариант нормы;
- 107-109 – данный показатель свидетельствует об устойчивом заражении.
При проведении исследования мазка оценивается и степень чистоты влагалища:
- Нулевая степень указывает на отсутствие инфекционных микроорганизмов;
- Первая степень. Влагалищная среда в пределах нормы. Может быть незначительное количество гарднерелл или других условно-патогенных микроорганизмов;
- Вторая степень. Патогенных организмов выявляется в пределах нормальных значений, лактобактерий становится меньше;
- Третья степень. Гарднереллы незначительно повышены, лактобактерий мало или они вовсе не обнаруживаются;
- Четвертая степень. Лактобактерий менее 6 %, основная часть мазка представлена патогенными бактериями.
Расшифровкой анализов и назначением соответствующего лечения должен заниматься врач.

Диагностика хронического гарднереллеза
Диагноз хронический гарднереллез может быть выставлен пациентке после нескольких доказанных случаев заболевания, неэффективности проводимого лечения и повторах нарушения состояния в течение длительного промежутка времени.
Диагностика хронического гарднереллеза основывается на:
- выявлении «ключевых клеток»
- слабоположительном аминовом тесте
- нарушении соотношения между палочками и кокками в мазке при бактериололгическом исследовании
Лечение хронического гарднереллеза – довольно сложная задача, которая требует внимательности и квалифицированного подхода врача к вопросу. Для начала необходимо исключить из схемы лечения препараты, которые пациент получал в первый раз.
Золотым стандартом в лечении бактериальных вагинозов является препарат метронидазол. Его назначают для того, чтобы прекратить рост условно патогенных микроорганизмов. При лечении хронических форм заболевания используют комбинацию двух вариантов введения препарата:
- системный: через рот или внутривенно
- местный с использованием кремов и гелей на основе метронидазола или вагинальные свечи.
После курса лечения берётся контрольный мазок для оценки эффективности проводимой терапии. Далее назначаются препараты местного применения, содержащие лактобактерии.
При четком соблюдении правил приемё и дозировок препарата длительность второго этапа не превышает одну неделю. Для системного применения назначаются иммуномодуляторы и витамины с целью укрепления защитных свойств организма.
После курсового лечения хронического гарднереллеза женщина находится на диспансерном учёте увенеролога и гинеколога. В течение года график посещения гинеколога для взятия контрольных мазков рассчитывается на 1 раз в 3 месяца.
Более подробнее по теме гарнереллез:
- Анализы на гарднереллез
- Гарднереллез у беременных
- Гарднереллез у женщин
- Гарднереллез у мужчин
- Лечение гарднереллеза
- Симптомы гарднереллеза
- Хронический гарднереллез
- Диагностика гарднереллеза
- Осложнения гарднереллеза
- Причины гарднереллеза
- Профилактика гарднереллеза
Описание
Гарднерелла, ДНК G.vaginalls, количественный — количественное определение ДНК Gardnerella vaginalis в соскобе урогенитального тракта, методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».Гарднерелла (Gardnerella vaginalis) — возбудитель бактериальной инфекции — гарднереллёза, воспалительного заболевания мочеполового тракта.
Инкубационный период составляет от 3 до 10 дней. У 90% мужчин и половины женщин гарднерелла не вызывает никаких симптомов, но при этом носитель может заразить партнера и вызвать у него серьезное заболевание. Симптоматика при поражении гарднереллой у мужчин — это в первую очередь неприятные ощущения при мочеиспускании (зуд, жжение), утренние выделения из уретры.
Инфекция, вызванной G.vaginalls и бактериальный вагиноз
У женщин гарднереллёз проявляется в виде бактериального вагиноза. Основной симптом — жалобы на умеренные, реже обильные, выделения серовато-белого цвета с неприятным запахом гнилой рыбы. Причиной запаха являются амины, образующиеся в процессе жизнедеятельности гарднерелл. Запах может быть постоянным, появляться во время менструации, полового акта, подмывании щелочным мылом. При этом обычно не наблюдается покраснения, отечности наружных половых органов и стенок влагалища, практически никогда бактериальный вагиноз не сопровождается зудом.
В некоторых случаях заболевание осложняется воспалением внутренних половых органов, тогда появляются боли внизу живота, нарушения менструального цикла, длительные, обильные менструации. При бактериальном вагинозе резко увеличивается частота осложнений после гинекологических операций, чаще нагнаиваются послеоперационные раны, а также у женщин обильные выделения из влагалища с покраснением и возможным отеком половых органов, неприятный запах и зуд в области влагалища.Показания:
- наличие характерных для заболевания симптомов, т.е. гомогенных, жидких, имеющих запах рыбы выделений, прилипающих к стенке влагалища;
- воспалительные процессы во влагалище, вульвовагиниты, выражающиеся зудом и жжением, неприятными ощущениями при половом акте;
- предшествующая антибактериальная, гормональная или иммуносупрессивная терапия;
- обильные однородные кремообразные влагалищные выделения серовато-белого цвета, прилипающие к стенкам влагалища;
- выделения неприятного (рыбного) запаха, который возникает в результате распада аминов, вырабатываемых анаэробными бактериями;
- изменение гормонального статуса;
- снижение иммунологической реактивности;
- нарушение микробиоценоза кишечника;
- перенесённые и сопутствующие воспалительные заболевания мочеполового тракта;
- применение гормональных средств, иммунодепрессантов.
Подготовка
За месяц до сдачи исследования необходимо исключить приём антибиотиков.
Мужчины:
- соскоб уретры. Рекомендуется сдавать через 2 часа после последнего мочеиспускания;
- первая порция свободно выпущенной мочи.
Женщины:
соскоб уретры, цервикального канала, влагалища. Целесообразно проводить в первую половину менструального цикла, не ранее 5-ого дня. Допустимо обследование во второй половине цикла, не позднее, чем за 5 дней до предполагаемого начала менструации. При наличии выраженных симптомов воспаления, взятие материала проводится в день обращения. Накануне и в день обследования пациентке не рекомендуется выполнять спринцевание влагалища. Не рекомендуется взятие биоматериала на фоне проведения антибактериальной терапии (общей/местной) и во время menses, ранее 24–48 часов после полового контакта, интравагинального УЗИ и кольпоскопии. Если для исследования берут соскоб из уретры, сбор материала проводят до или не ранее 2–3 часов после мочеиспускания.
Интерпретация результатов
Ответ выдаётся в количественном формате.
Референтные значения: отрицательно.
Обращаем внимание, что сроки выполнения ПЦР-исследований могут быть увеличены при проведении подтверждающих тестов.
Бактериальный вагиноз
Гарднереллез характеризуется появлением более или менее обильных белей, часто со специфическим «рыбным» запахом из влагалища, при отсутствии в них патогенных возбудителей (гонококк, трихомонада, хламидия и др.), а также отсутствием видимых признаков воспаления слизистой оболочки влагалища. Бактериальный вагиноз можно рассматривать как общий инфекционный невоспалительный синдром, связанный с количественными и качественными нарушениями влагалищной среды. Он характеризуется чрезмерно высокой концентрацией условно-патогенных микроорганизмов и резким снижением или отсутствием молочнокислых бактерий в отделяемом влагалища.
Причины бактериального вагиноза
У здоровых женщин репродуктивного возраста ведущее место во влагалищной микросреде занимают лактобациллы, на долю которых приходится 95-98% всей флоры влагалища. Благодаря таким свойствам лактобацилл, как:
- способность продуцировать перекись водорода,
- создавать во влагалище кислую среду ввиду высокой концентрации молочной кислоты,
- конкурировать с другими микроорганизмами за прикрепление к эпителию влагалища,
- стимулировать иммунную систему организма
и обеспечивается нормальное соотношение флоры влагалища, препятствующее чрезмерному росту других 20-30 видов условно-патогенных бактерий, в норме обитающих во влагалище в небольших количествах.
При гарднереллезе состав влагалищной флоры меняется. Под воздействием нижеперечисленных факторов происходит резкое снижение количества лактобактерий, что, в свою очередь, ведет к снижению содержания молочной кислоты и сдвигу pH в щелочную сторону. При этом создаются благоприятные условия для массивного размножения условно-патогенной микрофлоры и гарднереллы. Рост последних еще больше угнетает нормальную лактофлору и становится причиной возникновения бактериального вагиноза.
Причины гарднереллеза
- инфекции половых путей
- применение антибиотиков, гормонов,
- эндокринные расстройства,
- нарушение менструальной функции
- снижение иммунитета,
- хирургические аборты, операции,
- диагностические манипуляции на вагине,
- внутриматочная контрацепция,
- ионизирующее излучение.
До настоящего времени дискуссионным остается вопрос о передачи бактериального вагиноза половым путем. Скептическая точка зрения на половой путь передачи опирается на ряд исследований, в которых статистическая достоверность передачи его преимущественно половым путем не обнаружена.
Симптомы гарднереллеза
Гарднереллез у женщин характеризуется симптомами — длительными и более или менее обильными выделениями из половых путей, часто — с неприятным, «рыбным» запахом, особенно после полового акта или во время менструации. В начале заболевания выделения из влагалища имеют жидкую консистенцию, белый или с сероватым оттенком цвет. У части пациенток наблюдаются зуд, расстройства при мочеиспускании, местный дискомфорт. При длительном течении заболевания выделения, вызванные гарднереллой, приобретают желтоватую, зеленоватую окраску, становятся более густыми, нередко творожистыми.
Количество белей варьирует от умеренных до весьма обильных. Однако у 25% пациенток отсутствуют клинические проявления. Среди сопутствующих инфекционных агентов, скрывающихся на фоне проявлений и симптомов гарднереллеза, наиболее часто встречаются хламидии, мико-уреаплазмы, вирусы папилломы человека. В 40% случаев при бактериальном вагинозе выявляются фоновые заболевания шейки матки (эрозии, цервициты).

Широкое распространение у 20-30% женщин детородного возраста, возможность развития осложнений, которые связывают с этим заболеванием — невынашивание беременности, амниотическая инфекция, послеродовой и послеабортный эндометрит, воспаления придатков — обуславливают актуальность данной патологии. Началу терапии всегда должна предшествовать комплексные анализы на половые инфекции и диагностика состояния флоры влагалища.
Чем лечить гарднереллез
Лечение гарднереллеза у женщин преследует несколько целей. Необходимо, во-первых — снизить количество гарднерелл во влагалище, во-вторых — заселить его необходимыми бактериями, представителями нормальной микрофлоры, и, наконец, в-третьих — восстановить иммунитет стенок влагалища.
Важной особенностью при лечении гарднереллеза как вагинального дисбактериоза является то, что необходимо учитывать состояние всей микрофлоры организма, в частности, микрофлоры кишечника. Если же в микрофлоре кишечника обнаруживаются какие-то проблемы, это подлежит коррекции
check Схема лечения гарднереллы:
I этап
- ликвидация патогенной микрофлоры достигается назначением специфических противомикробных препаратов;
- стимулирование общего иммунного статуса организма иммуномодуляторами, витаминами;
- местное лечение бактериального вагиноза антисептиками.
II этап
- создание нормальной среды влагалища путем восстановления количества молочнокислых бактерий, лактобацилл;
- коррекция микробиоценоза кишечника, что способствует снижению числа рецидивов заболевания.
После окончания курса для оценки его эффективности и проверки состояния вагинальной микрофлоры женщине нужно пройти контрольного лабораторное обследование излеченности от бактериального вагиноза.

Прививка от гарднереллы
Современное средство для лечения и профилактики ряда инфекций, в том числе гарднереллеза, а также восстановления и поддержания микрофлоры влагалища — вакцина СОЛКОТРИХОВАК. В настоящее время в РФ она, к сожалению, не поставляется. Её аналог — «Гинатрен» (Германия).
Психологические причины
Ученые провели исследование, в ходе которого установили, что причины гинекологических заболеваний могут быть вызваны психологическими проблемами.
Во многом психологическая настроенность женщины провоцирует развитие гинекологических заболеваний. Невроз, стрессы, ипохондрия не способствуют выздоровлению. Женщине, кроме традиционного лечения, следует также оздоровить свои мысли, и болезнь отступит.
Все больше врачей в последнее время обращают внимание на недостаточную эффективность традиционного лечения и на взаимосвязь заболеваний и психики. Не являются исключением и гинекологические болезни
Смотрите, что происходит.
Совершенствуются методы диагностики, появляется много новых препаратов и методов лечения, но заболеваемость женщин продолжает расти. Если лет 20 назад в обычном гинекологическом отделении женских консультаций Москвы проводилось по 3-4 операции в неделю, то сейчас проводится по 3-4 операции в день. Не слишком оптимистичная статистика, не так ли?
Ошибка нашей медицины — отведение пассивной роли пациента в лечении. Однако если пациент не изменит свои психологические «установки», болезнь не отступит.
В древности говорили: «Невозможно вылечить часть без целого, тело без души!»
Женщины существа эмоциональные и впечатлительные и даже, если на окружающих женщина производит впечатление «крепкого орешка», в душе она ранима и сентиментальна, просто некоторые умеют это скрывать от посторонних глаз. Не многим известно, что в основе причин женских заболеваний, лежит восприятие себя, как женщины.
Различные болезни и недуги мешают женщине быть собой, оставаться в хорошем настроении, дарить любовь и заботу близким. Многие женщины сетуют на свои болезни, обвиняя их в том, что из-за плохого самочувствия они опять сорвались на мужа или ребенка, не уделили им должного внимания, не приготовили вовремя ужин и т.д. Многие из них думают, что если бы не болезни, то все было бы иначе, но они ошибаются, ведь первопричиной самих заболеваний является то самое плохое настроение, недовольство собой, мужем и детьми, не умением их принять и любить такими, какие они есть.
Любые женские болезни всего лишь следствие, отвергания своей женственности, сексуальности, неприятие женского принципа, отрицание себя. Тело женщины через болезнь старается сказать, что именно в ее жизни складывается не так, что ей нужно изменить в себе, в своем поведении и отношении к миру, что бы стать полноценной Женщиной.
Женщины очень самокритичные создания, порой даже излишне. Гинекологические болезни возникают тогда, когда мы что-то не принимаем в себе: нам не нравятся наши манеры, нам кажется что у нас ужасная фигура, недостаточно красивые черты лица, маленькая или на оборот слишком большая грудь и т.д. Иногда женщина боится пустить в свою жизнь мужчину, стать слабой, довериться ему, она подавляет в себе женщину, свою природу.
Анализы на скрытые инфекции у женщин: список методов исследования
Какие анализы нужно сдать на скрытые инфекции, как их и откуда берут? Ниже вы найдете перечень основных лабораторных исследований, использующихся для выявления возбудителя болезни. Цена на них зависит от места проведения: в частных лабораториях она обычно выше, чем в государственных.
- Исследование урогенитального мазка на микрофлору. Для его проведения врач производит забор небольшого количества биоматериала со слизистых оболочек при помощи одноразового шпателя, после чего наносит полученные образцы на предметное стекло. Суть данного метода исследования сводится к воздействию на биоматериал особыми веществами, окрашивающими разные микроорганизмы в определенные цвета. Проведение данного исследования позволяет выявить ряд патогенных и условно-патогенных микроорганизмов, а также оценить общий состав микрофлоры влагалища, уретры и шейки матки.
- ПЦР (полимеразная цепная реакция). Этот метод исследования на инфекции, считающийся «золотым стандартом» в современной диагностике, обладает высокой точностью. Для его проведения врач при помощи одноразового гинекологического шпателя берет мазок секрета из влагалища, уретры и шейки матки. Забор биоматериала безболезненный и не должен причинять пациентке дискомфорт. Мазок помещают в специальный прибор (реактор) и постепенно увеличивают концентрацию нуклеиновой кислоты. Анализ включает в себя три цикла (денатурацию, отжиг и элонгацию). В ходе исследования лабораторный сотрудник работает с молекулами ДНК или РНК возбудителя, обнаруженными в биоматериале. ПЦР помогает определить наличие у женщины хламидиоза, кандидоза, гарднереллеза, микоплазмоза (Mycoplasmosis), трихомониаза (Trichmonosis, trichomoniasis), вируса папилломы человека, вируса герпеса, цитомегаловирус.
- Бакпосев (бактериальный посев). Данный метод подразумевает выращивание микроорганизмов, полученных в результате забора биоматериала, в подходящей для них питательной среде. Он дает возможность выявить присутствие в биоматериале инфекционных микроорганизмов и определить их количество, а также установить чувствительность инфекции к антибиотикам. При помощи гинекологического шпателя или щеточки врач берет мазок из цервикального канала, уретры и влагалища пациентки. Полученный биоматериал помещают на стерильное стекло, после чего переносят его в подходящую биологическую среду. Сколько делается анализ? В зависимости от вида микроорганизма на его культивирование может потребоваться разное время – от 3 дней до 3 недель. По истечении необходимого периода производится оценка характера образовавшихся колоний микроорганизмов и на основании этих результатов ставится диагноз. Проведение бакпосева рекомендовано при наличии любых воспалительных заболеваний органов малого таза невыясненной этиологии, при подозрении на присутствие инфекций, вызывающих кандидоз, трихомониаз, микоплазмоз, уреаплазмоз, а также при обнаружении в урогенитальном мазке большого количества лейкоцитов.
- ИФА (так называется иммуноферментный анализ). В качестве материала для исследования используют мазок, взятый из цервикального канала, или венозную кровь. Благодаря проведению ИФА можно выявить присутствие не самих патогенных агентов, а антител к ним – иммуноглобулинов G и М. Метод обладает достаточно высокой точностью. Он позволяет оценить остроту процесса, а по индексу авидности – давность заболевания.
- РИФ (реакция иммунофлюоресценции). В ходе проведения исследования биоматериал (мазок слизи цервикального канала и влагалища) обрабатывают особыми флуоресцентными веществами, после чего оценивают полученный результат с помощью люминесцентного микроскопа.
Мнение эксперта
Выбор оптимального метода исследования всегда должен оставаться за врачом. Неподготовленная пациентка не в состоянии самостоятельно выбрать тип анализа, обратившись непосредственно в лабораторию.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Схема терапии болезни
Определяя необходимый курс лечения, врач клиники ориентируется на данные диагностических исследований, аллергологический анамнез, индивидуальную непереносимость лекарств, наличие хронических патологий
И здесь важно собрать тщательный анамнез, с чем доктора «Поликлиники +1» успешно справляются. Но для всех пациентов с гарднереллой общим будет только требование к схеме терапии, в которой применяют:
- Антибактериальные препараты (Метронидазол, Клиндамицин) в виде таблеток и мазей.
- Гормональные средства.
- Антисептики для местного лечения (Хлоргексидин).
- Лекарства, содержащие молочную кислоту.
- Симптоматические средства.
Женщинам могут назначать свечи Виферон, Вагицин, Флуомизин, Банбакт, Нео-Пенотран, Ацилакт, а также ежедневные посещения процедурного кабинета для спринцеваний и ванночек со средствами, нормализующими флору влагалища. Мужчинам могут предложить промывания с фурацилином, отваром ромашки, слабым раствором марганца и дезсредствами (Мирамистин, Хлоргексидин), назначенными урологом.
При симптомах гарднереллы у женщин схема лечения может быть неодинакова для каждой пациентки. Рекомендации по лечению относятся к двум постоянным партнерам.
Особенности бактерии в отношении антибиотиков
Гарднерелла устойчива к макролидам и тетрациклинам, поэтому перед приемом антибиотиков необходимо сделать анализ на устойчивость и чувствительность к конкретным препаратам. Таблетки и свечи Метронидазол и Орнидазол при лечении считаются лучшими. Клиндамицин назначают в качестве дополнения к основному антибиотику. Так достигается наилучший результат.
Какие вагинальные таблетки могут назначить
Чем еще можно лечить гарднереллу у женщин? Помимо свечей, лечащий врач может предложить таблетированные препараты для вагины:
- Тержинан (смесь антибиотика, противогрибкового средства и гормонов);
- Клион-Д (сочетание антибиотика и антигрибкового препарата).
Курс терапии с дозировкой всех лекарств назначается и полностью контролируется гинекологом.
Народная медицина
Средства данной группы используют в качестве дополнительных к основной терапии. Здесь потребуется разрешение доктора. Пациентам рекомендуют использовать общеукрепляющие чаи, отвары и настои лекарственных трав, спринцевания, промывания и ванночки.
При гарднереллезе рекомендуются такие травы: зверобой, ромашка, листья березы, чабрец, алтей, донник, левзея и мята. Для поднятия иммунитета можно заваривать шиповник, кушать ягоды клюквы или калины. Хорошо помогает введение на ночь тампона с маслом чайного дерева.