Гайморит
Содержание:
- Особые указания
- Вот тебе и насморк!
- Какие бывают синуситы
- Как отличить вирусный гайморит от бактериального?
- Мы вас не бросим
- Диагностика Хронического гайморита:
- Формы гайморита
- Диагностика синуситов
- Симптомы гриппа
- Профилактика
- Лечим аденоиды самостоятельно – рецепты народных средств
- Промывание носа растворами Аквалор
- Online-консультации врачей
- Диагностика заболевания
- Насколько велика опасность заражения гайморитом
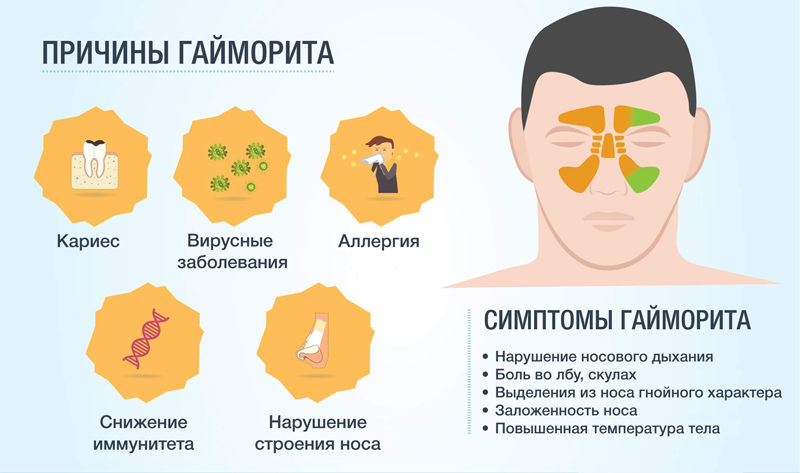
- Что провоцирует / Причины Хронического гайморита:
- Патогенез (что происходит?) во время Острого гайморита:
- Причины синусита
- Диагностика «зубного» синусита
- Симптомы Острого гайморита:
- Методы лечения гриппа
- К каким докторам следует обращаться если у Вас Одонтогенный гайморит у детей:
- Чем лечить гайморит у взрослых
- Осложнения ячменя на глазу
Особые указания
Детям до 6 лет Снуп назначается только по рекомендации врача, т.к. деконгестанты могут оказывать на организм системное действие. У детей евстахиева трубка короткая и широкая, поэтому впрыскивание лекарства под напором может сопровождаться проникновением инфицированного назального экссудата в барабанную полость. На фоне сниженной резистентности организма это может привести к развитию катарального отита.
В связи с тем, что ксилометазолина гидрохлорид практически не проникает в системный кровоток, при дисфункции почек и печени дозу спрея не уменьшают. При этом следует учесть, что использовать Снуп можно не чаще, чем 1 раз в 6-7 часов. Злоупотребление топическим антиконгестантом приводит к развитию синдрома отмены, характеризующегося гиперемией и отеком носоглотки сразу после отказа от препарата.
С осторожностью нужно назначать альфа-адреностимулятор лицам, страдающим кардиологическими патологиями и гиперчувствительностью к адренергическим средствам. Рекомендуется воздержаться от использования сосудосуживающего спрея при гиперплазии предстательной железы, неконтролируемой артериальной гипертензии, гиперактивности вилочковой железы и сахарном диабете
Вот тебе и насморк!
На свете есть немало вещей, способных испортить нам жизнь. Но, помимо объективных причин — политики, начальства, погоды, есть и субъективные — наше здоровье, например. Какой-нибудь невинный насморк или незалеченный верхний зуб, — что может быть проще! — способны легко перейти в гайморит. И готово дело — голова болит, голос гнусавый, дышать тяжело, запахи никакие не чувствуешь… Ни тебе борщу свежему как следует обрадоваться, ни бойфренду одеколон или девушке духи-цветы выбрать. Словом — жизнь не в радость. Что уж говорить о менингите или абсцессе мозга, которые могут возникнуть, если гайморит не лечить!
Какие бывают синуситы
Наряду с верхнечелюстным синуситом (или гайморитом) выделяют другие виды синуситов: фронтит, этмоидит, сфеноидит.
Чаще всего синусит возникает из-за того, что в пазухи носа попадает патогенная микрофлора. Причем у острых синуситов это монокультура (бактериальный возбудитель): пневмококки, стрептококки, стафилококки или вирусная инфекция. А у хронических — смешанная микрофлора: стафилококк, синегнойная палочка, протей, грибковая инфекция или кишечная палочка. Кроме этого, возбудителем может стать ОРВИ, тампонада носа при кровотечениях, травмы полости носа.
Острый синусит часто проявляется у людей с искривленной перегородкой, необычным изгибом средней носовой раковины и т.д., а также у детей с проблемами с аденоидами.
Как отличить вирусный гайморит от бактериального?
Для правильного подбора лечения необходимо определить возбудитель заболевания. Это могут быть патогенные микробы или вирусная инфекция. Самый эффективный способ диагностики — обратиться к оториноларингологу. Врач соберет анамнез, проведет необходимые обследования.
Для выявления бактериального гайморита производится бакпосев из носа. Этот анализ на состав микрофлоры позволит выявить, что стало причиной воспаления. При подозрении на вирус пациенту назначается общий анализ крови. Компьютерная томография или рентгеновский снимок придаточных пазух носа помогут определить очаг патологии, сопутствующие заболевания. Для оценки состояния носовых проходов назначается риноскопия.
По статистике, основное количество случаев заболевания вызваны вирусной инфекцией. Бактериальная микрофлора присоединяется позднее, на 4-5 день болезни. Вирусный гайморит по симптомам похож на обычную простуду и длится в среднем неделю. Чаще всего заболевание протекает в легкой форме. Если подключается бактериальный фактор, меняется симптоматика:
- Выделения приобретают желтовато-зеленый оттенок, становятся более обильными.
- В носовых пазухах появляется чувство распирания.
- Вокруг носа и глаз возникает болезненность.
Мы вас не бросим
Во-первых, даже тяжелый гайморит, если его правильно и тщательно лечить, не перейдет в хроническую форму. В случае первичного гайморита достаточно одного грамотно подобранного и корректно проведенного курса лечения (средняя продолжительность такого курса — 10 дней), чтобы окончательно избавиться от болезни. Даже если вы практически разучились дышать без сосудосуживающих капель (так называемая «галазолиновая зависимость») — особая методика радиоволновой терморедукции, разработанная в нашей клинике, избавит вас от этой привычки (ведущей, кстати, к психологической зависимости от препарата и повышенному артериальному давлению) и вернет Вам способность дышать без помощи лекарств. Во-вторых, от разных домашних средств Вам разве что психологически легче станет — поверьте, у врачей достаточно опыта, чтобы так говорить. В-третьих, если потребуются прокол — сами убедитесь, что это не больно и не страшно. Показательно, что дети и подростки, от которых родители решают скрыть название предстоящей манипуляции, так и не догадываются о том, что перенесли «тот самый прокол» — потому что обезболивание в нашей клинике подбирается индивидуально, с учетом всех особенностей пациента.
Диагностика Хронического гайморита:
Очень часто из-за вялого проявления симптомов болезнь тяжело распознать. Как правило, врач ставит диагноз хронический гайморит, опираясь на симптоматику и результаты обследования, которое проводиться при помощи эндоскопа (позволяет изучить слизистую носа и носовых отверстий). Тщательное диагностическое обследование должно быть выполнено для исключения любых факторов, влияющих на возникновение болезни, в том числе аллергии, астмы, любых иммунных проблем. Если первичное заболевание, спровоцировавшее хронический гайморит, не определено, тогда существует возможность только контролировать заболевание. Выздоровление больного зависит от точности и времени постановки диагноза.
Очень важно установить первопричину заболевания
Для этого больной проходит комплексное обследование, во внимание берутся индивидуальные особенности ребенка, такие как развитие истории болезни, жалобы, эффективность ранее проводимого лечения, наличие сопутствующих заболеваний
Доктор проводит осмотр, слегка надавливая на лицо над пазухами. Этот метод называется перкуссия, помогает выявить болезненность в области придаточных пазух.
Доктора ставят диагноз на основании данных исследований:
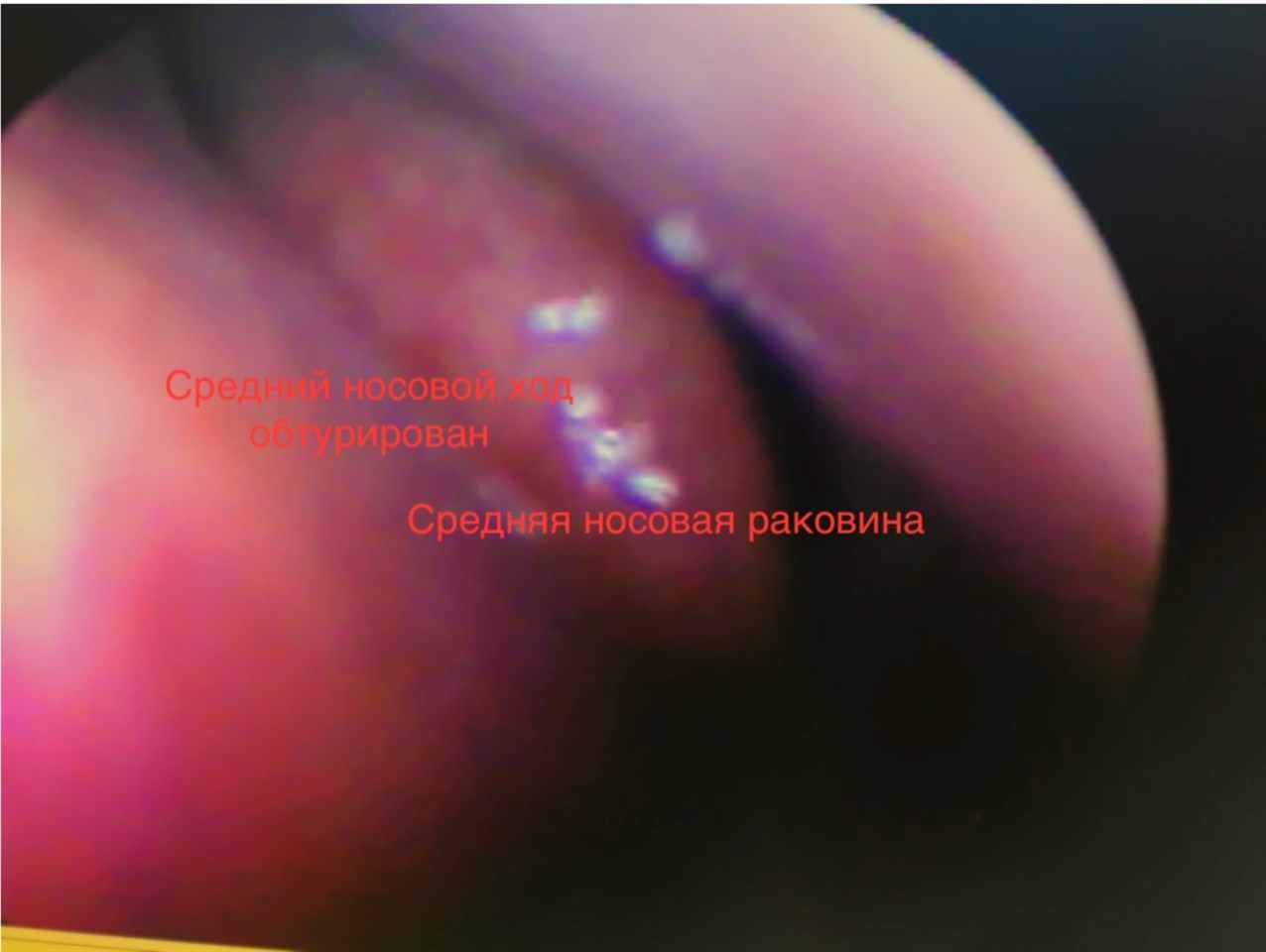
- Риноэндоскопия – позволяет увидеть наличие слизи в пределах среднего прохода, наличие полипов в носу, изучить состояние слизистой и придаточных пазух.
- Компьютерная томография придаточных пазух – это наилучший способ, когда симптомы расплывчаты и неоднозначны. Компьютерная томография – объективный метод мониторинга хронического заболевания, который определяет место и степень воспаления.
- Рентгенография придаточных носовых пазух – данное исследование проводиться за считанные минуты, показывает зону поражения и выявляет утолщенные ткани пазух.
- Пробная пункция гайморовой пазухи – позволяет изучить состояние верхнечелюстных пазух, вывести содержимое, ввести антибактериальный раствор.
- Диафаноскопия – просвечивание электрической лампочкой придаточных полостей носа, показывает воспалительный процесс.
- Аллерготестирование – определяет аллерген, который провоцирует вспышки заболевания.
- Общий анализ крови.
- Бактериологический анализ – забор материала из носовой полости, определяет возбудителя.
- Иммунограмма – исследование, определяющее основные показатели иммунной защиты ребенка: лейкоциты, уровень иммуноглобулинов и пр.
Формы гайморита

Гайморит – воспаление верхнечелюстной пазухи, причем даже в форме без насморка болезнь сопровождает то же ощущение, что и с насморком: давит на нос и глаза, наблюдаются ноющие боли в районе лба и переносицы, общее недомогание, повышение температуры. Пациента мучает сухость в полости носа, что приводит к частому чиханию и зуду.
- Инфекционный – такой тип заразен только при очень близком контакте с больным. Его вызывают различные вирусы, попавшие в организм.
- Аллергический – весной или осенью у аллергиков появляется отек и раздражение слизистой носа. Все это сопровождают зуд и насморк. И, конечно, чихание.
- Вазомоторный – сужение носового прохода приводит к нарушенному дыханию. Основная причина кроется в вегетативной нервной системе. Такая форма гайморита делится на 2 типа – аллергический и нейровегетативный.
- Экссудативный – серозные и гнойные выделения.
- Продуктивный – сопровождается полипами и деформации слизистой. Делится еще на ряд типов: казеозный, пристеночно-гиперпластический и пр.
Диагностика синуситов
Диагноз «синусит» ставится на основании жалоб пациента, его физикального осмотра и проведения ряда исследований. Первое, с чего лор-врач начнёт консультацию, — это опрос пациента на предмет жалоб и сбор его анамнеза жизни и здоровья. Как протекает болезнь? Когда появились первые симптомы? Предшествовали ли появлению симптомов простуда или переохлаждение? Нет ли проблем с зубами верхней челюсти? Услышав всю необходимую информацию, доктор переходит к непосредственному осмотру больного.
Лор-врач прощупывает области расположения околоносовых пазух (если пазухи воспалены, при нажатии на них пациент испытывает дискомфорт) и шейные лимфоузлы (они могут быть увеличены). Внешний осмотр помогает увидеть отёчность век, припухлость тканей в области поражённых пазух, слезотечение. Далее доктор переходит к осмотру лор-органов – риноскопии (осмотру носа), фарингоскопии (осмотру глотки). Риноскопия позволяет увидеть состояние слизистой оболочки носа, наличие выделений в носу, носовую перегородку, размер нижних носовых раковин.
Более детально изучить полость носа и оценить состояние соустий пазух позволяет эндоскопическое исследование, которое проводится с помощью эндоскопа.
Диагностировать воспалительный процесс в околоносовых пазухах помогает процедура синуссканирования, которая проводится с помощью прибора синусскана. Это разновидность ультразвукового исследования. Его часто применяют вместо рентгенологического исследования, например, при беременности или детям. В отличие от рентгена при синуссканировании пациент не подвергается облучению, а значит, этот метод более безопасен и может использоваться в случаях, когда рентген противопоказан.
Рентгенологическое исследование часто проводится при диагностике синусита. Рентгеновский снимок показывает, скопились ли в пазухах воспалительная жидкость или гной.
В трудных случаях, когда возникают сложности с постановкой диагноза, пациент направляется на компьютерную томографию (КТ).
При диагностике синуситов показаны ряд лабораторных анализов, которые позволяют сделать вывод о наличии в организме воспалительных процессов и определить тип возбудителя заболевания: общий анализ крови, общий анализ мочи, цитологическое исследование выделяемого из носовой полости, мазок из полости носа.
Иногда в целях диагностики проводится пункция пазухи («прокол»). В ходе пункции доктор извлекает из пазухи патогенное содержимое и отправляет его на анализ для определения микрофлоры и её чувствительности к антибиотикам.
Симптомы гриппа
Инкубационный период гриппа составляет около 2-х суток. Заболевание начинается остро: поднимается температура, начинает болеть голова (это симптомы интоксикации), проявляются катаральные признаки заболевания. Высокая температура и другие проявления интоксикации держатся, как правило, до 5 дней. Если температура не спадает через 5 дней, следует предполагать бактериальные осложнения.
Катаральные явления продолжаются чуть дольше – до 7-10 дней После их исчезновения больной считается выздоровевшим, однако ещё в течение 2-3 недель могут наблюдаться последствия перенесенного заболевания: слабость, раздражительность, головная боль, возможно, бессонница.
При заболевании гриппом обязательно нужно вызвать врача. Проводить лечение гриппа без обращения к специалисту опасно, можно пропустить развитие осложнений. А при тяжелом течении заболевания своевременная профессиональная медицинская помощь абсолютно необходима, иногда это – просто вопрос сохранения жизни.
На тяжелое или осложненное течение гриппа указывают следующие симптомы:
- температура выше 40°C;
- сохранение высокой температуры более 5-ти дней;
- сильная головная боль, не снимающаяся обычными болеутоляющими средствами;
- одышка или неправильное дыхание;
- судороги, нарушения сознания;
- появление геморрагической сыпи.
Симптомы интоксикации
Интоксикация при гриппе проявляется, прежде всего, как:
- высокая температура. При легком течении гриппа температура может не подниматься выше 38°C, но для гриппа средней тяжести типична температура 39-40°C, а при тяжелом течении заболевания может быть ещё выше;
- озноб;
- слабость;
- головная боль (преимущественно в области лба и глаз);
- суставные и мышечные боли;
- в некоторых случаях – тошнота и рвота.
Катаральные симптомы
Типичные катаральные симптомы при гриппе это:
- насморк;
- сухость и боль в горле (осмотр выявляет покраснение горла);
- кашель. При неосложнённом течении гриппа наблюдается, как правило, сухой горловой кашель. Но в некоторых случаях инфекция может спуститься ниже и вызвать воспаление бронхов (бронхит) и легких (пневмонию). К подобному течению болезни предрасположены курильщики, люди с ослабленным иммунитетом, а также больные, страдающие бронхиальной астмой и легочными заболеваниями;
- слезотечение, резь в глазах.
Геморрагические явления
Геморрагические явления при гриппе наблюдаются в 5-10% случаях. Это:
- кровоизлияния в слизистых (глаз, рта);
- носовые кровотечения;
- кровоизлияния на коже (при тяжелом течении заболевания).
Профилактика
Промывание является отличным методом профилактики различных заболеваний носа. Морская вода очищает пазухи носа от опасных бактерий, засохших выделений, увлажняет, освобождает дыхание. Очень удобно для малышей, которые еще не умеют самостоятельно сморкаться, чтобы избавиться от лишнего «груза» в носике.
Также не стоит забывать, что для профилактики гайморита разных форм (и не только) нужно регулярно проветривать помещение, пользоваться специальными увлажнителями для воздуха в помещении, не затягивать с посещением врача при первых признаках простуды, делать влажную уборку дома, вовремя лечить зубы, заниматься общим состоянием здоровья: правильно питаться, пить витамины, заниматься спортом.
Лечим аденоиды самостоятельно – рецепты народных средств
См. такжеЛечение ЛОР-заболеванийЛечение аденоидовЛазерное удаление аденоидов — редукцияЛечение аденоидов у детей
Народная медицина рекомендует в качестве лечения промывания носовых ходов, закапывание натуральных капель и ингаляции. Для этого чаще всего используются:
- зверобой, мята, цикламен;
- эфирные масла хвойных растений;
- слабые растворы пряных специй;
- растворы морской соли.
Из всех перечисленных средств лечения аденоидов у детей врачи рекомендуют к использованию только растворы соли, однако, и они применяются не для непосредственно лечения, а для промывания носовых ходов с целью улучшить дренаж.
Промывание носа растворами Аквалор
В лечении хронического гайморита у взрослых и детей с успехом применяются препараты для санации носовой полости, созданные на основе натуральной морской воды. Особенно продукты Аквалор будут полезны в терапии гайморита при беременности , когда многие лекарственные средства находятся под запретом.
В период обострений эффективны гипертонические растворы: они уменьшают отек тканей, оказывают противомикробное действие, растворяют корочки и гнойно-слизистые пробки
При инфекционном гайморите рекомендуем обратить внимание на гипертонический Аквалор Экстра Форте. В его состав включены экстракты ромашки и алоэ, известные своими антисептическими свойствами
Во время ремиссии регулярное промывание носа изотоническими Аквалор Софт и Аквалор Норм способствует удалению бактерий и аллергенов.
Online-консультации врачей
| Консультация кардиолога |
| Консультация дерматолога |
| Консультация массажиста |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация генетика |
| Консультация психоневролога |
| Консультация нарколога |
| Консультация специалиста по лазерной косметологии |
| Консультация стоматолога |
| Консультация специалиста по лечению за рубежом |
| Консультация андролога-уролога |
| Консультация гомеопата |
| Консультация анестезиолога |
| Консультация неонатолога |
| Консультация нефролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Диагностика заболевания
 Лечение гайморита занимается врач оториноларинголог. На основании жалоб пациента, врач проводит общий осмотр носовой полости и пазух носа. При гайморите наблюдается общий отек, воспаление, гнойные выделения из пазух носа. Дополнительно проводится рентген исследование верхнечелюстных пазух, на снимке при гайморите наблюдается характерное потемнение. Для уточнения диагноза и определения характера отделяемого проводится диагностическая пункция содержимого пазухи. Наличие и степень развития воспалительного процесса можно определить с помощью анализов крови и мочи.
Лечение гайморита занимается врач оториноларинголог. На основании жалоб пациента, врач проводит общий осмотр носовой полости и пазух носа. При гайморите наблюдается общий отек, воспаление, гнойные выделения из пазух носа. Дополнительно проводится рентген исследование верхнечелюстных пазух, на снимке при гайморите наблюдается характерное потемнение. Для уточнения диагноза и определения характера отделяемого проводится диагностическая пункция содержимого пазухи. Наличие и степень развития воспалительного процесса можно определить с помощью анализов крови и мочи.
Для дифференцированной диагностики типа и характера воспаления проводится – КТ, эндоскопическое исследование пазух носа, УЗИ, МРТ, цитологическое исследование патологического отделяемого и определение его чувствительности к антибиотикам и другие исследования. При аллергической природе гайморита необходимы исследования для выявления типа аллергена. Комплексная диагностика заболевания помогает врачу не только выявить гайморит, но и определить наиболее эффективное лечение патологии.
Насколько велика опасность заражения гайморитом
Степень опасности заражения определяется формой болезни. Гайморит, вызванный кариесом зубов не заразен. Не передаётся заболевание, вызванное искривлённой носовой перегородкой или попавшими в пазухи инородными телами. Но если возбудителем болезни стала инфекция, то микроорганизмы могут передаваться несколькими способами. Следует знать, что гайморит передаваться не может. Передаются только возбудители.
Передача происходит воздушно-капельным путём при кашле и чихании. Но если человек, в организм которого попали вирусы или бактерии, имеет сильный иммунитет, они будут уничтожены. Заразиться можно через соприкосновение с носовыми выделениями заболевшего человека. Поэтому после каждого вытирания носа ребёнку нужно мыть руки с мылом.
Передаётся ли гайморит при хроническом заболевании?
 Чаще всего в хроническую форму болезнь переходит из острой формы. Её возбудителями являются стрептококки, вирусы, грибки, анаэробы. Это происходит из-за неэффективного лечения, нарушения предписаний врача, непоследовательности терапии. Причиной также может быть длительное инфицирование рта. В частности, при хроническом тонзиллите в пазухах может возникнуть воспаление. Образовавшиеся кисты и полипы препятствуют нормальному оттоку слизи и нарушают воздухообмен, что способствует застою и воспалению слизистой оболочки.
Чаще всего в хроническую форму болезнь переходит из острой формы. Её возбудителями являются стрептококки, вирусы, грибки, анаэробы. Это происходит из-за неэффективного лечения, нарушения предписаний врача, непоследовательности терапии. Причиной также может быть длительное инфицирование рта. В частности, при хроническом тонзиллите в пазухах может возникнуть воспаление. Образовавшиеся кисты и полипы препятствуют нормальному оттоку слизи и нарушают воздухообмен, что способствует застою и воспалению слизистой оболочки.
Если исключить контакты с выделениями из носа хронически больного бактериальным гайморитом — заражение маловероятно. Однако высока вероятность заражения при поцелуях. В этом случае придётся выбирать то ли продолжать целоваться, то ли нет. Поэтому при малейшем подозрении на заболевание бактериального происхождения следует отказаться не только от поцелуев, но также от общей посуды и средств личной гигиены. Дополнительно необходимо заняться укреплением иммунитета за счёт приёма витаминов и микроэлементов.
Что провоцирует / Причины Хронического гайморита:
Хронический гайморит – долгосрочный отек и воспаление придаточных пазух носа. Хронический гайморит может быть результатом рецидивирующих эпизодов острого гайморита или может быть вызван другими заболеваниями, такими как аллергический ринит, иммунные нарушения или структурные анатомические аномалии в носу (искривление носовой перегородки, опухоли, полипы в носу, врожденная узость носовых ходов и другие). Полипы блокируют выход слизи, ограничивают поток воздуха. Полипы могут быть результатом предшествующих инфекций, попавших в пазухи, которые и вызвали разрастание носовой мембраны. Аденоидные массы – это также аномалии носа. Они располагаются высоко на задней стенке глотки, состоят из лимфатической ткани.
Как правило, гайморит – это результат простуды или гриппа, который попадает в пазухи через верхние дыхательные пути. После простуды или гриппа может дополнительно развиться бактериальная инфекция, в результате чего мембраны, которые покрывают внутреннюю пазуху, воспаляются.
Хронический гайморит развивается при повторяющихся острых воспалениях и часто по причине затянувшегося воспаления верхнечелюстных пазух, а также при наличии хронического насморка.
Зубные инфекции могут вызывать воспалительный процесс в пазухах. Частое воспаление корней задних зубов предрасполагает к появлению гайморита.
Хронический гайморит может быть вызван нарушениями, ослабляющими иммунную систему, или заболеваниями, которые провоцируют воспаление в дыхательных путях и застои слизи. К таким болезням относятся сахарный диабет, СПИД, муковисцидоз, синдром Картагенера, гранулематоз Вегенера, гастроэзофагеальная рефлюксная болезнь, грибковый гайморит, астма и другие.
Хронический гайморит появляется, как осложнение после тяжелых инфекционных болезней.
Вирусы чаще всего вызывают острый гайморит, а для хронического гайморита характерно бактериальное происхождение. Бактерии, как правило, находятся в носовых проходах и горле. Они могут размножаться в заблокированных пазухах, в результате чего и появляется гайморит. Бактериальный гайморит трудноотличим от вирусного. От происхождения заболевания зависит дальнейшее лечение, поскольку на вирусные инфекции антибиотики не влияют. Бактерии вызывают только 2-10% гайморитов.
Аллергическая реакция на грибы является причиной некоторых случаев хронического гайморита. Aspergillus – это наиболее распространенный грибок, связанный с гайморитом. Грибковые инфекции, как правило, встречаются у людей с ослабленным иммунитетом.
Патогенез (что происходит?) во время Острого гайморита:
Пазухи – это заполненные воздухом пространства. Пазухи бывают четырех видов: лобные пазухи (находятся за лбом, во возникновению гайморита занимает третье место), гайморовы пазухи (за скулами, самое распространенное место возникновения гайморита), решетчатые пазухи (между глазами, занимает второе место по распространенности возникновения гайморита), клиновидные пазухи (за глазами). Гайморит может начаться и распространиться в любой из пазух.
Острый гайморит имеет три пути возникновения: вирусный, бактериальный и аллергический. Процесс заболевания гайморитом начинается с появления отека в гайморовой или другой пазухе. Просвет уменьшается, так как избыточное количество слизи не может выйти, чем загораживает отверстие и доступ воздуха.
Появление гайморита провоцирует инфекция, которая возникает вследствие роста бактерий в придаточных пазухах. Болезнь развивается следующим образом: слизь блокируется в пазухах, выделения увеличиваются, а бактерии развиваются в большем количестве. В результате такого процесса слизь может полностью закрыть пазухи.
Гайморит классифицируется как острый, подострый или хронический (рецидивирующий). Классификация основана на длительности проявления симптомов:
Острый: менее 4 недель Подострый: 4-12 недель Хронический: 12 недель или дольше Периодический: 3 или более острых эпизодов в 1 год
Причины синусита
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Симптомы Острого гайморита:
К симптомам относится:
- Тупая боль в области зараженной пазухи. Боль часто пульсирующая, при наклоне головы усиливается, появляется болезненность во время жевания.
- Попеременная заложенность ноздрей носа. Обе стороны носа становятся чувствительными. На время болезни может исчезнуть обоняние. Носовое дыхание затруднено, появляется отек слизистой носа.
- Насморк. Выделения из носа могут быть зеленоватыми или желтоватыми, это указывает на бактериальное происхождение гайморита. Высмаркивание не приносит облегчения.
- Стойкие выделения из носа.
- Высокая температура и лихорадка. Указывает на скопления гноя в пазухах, которые являются очагом бактериальной инфекции. Как правило, температура появляется на 5-7 день после начала простуды.
- Лицевая боль.
- Раздражительность, вялость, капризность, усталость, отсутствие аппетита.
- Головная боль, мигрень и дискомфорт в ухе.
- Гнусавость голоса.
- Неприятный запах изо рта и зубная боль.
- Кашель, чихание, боль в горле, чувство давления, боли или полноты в ушах, мышечные боли.
- Дыхание через рот, что приводит к храпу.
- Отек вокруг глаз, на щеках и веках.
- Глаза красного цвета, выпуклые, ощущение болезненности, если инфекция поразила пазухи около глаз, потеря подвижности глаз.
- Рвота и заглатывание слюны.
Методы лечения гриппа
Лечение гриппа, протекающего без осложнений, осуществляется в домашних условиях. Как правило, при лечении гриппа назначаются:
- обильное питье;
- жаропонижающие средства;
- средства, поддерживающие иммунитет;
- средства, снимающие катаральные симптомы (сосудосуживающие для облегчения носового дыхание, противокашлевые);
- антигистаминные препараты при угрозе аллергической реакции.
Однако лечение гриппа должно осуществляться по назначению врача, поскольку многое зависит от стадии заболевания, его тяжести, состояния организма и т.д.
Консультация специалиста
При проявлении симптомов гриппа (в первую очередь, обращает на себя внимание высокая температура), к больному следует вызвать врача. Обратившись в АО «Семейный доктор», Вы можете вызвать на дом к взрослому – терапевта, а к ребенку – педиатра.. Профилактика гриппа
Профилактика гриппа
Профилактика гриппа, прежде всего, предполагает ограничение контакта с заболевшими людьми. Необходимо не допускать попадания вируса на слизистые оболочки носа, рта или глаз. При касании предметов, на которых может оказаться вирус (предметы обихода больного), следует тщательно вымыть руки.
Укрепление иммунитета снижает риск заболевания гриппом и другими ОРВИ. Этому способствуют правильное питание, размеренный образ жизни, физические упражнения, прогулки на свежем воздухе, исключение стрессов, здоровый сон. Так как курение снижает иммунитет, желательно бросить курить.
В случае вспышки гриппа в коллективе или эпидемической угрозы целесообразен профилактический прием противовирусных средств. Однако прежде чем начинать прием необходимо посоветоваться с врачом.
Вакцинация против гриппа
Вакцинацию не следует рассматривать в качестве экстренной меры при угрозе заражения, так как иммунитет к заболеванию формируется в течение недели после прививки. Поэтому прививку необходимо делать заранее. Если Ваша профессия связана с работой с людьми, Ваш риск заболеть выше. Всемирная организация здравоохранения рекомендует вакцинацию от гриппа также тем группам населения, для которых грипп является наиболее опасным (предрасположенным к заболеванию ОРВИ, страдающими хроническими заболеваниями сердца, легких, почек, печени, эндокринной и нервной систем, детям, посещающим детские учреждения и т.п.).
Каждой год состав прививки от гриппа меняется, следуя за изменчивостью самого вируса. Есть сложность в том, чтобы предсказать, какой штамм вируса вызовет эпидемию в данном году. При удачном прогнозе эффективность прививки оказывается высокой. Если точный прогноз сделать не удалось, то прививка всё равно снижает восприимчивость организма к вирусу, так как содержит некоторые его общие составляющие. Однако гарантировать, что человек, которому сделана вакцинация, не заболеет, нельзя.
В «Семейном докторе» для вакцинации против гриппа используются наиболее эффективные и безопасные вакцины. Вакцинацию предшествует консультация врача, призванная минимизировать риск возможных осложнений. В некоторых случаях вакцинацию делать нельзя (при непереносимости компонентов вакцины, при острых заболеваниях или хронических в стадии обострения и т.п.)
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
К каким докторам следует обращаться если у Вас Одонтогенный гайморит у детей:
Инфекционист
Педиатр
Хирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Одонтогенного гайморита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Чем лечить гайморит у взрослых
Чтобы в короткие строки победить болезнь и избежать рецидивов, к лечению гайморита подходят комплексно. Воздействуют врачи на причины возникновения заболевания и симптомы. Антибиотики при гайморите у взрослых – главный компонент лечения. Они воздействуют на очаги инфекции, помогают остановить ее распространение. Врач определяет тип возбудителя и в зависимости от этого подбирает препараты. Если не отходит слизь, назначают муколептики как вспомогательные лекарства при гайморите у взрослых. Они помогают разжидить содержимое пазух, улучшить отток.
В медицинских учреждениях для очищения полостей гайморовых пазух делают процедуру «кукушка», которая проводится следующим образом. Пациент лежит на спине, через одну ноздрю ему вливают специальный раствор, а из другой отсасывается накопившаяся слизь. Чтобы не захлебываться, нужно непрерывно повторять «ку-ку-ку», потому такое необычное название медицинской манипуляции. Хорошим народным средством удалить застоявшиеся гнойные выделения в домашних условиях является промывание пазух носа такими растворами:
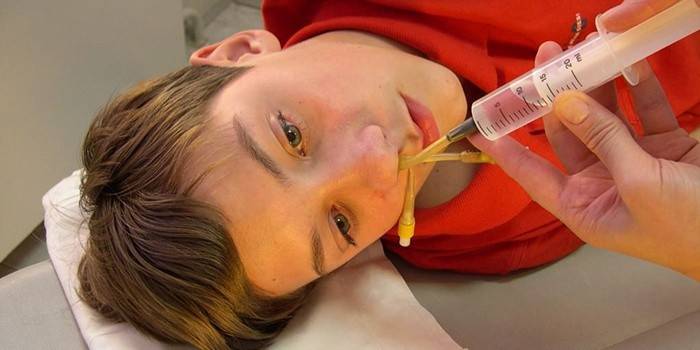
- 1/2 чайной ложки кухонной соли добавить в 1 стакан теплой прокипяченной воды.
- 1 чайную ложку морской соли и 1/2 чайной ложки соды хорошо размешать в стакане теплой воды.
Для лучшей проходимости раствора перед промыванием полости носа рекомендуется применить сосудосуживающие спреи, например, «Тизин», «Нафтизин». Для снятия симптома заложенности используются назальные капли. Общеукрепляющее действие на органы носоглотки оказывает ароматерапия – ингаляции лекарственными травами: мятой, эвкалиптом, шалфеем, лавандой.
В крайних случаях, если не достигнут лечебный эффект, применяется хирургическое вмешательство путем прокола гайморовой пазухи. Его делают для откачки гноя и введения лекарственных препаратов. Процедура проводится под местной анестезией. Иногда до полного выздоровления пациента в места проколов вставляются катетеры для возможности быстрого проведения медицинских манипуляций.