Узи шейки матки
Содержание:
Как ускорить восстановление шейки матки после родов?
Чтобы восстановление происходило максимально эффективно, важно соблюдать рекомендации доктора. Часто для ускорения восстановительного процесса рекомендуется выполнение щадящей гимнастики, упражнений Кегеля, дыхательных комплексов.
Важность своевременного осмотра и кольпоскопии шейки матки после родов
Контроль состояния данного органа должен проводиться минимум 2 раза в год. Для этого проводится визуальный осмотр на кресле с использованием зеркала, а также кольпоскопия.
Осмотр шейки матки после родов
Первое исследование желательно проводить через 6-8 недель после родоразрешения.
Во время кольпоскопии врач может хорошо рассмотреть, как выглядит шейка матки после родов – это дает возможность на ранней стадии выявить любые изменения плоского шеечного эпителия. Если в ходе исследования у врача возникают подозрения на наличие той или иной патологии, то производится биопсия, забираются мазки и обрабатывается слизистая специальными растворами для проведения проб. Пробы проводятся при расширенной кольпоскопии и подразумевают нанесение на шейку матки небольшого количества водного раствора йода и 3%-ного раствора уксусной кислоты. Указанные вещества позволяют выявить наличие атипии кровеносных сосудов, эпителия или эктопии.
Коррекция и пластика шейки матки после родов
Проведение хирургической коррекции и пластической операции актуально в том случае, если шейка матки сильно деформирована и ее восстановление при помощи лечебной гимнастики не принесло результатов. Суть операции сводится к иссечению рубцовой ткани в районе деформированных участков и восстановлению её анатомической целостности. В результате этих манипуляций врач формирует новый цервикальный канал. Выбор обезболивания определяется объёмом оперативного лечения.
Как берутся мазки на онкоцитологию
Исследование проводится на обычном приёме у гинеколога. Женщина располагается в гинекологическом кресле. Доктор вводит в наружные половые пути специальное зеркало, чтобы получить доступ к шеечной части матки. Биоматериал берётся раздельно из влагалищной области шейки и цервикального канала (внутренняя часть) с помощью специальных медицинских инструментов (щёточки, шпателя).
Как правило, во время взятия мазков пациентка не ощущает боли. У гиперчувствительных особ может возникать кратковременный незначительный дискомфорт. Как правило, анализ на онкоцитологию проводят совместно с бактериологическим исследованием влагалищной микрофлоры и ВПЧ-тестированием. Нередко забор мазков совмещают с другими процедурами (последующая кольпоскопия и т.д.).
Полученный материал отправляют в лабораторию для изучения. Его фиксация происходит одним из стандартных способов, используемых при онкоцитологии:
- биоматериал наносится на стерильное стекло, затем закрепляется особым раствором и окрашивается, с последующим изучением под микроскопом (ПАП-тест, метод по Папаниколау);
- съёмная щётка с частичками эпителия помещается в специальную плотно закрывающуюся колбу, изучение проводится с помощью специальной аппаратуры (жидкостная онкоцитология).
В среднем взятие мазка занимает 10-15 минут. Стёкла и колбы обязательно маркируются. На них указывается номер исследования, данные пациентки, место забора (экто-, эндоцервикс).
Подготовка женщины к лечебно-диагностическому выскабливанию:
- предоперационное обследование для выявления возможных противопоказаний
- за день до операции не рекомендуется спринцеваться и использовать вагинальные лекарства
- с утра в день операции необходимо принять ванну или душ
- в день операции не пить и не есть; разрешается полоскать рот
Операция лечебно-диагностического выскабливания длится около 30 минут и проводится под внутривенным обезболиванием, что полностью исключает болевые ощущения.
По окончании процедуры лечебно-диагностического выскабливания пациентка переводится в комфортабельную палату дневного стационара, где под контролем анестезиолога и гинеколога она находится до полного пробуждения от наркоза. После окончания действия анестезии пациентка может быть выписана из клиники.
Как вылечить дома
Цервицит является гинекологическим заболеванием и может быть вызван разными причинами. Для их установления необходимо посетить гинеколога и пройти необходимое обследование.
Только по результатам анализов доктор сможет составить эффективный план лечения. Поэтому, здесь не может быть и речи о том, как вылечить воспаление самостоятельно в домашних условиях, не обращаясь к врачу. Но поспособствовать остановке развития процесса, уменьшить проявления симптоматики и ускорить процесс выздоровления можно. Если придерживаться важных правил
Важно воздержание от полового контакта до полного излечения
Это необходимо:
- во-первых, чтобы не дать распространиться инфекции восходящим путем по организму
- исключить раздражающее воздействие на шейку
- во-вторых, не инфицировать полового партнера
- не пользоваться потенциальными раздражителями влагалища: тампонами, лосьонами, дезодорирующими средствами, механическими контрацептивами
Необходимо использование удобного нижнего белья из натуральных тканей.
Любое синтетическое белье способствует скоплению лишней влаге в интимной зоне и вызывает раздражающий эффект. Кроме обязательной медикаментозной терапии, которую должен назначить гинеколог, лечение можно проводить народными средствами. Народные средства от половых инфекций также подбираются в зависимости от возбудителя и формы протекания процесса.
- Для местной терапии применяются спринцевания, приготовленные на основе настоек из цветков календулы, листьев эвкалипта, хлорофиллипта.
- Для приема внутрь готовят отвары на паровой бане из: березовых почек, цветков пижмы, листьев шалфея, можжевелловых ягод, листьев эвкалипта, травы тысячелистника.
- Добавив в отвар спиртовую настойку его можно применять местно.
- При воспалении, вызванном герпетической инфекцией, используют: ягоды можжевельника, листья малины, полыни, чабрец, мяту, траву адониса.
- При отсутствии эрозии помогают тампоны, смоченные в соке чеснока, смешанным с медом и яблочным уксусом.
- Внутрь и для спринцеваний можно использовать сок алоэ.
- При кандидозном поражении лечение проводят маслом чайного дерева. Его применяют местно в виде пропитанных маслом тампонов, ванночек и спринцеваний. Также эффективно будет спринцевание с раствором борной кислоты.
Отзывы женщин, которые попробовали совмещать народное лечение с медикаментозным, большей частью положительные. Но только, если их использовать с разрешения гинеколога.
Причины возникновения цервицита
Цервицит — воспалительный процесс, затрагивающий шейку матки. Если воспаление развивается на слизистой оболочке влагалищной части шейки матки, речь будет идти об экзоцервиците. Если же воспаление локализируется в цервикальном канале, это эндоцервицит. Шейка матки выполняет барьерную функцию, она препятствует проникновению инфекции в матку и верхние отделы половых путей за счет функционирования узкого цервикального канала, слизистой пробки, защитного секрета. При определенных обстоятельствах случается нарушение такой защитной функции, происходит проникновение чужеродной микрофлоры и развитие воспалительного процесса цервицита, разделяющегося на экзо- и эндо- процессы.
Опасность заболевания заключается в достаточно глубокой локализации воспалительного процесса, часто имеющего инфекционную природу, а это означает высокий риск распространения воспаления и на слизистую оболочку самой матки, что представляет собой еще большую неприятность.
К причинам возникновения цервицита относят:
- бактериальный агент — преимущественно трихомонады, гонококки, хламидии, микоплазму;
- вирусный агент — вирус герпеса (второго типа) или вирус папилломы человека (ВПЧ);
- разрастание условно-патогенной микрофлоры — например, грибков рода Candida или кишечной палочки;
- наличие не леченных воспалений вульвы или влагалища, а также бактериальный вагиноз, а также ЗППП, в т.ч. вызванные ранее перечисленными инфекциями;
- осложнение прочих заболеваний шейки матки, например, эктопия шейки матки;
- механические раздражители — травмы шейки матки, например, вследствие диагностического выскабливания матки, абортов или родов.
Условно-патогенная микрофлора, вызывающая цервицит, попадает в шейку матки контактным путём из прямой кишки либо через кровь и лимфу, специфическая — половым путем. К провоцирующим цервицит факторам относят и рубцовые деформации, злокачественные новообразования, ослабление общего и местного иммунитета, использование контрацептивов, как то установка или удаление внутриматочной спирали. Длительность течения заболевания связана с проникновением микробов в ветвящиеся железы (среди них крипты и каналы) слизистой оболочки канала шейки матки.
Симптомы цервицита не всегда оказываются очевидными для женщины, однако они ощутимы. Клиническая картина цервицита во многом зависит от его формы — острая или хроническая. Острый цервицит более беспокойный:
- слизисто-гнойные выделения из влагалища;
- изредка тянущие боли внизу живота, могут иррадировать в поясницу;
- боль или дискомфорт после полового акта, усиливающиеся выделения;
- мелкие кровоизлияния и изъязвления;
- при гинекологическом осмотре — гиперемия вокруг наружного отверстия цервикального канала и выпячивание гиперемированной слизистой, слизисто-гнойные и гнойные выделения из канала, эрозированная поверхность.
Хронический цервицит представляет собой последствия не леченного острого и проявляется следующим образом:
- воспалительная реакция переходит на соединительнотканные и мышечные элементы;
- выделения становятся мутно-слизистыми, интенсифицируются в первые дни после окончания менструации;
- цервикальный канал подвергается мацерации и вторичному инфицированию, вероятно отторжение эпителия;
- происходит частичное замещение цилиндрического эпителия плоским в местах отторжения, вероятна метаплазия эпителия;
- шейка матки уплотняется и гипертрофируется;
- вероятно возникновение инфильтратов, а впоследствии гиперпластических и дистрофических изменений;
- возникновение псевдоэрозий замещается образованием кист.
Гистологическое обследование на предмет цервицита покажет следующие признаки:
- гиперемия слизистой оболочки;
- отечность слизистой оболочки;
- шелушение и слущивание верхнего эпителия;
- появление инфильтратов в подэпителиальном слое и строме;
- вероятно образование перигландулярных абсцессов.
Процесс проведения процедуры
Операция по расширению и восстановлению проходимости канала шейки матки схожа по технике с выскабливанием и гистероскопией. Так как манипуляции проходят под общим наркозом, болезненных ощущений нет. Для их выполнения используется специальный инструмент – бужи Гегара и расширители разного диаметра. Отсюда и пошло название «бужирование».
Чаще всего операция проходит в кабинете гинеколога. Пациентка принимает удобное положение в кресле, после чего ее подключают к системе. После поступления лекарства в организм наступает медикаментозный сон.
Наружные половые органы обмывают и обрабатывают антисептиком. Для лучшей визуализации во время восстановления канала вставляется расширитель во влагалище.
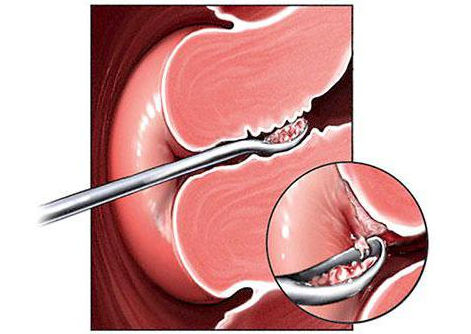 Далее врач фиксирует шейку матки при помощи держателя и постепенно вставляет бужи, расширяющие цервикальный канал. Вначале для расхождения спаек берут маленький буж, оставляют его ненадолго и меняют на более широкий по диаметру. Самый большой инструмент оставляют на несколько минут для закрепления эффекта. Постепенное растягивание канала необходимо, чтобы снизить риск травмирования в ходе его восстановления.
Далее врач фиксирует шейку матки при помощи держателя и постепенно вставляет бужи, расширяющие цервикальный канал. Вначале для расхождения спаек берут маленький буж, оставляют его ненадолго и меняют на более широкий по диаметру. Самый большой инструмент оставляют на несколько минут для закрепления эффекта. Постепенное растягивание канала необходимо, чтобы снизить риск травмирования в ходе его восстановления.
Если атрезия была вызвана гнойным процессом, врач сделает чистку (выскабливание). Обнаруженный у пациентки во время операции у пациентки полип будет удален.
Операция идет около 30 минут. При возникших осложнениях пациентку могут госпитализировать на несколько дней. Всем пациентам назначают антибактериальный курс и противогрибковые препараты.
Цервицит при беременности
Цервицит при беременности является одной из опасных патологий. Так как может оказывать негативное влияние не только на ее протекание, но и иметь неприятные последствия для развивающегося плода.
Причиной развития воспалительного процесса у беременных могут служить следующие факторы:
- инфицирование половых путей
- снижение иммунного статуса во время вынашивания ребенка
Инфицирование может быть связано с:
- половым контактом с больным или носителем инфекции
- воспалением гениталий
- сдвигу кислотности вагины
- наличием хронических заболеваний, способствующих ослаблению иммунитета
Симптоматика заболевания у беременной женщины сходна с обычными признаками заболевания:
- наличие обильных выделений гнойного характера
- болезненные ощущения при мочеиспускании
- дискомфорт в области гениталий, связанный с ощущением зуда и жжения
- при наличии половой инфекции, признаки могут быть более или менее выраженными, в зависимости от возбудителя
- при ВПЧ-инфицировании на шейке образуются кондиломы
- при герпесе слизистая приобретает рыхлость и происходит эрозирование поверхности шейки
Для подтверждения диагноза проводится:
- бакпосев мазка цервикального канала
- исследуется моча на наличие признаков воспаления
- осмотр в зеркалах и кольпоскопия шейки
На вопрос, опасен ли цервицит для беременной и плода, ответ однозначен.
Важно вовремя начать лечение хронической формы заболевания, чтобы исключить возможность инфицирования младенца при прохождении по родовым путям. Если этого не сделать, то после родов возможно развитие у новорожденного пневмонии (при хламидиозе), что в дальнейшем скажется на отставании ребенка в развитии.
При проникновении возбудителей через цервикальный канал к развивающемуся плоду, инфицирование может способствовать развитию аномалий.. При ранних сроках беременности назначаются только местные препараты, чтобы снизить тератогенное воздействие средств
Женщине назначают свечи с противовоспалительным действием
При ранних сроках беременности назначаются только местные препараты, чтобы снизить тератогенное воздействие средств. Женщине назначают свечи с противовоспалительным действием.
Воспалительный процесс цервикального канала оказывает негативное воздействие не только на протекание этого важного этапа в жизни женщины. Но и может вызвать внутриутробную патологию плода
Поэтому начинать лечение необходимо, как можно раньше.
Среди последствий, которые может спровоцировать заболевание:
- замирание беременности
- выкидыш в ранние сроки
- гипертонус матки
- кровотечение в период второго триместра
Возникает вопрос: можно ли рожать, если у женщины обнаружен цервицит? Так как патология оказывает влияние на беременность, то способна вызывать осложнения в послеродовом периоде. Их возникновение находится в прямой зависимости от состояния иммунитета.
- Условно-патогенная флора и грибки практически не оказывают негативных последствий.
- При наличии простейших – имеется высокий риск родить ребенка с врожденными аномалиями развития органов. Высокий риск мертворождения и летального исхода младенца в первые месяцы жизни.
- При гонококковой инфекции высок риск инфицирования вышележащих отделов матки и развития спаечного процесса в маточных трубах.
Что чувствует женщина при сужении цервикального канала
Симптомы зависят от степени развития патологии.
Начальная стадия не проявляет себя никак. Как только просвет шейки перекрывается на 30-50%, начинаются проблемы с менструацией, вызванные задержкой крови в матке: месячные сбиваются с графика, сильно болит живот. Загрубление тканей шейки дает дискомфорт и боль во время полового акта.
При дальнейшем сужении присоединяются хроническое воспаление матки, бесплодие. А если беременность наступила из-за потери тканями эластичности, возможен выкидыш либо тяжелые разрывы шейки при родах.
Полная непроходимость шейки вызывает скопление крови в маточной полости (гематометру), орган буквально раздувается. Женщина постоянно испытывает боль в животе, вызванную давлением матки на внутренние органы. Возникает задержка газов, мочи и кала.
Если лечение не начато, происходит заброс скопившейся менструальной крови в малый таз, нагноение содержимого матки и брюшины. Эти осложнения опасны для жизни. Гной вызывает отравление организма: лихорадку, нестерпимую боль, сердцебиение, озноб, тошноту и рвоту. Без лечения прогноз неутешительный, а в случае выздоровления репродуктивную функцию женщины восстановить сложно или невозможно.
Стоимость лечения полипов эндометрия
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Обычная цена | Цена со скидкой 30% |
| Удаление полипа эндометрия | 46 200 руб. | 32 340 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Возможные последствия
Для пациенток, перенесших бужирование, характерны небольшие кровянистые выделения и тянущие ощущения в области матки и живота. Особенно если проводилось выскабливание эндометрия.
Что должно насторожить:
- Обильные выделения, которые не прекращаются и заполняют гигиеническую прокладку за час, должны стать сигналом немедленного обращения в клинику. Кровь из влагалища не должна вытекать струей, каплями или сгустками. Все это является ненормальной реакцией организма.
- Насторожить могут также любое повышение температуры или сильные болевые ощущения.
- Неприятный запах из влагалища, сопровождающийся гнойными выделениями.
Не нужно давать осложнениям развиться еще больше. Тревожные признаки говорят о разрыве шейки матки, инфицировании или о появлении ложного хода в канале. Симптомы проходят на 3-6 день после процедуры.
Необходимо воздержаться от половых контактов в течение месяца. Если сексуальный акт произойдет раньше, это станет причиной заражения инфекциями.
Иногда случаются рецидивы, и женщине приходится вновь проходить операцию. После трехкратного обращения в клинику и попыток расширения цервикального канала рекомендуется установка специального клапана.
Слишком низкая цена на бужирование цервикального канала настораживает. Стоить такая операция будет от 1000 рублей. За детальной информацией можно обратиться в выбранную клинику.
Вопросы пациентов
Прекратила прием Новинет с января 2011, но до сих пор не могу забеременеть
Виктория Л.
Добрый день. Я более 5 лет принимала ОК «Новинет». Прекратила прием с января 2011. Цикл восстановился к апрелю, графики и т.п. были просто идеальны. В июне стрессовая ситуация и до октября 2011 цикл восстанавливался снова. С тех пор все регулярно, делала 2 раза УЗИ органов малого таза, 1 узи до овуляции, 2-е после О, желтое тало было. Но до сих пор не могу забеременеть. Хотела сделать ГСГ. В консультации сказали, что ПОКАЗАНИЙ НЕТ. У мужа ребенок от первого брака, 4 года. Я сдавала скрининг гормонов — тоже все в норме. Муж утверждает, что проблема во мне… Есть ли смысл сначала пройти обследование мне, а потом ему, если у меня не будет обнаружено причины бесплодия? Или же уговаривать его (он сопротивляется процедуре спермограммы) все делать вместе? Заранее спасибо!!!
Ответ
Виктория, если по УЗИ у Вас отмечали наличие овуляции, то дело не в гормональном нарушении. Причин бесплодия очень много, и Вас должен проконсультировать квалифицированный доктор, занимающийся проблемами бесплодия. Возможно, у Вас малые формы эндометриоза, спаечный процесс и т.д. ГСГ делать нецелесообразно, т.к. это малоинформативный метод (бывают ложноотрицательные результаты). От ГСГ давно отказались в Европе и США. Если муж не делал спермограмму, обязательно убедите его, что этот анализ необходим, т.к. Вам скорее всего придется пройти серьезные обследования. Вы можете записаться на консультацию в наш центр, к директору центра Кузнецовой Татьяне Владимировне, занимающейся бесплодием более 35 лет.
Не могу забеременеть уже 13 лет
Алтынай
Здравствуйте, не могу забеременеть уже 13 лет, я замужем. От лечения результатов не было. Что мне делать дальше?
Ответ
Уважаемая Алтынай, 13 лет — очень длительный срок, видимо, Вы наблюдались у врачей, не вполне компетентных в вопросах лечения бесплодия. Приглашаем Вас в наш Центр на консультацию к Татьяне Владимировне Кузнецовой, ведущему специалисту в России по проблемам бесплодия. Она оценит, правильным ли было лечение, и назначит курс необходимых исследований и процедур. При себе необходимо иметь результаты всех анализов.
Часто задаваемые вопросы
- Когда ставят диагноз бесплодие?
-
Для начала нужно понять, что такое бесплодие, и когда пара получает этот диагноз. Бесплодными считаются партнеры репродуктивного возраста, которые ведут регулярную сексуальную жизнь, не используя средств контрацепции. Если за год паре не удается забеременеть, у нее есть веский повод обратиться к специалисту.
Диагноз бесплодие подтверждают такие анализы, как спермограмма, УЗИ, исследование уровня гормонов, мазки, гистологическое и эндоскопическое обследование.
- Как определить бесплодие у женщин?
-
Ответ на вопрос, как можно определить бесплодие у девушки или женщины, очень прост: посетите консультацию акушера-гинеколога. Врач соберет анамнез, проведет гинекологический смотр, возьмет необходимые анализы. Возможно, уже этого будет достаточно, чтобы диагностировать бесплодие. В противном случае специалист назначит другие виды исследований, призванные выявить ту или иную форму бесплодия.
- Как определить форму бесплодия?
-
При определении типа бесплодия говорят также о первичном и вторичном бесплодии. В случае первичного бесплодия нарушение репродуктивной функции у женщины фиксируется впервые, а мужчина не имеет и не имел способности к оплодотворению. Вторичное бесплодие диагностируется, когда у женщины была хотя бы одна беременность вне зависимости от партнера и результата завершения данной беременности. Если речь идет о мужском бесплодии, то ранее от данного мужчины была зафиксирована беременность, но теперь его репродуктивная функция утрачена в силу той или иной причины.
- Можно ли зачать ребенка при мужском бесплодии?
-
При квалифицированном лечении многие пары даже с тяжелыми формами бесплодия у мужчин могут зачать ребенка. Поэтому не следует воспринимать диагноз мужское бесплодие как конец всех надежд о желанной беременности. На данный момент более 40% бесплодных супружеских пар, соблюдавших рекомендации своего врача и прошедших лечение, смогли забеременеть. Тем, для кого естественное зачатие невозможно, всегда можно предложить альтернативный метод оплодотворения. Когда имеет место мужской фактор бесплодия, ЭКО, внутриматочная инсеминация довольно эффективны.
Как реагировать на диагноз бесплодие?
Женщины склонны эмоционально реагировать, когда им ставят диагноз бесплодие. Их можно понять, однако бесплодие – это не приговор и не полное отрицание возможности иметь детей. Это особое состояние, которое может быть даже у здоровых женщин
Важно осознать, что женское бесплодие в огромном количестве случаев можно вылечить – для этого разработано множество способов диагностики и методов лечения – как консервативных, так и хирургических.
Эрозия шейки матки после родов
Эрозия представляет собой характерное красное пятно на влагалищной части шеечного канала. Оно может быть представлено как небольшой ранкой, появившейся вследствие механических повреждений (истинная эрозия) или воспалительных процессов, так и характерными перемещениями цилиндрического эпителиями, являющимися физиологической нормой для некоторых женщин в определенном возрасте или из-за гормональных нарушений.
Симптомы эрозии шейки матки после родов
Обнаружить эктопию можно только во время планового осмотра у гинеколога и проведения кольпоскопии, поэтому молодая мать не должна пренебрегать посещением врача. Это обусловлено изменением гормонального фона, которое наблюдается после родов, а также возможностью получения микротравм во время прохождения малыша по родовым путям.
Это крайне важно, так как часто эрозия впервые появляется именно после рождения ребенка.
Причины эрозии шейки матки после родов
Среди наиболее актуальных предпосылок к развитию эрозии называют:
- изменения гормонального фона, вызванные беременностью и родами;
- ослабление местного и общего иммунитета;
- механическое раздражение, обусловленное прохождением плода по родовым путям;
- неправильное наложение швов на места разрывов.
Признаки и симптомы эрозии шейки матки после родов
Чаще всего эрозия шейки матки протекает бессимптомно. Обнаружить ее можно во время планового осмотра у акушера-гинеколога с применением кольпоскопии. Если же к эктопии присоединяется воспалительный процесс, могут наблюдаться боли при половом акте, а также кровянистые выделения из половых путей после контакта.
Чем опасна эрозия шейки матки после родов?
Эктопия считается нормальным физиологически обусловленным состоянием, представленным характерным расположением цилиндрического эпителия на влагалищной поверхности шеечного канала. Если эктопия не сопровождается ярко выраженными симптомами, рекомендовано контрольное обследование минимум раз в полгода с целью раннего обнаружения возможных осложнений. При этом хирургическое лечение не проводится. Также желательно каждые шесть месяцев проводить мазок по Папаниколау на онкоцитологию.
Опасность заключается в трансформиции в дисплазию (предрак) и рак шейки матки при травматизации и присоединении онкотипов ВПЧ (HPV — Human Papillomavirus). Их появление может стать причиной проблем в случае повторной беременности.
Проходит ли эрозия шейки матки после родов?
Если эктопия была диагностирована во время беременности, есть шанс ее самостоятельного исчезновения после рождения ребенка по мере нормализации гормонального фона и инволюции. Если же эрозия прогрессирует, потребуется лечение шейки матки после родов с использованием методов крио-, радио-, электрохирургии, лазерной деструкции, химической или диатермокоагуляции.
Признаки и симптомы цервикального фактора бесплодия
Диагноз «бесплодие шейки матки» ставится только на основании результатов комплексной диагностики, при этом, определяя перечень анализов и обследований, врач обращает внимание на косвенные признаки инфертильности:
- отсутствие беременности в течение 1 года регулярной половой жизни;
- наличие хронических форм половых инфекций, воспаления, врождённых патологий, например, короткой шейки матки;
- отклонения в периодичности и объёме менструальных выделений.
Внешние симптомы шеечного бесплодия
На гинекологическом осмотре определяются внешние симптомы цервикального бесплодия:
- сужение канала (в норме имеет размеры 8 мм в ширину и 3 см в длину);
- активный воспалительный процесс;
- недостаточный объём секреторной слизи.
Симптомы иммунологической несовместимости
Иммунологическую реакцию помогает определить посткоитальный тест. Цервикальную слизь собирают в промежутке до 24 часов после полового акта и исследуют «in vivo» и «in vitro»: оценивают характер взаимодействия клеток секрета и сперматозоидов. Проба Курцрока-Миллера – «in vitro» – проводится на стекле. Отрицательный результат, то есть гибель сперматозоидов в цервикальной слизи, трактуется как шеечный фактор бесплодия.
Послеродовые выделения дома
Хорошо, если послеродовые выделения продолжаются 6-8 недель (именно столько времени требуется для обратного развития матки после беременности и родов). Общее их количество за это время составляет 500-1500 мл.
В первую неделю после родов выделения сравнимы с обычными месячными, только они более обильны и могут содержать сгустки. С каждым днем количество выделений уменьшается. Постепенно они приобретают желтовато-белый цвет из-за большого количества слизи, могут быть с примесью крови. Приблизительно к 4-й неделе наблюдаются скудные, “мажущие” выделения, а к концу 6-8-й недели они уже такие же, как и до беременности.
У женщин, кормящих грудью, послеродовые выделения прекращаются быстрее, так как быстрее проходит весь процесс обратного развития матки. В первое время могут быть схваткообразные боли внизу живота при кормлении, но в течение нескольких дней они проходят.
У женщин, перенесших операцию кесарева сечения, все происходит медленнее, так как, из-за наличия шва на матке, она сокращается хуже.
Правила гигиены в послеродовый период. Соблюдение простых правил гигиены поможет избежать инфекционных осложнений. С первых же дней послеродового периода в лохиях обнаруживается разнообразная микробная флора, которая, размножаясь, может вызывать воспалительный процесс
Поэтому важно, чтобы лохии не задерживались в полости матки и во влагалище
В течение всего периода, пока продолжаются выделения, нужно использовать прокладки или подкладные пеленки. Прокладки необходимо менять не реже чем каждые 3 часа. Лучше использовать прокладки с мягкой поверхностью, чем с поверхностью “сеточка”, потому что на них лучше видно характер выделений. Не рекомендуются прокладки с ароматизаторами — при их использовании повышается риск появления аллергических реакций. Пока вы лежите, лучше использовать подкладные пеленки, чтобы не препятствовать выделению лохий. Можно подложить пеленку, чтобы выделения свободно выходили, но не пачкали белье. Тампоны использовать нельзя, так как они препятствуют удалению выделений из влагалища, вместо этого впитывая их, что может стать причиной размножения микроорганизмов и спровоцировать развитие воспалительного процесса.
Несколько раз в день нужно подмываться (после каждого посещения туалета), Ежедневно нужно принимать душ. Половые органы нужно мыть снаружи, но не внутри, в направлении спереди назад, Спринцеваться нельзя, потому что таким образом можно занести инфекцию. Из этих же соображений не рекомендуется принимать ванну.
При больших физических нагрузках объем выделений может увеличиться, поэтому не поднимайте ничего тяжелого.
За медицинской помощью следует обратиться в следующих случаях:
- Выделения приобрели неприятный, резкий запах, гнойный характер. Все это свидетельствует о развитии инфекционного процесса в матке — эндометрита. Чаще всего эндометрит сопровождается также болями внизу живота и повышением температуры,
- Появились обильные кровяные выделения после того, как их количество уже стало уменьшаться либо кровяные выделения долго не прекращаются. Это может быть симптомом того, что в матке остались не удаленные части последа, которые мешают ее нормальному сокращению,
- Появление творожистых выделений свидетельствует о развитии дрожжевого кольпита (молочницы), При этом может появиться также зуд во влагалище, на наружных половых органах иногда возникает покраснение. Риск этого осложнения повышается при приеме антибиотиков,
- Послеродовые выделения резко прекратились. После операции кесарева сечения осложнения бывают чаще, чем после естественных родов.
- При сильном кровотечении (несколько прокладок в течение часа) необходимо вызывать “скорую помощь”, а не идти к врачу самостоятельно.
Самостоятельно вышеуказанные осложнения не проходят. Необходима адекватная терапия, начать которую нужно как можно раньше. В некоторых случаях требуется лечение в условиях стационара.
При возникновении осложнений после родов женщина может обратиться не только в женскую консультацию, но и (в любом случае, в любое время суток) в родильный дом, где проходили роды. Это правило действует в течение 40 дней после родов.









