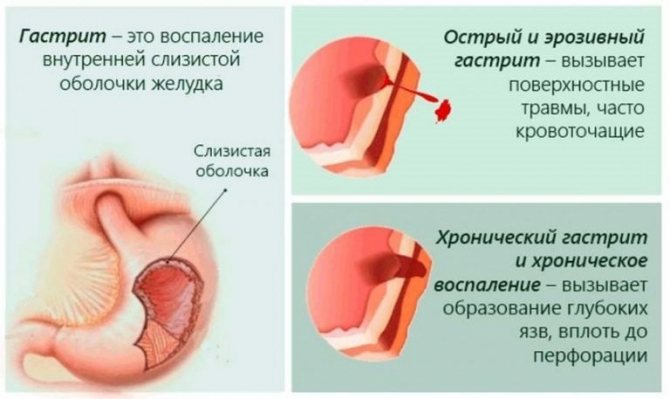
Язвенная болезнь желудка и 12-перстной кишки
Содержание:
Полиомиелит
Полиомиелит или детский спинномозговой паралич является острым вирусным инфекционным заболеванием нервной системы, которое начинается с общих симптомов таких как высокая температура, головная боль, тошнота, усталость, боль и спазмы в мышцах, за которыми иногда следует более серьезный и постоянный паралич мышц одной или больше конечностей, горла или груди. Больше половины всех случаев полиомиелита встречаются у детей до 5 лет. Паралич, который так часто ассоциируется с болезнью, на самом деле поражает меньше одного процента людей, зараженных вирусом полиомиелита.
Только у 5-10 процентов инфицированных людей проявляются вышеупомянутые общие симптомы, и более чем у 90 процентов людей нет никаких признаков заболевания. Для тех, кто заразился полиовирусом, лечения не существует. С середины 20 века каждый год от этого заболевания страдали сотни тысяч детей. Начиная с 1960 годов благодаря широкому распространению вакцины от полиомиелита, полиомиелит был устранен в большинстве стран мира и сейчас является эндемичным только в нескольких странах Африки и Южной Азии. Каждый год около 1000-2000 детей остаются парализованными от полиомиелита.
Нечувствительность к боли
Ещё одно редкое генетическое заболевание, выражающееся в абсолютной или частичной нечувствительности к боли, зарегистрировано у нескольких сотен человек по всему земному шару. Как правило, впервые патология проявляет себя у детей, не достигших двухлетнего возраста. У части пациентов феномен может исчезнуть или редуцироваться по мере взросления, но есть случаи, когда симптоматика полностью сохраняется и у взрослых.
Самый известный случай врождённой анальгии описан у братьев Пит из США. С детства они не чувствовали боли, что было сопряжено с постоянными опасностями, возникающими во время травм. При переломах, болезнях дети не чувствовали сигналов, исходящих из организма, потому что их попросту не было. Стив рассказывает, что с таким диагнозом очень тяжело и опасно жить, потому что часто не удаётся вовремя распознать и вылечить опасную болезнь: она развивается, прогрессирует, а боли нет. Брат Стива, к сожалению, не выдержал тягот такого существования. Когда врачи ему сказали, что скоро он не сможет ходить, он покончил жизнь самоубийством.
Причины заболевания
По статистике, данным синдромом чаще страдают представители сильного пола, болезнь Рейтера у мужчин (в основном в возрасте 20-40 лет) встречается в 80% случаев. Намного реже развивается болезнь Рейтера у женщин, в единичных случаях заражаются дети.
Предполагается, что один из основных факторов заболевания — инфекции, передающиеся половым путём. Чаще всего возбудителем является хламидия — микроорганизм размером 250-300 нм, который может длительное время существовать в теле человека. В угрожающей для жизни микроорганизма ситуации хламидии могут превращаться в L-форму, которая более устойчива к внешнему воздействию и обладает способностью к длительному паразитированию. Все это способствует хроническому течению болезни.
Предшествовать болезни Рейтера может также острая кишечная инфекция, например сальмонеллез или дизентерия. Известны случаи болезни Рейтера, вызванной патогенной флорой, попавшей в организм человека в ходе приёма пищи или респираторным путём.
Большую роль в развитии синдрома Рейтера играет наследственная предрасположенность. Неправильная активность иммунитета передается от родителей. При соответствующих, неблагоприятных условиях иммунитет начинает направлять свои силы на клетки собственного организма.
В связи с этим обычно разделяют случаи развития болезни вследствие половой инфекции и после перенесённого пациентом инфекционного энтероколита.
Болезнь Куру
Экзотическая болезнь Куру привела к летальному исходу многих представителей племени форе из Новой Гвинеи. Лекарств от неё нет, и человек умирает в течение года от мучительных неврологических симптомов. Вначале появляется ужасная головная боль, затем начинает катастрофически снижаться иммунитет. Кульминация развития заболевания проявляется в поражениях нервных клеток, ответственных за координацию конечностей. Пациент теряет контроль над своими движениями, не может ходить, обслуживать себя, постоянно впадает в состояние дрожи. Смерть наступает от осложнений в виде остановки сердца, дыхательной недостаточности или генерализованного воспаления лёгких.
При вскрытии таких пациентов выяснилось, что их мозговая ткань превращалась в субстанцию, похожую на губку. Оказалось, что племя форе практиковало ритуальный каннибализм в виде поедания мозга своих соплеменников после смерти. Со временем аборигенов удалось от этого отучить, и болезнь постепенно исчезла, поскольку её причина заключалась в действии на организм редкого токсичного белка, содержащегося в мозговых структурах умерших людей.
Геморрагическая лихорадка Эбола
Эбола — это вирус семейства филовирусов, который вызывает тяжелую и часто смертельную вирусную геморрагическую лихорадку. Вспышки этого заболевания наблюдались у приматов, таких как гориллы и шимпанзе, и у людей. Болезнь характеризуется сильной лихорадкой, сыпью, и обильным кровотечением. У людей, летальность составляет от 50 до 90 процентов.
Название вируса происходит от реки Эбола, находящейся в северном бассейне реки Конго в центральной Африке, где он впервые появился в 1976 году. В тот год вспышки заболевания в Заире и в Судане привели к сотням смертей. Вирус Эбола тесно связан с вирусом Марбург, который был открыт в 1967 году, и оба эти вируса являются единственными представителями филовирусов, которые вызывают эпидемию у людей.
Геморрагический вирус распространяется через телесные жидкости и так, как у пациентов часто наблюдается рвота кровью, люди которые ухаживают за пациентом, часто подхватывают болезнь.
Обезболивание
В России это очень тяжёлый вопрос, особенно применительно к онкологии. Государство жёстко контролирует выдачу сильных обезболивающих, чтобы ими не могли воспользоваться наркоманы. Из-за этого получить нужные лекарства иногда сложно.
Здесь есть такой момент: болевой синдром наблюдается обычно у пациентов с третьей и четвертой стадией онкопроцесса, которых большая часть государственных учреждений к себе не госпитализирует. Эти пациенты зачастую паллиативные, они нуждаются только лишь в оказании обезболивания и симптоматической терапии, за что ответственны хосписы.
Получается, что в государственных учреждениях наркотические обезболивающие есть, но они не используются широко, потому что большая часть пациентов у них лежит со второй либо третьей стадией онкопроцесса, и там болевой синдром можно купировать комбинацией необязательно наркотических препаратов. В частных клиниках же, куда пациенты с сильными болями обращаются, лицензия на применение наркотических препаратах есть не всегда.
Зачастую, кстати, пациенту можно помочь и лекарствами, которые контролируются не так строго. Обезболивание — это целая наука. Врачи онкологи и врачи паллиативной медицины должны уметь применять мультимодальную анестезию, давать пациентам комбинации ненаркотических и наркотических препаратов. Определенные схемы способны вызвать очень хороший эффект и отодвинуть момент перехода на тяжёлые препараты.
Эти схемы, к сожалению, не везде применяются, зачастую лестница перехода от ненаркотических препаратов к наркотическим на периферии очень короткая. Кеторол, кеторол, 10 кеторолов, потом раз, — и промедол. А на самом деле эту линейку можно очень сильно расширить, добавить много ступенек, по которым онколог может двигаться, оставляя потенциальный арсенал пациенту.
Методы диагностики заболеваний щитовидной железы
При подозрении на нарушения функции щитовидной железы проводится комплекс диагностических процедур, который включает в себя, кроме осмотра врачом-эндокринологом, ряд лабораторных и инструментальных исследований. Конкретный перечень исследований определяет лечащий врач.
Общий анализ крови
Общий анализ крови относится к исследованиям обязательного диагностического минимума, которые назначаются практически при любом заболевании. Общий анализ крови поможет врачу оценить влияние заболевания щитовидной железы на общее состояние организма.
Общий анализ мочи
Общий анализ мочи, так же как и клинический анализ крови, относится к исследованиям обязательного диагностического минимума.
Биохимический анализ крови
Целью биохимического анализа крови является выявление изменений в органов и тканях, которые могут сопутствовать заболеванию щитовидной железы. Оцениваются такие показатели, как общий белок, мочевина, холестерин, билирубин, ферменты печени, креатинин.
Анализ крови на гормоны
Анализ крови на гормоны является одним из основных методов диагностики заболеваний щитовидной железы. Прежде всего, оцениваются такие показатели, как Т4 (тироксин) свободный, антитела к тиреоглобулину (АТ-ТГ), ТТГ (тиреотропный гормон). Эти три анализа составляют скрининговое исследование, которое выявляет патологию щитовидной железы. Развернутое исследование помимо названных включает в себя и другие показатели.
Анализ на маркеры аутоиммунных заболеваний
Анализ крови на маркеры аутоиммунных заболеваний щитовидной железы, прежде всего, включает такие показатели, как антитела к тиреоглобулину (anti-Tg) и антитела к тиреопероксидазе (anti-TPO).
УЗИ щитовидной железы
УЗИ щитовидной железы позволяет определить размер железы, а также наличие в ней узлов.
Радиотермометрия
Радиотермометрия позволяет обнаружить области с повышенной температурой в щитовидной железе. Более высокие температурные значения указывают на повышенную интенсивность обменных процессов, что характерно для злокачественных новообразований.
Другие инструментальные исследования
В случае неясной клинической картины могут быть назначены дополнительные исследования щитовидной железы – компьютерная томография (МСКТ), МРТ, сцинтиграфия.
Пункция щитовидной железы
Проводится пункция щитовидной железы, полученный материал исследуется под микроскопом, что позволяет изучить изменения в ткани железы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
10. Простуда
Простуда — это острое вирусное заболевание, которое начинается в верхних дыхательных путях, иногда распространяется на нижние отделы и может вызвать вторичные инфекции в глазах или среднем ухе. Простуду могут вызвать более 100 вирусов, включая вирус парагриппа, гриппа, респираторный синцитиальный вирус, реовирусы и другие. Однако самой частой причиной считаются риновирусы.
Термин простуда ассоциируется с ощущением холода или воздействием холодной окружающей среды. Изначально считалось, что простуду вызывает переохлаждение, но исследования показали, что это не так. Простуду подхватывают при контакте с инфицированными людьми, а не от холода, охлажденных мокрых ног или сквозняков.
Люди могут быть носителями вируса и не испытывать симптомы. Инкубационный период обычно короткий, составляя от одного до четырех дней. Вирусы, начинают распространяться от инфицированного человека до того, как появятся симптомы и распространение достигает пика во время симптоматической фазы.
Существует такое разнообразие вирусов, взывающих простуду, что человек практически не может выработать иммунитет к простуде. На сегодняшний день не существует лекарств, которые бы существенно сократили продолжительность болезни, а большая часть лечения направлена на то, чтобы смягчить симптомы.
Классификация особо опасных инфекций
СПИД (ВИЧ)
СПИД или синдром приобретенного иммунодефицита является передаваемой болезнью иммунной системы, которая вызвана ВИЧ (вирусом иммунодефицита). ВИЧ атакует медленно, разрушая иммунную систему, защитную систему организма против инфекций, что делает человека восприимчивым различным инфекциям и определенным злокачественным новообразованиям, что, в конце концов, ведет к смерти. СПИД — это конечная стадия ВИЧ инфекции, во время которой возникают смертельные инфекции и опухоли.
ВИЧ/СПИД распространился в 1980-х годах, особенно в Африке, откуда по предположениям он взял свое начало. Распространению способствовало несколько факторов, включая рост урбанизации, и дальних путешествий в Африку, международные переезды, изменение сексуальной морали и внутривенное употребление наркотиков.
Согласно отчету ООН за 2006 год по ВИЧ/СПИД, около 39,5 миллиона людей живут с ВИЧ, около 5 миллионов людей заражаются ежегодно и около 3 миллионов умирают от СПИДа ежегодно.
5. Болезнь Кройтфельдта-Якоба
Болезнь Кройтфельдта-Якоба является редким фатальным дегенеративным заболеванием центральной нервной системы. Она встречается во всем мире и проявляется с вероятностью один случай на миллион, при этом среди определенных групп населения, таких как ливийские евреи, уровень заболеваемости несколько выше.
Заболевание чаще всего встречается среди взрослого населения в возрасте от 40 до 70 лет, хотя были и случаи среди молодых людей. И мужчины и женщины страдают от него в равной степени.
Начало заболевания, как правило, характеризуется неясными психиатрическими и поведенческими изменениями, за которыми следует прогрессивная деменция, сопровождающаяся нарушением зрения и непроизвольными движениями. От болезни не существует лечения, и она, как правило, имеет фатальный исход в течение года от начала симптомов.
Впервые болезнь была описана в 1920 году немецким неврологом Ганцом Герхардом Кройтфельдом и Альфонсом Якобом. Болезнь Кройтфельдта-Якоба схожа с другими нейродегенеративными заболеваниями, такими как куру, которое встречается среди людей, и почесуха, встречающееся среди овец. Все три заболевания являются типами передающейся губчатой энцефалопатии из-за характерной губчатой структуры нейронного разрушения, при котором ткани мозга будто наполнены дырами.
Синдром чужой руки
Рассказ об этом синдроме вполне может лечь в основу фильма ужасов, правда, для некоторых людей эта странная болезнь – ежедневная реальность. Фраза о том, что правая рука не ведает, что делает левая, теряет всякий переносный смысл и воспринимается буквально, когда речь идет о людях с этим странным расстройством.
Синдром чужой руки – это сложное психоневрологическое заболевание, при котором рука больного, как бы странно это не звучало, ведет себя независимо от его намерений. Со стороны такой человек может казаться одержимым. Его больная рука может самовольно копировать движения здоровой конечности или демонстрировать непонятные жесты. Но это еще не самая большая опасность от «руки-анархиста». В некоторых случаях она может бить, душить человека, в том числе и «хозяина», и при этом контролировать действия конечности невозможно.
Это расстройство впервые было описано в начале ХХ века немецким неврологом Гольдштейном. Оно может быть «побочным эффектом» травм головы или неудачной хирургической операции на головном мозге, в результате которых были повреждены мозолистое тело, лобный отдел или таламус мозга. В результате таких повреждений одна рука человека будто бы выбивается из-под контроля центральной нервной системы. Кроме того, синдром чужой руки может проявиться как осложнение инсульта, болезни Альцгеймера или опухоли в мозге.
Тяжелая депрессия причины
Тяжелая депрессия обычно наступает по двум причинам: психологическим и физиологическим.
По психологическим причинам депрессия может развиться в результате стресса или какой-либо, травмирующей психику, ситуации. Это может быть смерть кого-нибудь из близких или родственников, физическое или моральное насилие, страшная катастрофа, участником которой стал человек и мн.др. Обычно по прошествии двух месяцев депрессивное состояние может пройти, но без надлежащей помощи оно затягивается и тут уже может развиться тяжелая депрессия.
Ряд, казалось бы, незначительных неприятных жизненных ситуаций, присутствующих в жизни человека достаточно долго, может стать источником постоянного стресса. Недостаток материальных средств; работа, которая не приносит радости; вынужденное проживание с неприятными людьми; ухудшение качества жизни по причине какого-либо хронического заболевания — все это можно отнести к постоянной стрессовой ситуации.
Тяжелая депрессия может развиться из-за фрустрации — это состояние, при котором человек постоянно ощущает, что его желания неисполнимы.
Экзистенциальный кризис — одновременно может выступать как причиной, так и проявлением депрессии. Выражается в утрате жизненных целей, ощущении бессмысленности существования, дисбалансе гармонии.
У физиологических причин депрессивного состояния совсем другие корни. Употребление алкоголя и наркотиков, менопауза, нарушения мозгового кровообращения, сильное переутомление, хронические заболевания, отсутствие правильного питания — вот лишь малый перечень физиологических нарушений, которые могут привести к возникновению тяжелой депрессии. Важным является тот факт, что депрессия редко развивается по какой-либо одной причине, часто к этому приводит сразу несколько факторов. И успешное лечение возможно только в том случае, если учитываются все причины возникновения этого психического расстройства.
COVID-19 и его последствия
Что будет с теми, кто переболел ковидом — выздоровел после тяжелой болезни или же перенес инфекцию легко, будут ли у них какие-либо последствия?
Ближайшие «родственники» COVID-19 — атипичная пневмония (SARS-CoV) и ближневосточный респираторный синдром (MERS), также вызываемые коронавирусами, внушали те же опасения. Эти тяжелые болезни, к счастью, не получившие широкого распространения, оставляли после себя стойкие симптомы: хроническую усталость, нарушения сна, когнитивную дисфункцию, депрессию, тревогу, дыхательные и неврологические расстройства.
Вскоре оказалось, что и от COVID-19 не приходится ждать ничего хорошего в плане «долгоиграющих» симптомов и патологических процессов. К июлю 2020 года было опубликовано несколько работ, продемонстрировавших высокую частоту различных симптомов у тех, кто вышел из острого состояния, перестал выделять генетический материал вируса и, казалось бы, должен был выздороветь и вернуться к нормальной жизни.
Многие из перенесших ковид пациентов жаловались на самые различные симптомы: те же усталость и утомляемость, головную боль, бессонницу, боли в мышцах и суставах, одышку, кашель, головокружение, диарею. Достаточно специфические и ставшие характерной меткой ковида потеря и/или извращения обоняния и вкуса также у многих сохранялись достаточно долго или не проходили совсем. Большинство симптомов напоминали те, что были у пациентов в острой фазе болезни и как бы задержались с исчезновением.
Но вскоре стало понятно, что это не просто остаточные явления.
Диагностика
Шизофрения имеет большое разнообразие форм, поэтому очень часто специалисты используют название этого расстройства во множественном числе. Основные симптомы, такие как бред и галлюцинации, могут возникать и при других патологических состояниях
Поэтому при диагностике очень важно дифференцировать шизофрению от других расстройств
Для постановки диагноза врач-психиатр использует такие методы:
1. Клинико-анамнестическое обследование. Это обследование проводится на первом приеме. Врач выслушивает жалобы пациента, осматривает его. Большое значение имеет не только состояние человека в данный момент, но и то, что происходило с ним до наступления болезни.
Несмотря на то, что шизофрения развивается из-за нарушения взаимосвязи между нервными клетками, внешние факторы (беременность матери, травмы, конфликты, стрессы, инфекционные заболевания и т.д.) могут негативно сказываться на протекании болезни и мешать выздоровлению;
2. Патопсихологическое исследование. Эта диагностическая методика включает в себя серию тестов, касающихся эмоциональной и волевой сферы человека. Наиболее известным является тест с чернильными пятнами (тест Роршаха), в ходе которого пациенту предлагаются 10 карточек с цветными и черно-белыми пятнами.
Эффективен при постановке шизофрении и тест Люшера. В его основе учение о том, что восприятие человеком цвета зависит от его психоэмоционального состояния.
Эти и другие методики позволяют оценить «необычность» мышления шизофреника. Дело в том, что мозг здорового и больного человека работает по-разному. Человек, страдающий шизофренией, может увидеть в простом пятне целую историю, тогда как для обычного человека оно так и останется пятном.
В ходе психологического исследования используются сборники вопросов. Например, врач может спросить, что общего у фломастера и сапога. Здорового человека такой вопрос поставит в тупик, но шизофреник выдаст ответ сразу же. Такая креативность в суждениях обусловлена болезнью, а не гениальностью, хотя многих гениальных людей часто называют сумасшедшими;
3. Нейротест и Нейрофизиологическая тест-система (НТС). В условиях лаборатории можно провести анализ капиллярной крови (нейротест), который помогает подтвердить диагноз в сомнительных случаях. Благодаря ему выявляются определенные маркеры воспаления в крови, их количество прямо пропорционально тяжести заболевания пациента.
Нейрофизиологическая тест-система является современной диагностической методикой в психиатрии. В ходе ее проведения оценивается реакция человека на внешние раздражители (свет и звук). При помощи НТС можно точно определить, болен ли человек шизофренией или нет. Использование аппаратов ЭЭГ и МРТ в этих случаях будет бесполезным.
Только после проведения комплексной диагностики, тщательного осмотра и при полном соответствии международным критериям можно диагностировать шизофрению у человека. Во многих случаях для этого требуется проведение консилиума с участием докторов наук и врачей высшей категории.
Что такое ООИ в медицине?
Термином ООИ в медицине обозначают группу инфекционных заболеваний, обладающих высокой степенью заразности. Они быстро появляются и быстро распространяются. За короткое время возбудители способны охватывать большую массу населения. Они всегда протекают в тяжелой форме и с высоким процентом летальных случаев.
Сейчас такое понятие, как «особо опасные инфекции», используется преимущественно в странах СНГ. В западных странах этим термином принято обозначать инфекции, обладающие чрезвычайной опасностью для здоровья людей в международном масштабе. Заболеваемость ими всегда контролируется на уровне системы здравоохранения, что предупреждает завоз возбудителя из других стран.
Особо опасные инфекции – перечень
На сегодня день список особо опасных инфекций, подлежащих постоянному контролю, включает в себя больше 100 заболеваний. При этом для отдельных стран он может отличаться, что обусловлено географией государства и повышенным риском заболевания в районах с низким уровнем гигиены. При этом в каждом государстве существует список карантинных инфекций. При обнаружении даже единичных случаев их развития в государстве вводится карантин, чтобы предупредить распространение инфекции.
Среди особо опасных инфекций, которые подлежат международному контролю:
- сыпной тиф;
- возвратный тиф;
- малярия;
- полиомиелит;
- чума;
- холера;
- геморрагическая лихорадка (Эбола, Ласса, Марбург);
- желтая лихорадка.
- натуральная оспа;
- острый респираторный синдром (SARS, TORS).
Возбудители особо опасных инфекций
Причинами развития инфекционных заболеваний особой опасности являются различные бактериальные микроорганизмы, вирусы. Все возбудители ООИ обладают высокой устойчивостью в условиях окружающей среды, иначе невозможно было бы их распространение на большие территории. Для каждого заболевания характерен свой тип возбудителя. Рассмотрим 5 особо опасных инфекций, которые чаще фиксируются в странах СНГ:
- Чума – особо опасная инфекция, принадлежащая к зоонозам. Источником выступают животные, грызуны (песчанки, суслики), а также больной человек. Возбудитель – чумная палочка.
- Холера – заболевание, поражающее органы желудочно-кишечного тракта, с тяжелым клиническим течением. Возбудителем является холерный вибрион изогнутой формы.
- Сибирская язва – зоонозная инфекция, источником которой являются домашние животные. Возбудитель – бацилла, неподвижная палочка, имеющая споровую форму.
- Натуральная оспа – инфекция вирусной природы. Вызывается вирусом «телец Пашена-Морозова». Источником является заболевший человек.
- Желтая лихорадка – вирусная инфекция, переносчиком которой являются комары. Распространена в странах Африки, но фиксируются и завозные случаи.
Очаги особо опасных инфекций
Особо опасные вирусные инфекции характеризуются способностью к быстрому распространению. В большинстве случаев очагами инфекции становятся сами зараженные люди. Что касается зоонозов, то для данного типа заболевания в качестве очага выступают животные: грызуны, домашний скот (свиньи, лошади, коровы).
Распространять инфекцию в таких случаях могут блохи, которые паразитируют на этих животных. Кроме того, своими испражнениями домашние животные способны заражать растительность, насаждения, которые затем используются человеком в пищу
Для предупреждения распространения важно быстро обнаружить очаг инфекции и провести в нем дезинфекцию
Особенности особо опасных инфекций
Основные проблемы особо опасных инфекций изучаются медиками уже не одно десятилетие. Эти заболевания характеризуются быстрым возникновением и молниеносным распространением. В связи с этим уже при выявлении первого случая болезни требуется провести ряд мероприятий, направленных на пресечение цепочки передачи инфекции от одного человека другому.
Тяжелая клиническая картина, стремительное течение зачастую не оставляют врачам времени для оказания медицинской помощи. В связи с этим особо опасные инфекции характеризуются высокой смертностью
Чтобы ее снизить и своевременно начинать лечение, важно обращать внимание на основные признаки заболевания
Всех — одним махом!
Многие из нас при различных недомоганиях предпочитают не обращаться к врачу, а справиться своими силами или с помощью друзей и подруг. А тот, кто хочет узнать, что с ним, просто не знает, как проверить свои подозрения. Действительно, методов диагностики мочеполовых инфекций настолько много, что запутаться в них немудрено: микроскопический анализ, реакция иммунофлюоресценции (РИФ), иммуноферментный анализ (ИФА), полимеразная цепная реакция, культуральный метод. Исходя из нашего опыта, могу сказать, что одним из самых лучших методов диагностики ИППП является полимеразная цепная реакция (ПЦР). Для анализа достаточно очень небольшого количества материала, результаты готовы уже через 1-2 дня, на основании одного мазка можно провести анализ на множество заболеваний, передающихся половым. К сожалению, этот метод, как впрочем, и остальные, иногда дает ложноположительные результаты, поэтому через месяц после окончания лечения необходимо сделать контрольное исследование. Культуральный метод еще более достоверен, его можно использовать даже для назначения наиболее эффективной антибактериальной терапии, но, к сожалению, он достаточно долог (3-7 дней) и доступен только в специально оборудованных медицинских центрах.
3. Туберкулез: носитель бактерии — каждый третий
tavrijci.org |
Человек, больной туберкулезом
Принято считать, что это — социальная болезнь, поражающая, в основном, неблагополучные слои населения. Однако в современной России туберкулезом болеют и являются бациллоносителями семейные обеспеченные молодые люди. В разных источниках можно встретить информацию, что носителями туберкулезных бактерий является каждый третий житель планеты. Пути заражения туберкулезом весьма разнообразны. Самый распространенный — общение с человеком с открытой формой болезни. Также есть вероятность попадания бактерий через открытые раны и порезы на коже. Возможно заражение при употреблении сырых продуктов. Крайне редко, но встречаются случаи внутриутробного инфицирования. При этом бактерии хорошо приспосабливаются к условиям окружающей среды. способны переносить температуры до — 70 градусов и могут жить на страницах книг или в пыльных помещениях до 6 месяцев. Болезнь устойчива ко многим препаратам, в этом и заключается основная трудность в лечении. До начала 20 века туберкулез был практически неизлечим, и сейчас его лечение может занимать несколько лет и проходит весьма мучительно. Даже в Карелии туберкулез — одна из наиболее часто встречающихся причин инвалидности. В мире 10 млн человек ежегодно заболевают туберкулёзом, и около 2 млн — умирают. Получается, что туберкулез убивает больше людей, чем грипп и малярия вместе взятые.
Неизлечимая болезнь — что дальше?
Болезнь рак или другой страшный диагноз. Кажется, все смыслы нашей жизни, вся наша личность перечеркнута страшной болезнью.
Так ли это? Действительно ли неизлечимая болезнь – это уже конец нашего пути, конец всех трудов и конец возможностей быть полезным людям? Или же опасная болезнь – это очередное (пусть даже и последнее) испытание, посланное нам для чего-то, для нашей пользы?
Жизнь на пороге жизни
Гнездилов Андрей Владимирович, психиатр
Жизнь обязана завершиться естественным образом здесь, иначе она потянет за собой в иной мир шлейф страданий, которые намного тяжелее земных. Конечно, все мы мечтаем о счастье, и когда приходят болезни или горе, то чувствуем себя разочарованными. Но страдания даны нам для возвышения и открытия души.Читать дальше
Смертельная болезнь – наш последний экзамен
Беспалко Виталий , священник
Сразу скажу, я сам боюсь этой смертельной болезни. Боюсь, потому что я несовершенный человек. Но я знаю точно, что неизлечимая болезнь перед смертью нужна. Я убедился в этом на своем опыте. Страшная болезнь последний шанс дает человеку, чтобы очиститься. Читать дальше
В смертельной болезни ты учишься жить
Гурболиков Владимир Александрович,
Встретившись с неизлечимой болезнью, ты начинаешь жить иначе: изменяется круг интересов, круг чтения, ты начинаешь другое смотреть, слушать, другое изучать. Изменяются и отношения с людьми, с близкими, с новыми знакомыми, с которыми сталкиваешься в жизни
Очень важно то, что через опасную болезнь сама жизнь начинает меняться, причем в лучшую сторону… Читать дальше
Правда всегда всему помогает
Вера Миллионщикова, главврач первого Московского хосписа
Чем же может помочь медицина в том случае, когда человек безнадежно болен? Ведь тот факт, что реальное состояние дел не позволяет уже врачам вылечить больного раком, совсем не означает, что помощь медиков больше не требуется! Напротив, профессиональная врачебная и сестринская помощь очень нужна в этот период жизни человека. Без грамотного лечения симптомов, сопровождающих неизбежное развитие заболевания, без надлежащего сестринского ухода больного ждут страдания, которых можно избежать.Читать дальше
О хосписах и хосписной службе
Елизавета Глинка, врач, руководитель фонда «Справедливость»
FAQ для поступающих в хоспис. Врач паллиативной медицины и исполнительный директор фонда «Справедливая помощь» Елизавета Глинка побеседовала с нами о проблемах хосписов и оказании помощи больным на терминальной стадии.Читать дальше
У порога
Надежда Бражина
В хоспис приходят не лечиться, в хоспис приходят умирать. Сюда принимают тех, от кого отказались онкологи — с четвертой стадией рака, когда уже боль не купируется на дому и когда ухаживать за умирающим некому. Или родственники устали — это тоже можно понять.Читать дальше