Почему болят икры ног
Содержание:
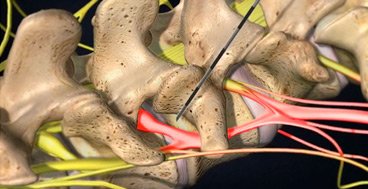
Защемление седалищного нерва
Если ввиду определенных сбоев в организме либо воздействий на него происходит сдавливание седалищного нерва, он воспаляется и человек начинает испытывать непрекращающуюся боль. Рассматриваемое болезненное явление именуется « защемление седалищного нерва ». Встречаются и другие обозначения указанной патологии: пояснично-крестцовый радикулит, воспаление седалищного нерва, ишиас.
Особенно распространено защемление седалищного нерва в зоне расположения грушевидной мышцы либо же дисков позвоночника. При этом боль иррадиирует вниз. Сложно назвать нижеследующий факт ободряющим или успокаивающим, но защемление как заболевание крайне редко поражает обе ноги. Чаще всего характер ишиаса – сугубо односторонний.
Ишиас в силах провоцировать настолько нестерпимую боль, что пациент, страдающий им, не в силах сидеть, стоять или передвигаться. Особенно сильны боли при попытках повернуться или наклониться. Боль склонна не покидать несчастную жертву даже во сне, а также провоцировать развитие хромоты. Боль зачастую обостряется в процессе кашля или смеха. Иными словами, при ишиасе крайне трудно нормально жить и реализовывать привычные для здорового повседневные действия.
Главные факторы
Проблемы часто кроются в переутомлении мышц, сосудистых патологиях, воспалениях. Если дискомфорт после физической усталости исчезает сам за день-два, при сосудистых аномалиях, инфекционных воспалениях необходимо обследование и лечение основного заболевания. Исходя из характера, интенсивности, периодизации врач быстро установит причину и пропишет курс.
Судороги
Из-за статической нагрузки в нижних конечностях нарушается кровообращение. Сужение сосудов и застой крови приводят к внезапной боли в икроножных мышцах, сопровождающейся судорогами и онемением. Достаточно изменить позу, сделать легкий массаж — и состояние нормализуется. Если голени крутит по ночам, организму не хватает микроэлементов – калия, кальция и воды. Схожие симптомы наблюдаются при переохлаждении, смене климата.
Невриты и отраженные ноющие боли в икре
Первый признак неврита и полиневрита — приступообразные острые боли, распространяющиеся по длине пораженного нерва. Второй — двигательные нарушения в иннервируемой области из-за компрессии нервных корешков. К такому сценарию приводят спазм седалищного нерва, межпозвоночная грыжа в крестцовом отделе.
Атеросклероз
Часто болят икроножные мышцы по причине поражений артерий, когда просветы сосудов блокируют бляшки. Из-за закрытого трафика мышцы не получают питание и кислород, постепенно атрофируются. При этом сохнет кожа на пораженном участке, локально выпадают волосы, пальцы ног поражает грибок. Без назначения невролога тяжелая аномалия приводит к гангрене конечности.
Остеомиелит
Продолжительные острые боли в икроножных мышцах вызывает инфекционное воспаление. При опухании пережимаются сосуды, прекращается доставка питания в миофибриллы, что приводит к омертвению мышечных тканей. Такое случается и при попадании в кости возбудителя — стрептококка, стафилококка, вирусного агента при глубоких травмах и открытых переломах.
Идиопатические миопатии
Триггером боли под икроножной мышцей являются воспаления скелетных мышц, спровоцированные инфекцией или приемом лекарств. Почти 95% случаев приходится на миозит, дерматомиозит, полимиозит. Чаще провокатором катарального процесса становится миозит, возникающий после инфекционных простудных заболеваний, физического перенапряжения, длительно приема статинов и фибратов.
Во время движений неприятные симптомы нарастают, со временем образуются тяжи. При открытой травме и попадании инфекции развивается гнойный миозит. При паразитарной форме, возникшей из-за трихинелл, токсоплазм больной испытывает болезненные ощущения даже в грудных и жевательных мускулах. В этих случаях без консультации ревматолога не обойтись.
Заболевания вен
Тупые ноющие боли в правой и левой икроножной мышце характерны при варикозе. Проблему несложно определить визуально по расширенным венам. На первой стадии болезнь проявляется появлением сосудистых звездочек на коже. Позже возникает быстрая утомляемость, по ночам не дают спать судороги. Без соответствующих назначений флеболога в перспективе развивается дерматит, образуются трофические язвы.
При тромбозе вен голени необходим курс лечение в хирургическом стационаре, иначе тромб может попасть в легочное кровообращение, закрыть коронарную артерию или мозговой сосуд, привести к летальному исходу. Определить патологию можно по резким ощущениям при тыльном сгибании подошвы, отекам во второй половике дня, чувству распирания в лодыжках.
Другие причины боли под икроножными мышцами:
-
заболевания коленного сустава;
-
позвоночника;
-
периферических нервов;
-
голеностопных суставов;
-
воспаления кожи.
Если боль в пятке отдает в икроножную мышцы исключительно при ходьбе, подозревают остеохондроз, плоскостопие, позвоночную грыжу в крестцовом отделе. На первых порах для восстановления циркуляции крови ноги массируют, пощипывают, опускают в холодную воду.
 |
| Врач осматривает икроножную мышцу при болях |
Записаться на лечение
Причины мышечной атрофии
Главная причина атрофии мышечной ткани – отсутствие питания. Когда мышцам не хватает питательных веществ, их объём начинает постепенно сокращаться, а тонус падает. В результате мышца теряет свою силу, иссыхает и уменьшается. Нехватка питания зачастую вызвана сидячим образом жизни. Движение стимулирует кровообращение и лимфоотток в организме, благодаря которым работают все обменные процессы, а ткани насыщаются кислородом и питательными веществами.
Если человек не двигается, неправильно питается и к тому же подвержен вредным привычкам, обмен веществ нарушается. Это становится причиной гормональных нарушений, заболеваний сердечно-сосудистой и пищеварительной систем, патологий опорно-двигательного аппарата и в том числе мышечной атрофии ног.
Симптоматика варикоза
Первые симптомы, которые проявляются на начальных стадиях:
- ноги быстро устают;
- появляются кратковременные отеки;
- ощущается боль в венах;
- ночью происходят судороги в икрах;
- появляется ощущение жжения, распирания, тяжесть в ногах.
Характерным для боли при хронических заболеваниях вен является ее локализация в икроножных мышцах. Боль никогда не бывает резкой, не иррадирует в бедро или стопу. Ощущения умеренные, тянущие, тупы, появляются вечером, исчезают после ночного отдыха i Жане А.К. Возможности диагностики и лечения хронических заболеваний вен нижних конечностей / А.К. Жане // Кубанский научный медицинский вестник. — 2010. — №9 (123). — С. 78-84..
Расширенных вен на начальных стадиях нет, однако заболевание уже развивается. Иногда на это уходят десятилетия.
Постепенно симптомы усиливаются, проявляются признаки венозной недостаточности:
- Отеки ног. У больных с хроническими заболеваниями вен обычно увеличивается объем поверхностных тканей в дистальных отделах голени, при этом отек, также как боль, тяжесть, возникает во второй половине дня и регрессирует к утру. Не характерен для венозной патологии отек стопы, являющийся симптомом нарушений лимфатического отека (лимфедемы) i Жане А.К. Возможности диагностики и лечения хронических заболеваний вен нижних конечностей / А.К. Жане // Кубанский научный медицинский вестник. — 2010. — №9 (123). — С. 78-84..
- Кожный зуд.
- Заметные невооруженным глазом узлы, расширение вен, патологическая извитость.
- Потемнение, уплотнение кожи, приобретение ею коричневатого или синюшного оттенка.
При прогрессировании болезни симптомы усиливаются, появляются признаки дефицита питания ног – ухудшение состояния и внешнего вида кожи, экзема, трофические язвы.
Виды гонартроза
Коленный сустав образуют три кости:
- Бедренная кость (лат. femur)
- Коленная чашечка (лат. patella)
- Большеберцовая кость (лат. tibia)
Износ суставного хряща происходит между трущимися поверхностями костей. Трение между бедренной костью и большеберцовой костью происходит в двух местах: на внутренней (медиальной) и наружной (боковой) части. Локализация артроза быть отражена в заключении врача.
- Медиальный гонартроз: износу подверглась внутренняя часть суставного хряща.
- Латеральный гонартроз: износу подверглась наружная часть суставного хряща
Артроз — самое распространенное в мире заболевание у взрослых. По данным Института Коха, гонартроз — наиболее распространенная локализация дегенеративного процесса в суставах. На втором месте находится артроз тазобедренных суставов.1,2 Возраст — это значимый фактор риска. Так, более половины женщин в возрасте старше 60 лет имеют гонартроз.1
Что делать, если при варикозе отекают ноги?
Первый и самый очевидный ответ на этот вопрос — отправиться на прием к флебологу. Эти специалисты занимаются лечением заболеваний вен. После всесторонней диагностики (обязательно включающей УЗИ) флеболог составляет комплексную программу терапии, и именно она будет наиболее эффективным лечением отеков ног при варикозе.
Но лечение требует времени, а нам хочется облегчить состояние, что называется, «прямо сейчас». Снять чувство тяжести в ногах, хорошо выглядеть на мероприятии, избавиться от дискомфорта… Поэтому дадим несколько рекомендаций, как снять отеки ног при варикозе:
- воспользоваться мазями и кремами, которые улучшают проходимость сосудов и оказывают противоотечное действие. Например, это могут быть мази, сделанные на основе гепарина или природных венотоников — конского каштана, Гинкго Билоба, листьев винограда. Особенно хорошо эти мази действуют на начальных стадиях варикоза, также они могут применяться в качестве профилактики отеков.
- увеличить допустимую при варикозе физическую нагрузку. Например, можно пройти часть пути от работы до дома пешком (ходьба — хорошая нагрузка, которая заставляет работать мышцы голени). Или сходите в бассейн — плавание очень полезно при варикозе. Тело в воде находится в комфортном горизонтальном положении, и нагрузка на ноги сочетается с массажным действием воды.
- сделать несколько упражнений, которые помогут снять отеки с ног. Например, сидя или стоя можно ставить ступни попеременно то на пальцы, то на пятку. Хорошо снимает тяжесть в ногах и «пробуждает» мышцы ходьба на носочках. Можно совершать вращательные движения ступнями или же босыми ногами захватывать с пола разные небольшие предметы — карандаши или мячики для пинг-понга. А если вы находитесь дома, сделайте несколько упражнений с поднятыми вверх ногами — «березку», «велосипед» или «ножницы».
- хорошо укрепляют стенку сосудов контрастный душ, контрастные ванночки или массаж кубиками льда.
Другие рецепты на основе пчелиного подмора
Существует несколько вариаций приготовления пчелиного подмора для применения в лечебных целях. Главный ингредиент можно комбинировать с другими полезными веществами. Это позволит повысить эффективность лечения.
Рецепт отвара из подмора пчел
Отвар на основе пчелиного подмора помогает стабилизировать артериальное давление и очистить организм от вредных веществ. Его нередко используют и для выведения паразитов. В некоторых случаях отвар применяют в целях ускорения процесса похудения.
Ингредиенты:
- 50 г подмора;
- 500 мл кипятка.
Процесс приготовления:
- Сырье заливают горячей водой и ставят на огонь.
- После закипания подмор необходимо варить на медленном огне в течение двух часов.
- После снятия с огня отвар настаивают под крышкой еще два часа.
Полученное средство принимают по 100 мл два раза в день. Прием длится один месяц. После проведения лечебного курса необходимо сделать перерыв длительностью 10 дней.
Экстракт пчелиного подмора
Экстракт пчелиного подмора можно приобрести в аптеке в готовом виде. Но также можно изготовить его в домашних условиях. В качестве основы выступает любое растительное масло.
Компоненты:
- 1 ст. л. измельченного подмора;
- 1 ст. растительного масла.
Процесс приготовления:
- Тельца пчел заливают необходимым количеством предварительно разогретого масла.
- Емкость закупоривают и тщательно встряхивают в течение 20 минут.
- Уже через 4-5 часов настаивания продукт готов к применению.
Экстракт используют для изготовления аппликаций. Они эффективно справляются с болями в позвоночнике. Перед применением экстракт разогревают на водяной бане. Небольшой кусочек ткани пропитывают масляной смесью и прикладывают к больному месту. После проведения процедуры эту область необходимо промокнуть мокрым полотенцем.
Внимание! Иногда для приготовления целебного экстракта подмор слегка обжаривают.
Мазь на подморе
Мазь из пчелиного подмора считается действенным многофункциональным лечебным средством. Она обладает способностью ускорять регенерацию тканей и снимать болевые ощущения. Мазь нередко используют при псориазе и экземе. Она снимает раздражение и отечность. Чтобы достичь необходимого результата, мазь следует использовать на протяжении длительного времени.
Компоненты:
- 25 г пчелиного подмора;
- 100 г вазелина.
Процесс приготовления:
- Пчелиный подмор измельчают до порошкообразного состояния в ступе.
- Полученную смесь смешивают с вазелином.
- Перед применением мазь необходимо слегка разогреть на водяной бане.
Мазь эффективно справляется с тромбофлебитом и варикозным расширением вен. Ее разрешено использовать в профилактических целях. Мазь необходимо наносить на проблемную область дважды в день. Срок лечения составляет 21 день.
Степени варикоза
В настоящее время общепринятым в мировой флебологической практике является использование классификации хронических заболеваний вен, получившей название CEAP. Распределение больных по клиническим классам осуществляется на основании визуальных симптомов хронического заболевания вен. Всего выделяют семь клинических классов:
- Класс С0. Нет видимых симптомов болезни при осмотре и пальпации, но есть характерные жалобы.
- Класс С1. Телеангиэктазии и ретикулярные вены.
- Класс С2. Варикозно-расширенные вены.
- Класс С3. Отек, боли, тяжесть и быстрая утомляемость в икроножных мышцах.
- Класс С4. Трофические расстройства (пигментация кожи, липодерматосклероз).
- Класс С5. Кожные изменения, указанные выше + зажившая трофическая язва.
- Класс С6. Кожные изменения, указанные выше + открытая язва.
Ишиас и современная хирургия
Несмотря на ширину спектра, представляющего методы лечения ишиаса, достичь желаемых результатов при их помощи, к сожалению, не всегда представляется возможным. Его жертва может долго находиться на обезболивающих. Без последних заболевание превращает ее существование в мучение. В подобной ситуации врач, вероятнее всего, порекомендует довольно пугающую вещь: операционное лечение воспаления.
- межпозвонковые грыжи;
- сужение канала позвоночника;
- сдвиги и дегенеративные изменения позвонков.
Кроме того, врач принимает решение об оперативных мерах в ситуациях прогрессирующих осложнений (нарушение функциональности нижней половины скелета, недержание мочевого пузыря или кишечника).
Операционное лечение при защемлении нерва седалища осуществляется множеством способов, но в каждом случае оно влечет за собой восстановительный этап и необходимость присутствия в стационаре.
В частности, при ламинэктомии удаляется некоторое количество костно-позвонковой ткани и межпозвоночные частицы.
Ламинэктомия показана при защемлении, обусловленном стенозом поясницы. Это весьма серьезная операция длительностью, составляющей (при штатном прохождении) от одного до трех часов, и сроком госпитализации после нее – от трех до пяти дней.
Дискэктомия – представляет собой классическую хирургическую практику, предполагающую удаление элементов позвоночника (полное либо частичное). Вышеописанная процедура пригодна для избавления от грыжи, в том числе и при стенозе. При этом возможно восстановление дисковых структур посредством трансплантатов. Длительность вышеописываемой операции составляет не меньше двух часов.
Изложенные техники весьма травматичны: делается большой разрез, рассечение мышц и связок. Масштабное удаление позвоночниковых элементов приводит к возрастанию нагрузки на прооперированную часть скелета. Вдобавок ко всему процент неуспеха обсуждаемой затеи остается достаточно большим
Что такое гонартроз
Гонартроз (артроз коленного сустава) является медленно прогрессирующим невоспалительным дегенеративным заболеванием. При заболевании происходит изменение качества и количества (в сторону истончения) суставного хряща. Основной жалобой является боль, которая обычно возникает при сгибании колена, при подъеме по лестнице, а также после длительного нахождения в положении сидя или лежа. Боль по утрам является типичной жалобой на ранних стадиях. При этом пациенты жалуются на скованность движений, которая проходит через некоторое время активности. При наличии изменений в хряще сустав может воспалиться. Таким образом, гонатроз, который первоначально имел невоспалительную природу, приобретает воспалительный компонент. Цель лечения состоит в том, чтобы уменьшить частоту и длительность фаз воспаления.
Что делать при появлении вен на ногах?
Ответ на этот вопрос однозначный и простой: обращаться к специалисту-флебологу. Только врач, который занимается лечением вен, может провести подробное обследование, правильно оценить состояние пациента и назначить лечение, главная задача которого — удаление пораженных вен.
Наиболее щадящим для пациента вариантом лечения является склеротерапия — безоперационный метод, предполагающий ведение в просвет вены специального препарата склерозанта, которые приводят к закрытию сосуда. К тому же результату приводят применение радиочастотной, лазерной терапии, в ряде случаев необходимо хирургическое вмешательство. Оптимальный способ лечения всегда выбирает врач в зависимости от исходного состояния пациента.
Остеопатическое лечение при ишиасе
Остеотерапия – удивительное медицинское направление, позволяющее побороть ишиас, не прибегая к хирургии и лекарствам. Оно воспринимает человека как единое целое, выявляет тончайшие глубинные взаимосвязи внутри него и, добираясь до истинной сути проблемы, устраняет ее, тем самым снимая боль и любые другие некомфортные симптомы заболевания.
Врачу-остеопату под силу расслабить сведенные мышцы, уменьшить воспаление, осуществить возвращение на место смещенных позвонков и суставов. Рассматриваемое лечение запускает функции самовосстановления, дремлющие внутри каждого из нас, и позитивно сказывается на общем самочувствии больного. У него уходят боли, улучшается осанка и цвет лица, нормализуется сон.
Для кого-то крайне важно, чтобы лечение не вызывало некомфортные ощущения, кто-то опасается употреблять лекарственные препараты или с трудом переносит их. Об этих страхах можно забыть, обратившись к врачу-остеопату
Об этих страхах можно забыть, обратившись к врачу-остеопату.
Остеопрактические сеансы проходят легко и чаще всего безболезненно. Кто-то говорит, что они напоминают массаж, а кто-то сравнивает с волшебством. Это истинная медицина, творящая настоящие чудеса. Чуткое и бережное отношение специалистов нашего Центра к подопечным, а также их высокий профессионализм и неоценимый опыт работы, способствуют тому, что лечение обретает стремительную положительную динамику.
Пациент быстро идет на поправку, ему не приходится употреблять огромное количество дорогостоящих лекарств или ложиться под нож к врачу-хирургу.
Однако остеолечение не исключает фармакологической терапии, если имеется желание или необходимость.
В частности, специализированные мази помогут уменьшить воспаление и боль, облегчая течение болезни на пути к исцелению. Целый раздел нетрадиционной медицины, именуемый гомеопатией, занимается разработкой средств, пригодных для употребления в лечебных целях при вышеобозначенной болезни.
Врач-гомеопат Центра остеопатии в индивидуальном порядке подбирает необходимые лекарства, делая лечение наших клиентов комплексным и всесторонним.
Остеомедицина практически не имеет противопоказаний. Ее можно использовать для устранения ишиаса в любом возрасте, а также в период беременности. В последней ситуации, помимо прочего, остеопрактика позволит нормализовать кровоток, что положительно скажется на состоянии будущего малыша, а также на его жизнедеятельности в дальнейшем.
В зависимости от сути проблемы и индивидуальных особенностей больного врач применяет те или иные методики, чтобы побороть заболевание.
Лечебная гимнастика при артрозе
Учитывая причину развития заболевания (износ хряща), многие задаются вопросом, что же лучше: делать упражнения или побольше отдыхать, не нагружая суставы? На этот вопрос есть односложный ответ: упражнения чрезвычайно полезны и для страдающих гонартрозом и для профилактики этого заболевания! Обычно при появлении боли люди стараются дать суставам покой, но это ошибочный путь. Недостаток подвижности — это главный фактор риска артроза вообще и гонартроза в частности.
Выполнение специальных упражнений позволяет увеличить силу мышц и улучшить координацию. Кроме того, движение сустава способствует образованию синовиальной жидкости, которая выступает в роли смазки и уменьшает трение суставных поверхностей друг о друга.
Спорт и гонартроз
Что действительно помогает? Помогают ли физические упражнения или лучше отдохнуть? Одно можно сказать точно: спорт и физические упражнения бесценны как для тех, кто уже страдает гонартрозом, так и для тех, кто хочет его предотвратить! Когда люди испытывают боль, они стараются совершать как можно меньше движений больным коленом. Это принципиально неправильный подход, поскольку недостаточная физическая активность является одним из основных факторов развития артроза.
Целенаправленная тренировка пораженных артрозом суставов способствует укреплению мышц и улучшает координацию. При движении вырабатывается больше синовиальной жидкости, что способствует меньшему износу суставного хряща.
Наиболее предпочтительные виды спорта для пациентов с остеоартрозом
Предпочтительные виды спорта с щадящей нагрузкой на суставы:
- Плавание
- Аквааэробика
- Велоспорт
- Гольф
- Ходьба на лыжах
- Ходьба
Нежелательные «контактные» виды спорта:
- Футбол
- Горные лыжи
- Теннис
- Волейбол
Определите вид спортивного занятия, которое вам больше всего подходит. Избегайте серьезных нагрузок, связанных со спортом. Если вы не уверены в том, сможете ли вы заниматься каким-либо видом спорта, обратитесь за советом к врачу.
Причины боли в мышцах
Причины боли в мышцах могут быть разными. Ниже представлены наиболее распространённые из них.
Травмы мышц
Травмы мышц, как правило, возникают вследствие физических нагрузок. Они охватывают определённые группы мышц и включают в себя:
- растяжения — возникают из-за резкого сильного мышечного растяжения или сокращения и характеризуются жёсткостью мышц и болью, которые держатся несколько дней;
- перегрузки мышц, или крепатура, возникают при интенсивных тренировках при переходе на новый уровень нагрузок, характеризуются болезненными ощущениями в мышцах, которые возникают по причине их микротравм.
Мышечно-тонический синдром
Мышечно-тонический синдром — это длительное стойкое напряжение мышцы, сопровождающееся формированием в ней болезненных уплотнений. Для этого состояния характерен мышечный спазм, который появляется рефлекторно, как правило, при патологиях позвоночника вследствие раздражения нервных корешков. Синдром возникает при:
- ;
- интенсивной нагрузке на спину;
- длительных по времени статических нагрузках.
Принято различать два вида синдрома:
- диффузный — вовлечён участок мышцы;
- генерализованный — вовлечены мышцы сгибатели и разгибатели.
Самыми распространёнными видами мышечно-тонического синдрома являются синдромы следующих мышц:
- передней стенки грудины;
- грушевидной;
- малой грудной;
- косой мышцы головы;
- подвздошно-поясничной;
- икроножной;
- спины.
Инфекционные заболевания мышц
Миозиты паразитарной, бактериальной и вирусной природы представляют собой воспаление мышц, возникающих, в том числе и вследствие осложнения других заболеваний. При миозитах могут болеть все мышцы тела: верхних и нижних конечностей и туловища. При движениях боль проявляется ярче, в мышцах можно прощупать плотные узелки.
При гнойном миозите боль усиливается и сопровождается:
- повышением температуры тела;
- напряжением поражённой мышцы;
- отёком больной мышцы и покраснением кожи над ней.
Фибромиалгия
Фибромиалгия — это симметричная боль в мышцах, связках и сухожилиях хронического характера. Она может локализоваться в области:
- затылка;
- грудной клетки;
- шеи;
- нижней части спины;
- бедра возле коленного сустава.
Чаще всего этот болевой синдром встречается у женщин. Помимо симметричной боли во всём теле, присутствуют следующие симптомы:
- нарушения сна;
- утренняя скованность
- синдром хронической усталости;
- апноэ.
Другие причины боли в мышцах
К другим факторам, которые могут спровоцировать боль в мышцах, относят:
- ревматическую болезнь (ревматическая полимиалгия);
- приём лекарственных препаратов для снижения артериального давления и статинов
- системную красную волчанку;
- воспаления мышц аутоиммунной этиологии;
- дефицит кальция и калия в организме.
Наши врачи
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Диагностика боли в мышцах
Перед тем как назначать лечение боли в мышцах, необходимо провести диагностику, которая позволит выявить первопричину их появления. В зависимости от характера боли в Клинике боли ЦЭЛТ вас могут направить к одному из следующих специалистов:
- ;
- ревматолог;
- инфекционист.
Как правило, диагностика основывается на истории заболевания и его клинических проявлениях. Для подтверждения или дифференцирования причины миалгии могут применяться:
- рентгенологические исследования;
- ;
- ;
- ;
- лабораторные методы исследования;
- биопсия мышц.
Лечение боли в мышцах
В Клинике боли ЦЭЛТ применяются современные методики лечения боли в мышцах, которые позволяет эффективно справляться с существующей проблемой. В первую очередь оно направлено на устранение её первоисточника. Системная терапия позволяет свести к минимуму (а то и полностью исключить) болезненные ощущения. Она предусматривает применение обезболивающих средств, нестероидных противовоспалительных препаратов и опиатов. Системная терапия комбинируется с другими методами лечения:
- ЛФК;
- массажем;
- электромиостимуляцией;
- физиологической и мануальной терапией.
- Боль в седалищном нерве
- Боль в кистях
Симптомы подагры
 Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
-
приём алкоголя (единократное употребление значительной дозы);
-
переохлаждение;
-
травма сустава;
-
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, — возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
Способы профилактики варикоза
- Людям из группы риска, особенно с наследственной предрасположенностью, нужно регулярно посещать флеболога и делать УЗИ, чтобы диагностировать болезнь на самой ранней стадии.
- Необходимо регулярно делать зарядку для ног, если вы долго сидите.
- В рацион нужно включить продукты, которые улучшают работу печени – помидоры, морковь, оливки, яблоки, чернику. Благодаря хорошей работе печени, кровь не застаивается и разжижается.
- Необходима профилактика запоров, потому что регулярные запоры – прямая причина застоя крови в ногах.
- Нужно полноценно отдыхать, особенно женщинам, которым нужно в 2-3 раза больше времени для восстановления сил, чем мужчинам. Лежать нужно с немного приподнятыми ногами, а при отеках и усталости делать ножные ванны с шалфеем, ромашкой или календулой.
- В жаркое время года нужно как можно больше пить – не меньше 2 л в день и не находиться подолгу на солнце. Иначе повысится густота и вязкость крови.
- Очень полезно плавание. Во время него ноги охлаждаются и хорошо работают, находясь в горизонтальном положении.
Адреса наших клиник:
Санкт-Петербург, Манежный пер., 13 м. Чернышевская
Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Судорога икроножной мышцы — что делать
Причины возникновения судорог
К судорогам по утрам не требующих врачебного вмешательства, относят непроизвольные сокращения возникающие при:
- длительном нахождении тела, ног в неудобном положении;
- ношении неправильно подобранной, неудобной обуви;
- недостатке воды в теле, и наоборот, переизбыток жидкости;
- нехватке витаминов и микроэлементов в организме;
- недостатке физической активности, и наоборот, переизбыток таковой;
- нахождении во всевозможных стрессовых ситуациях;
- чрезмерном употреблении алкоголя, курении.
При повторяющемся характере и проявлении болевых ощущений есть необходимость обратиться к врачу, поскольку спазмы мышц могут свидетельствовать о ряде заболеваний, таких как:
- варикозное расширение вен, иные проявления венозных патологий, таких как атеросклероз, венозная недостаточность;
- нарушение работы сердца;
- болезни или недостаточность щитовидной железы;
- патологии почек;
- инфекционные заболевания;
- переизбыток массы тела.
В таком случае после ряда консультаций и обследований организма, назначается соответствующее поставленному диагнозу лечение.