Болят ли глаза при коронавирусе?
Содержание:
Что еще нужно знать?
Как уже было сказано выше, самостоятельно выявить причину появления неприятных ощущений при открывании рта невозможно. Даже при обращении пациента к доктору требуется дополнительное обследование. Специалист обычно назначает рентген челюсти, компьютерную томографию, МРТ. Не стоит забывать о том, что каждый конкретный недуг требует особого подхода к лечению. Учитывается общее состояние пациента, характер заболевания, его стадия. Обычно патология исчезает при ликвидации причины, которая ее спровоцировала. Итак:
- Травмы. Накладывается фиксирующая повязка, назначаются анальгетики. Пациентам рекомендуются холодные компрессы, они помогут снять отечность, болезненные ощущения.
- Заболевания зубов являются достаточно распространенными. Кариес, кисты, и другие недуги требуют незамедлительного лечения. После устранения проблем обычно болезненные ощущения проходят. Пациентам также назначаются антибиотики.
- Невралгия. В данную категорию входит ряд опасных недугов. Для их лечения рекомендуются витамины, противовирусные препараты, специальная физкультура (упражнения помогут укрепить челюсть, снять неприятные ощущения при ее размыкании).
- ЛОР заболевания. При отите, гайморите и других недугах пациенты часто жалуются на боли, возникающие при открытии рта. Для лечения назначаются жаропонижающие средства, антибиотики, физиотерапевтические процедуры, препараты для укрепления иммунитета.
Боль в глазах при движении: причины, сопутствующие симптомы, лечение
Самостоятельно определить этиологию дискомфортных ощущений трудно. Обследованием и лечением должен заниматься только врач. Он подберет нужную терапию в зависимости от причины.
Причины
Существует множество заболеваний, которые сопровождаются болью в глазах при движении. Если человек не страдает от какой-либо патологии, то чаще всего неприятные ощущения возникают из-за переутомления или головной боли.
Длительное время боль в глазном яблоке ощущается после травм головы или является следствием повреждения зрительного нерва. В последнем случае развивается воспалительный процесс с покраснением белков, ухудшением четкости зрения.
Перенапряжение
Оно является самой распространенной причиной боли при повороте глаз. Работа за компьютером приводит к тому, что глазные мышцы находятся в постоянном напряжении. Из-за этого возникают болевые ощущения.
Перенапряжению способствуют стрессовые ситуации и недостаточный ночной отдых. Недосыпания приводят к тому, что глаза быстрее устают, кроме того, болит голова.
При перенапряжении мышц высока вероятность ухудшения их функционирования и снижения остроты зрения. Неправильно подобранные линзы или очки также становятся причиной того, что становится больно водить глазами. При этом у пациента болит голова.
Воспалительные заболевания глаз
Если после отдыха и подбора подходящих средств коррекции зрения боль при движении глазных яблок сохраняется, то причина заключается в воспалительном процессе. Возбудителями могут выступать бактерии, вирусы или грибки.
Симптоматика проявляется не сразу. На начальном этапе основным симптомом является именно болезненность при повороте глазами в стороны.
Среди инфекционно-воспалительных заболеваний глаз можно выделить такие:
- конъюнктивит – воспаление слизистой оболочки;
- увеит – воспаление сосудов;
- хорсоидит – поражение сосудистой оболочки;
- ирид – воспалительный процесс радужной оболочки;
- иридоциклит – поражение радужной оболочки и цилиарного тела;
- кератит – воспаление роговицы;
- склерит – воспалительный процесс, развивающийся в склере;
- эндофтальмит – гнойное поражение внутренних оболочек;
- панофтальмит – воспаление всех оболочек и тканей.
Воспаление зрительного нерва
Одной из причин, почему больно поворачивать глаза, является неврит. Его отличают по тому, что воспаление зрительного нерва сопровождается болезненностью при надавливании на глазницу или движениях глаз в сторону. У пациента резко ухудшается зрение.
Повышение внутричерепного давления
Если при движении глазом он болит, это может свидетельствовать о повышенном внутричерепном давлении. Дополнительно с этим симптомом возникают тошнота, головокружение, раздражительность, двоение в глазах. При воспалительных заболеваниях больно двигать только одним глазом, а при высоком внутричерепном давлении – обоими.
Мозговая гипертензия может привести к глаукоме, поэтому важно вовремя обнаружить заболевание и вылечить его. Делать это лучше сразу после того, как впервые заболела голова или глаза
Воспаление черепных пазух
Иногда инфекционные глазные болезни возникают после перенесенного гайморита, фронтита или лабиринтита. Околоносовые пазухи находятся вблизи органов зрения, поэтому инфекция быстро распространяется на глаза.
При воспалении придаточных пазух в области глазницы возникает сильная боль, особенно при надавливании. В случае острого воспалительного процесса болят глаза при движении, они быстрее устают. Одновременно с этими симптомами повышается температура тела, появляются гнойные выделения из носа.
Что делать?
Если при движении болят глаза, необходимо предпринимать срочные меры. В случае бездействия возможны тяжелые осложнения в виде необратимого ухудшения зрения. Медикаментозное лечение будет зависеть от вида патологии.
Врач может назначить такие медикаменты:
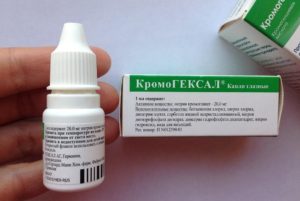
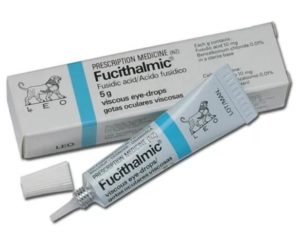
- Визин, Артелак или Систейн – капли для увлажнения слизистой и устранения усталости.
- Левомицетин, Флоксал, Тобрекс – антибактериальные капли при глазных инфекциях. Подробнее про Флоксал →
- Стиллавит, Оксиал – капли, помогающие привыкнуть к контактным линзам.
- Компливит Офтальмо, СуперОптик – витаминные комплексы для глаз.
Если любое движение болезненно, необходимо обеспечить глазам полный покой. Также следует оградить органы зрения от прямых солнечных лучей.
Причина болей
Как правило, невозможно точно определить причину боли в шее, в течение нескольких дней или недель после автомобильной аварии. Известно, что мышцы и связки растягиваются и, вероятно, воспаляются после травмы, но обычно такое состояние самопроизвольно излечивается в течение шести — десяти недель. Боль, которая длится дольше, как правило, является результатом возникших более серьезных проблем, таких как повреждение диска или фасеточных суставов.
- Боль в фасеточных суставах является наиболее частой причиной хронической боли в шее после автомобильной аварии. Боль может быть связана только с фасеточными суставами или быть ассоциирована с болью в диске. Фасеточные боли, как правило, локализуются справа или слева от центра задней части шеи. Область может быть болезненной на ощупь, и фасеточные боли могут быть ошибочно приняты за боли в мышцах. К сожалению, определить заинтересованность фасеточных суставов с помощью рентгенографии или МРТ достаточно сложно. Единственным достоверным способом подтверждения роли фасеточных суставов в болевом синдроме является выполнение блокады медиальной ветви.
- Травма диска в результате хлыстовой травмы также может привести к хронической боли в шее. Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце. Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее.
- Растяжение мышц шеи и верхней части спины может быть причиной острой боли. Тем не менее, нет убедительных доказательств того, что мышцы шеи являются основной причиной хронической боли в шее. Тем не менее, возможно повреждение мышц, когда мышцам приходится выдерживать большие нагрузки для того, чтобы защитить поврежденные диски суставы нервы или в тех случаях, когда нарушена осанка.
- Возможна компрессия корешков и спинного мозга грыжей диска или остеофитами. Это обычно приводит к боли в руке, но также может быть боль в шее.
Комментарии экспертов
Эльдар Салихов, офтальмолог-хирург, заведующий отделением офтальмологии Московского городского офтальмологического центра Боткинской больницы
Чаще всего подергивание глаза указывает на неврологические нарушения. Но если рассматривать офтальмологические причины, такой симптом может проявляться при зрительном перенапряжении. Когда мы длительно работаем на близком расстоянии, глаза устают. И наоборот, если мы смотрим вдаль — они находятся в состоянии покоя. Существует теория, что эволюционно вся наша оптическая система была предназначена для того, чтобы смотреть вдаль. Человеку нужно было охотиться и защищаться от хищников.
Поэтому при длительной работе на близком расстоянии наступает повышенная зрительная утомляемость. Особенно если человеку нужны очки для чтения, а он их не носит. В результате может дергаться веко.
Кроме того, при патологии роговицы может наблюдаться блефароспазм. Но тут уже дергается не веко — глаз закрывается полностью. В роговице много нервных окончаний, она очень чувствительна. Поэтому если что-то попадает на роговую оболочку или ее случайно задевают, мы непроизвольно зажмуриваемся. Это защитная реакция организма. Кстати, именно она проявляется во время нанесения макияжа. То же самое происходит при воспалении и повреждении роговицы. Но если блефароспазм возникает в спокойном состоянии, без травм и воспалительных заболеваний глаз, это неврологическая симптоматика.
Вообще, офтальмолога желательно посещать дважды в год — для профилактических осмотров. Но если вы стали хуже видеть, быстрее устаете при работе на близком расстоянии, чувствуете дискомфорт и сухость в глазах, испытываете головные боли — это повод записаться на прием. Специалист за 10-15 минут определит, нужно ли вам лечение или достаточно просто отдохнуть.
Есть старая пословица: «Береги платье снову». То же самое и со здоровьем. Не стоит относиться к себе пренебрежительно. Пациенты часто думают: «Посижу, потру глаза, отдохну — пройдет само». И потом запускают все до такой стадии, когда восстановить зрение становится проблематично.
Городская система здравоохранения сегодня максимально доступна. Если раньше, чтобы попасть на прием к врачу, нужно было отстоять очередь, то теперь достаточно открыть интернет и в пару касаний записаться на удобное время. Я уже не говорю про частные клиники. А если у вас оформлен доступ к единой электронной медицинской карте, даже запоминать ничего не придется: врач все рекомендации оставит там. Если возникли какие-то сомнения, потратьте время на визит к врачу, это поможет избежать серьезных проблем.
Дарья Коробкова, невролог «Университетской клиники головной боли», кандидат медицинских наук
Чаще всего миокимия не вызвана серьезными нарушениями. Она появляется у тех, кто испытывает стресс, физическое и эмоциональное переутомление, мало спит, злоупотребляет кофеинсодержащими напитками и алкоголем. Иногда миокимия возникает как побочный эффект от приема некоторых препаратов или появляется после воспаления лицевого нерва.
Лишь в очень небольшом проценте случаев это симптом заболеваний глаз — блефарита (воспаления века), кератита (воспаления роговицы), увеита (воспаления сосудистой оболочки глаза), синдрома сухого глаза. Еще реже непроизвольные сокращения век могут указывать на наличие рассеянного склероза, нарушений мозга или заболеваний экстрапирамидной нервной системы. Однако во всех этих случаях будут обязательно присутствовать другие симптомы. Подергивание века лишь один из них.
Чтобы миокимия прошла, достаточно отказаться от алкоголя и кофеина, хорошо отдохнуть. Если других симптомов нет и спазмы исчезают в течение двух недель — скорее всего, лечение не нужно. Если же они продолжаются более длительное время и затрагивают обе стороны века, а глаза в момент подергивания зажмуриваются, безусловно, стоит обратиться к врачу. Лучше всего к неврологу. Кстати, симптомы можно заранее записать на видео.
Когда ничего не помогает, подергивания не прекращаются более трех месяцев и доставляют значительные неудобства, врач может рекомендовать локальные подкожные инъекции ботулиническим токсином. Как правило, необходимый эффект наступает после одной процедуры. Также в качестве терапии часто назначают препараты кальция, калия, магния, фолиевой кислоты, поливитамины. Однако убедительных доказательств в пользу этих методов лечения не существует.
Виды птоза
Птоз можно классифицировать как врожденный (у детей с рождения или до года вследствие аномалии развития мышцы-леватора) и приобретенный6.
Приобретенный взрослый птоз (см. табл.) далее классифицируется на основе этиологических факторов:
- Миогенный
- Нервно-мышечный
- Нейрогенный
- Механический
- Церебральный
К наиболее частотным относится приобретенный инволюционный апоневротический птоз вследствие обусловленного возрастом опускания тканей7.
| Птоз | Причина |
|---|---|
|
Миогенный |
Хроническая прогрессирующая внешняя офтальмоплегия |
|
Нервно-мышечный |
Миастения |
|
Нейрогенный |
Синдром Хорнера |
|
Механический |
Инволюционный (старческий) или апоневротический |
|
Церебральный |
Поражения головного мозга (особенно правого полушария) |
На сегодняшний день самая точная и полная классификация различных видов птоза представлена Василием Викторовичем Атамановым:
- птоз верхнего века односторонний;
- птоз верхнего века двусторонний;
- птоз верхнего века частичный;
- малой степени 1-2 мм;
- средней степени 3-4 мм;
- тяжелой степени 5-7 мм;
- птоз верхнего века полный (отсутствие функции леватора верхнего века).
Важные моменты
Самыми распространенными факторами, которые провоцируют возникновение боли при открывании рта, являются:
- Травмы. Механические повреждения достаточно легко спутать с проявлениями других опасных недугов. Поэтому поставить точный диагноз может только специалист. Различают несколько видов травм, это вывих, перелом челюсти, ушибы. Все эти явления могут спровоцировать болезненные ощущения при открывании рта. Устранить патологию можно только в том случае, если будут ликвидированы последствия травм. При этом пациентам часто назначается хирургическое вмешательство.
- Гнойно-воспалительные заболевания. Они поражают структуру костной ткани, являются характерной причиной возникновения болезненных ощущений при размыкании челюсти. Наиболее распространенными представителями данных недугов являются остеомиелит, фурункул, абсцесс. Все они сопровождаются скоплением огромного количества гноя в деснах, резкими болями в челюсти.
- Последствие ношения брекетов. Такие системы назначаются для исправления прикуса, устранения других патологий зубного ряда. Они являются достаточно эффективными, требуют длительного ношения. При использовании многие пациенты жалуются на некий дискомфорт и болезненные ощущения при открытии рта. Такие явления обычно временные, быстро проходят. Похожие симптомы могут возникать и при установке съемных протезов. Если они не исчезают, необходимо незамедлительно посетить стоматолога. В противном случае не избежать опасных последствий.
- Новообразования. Они могут быть зло-и доброкачественными, часто являются причиной возникновения боли при открывании рта. Наличие опухолей на первых этапах протекает со слабо выраженными симптомами, пациент может даже не подозревать, что у него имеется новообразование. При остеоме болезненные ощущения не значительные, они усиливаются по мере разрастания болезни. Адамантиома имеет более выраженные симптомы, недуг характеризуется существенным увеличением челюсти. Такое явление вызывает сильный дискомфорт при употреблении пищи, разговоре. Отличить доброкачественное новообразование от раковой опухоли сможет только специалист.
- Невралгия. Дискомфорт может возникать вследствие защемления нерва, его воспаления. Подобная патология сопровождается сильными болезненными ощущениями, которые возникают даже в период покоя, усиливаются при разговоре, употреблении пищи, зевании, высмаркивании. Такие патологии требуют незамедлительного вмешательства специалиста, в противном случае последствия могут быть необратимыми.
Симптомы и диагностика
Пациенты описывают молнии глаз как «зигзаги», напоминающие вспышки во время грозы или бесформенные «мигалки», а также как светящиеся «вертушки». У больных мигренью они принимают зигзагообразную форму. Вспышки более отчетливо видны при слабом освещении. Также могут быть следующие признаки:
- темные точки, пятна, линии, которые появляются или постоянно присутствуют перед глазами;
- мерцающий свет;
- сосудистые звездочки.
Повторяющиеся молнии в глазах следует диагностировать немедленно, особенно если они сопровождаются симптомами:
- потеря остроты зрения;
- слепота в центре поля зрения, справа или слева
- выпадение поля зрения по типу «шторки».
Появление молний в глазу должно побудить к обследованию глазного дна с расширенными зрачками (офтальмоскопия) для выявления потенциальных причин. Полезно провести анализы с помощью щелевой лампы, ультразвуковое исследование, осмотреть макулу, в ряде случаев провести оптическую когерентную томографию сетчатки. Врач ставит диагноз на основании опроса пациента и клинического обследования.
Если результаты анализов вызывают сомнения, офтальмолог может направить на дополнительную диагностику, например, томографическое исследование головного мозга, ультразвуковое исследование сосудов головы и шеи, и при точном определении причин явления применяет соответствующее лечение.
Этиология причины
Для появления болей в голове и глазах может быть несколько причин.
- Переутомление. Как правило, ему подвержены люди, проводящие львиную долю времени за электронными устройствами: компьютерами, ноутбуками, гаджетами (смартфонами, электронными книгами). Обычным симптомом является пелена перед глазами, головокружение и боль в глазах.
- Нервное перенапряжение глазных мышц. Может возникнуть от длительного изучения документов, иной умственной деятельности. Могут сопутствовать следующие симптомы: ощущение ряби, мушек перед глазами, головная боль, ломота в шее, плечах, «затекание» спины. Как только появился один или несколько подобных признаков, нужно немедленно сделать перерыв, сменить позу, а лучше – встать и размяться.
- Неверно подобранные диоптрии в очках. Это вызывает резкую боль в глазах. Может сопровождаться подергиванием глаза, головокружением, ухудшением зрения, дурнотой – до тошноты.
- Когда глаза начинают болеть после того, как человек чихнет или закашляется, это свидетельствует о повышении артериального давления.
- Головокружение и боль в глазах после травмы (падения, удара головой) могут говорить о сотрясении мозга. В этом случае нужно безотлагательно обратиться к врачу или на станцию скорой помощи.
- Если болит голова и слезятся глаза, а также они отекают, чешутся – это может быть аллергия.
- Признаки мигрени – резкая давящая боль над левым или правым глазом (в редких случаях – опоясывающая), тошнота до рвоты, непереносимость света и звука. Мигрень, отягощенная так называемой «аурой», переносится сложнее. Аура – это вспышки света перед глазами, мерцание, зигзагообразные линии, иногда сопровождающиеся онемением пальцев или покалыванием в них. Приступ мигрени обычно длится от нескольких часов до 2-3 суток.
- Острый приступ глаукомы также может вызывать сильные боли в глазу, его красноту, а также головную боль. К сожалению, глаукома очень редко проявляет себя до того момента, когда болезнь переходит в необратимую стадию. Поэтому единственным симптомом заболевания является высокое внутриглазное давление и «слепые пятна» в области зрения.
- Пульсирующая боль в голове может означать предынсультное состояние или аневризму.
- Боль под глазом обычно вызвана плохим кровоснабжением одного или нескольких сосудов.
- Близорукость (миопия) также может вызывать ломоту и боли в глазах и голове. Ведь на глазные яблоки и систему зрения оказывается большая нагрузка.
- Боль в затылке и резь в глазах могут быть обусловлены гипертонией. В этой ситуации неизбежно применение лекарственных препаратов, так как повышенное артериальное давление обязательно должно быть снижено.
- Вирусные и инфекционные заболевания также провоцируют боль во лбу. Заложенность пазух носа при синусите, гайморите, ОРВИ препятствует нормальному снабжению мозга кислородом вследствие затрудненного дыхания, отчего и развиваются боли. Головная боль отдает в глаз в некоторых случаях. Наиболее опасен из всех инфекций менингит, ведь при отсутствии лечения он приводит к смерти пациента.
- Такие болезни, как опухоль в головном мозге, синдром Хортона, энцефалит, височный артериит, невралгия тройничного нерва, очень опасны. Все они проявляются сильной, трудно переносимой головной болью. Для успешного излечения нужно обязательно обратиться к врачу.
Если на головную боль, давящую на глаза, жалуется школьник или студент, в первую очередь это свидетельствует о неправильно распределенной учебной нагрузке. Нужно составить график занятий таким образом, чтобы оставить время для полноценного отдыха. Очень важен и сон – не менее 8-9 часов каждый день.
Какая бы причина ни вызывала головную боль и проблемы с глазами, нельзя игнорировать ее. Вместо того чтобы пить таблетки, необходимо срочно выявить настоящую проблему и приступить к ее лечению.
Боль в глазах, голове и тошнота, давление в глазах. Боль в глазах при шейном остеохондрозе. Боли в голове в области глаз
Шейный остеохондроз и спазм мышц шеи – одна из частых причин боли в глазах. Такая боль в глазах и головная боль обычно нарастает при долгом напряжении глаз и мышц шеи – например, при работе за компьютером, чтении, стрессе, физической нагрузке. Возможно и ущемление позвоночных артерий шейными позвонками – подробнее об этом
Еще один возможный вариант боли в области глаз – повышенное внутричерепное давление. При повышенном внутричерепном давлении характерно ухудшение по утрам, когда болят глаза и голова после длительного пребывания лёжа. Бывает, что болит область глаза со стороны, на которую была повернута голова ночью.
Ущемление нервов скальпа часто сопровождается болью в глазах и орбитальной области. Подробнее здесь1 – источник боли – –нерв2 – место ущемления нерва3 – спазмированная мышца – еще один источник боли
Кость в горле (рыбья кость)
Среди случаев инородных тел верхних дыхательных путей в практике оториноларинголога рыбьи кости встречаются наиболее часто. Пик обращаемости по поводу удаления рыбьих костей приходится на летние месяцы, когда в рационе присутствует много свеже – пойманной речной рыбы. Самара не является исключением, так как стоит на реке Волга. Удаление, проталкивание рыбьих костей проводится в домашних условиях корочкой хлеба. Чаще всего застревают мелкие, тонкие кости – ребра.
Кость застревает в верхних отделах дыхательного и пищеварительного трактов в момент проглатывания. Наиболее излюбленными местами фиксации кости в глотке являются небные миндалины, язычная миндалина, боковые валики, задние небные дужки, грушевидные синусы. Небные миндалины становятся мишенью для рыбных костей, так как в момент глотания активно сопровождают пищевой комок. Язычная миндалина страдает по тем же причинам. Ткань небных и язычной миндалин представлена лимфаденоидной тканью, которая очень рыхлая и легко нанизывается на тонкую рыбью кость. Сопутствующая патология в виде хронического тонзиллита с гипертрофией миндалин повышает риск вхождения кости в ткань.
В случае, когда кость застряла в верхних отделах глотки и находится в зоне прямой видимости, удаление рыбьей кости в такой ситуации не представляет сложности. Ситуация с фиксацией кости в нижних отделах глотки требует участие специалиста. Вынуть такую кость без помощи оториноларинголога крайне затруднительно.
Осложнение травмы глотки рыбьими костями наблюдаются редко. Выделяют такую форму ангины как травматическая, при длительном нахождении кости в ткани миндалины может развиться паратонзиллит, который закончится паратонзиллярным абсцессом. Острый фарингит, латерофарингеальный абсцесс, медиастинит, флегмона глотки, шеи, сепсис, стеноз гортани как осложнение встречается достаточно редко.
Удаление рыбных костей в Самаре выполняется ЛОР врачами в Амбулаторном центре №1.
Первая врачебная помощь. При фарингоскопии следует внимательно осмотреть небные миндалины, отодвинув небные дужки, при непрямой ларингоскопии – корень языка, валлекулы языка, грушевидные карманы. Допускается пальцевое исследование.
Извлекают инородное тело корнцангом или пинцетом под визуальным контролем, после этого — рекомендовать полоскать ротоглотку раствором антисептика, придерживаться щадящей диеты. При иной локализации инородных тел глотки пациента следует в срочном порядке госпитализировать в оториноларингологическое отделение.
Специализированная помощь. Инородные тела язычной миндалины, валлекул корня языка и грушевидных карманов извлекают при непрямой ларингоскопии у взрослых и прямой гипофарингоскопии у детей с помощью гортанного корнцанга или щипцов. Назначают противовоспалительную терапию. Если инородное тело в глотке не обнаружено, а болевой синдром сохранен, необходимо исключить инородное тело пищевода. С этой целью проводят фиброгипофарингоскопию и эзофагоскопию.
Почему зуб мудрости вызывает проблемы
Почему прорезывание зуба мудрости так часто сопряжено с трудностями? Дело в том, что зуб мудрости начинает расти, когда весь зубной ряд человека, как верхний, так и нижний, уже полностью сформирован. Если зуб мудрости в десне расположен неправильно, это может стать причиной стоматологических осложнений.
Затрудненное прорезывание зуба мудрости
Зуб мудрости может не полностью прорезать десну, фактически он частично или полностью может остаться в десне. Это приводит к тому, что образуется своеобразный десневой «капюшон» в месте прорезывания зуба, который является идеальным местом для отложения пищевых остатков, а следовательно, размножения болезнетворных бактерий. Возникает вероятность инфекции десневых тканей. Может быть показано проведение хирургическим вмешательств для облегчения прорезывания зуба мудрости. Все процедуры в нашей клиники проводятся под наркозом, вы совершенно ничего не почувствуете.
Узкая челюсть
Также зуб мудрости может расти с трудом, если челюсть человека очень узкая. Зуб мудрости в таком случае как бы пробивает себе место, при этом воздействуя на весь зубной ряд. Зуб мудрости с силой давит на соседние зубы при росте, что является причиной сильной боли и даже смещения зубного ряда. Так, скученность передних зубов нижней или верхней челюсти – это нередко результат неправильного процесса роста зуба мудрости.
Искривленные корни зуба
Неправильное направление роста зуба мудрости может быть вызвано и искривленным расположением корней. В таком случае зуб мудрости растет не вверх, а как бы в сторону, упираясь коронкой в соседний зуб. Результат аналогичен предыдущему случаю – появляется смещение зубного ряда и воспаление в десне.
Но даже когда зуб мудрости уже вырос, все равно он может быть причиной некоторых проблем в полости рта. Если зуб мудрости занял неправильную позицию, то он может привести сразу к нескольким осложнениям, основные из которых:
- высокая подверженность зуба мудрости кариозным поражениям;
- более интенсивное, чем на других зубах, образование зубного налета и зубного камня;
- нарушение дикции у человека;
- частое прикусывание внутренней, слизистой оболочки щек;
- повышенная кровоточивость десен;
- частая и сильная отечность десен, покраснение;
- проблемы при проведении ежедневной гигиены полости рта.
Если вы испытываете дискомфорт или болевые ощущения в зоне роста зуба мудрости, запишитесь на приме к стоматологу. Врач сделает рентген и предложит вам эффективное лечение для облегчения симптомов. Наш телефон в Москве 8 (495) 221-21-18. Запись также ведется через интернет — просто заполните контактную форму записи. Стоматология на Щелковской находится недалеко от м. Щелковская. К нам удобно добираться от м Преображенская площадь и из района Измайлово. Если у вас острая боль, сообщите об этом администратору, для вас подберут ближайшее время приема.
Диагностика
Диагностика состояния пациента складывается в несколько этапов. Врач назначает две и более методики, чтобы выявить первопричину:
- Сбор анамнеза. Это данные, полученные со слов пациента или его близких родственников. На их основе врач может назначить дальнейшее обследование.
- Общий осмотр. Выявляется состояние слизистой оболочки глаз, конъюнктивального мешка, век. Можно обнаружить признаки невралгии, видные невооруженным глазом (нервный тик, невнятная речь).
- Измерение артериального и внутричерепного давления.
- Осмотр внутренней структуры глаз. Для этого пациенту на слизистую оболочку закапывают раствор, нарушающий процесс аккомодации зрачка. Такое состояние образуется на время. С помощью специальных приборов врач оценивает состояние роговицы, хрусталика, камера глаз, сетчатки, сосудов микроциркуляции.
- Лабораторное исследование. Проводят общий анализ крови и мочи, биохимию крови. Если необходимо, измеряют количество глюкозы. Врач получает данные по основным параметрам биологической жидкости, которые указывают на состояние внутренних органов.
- УЗИ глазного яблока.
- КТ, МРТ головы. Оценивается внутренняя структура глазного яблока и головного мозга послойно. Врач выявляет целостность или повреждение тканей, нервных волокон, сосудов.
Терапия основывается на причине, которая вызвала состояние пациента:
- обезболивающее средство, которое применяется 5-7 дней, чтобы избежать риска привыкания к действующему веществу;
- нестероидные противовоспалительные средства для снятия воспалительного состояния с наружных тканей глаз;
- спазмолитики, устраняющие чрезмерное сужение сосудов;
- антигистаминные средства, устраняющие воспаление и отек при наличии аллергии;
- противовирусные и антибактериальные препараты, устраняющие наличие патогенного микроорганизма в крови;
- стероидные противовоспалительные средства, которые применяются при воспалении сосудов и нервной ткани;
- препараты, снижающие артериальное давление, которые применяются в виде таблеток;
- средство, снижающее внутриглазное давление, применяемое в виде капель;
- жаропонижающие препараты при температуре выше 38,5 градусов.
Кроме назначения медикаментозных средств, врач описывает пациенту основные принципы борьбы с данным видом боли:
- продолжительный сон;
- снижение нагрузки на глаза с помощью укорочения времени, проведенного за компьютером, телевизором, планшетом, телефоном;
- гимнастика для глаз.
При боли в голове и в глазах на фоне заболеваний не связанных с зрительным анализатором, какого-либо специального лечения или диагностики не нужно. Достаточно устранить причину и проблема с глазами сама исчезнет. Если боль при повороте глаз сохраняется даже после выздоровления по основному заболеванию, стоит обратиться к окулисту за консультацией и, возможно, специальным лечением.
Если же появляются симптомы глаукомы, то осмотр офтальмолога нужен срочно, при приступе — экстренно. Для постановки этого диагноза необходимо измерение внутриглазного давления и динамическое наблюдение.
Если возникли какие-либо сомнения в отношении здоровья глаз, стоит обратиться к врачу за консультацией, так как чем раньше поставлен диагноз, тем легче лечение и благоприятней прогноз.
Чтобы выяснить, почему больно двигать глазами, посетите офтальмолога
Если вам больно двигать глазами, и этот дискомфорт не проходит в течение нескольких дней, обратитесь к офтальмологу. Врач проведет осмотр, выяснит причину развития такого симптома, и только после этого назначит максимально подходящий курс лечения.
Для лечения миозита можно использовать специальную оздоровительную гимнастику. Для тщательного изучения состояния мышечных волокон доктору могут понадобиться результаты УЗИ. Не затягивайте с походом к офтальмологу, если почувствовали боль в глазах. Выявление патологии на ранней стадии позволит вам быстро от нее избавиться и избежать осложнений.
Глубокая пальпация
Врач детально обследует зону подъязычной кости, пальпирует углы нижней челюсти. Движения пальцев рук врача направляются сверху вниз, спускаясь по краям грудиноключично-сосцевидной мышцы. После пальпации надключичных ямок он уже переходит непосредственно к самой гортани. Отоларинголог перебирает пальцами обеих рук все ее элементы, исключая/устанавливая болезненность, определяет форму и консистенцию структур.
Перемещение гортани из стороны в сторону помогает оценить степень ее подвижности. При травмах, например, в случае перелома хрящей, при смещении органа вправо-влево становится различим хруст.
Проводя пальпацию гортани, также можно выявить перешеек щитовидной железы, который находится близко к перстневидному хрящу. Ощупывая эту область, врач предлагает пациенту сглотнуть слюну. Если в ходе таких действий ощущается своего рода толчок, это может свидетельствовать о наличии эктопированного участка в тканях щитовидной железы.
Для записи на консультацию к отоларингологу звоните по одному из указанных телефонов или оставьте онлайн-заявку на сайте. Все специалисты принимают по предварительной записи. В экстренных случаях и при неотложных состояниях можно воспользоваться услугой вызова врача на дом.