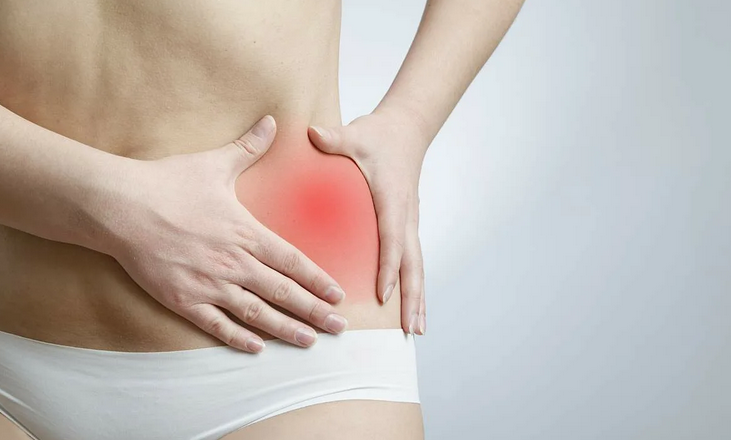
Боль под левой грудью
Содержание:
- Что делать, чтобы меньше нервничать
- Патологии и болезни позвоночника
- 43 причины для боли
- Заболевания сердечно-сосудистой системы
- Причины
- Группы риска
- Особенности болезни
- Болезни органов пищеварения
- Причины появления диастаза мышц живота
- Профилактика
- Как убрать диастаз
- Как облегчить приступ боли под лопаткой справа
- Боли под грудью – 9 причин, диагностика и лечение
- Диагностические мероприятия
- Формы
- Лечение в клинике «Энергия здоровья»
- Наши медицинские центры
- Боль под правой грудью. Чем вызвана боль под правой грудью у женщин: причины, диагностика и лечение
- Как лечить миозит спины
- Лечение
Что делать, чтобы меньше нервничать
Чтобы предотвратить развитие психосоматики нужно научиться расслабляться. Существуют методики, способные помочь в этом:
- дыхательная гимнастика;
- релаксация;
- самовнушение. Позитивный внутренний монолог поможет поверить в свои силы;
- анализ сложившейся ситуации, попытки найти ей рациональное объяснение и поиск аргументов, подтверждающих собственную правоту;
- методики самоутверждения помогут выйти из стрессовой ситуации с наименьшими потерями;
- аутогенные тренировки и многое другое.
Старайтесь не отказывать себе в маленьких радостях, выделите время на отдых, прогулки на свежем воздухе и на занятия любимым делом. Кому-то поможет преодолеть стресс поход в театр, кто-то любит ухаживать за комнатными растениями или проводить время с домашними питомцами. Можно вышивать, рисовать, читать книги, играть в шахматы. Нормализовать психическое состояние помогут занятия йогой, танцами или различными видами спорта
Важно найти занятие, которое приносит радость
Но преодоление стресса не всегда является решением имеющейся проблемы. Для сохранения душевного и физического здоровья нужно выявить и осознать причину своих переживаний, после чего выработать новую стратегию поведения. И вот здесь без помощи специалистов не обойтись.
Патологии и болезни позвоночника
Ниже приведены самые распространенные патологические состояния и заболевания позвоночника, сопровождающиеся болевым синдромом в спине и груди.
Остеохондроз
Остеохондроз, прежде всего грудной, характеризуется сильными болями (особенно на вдохе) и такими симптомами как прострелы, отдающие в плечо или лопаточную область, дискомфорт в районе ребер и подреберья, усиливающийся при кашле, чихании или смехе. К остеохондрозу (грудному, шейному, поясничному) приводят такие причины: постоянное нахождение в одной и той же позе, серьезные физические нагрузки (работа или спорт), травмы, возраст, малоподвижный образ жизни.
Межреберная невралгия
При межреберной невралгии болят грудная клетка и спина между лопаток или в середине. Острая боль в этих участках – характерный признак невралгии. Дискомфорт вызывает переохлаждение или подъем тяжелый вещей. Это, пожалуй, единственное заболевание, которое не несет особой опасности для организма, но доставляет серьезный дискомфорт.
Сколиоз
Искривление позвоночника из-за сколиоза возникает чаще всего в детстве, в школьном возрасте, и со временем только прогрессирует, если вовремя не начать лечение. Сколиоз не только делает нашу осанку некрасивой, но и создает серьезный дискомфорт. Боль в грудной клетке посередине и спине появляется при 3 или 4 степени сколиоза. Сильно сдавленные позвонки и нагрузка отдают резкой болью в грудине или в спине.
Травмы
Любые полученные травмы (позвоночника, грудного отдела или других участков организма) являются причиной боли в груди (грудной клетке) или спине, которая может появляться попеременно то там, то там, либо отдает в обе области одновременно. Травмы случаются по причине аварий, падений, физических увечий и пр. В таких случаях человеку лучше не шевелиться, его нельзя перемещать, если есть такая возможность, поскольку при серьезных травмах и ранениях велик риск внутреннего кровотечения.
43 причины для боли
К болям в области бедра и ягодицы могут приводить как минимум 43 заболевания. Поэтому не стоит удивляться, когда врач на первичном приеме назначит множество обследований. Он догадывается, что с пациентом, но обязан исключить все другие причины его состояния — особенно те, что представляют опасность. Вот список групп болезней, при которых возникают болезненные ощущения ниже поясницы
- ревматические — самые распространенные (артриты, артрозы, миофасциальный синдром, спондилез и другие);
- травмы в области костей таза или позвонков, в том числе при остеоартрозе;
- инфекции: чаще туберкулез, остеомиелит или нагноения в области таза;
- злокачественные опухоли и их метастазы в область таза и позвоночника;
- осложнения эндокринных болезней: сахарного диабета, гиперпаратиреоза;
- внутренние болезни: простатит, цистит, гинекологические заболевания, паховые и бедренные грыжи, внутренние гематомы;
- неврологические и сосудистые патологии: сосудистая перемежающаяся хромота, стеноз (сужение) позвоночного канала, туннельные синдромы нервов нижних конечностей, радикулопатии (сжатие корешков нервов);
- врожденный вывих бедра;
- эпифезиолиз (разрушение) или остеохондропатия (изменение формы) головки бедренной кости.
Причин для болей, отдающих в одну или обе ноги, много. В разных случаях необходимо разное лечение, поэтому выяснить, чем вызваны болезненные ощущения, нужно обязательно.
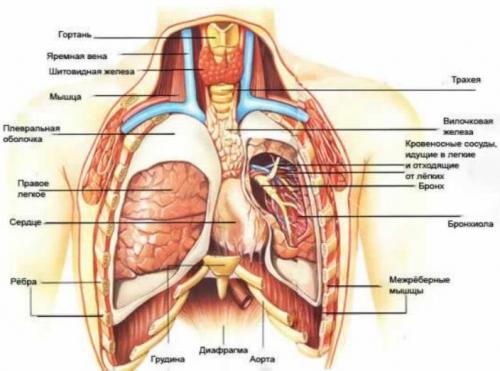
Заболевания сердечно-сосудистой системы
При болях в грудной клетке с правой стороны практически всякий врач первым делом заподозрит именно наличие сердечных патологий, особенно если возраст пациента уже немолодой, а сам больной ведет малоподвижный, нездоровый образ жизни и имеет в анамнезе сердечно-сосудистые и эндокринные заболевания.
Аневризма аорты
Аневризмой называют слабый участок стенки главной артерии нашего организма. В этом месте стенка растягивается, выпячивается, и в какой-то момент может либо лопнуть, либо надорваться. Данное состояние опасно для жизни, поэтому уже при появлении первых подозрений на аневризму больному назначат рентген или МРТ, где выявят патологию и примут решение о необходимости оперативного лечения.
Стенокардия
Если болит в грудной клетке справа вверху, это может свидетельствовать о наличии стенокардии: она возникает из-за нарушения кровоснабжения миокарда и часто выступает следствием атеросклероза (образования бляшек на внутренних стенках сосудов).
Перикардит
Патологию вызывает накопление жидкости в полости сердечной мышцы (перикарда), в результате чего функция ее нарушается. Данное состояние чаще всего наблюдается у мужчин, причем в молодом возрасте – от 20 до 50 лет.
Инфаркт миокарда
Внезапная острая боль в грудной клетке справа, чаще у женщин и реже у мужчин, не проходящая даже после приема сильнодействующих обезболивающих, свидетельствует об инфаркте миокарда. Это смертельно опасное состояние, вызванное нарушением кровоснабжения сердечной мышцы.
Причины
В список основных причин межреберной невралгии входит:
- дегенеративно-дистрофические заболевания позвоночника: остеохондроз, артроз, грыжи и протрузии дисков и т.п.;
- неравномерная или чрезмерная нагрузка на позвоночник и мышцы спины (на фоне ношения тяжестей, нарушений осанки и т.п.);
- деформации позвоночного столба (в первую очередь, сколиоз);
- заболевания нервной системы, в частности, рассеянный склероз;
- инфекционные поражения: туберкулез, опоясывающий лишай, грипп;
- травмы позвоночника и грудной клетки, хирургические вмешательства в этой области;
- опухоли в области ребер, грудины, позвоночного столба;
- прием некоторых лекарственных препаратов;
- повышенная нагрузка на дыхательные мышцы и мускулатуру брюшного пресса;
- увеличение внутрибрюшного давления, в том числе на фоне беременности.
Кроме того, межреберная невралгия может возникать вторично на фоне других заболеваний, например, плеврита, патологии пищеварительной системы, заболеваний почек, тиреотоксикоза, иммунодефицитных состояний. Подростки в период активного роста скелета также могут испытывать сходную симптоматику.
Группы риска
Большую часть пациентов с психосоматикой составляют люди, постоянно скрывающие от окружающих свои истинные эмоции. За внешним спокойствием меланхоликов скрываются настоящие эмоциональные бури. Это может стать началом развития какого-либо психосоматического заболевания.
Обычно склонность к развитию таких патологий можно заметить еще в детстве или юности. В этом возрасте психика крайне неустойчива, ребенок не в состоянии преодолеть стрессы собственными силами, а значит они оставят след на физическом состоянии. Некоторые люди могут долгое время жить и не задумываться о своих проблемах, диагностика в этом случае будет более сложной и продолжительной.
В качестве примера можно привести человека, страдающего алкогольной зависимостью. Чтобы излечиться от алкоголизма, ему нужно поверить в себя, как в личность. Эта проблема часто зарождается в детстве, если родители слишком много требовали от своего ребенка и постоянно завышали планку.
Доказана также причинно-следственная связь между другими болезнями и психологическими проблемами:
- Склонность к простудным заболеваниям возрастает в момент, когда у человека пониженное настроение и отсутствует интерес к жизни.
- Анемия возникает у пациентов, страшащихся неизвестности.
- ЛОР-заболевания развиваются у людей с пониженной коммуникабельностью, опасающихся высказывать свое мнение.
- Гастрит проявляется на фоне ощущения обреченности.
- Женское бесплодие появляется у тех дам, которые боятся самостоятельно принимать решения.
Неуверенность в своих силах и депрессивное состояние неизбежно сказывается на развитии психосоматических патологий.
Особенности болезни
Воспалительный процесс, развивающийся в мышцах спины, который провоцирует нарушение их работы, сократительной способности, питания и кровотока – это миозит. Болезнь провоцирует множество факторов. Она может протекать среднетяжело и тяжело, иметь острую или хроническую форму.
Воспалиться могут такие мышцы:
- трапециевидные;
- задние зубчатые мышцы;
- мышца, которая отвечает за выпрямление позвоночника;
- ромбовидная;
- широчайшая.
Миозит может появиться самостоятельно, а может быть спровоцирован различными болезнями. Таким провокатором есть туберкулёз. Довольно часто миозит сопутствует системной красной волчанке и ревматоидному артриту. Самой тяжёлой формой миозита есть дерматомиозит, который также называется недугом Вагнера. При этой форме вместе с мышцами поражается кожный эпителий.
Наиболее распространён шейный миозит. К нему причисляют половину всех случаев миозита. Вторым по распространённости есть поражение поясницы
Важно, что заболевание никак не зависит от возраста. Оно может возникнуть практически у любого человека, но есть представители, которые входят в группу риска, о них будет сказано ниже
Причины возникновения
Причин, которые способны спровоцировать миозит, немало. Таковой может стать переохлаждение мышц. Специалисты считают, что главной причиной есть перенапряжение мышечного скелета. Его могут вызвать движения, повторяющиеся множество раз.
Часто данный недуг поражает людей определённой спецификации. К ним относятся водители, работники конвейерных предприятий, швеи и операторы пультового управления. В основе этиологии миозита, возникшего у этих людей, лежит не воспаление, а нарушение процесса микроциркуляции в мышцах. Сначала может появиться ощущение тяжести. Затем боли, а если не начать вовремя лечение, то мышцы вовсе атрофируются, и те, что на поверхности и те, что в глубине спины.
Также причинами считаются:
- Инфекционные болезни, паразитарные инфекции, влияние различных токсинов и всевозможные изменения обмена веществ. Например, миозит спины, а именно поясничного отдела позвоночника, может возникнуть из-за хронического бруцеллеза (зонная инфекция, передающаяся человеку от заражённых животных).
- Ещё постоянные стрессы могут сыграть определённую роль в развитии миозита. Если они ещё сопровождаются частыми мышечными судорогами и метеоусловия неблагоприятны в данный период жизни, то велика вероятность появления недуга.
- Считают, что воспаление может быть спровоцировано аутоиммунными реакциями нашего организма или аутоиммунными процессами в скелетной мускулатуре.
- Предпосылкой может стать травма или длительное пребывание в неудобном положении.
Симптомы
Важными симптомами, благодаря которым можно сориентироваться и распознать миозит мышц спины, есть такие:
- боль ноющего характера в спине (часто она локализуется в области поясничных мышц);
- усиление болезненности во время движения и пальпации мышц;
- болевые ощущения беспокоят постоянно, даже когда человек отдыхает;
- ограниченная подвижность;
- мышечное напряжение;
- болезненные узлы и уплотнение в мышечной толще (если произошло диффузное поражение мышечных тканей).
Могут также наблюдать значительную припухлость, гиперемию кожи, рост температуры. Эта симптоматика часто проявляется при гнойной форме миозита. Ещё больные жалуются на ухудшение общего состояния и повышенную усталость. Возникает она по утрам из-за рефлекторного сокращения воспалённой мышцы и её напряжения. Учёные объясняют такие проявления отёками мышечных тканей в ночное время, из-за чего ухудшается кровоток, и возникают спазмы.
Диагностика
Подтверждать прогрессирующий миозит не так легко, как поначалу кажется. Признаки могут долго не проявляться, а также они становятся явными только в моменты приступов. Обычно болезненность в спине воспринимается, как перенапряжение мышц. Это и есть главной ошибкой, потому что синдром бывает, вызван воспалением диска меж позвонков. Помимо этого, боли и судороги могут быть связаны с другими заболеваниями органов и двигательного аппарата.
Именно поэтому диагностируют миозит не только согласно внешней симптоматике, но и при помощи таких обследований, как:
- общий биохимический анализ;
- анализ крови на антитела, ферменты;
- МРТ (позволяет определить локализацию поражённых мышц);
- электромиография (позволяет измерить мышечный биоэлектрический потенциал);
- биопсия тканей мышц (самый точный метод диагностирования, благодаря которому можно выяснить, насколько повреждены мышечные волокна).
Болезни органов пищеварения
Достаточно часто жалобы пациента на то, что у него болит справа в грудной клетке, могут сигнализировать о неполадках с ЖКТ. Как правило, такие болезни сопровождаются рядом весьма характерных дополнительных признаков – тошнотой и рвотой, повышением температуры тела, расстройством стула.
Гепатит
Опасное заболевание, поражающее печень, развивается в результате переливания в организм человека зараженной крови (формы В и С), передается также через грязные руки (форма А). Характерный симптом гепатита не только боль, но и пожелтение белков глаз, связанное с увеличением количества билирубина в крови.
Язва желудка
Может появляться как ответ организма на злоупотребление острой, жирной и жареной пищей, а также алкоголем. Нередко язвенной болезни предшествуют другие поражения ЖКТ. Патология характеризуется образованием перфорации в стенке желудка, через которую его содержимое попадает в брюшную полость. Как правило, при язве больной жалуется на то, что наиболее интенсивно болит справа (в том числе и в грудной клетке) во время либо после приема пищи.
Панкреатит
К панкреатиту (воспалению поджелудочной железы) в нашей стране относятся не очень ответственно, считая, что достаточно купировать болевые симптомы. На самом деле столь беспечное отношение к заболеванию может привести к ряду более серьезных проблем, которые потребуют уже срочного хирургического вмешательства.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
- Потерю эластичности мышц в результате быстрого похудения.
- Чрезмерные физические нагрузки.
- Дисплазию — неправильное развитие тканей и органов. Помимо диастаза сопровождается многими дополнительными проявлениями: грыжей, варикозом, геморроем и др.
- Беременность. В результате смены гормонального фона сокращается выработка коллагена, ткани теряют упругость, становятся рыхлыми. Одновременно с этим увеличенная в размерах матка существенно повышает давление на ослабленные мышечные структуры и белую линию.
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
- зрелый возраст роженицы;
- лишний вес до и во время беременности;
- слишком крупный плод;
- количество предыдущих беременностей и родов;
- тип беременности (один плод или несколько);
- осложнения во время вынашивания плода;
- слишком быстрый возврат к активным физическим нагрузкам после родов.
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Профилактика
Профилактика межреберной невралгии – это, в основном, общие мероприятия, направленные на укрепление мышечного каркаса и оздоровление организма. Неврологи рекомендуют:
- вести активный образ жизни, заниматься спортом на любительском уровне;
- минимизировать переохлаждения и простудные заболевания;
- следить за своей осанкой;
- избегать поднятия тяжестей;
- поддерживать высокий уровень иммунитета;
- сбалансировано питаться, при необходимости дополнительно принимать витамины, особенно группы В;
- своевременно лечить хронические заболевания;
- избегать стрессов, полноценно отдыхать и обеспечивать себе минимум 8 часов ночного сна каждые сутки.
Выполнение этих простых правил существенно снизит риск развития межреберной невралгии.
Как убрать диастаз
Схема лечения патологии зависит от стадии ее развития и степени проявления. На первой стадии достаточно соблюдать рекомендации врача, которые помогут укрепить мышцы брюшной стенки и уменьшить их расхождение:
- снизить вес до показателей нормы;
- соблюдать сбалансированный рацион с ограниченным употреблением жирного, сладкого;
- придерживаться суточной нормы приема жидкости;
- носить бандаж, который поддерживает живот;
- проходить массаж и другие физиопроцедуры;
- заниматься плаванием, йогой, пилатесом или лечебной физкультурой.
Лечебная физкультура должна проходить под контролем специалиста. Он составляет программу с корректным уровнем нагрузки
Особое внимание уделяется глубокой поперечной и косым мышцам пресса, которые при соответствующем уровне тонуса уменьшают степень растяжения белой линии
Комплекс лечебных упражнений полезен даже беременным. С его помощью можно предотвратить развитие патологии и ускорить процесс послеродового восстановления организма.
Такие тренировки проходят без напряжения мышц пресса. Не рекомендуется также делать упражнения в упоре, в том числе на колени или локти. Подобные нагрузки допустимы только после восстановления нормальной ширины просвета.
На более поздних стадиях расхождение уже нельзя устранить с помощью физических упражнений или массажа. Необходимо хирургическое вмешательство, которое вернет на место мышечный корсет, избавит от осложнений и симптоматики. Это может быть:
- Натяжная пластика с использованием тканей пациента. Хирург удаляет избыточные соединительные ткани и сшивает края мышц между собой. Такой метод наименее предпочтителен, так как довольно часто после него возникают рецидивы.
- Натяжная пластика с использованием протеза. Предусматривает все то же удаление излишков тканей и ушивание мышечных слоев, но при этом сопровождается дополнительным укреплением с помощью сетчатого полипропиленового протеза.
- Ненатяжная пластика с установкой протеза. Под область растяжения вводится эндопротез, который служит барьером и замещает ослабленные структуры.
- Комбинированный подход. Подразумевает комбинацию натяжной и ненатяжной пластики.
Хирургический метод специалист подбирает с учетом особенностей и степени развития патологии, а также индивидуальных факторов и состояния здоровья пациента. Полное восстановление после вмешательства проходит в срок от 1 до 3 месяцев. В это время необходимо избегать избыточного напряжения, придерживаться диеты и носить специальный бандаж, который снимает нагрузку с прооперированных мышечных структур.
Как облегчить приступ боли под лопаткой справа
Если боль в области лопатки связана с заболеваниями позвоночника, мышц или травмой, то в качестве первой помощи необходим прием обезболивающих препаратов. С этой целью чаще всего применяют нестероидные противовоспалительные средства или НПВС. Они эффективно борются с болью любого происхождения, подавляя воспалительные реакции. Однако бесконтрольный и длительный прием НПВС увеличивает риск побочных эффектов этой группы препаратов, в виде язвы желудка, желудочного кровотечения или почечной недостаточности. Поэтому без назначения врача допустимо принимать анальгетики не более 5 дней, после чего необходимо обратиться к врачу для диагностики и лечения.
Местные средства в виде отвлекающих и обезболивающих мазей, гелей и пластырей, не имеют таких побочных эффектов, так как данная лекарственная форма ограничивается зоной применения. Особенно хорошо они помогают при миозитах, растяжении мышц, приступах невралгии и других болезнях с хроническим болевым синдромом. При заболеваниях позвоночника боли можно облегчить покоем, ограничением физических нагрузок и запретом на поднятие тяжестей.
Категорически запрещается применять обезболивающие препараты при подозрении на острый холецистит, панкреатит и другие болезни органов брюшной полости, требующие экстренной операции. Прием обезболивающих у таких больных может привести к временному облегчению симптомов и ложному чувству улучшения, что в результате способствует позднему обращению и тяжелому состоянию пациента из-за обширного воспаления брюшины или перитонита.
Если боли в области лопатки справа возникли на фоне сильных болей в животе, сопровождаются лихорадкой, тошнотой, рвотой, необходимо как можно быстрее обратиться за медицинской помощью.
Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Боли под грудью – 9 причин, диагностика и лечение
Различные химические агенты и лекарства могут повредить печень, потому что они токсичны для нее.
Однако наиболее опасным ядом для печени является алкоголь (вызывающий алкогольный гепатит).
Печёночная боль постоянная, ноющая, неострая или кинжальная.
Вы чувствуете её во всей правой верхней части живота — глубоко внутри, не на поверхности.
Дискомфорт развивается постоянно и неотступно, а не спазмами или волнами. Симптомы заболевания желчного пузыря появляются постепенно. Жестокому приступу часто предшествует время, когда вы чувствуете газы и раздутость спустя час-два после того, как съели жареное или жирное, или некоторые овощи.
Однако вы можете впервые серьёзно забеспокоиться только при приступе.
Когда это случается, справа боль острая, в отличие от ноющей печёночной боли.
Когда боли достигают максимума, появляются пот и тошнота, которую не облегчает даже рвота.
Высокая температура маловероятна, если только желчный пузырь не воспалился; в этом случае она может прыгнуть до сорока, и у вас будет озноб.
Сама боль наиболее сильна в правом верхнем квадранте, но может также распространиться на спину, под правую лопатку.
В большинстве “плохих” желчных пузырей имеются камни.
Если камни небольшие, то один или два могут выйти из пузыря в протоки, которые несут желчь в кишечник.
Диагностические мероприятия
Для выявления причины увеличения лимфоузлов под челюстью используется несколько проверенных диагностических методик. Опытный врач может поставить точный диагноз после осмотра пациента, пальпации поврежденных зон и сбора анамнеза.
Важный анализ для установления причины воспаления челюстных лимфоузлов– забор крови. Во время вирусных и инфекционных заболеваний в биологической жидкости обнаруживается большое количество лейкоцитов
Для того, чтобы выявит наличие некротической жидкости и гноя в уплотнении врач назначает больному УЗИ. В редких случаях для уточнения природы возбудителя проводится пункция пораженного узла на бактериологическое исследование. Анализ позволяет правильно подобрать подходящий антибиотик при воспалении.
К какому врачу обратиться?
Для первичной диагностики необходимо обратиться к терапевту, детей показать педиатру.
Врач проводит пальпацию, определяет размеры шишки, структуру и при необходимости направляет пациента к таким специалистам:
- хирург – проводит операцию;
- онколог – выясняет причины длительной лимфаденопатии без клинических признаков инфекции.
При появлении признаков воспаления лимфоузлов обратитесь к терапевту
Также может потребоваться помощь стоматолога, отоларинголога, эндокринолога.
Дифференциальна диагностика
Внимание, для постановки правильного диагноза и лечения необходима консультация врача. Только врач может провести дифференциальную диагностику, клинические и дополнительные обследования, установить связи между заболеваниями и назначить лечение
Боль и воспаление в лимфатическом узле является второстепенным и более простым для диагностики заболеванием.
Чтобы определить заболевание дёсен необходимо провести дифференциальную диагностику возможных заболеваний:
| Название заболевания | Определение | Сопровождается увеличением лимфоузлов | Симптомы | Лечение |
| Гингивит | Воспаление десны | В острой форме, при герпетическом и афтозном поражении | Боль, отёк, покраснение, припухлость, увеличение в размерах десны | Местное, етиотропное, противовоспалительное |
| Пародонтит | Воспаление связки зуба | В строй форме | Боль, отёк, покраснение, припухлость, выделение эксудата с десны | Профессиональная гигиена полости рта, противовоспалительная терапия тканей дёсен |
| Пародонтоз | Дистрофическое поражение тканей вокруг зуба | Крайне редко | Боль, неприятные ощущения, зуд в дёснах | Общее и местное воздействие на ткани дёсен. |
| Периодонтит | Воспаление тканей за верхушкой зуба-периодонта | Редко, при остром воспалении | Боль при накусывании на зуб, боль и покраснение десны | Удаление нерва зуба и медикаментозное воздействие на очаг воспаления. |
| Периостит | Воспаление надкостницы и десны | Да | Резкая боль альвеолярного отростка, десны, припухлость, асимметрия лица, повышение температуры | Удаление или лечение зуба, разрез десны и периоста. Местное и общее медикаментозное лечение. |
| Перикоронарит | Воспаление десны над или около зуба мудрости | В гнойной форме | Боль десны и челюсти в области последних зубов, припухлость и покраснение десны | Удаление зуба или иссечение десны над зубом, медикаментозная терапия. |
| Стоматит | Воспаление слизистой оболочки различной этиологии | В острой форме, при герпетическом и афтозном поражении | Наличие очагов поражения на слизистой оболочке, дёснах, языке. Болезненные ощущения. | Профессиональная гигиена полости рта, местное и общее лечение медикаментами. |
Постановка диагноза
Что делать при появлении воспаления в области лимфатических узлов после лечения зубов? Прежде чем лечить воспалительный процесс на шее и под челюстью нужно выяснить, почему воспаляется узел или узлы. Только после устранения причины можно полностью избавиться от появившихся последствий.
Если после удаления зуба мудрости произошло воспаление лимфоузла под челюстью, то следует пройти полное обследование в стоматологии. Часто этого бывает достаточно для назначения квалифицированного лечения. Опытные специалисты могут поставить верный диагноз уже после проведения визуального осмотра.
Горизонтальная (А и В) и корональная (С) компьютерная томография у 24-летнего мужчины: гнойный лимфаденит подчелюстных узлов (ниже угла правой нижней челюсти).
Для того чтобы определить сопутствующие заболевания следует сдать ряд дополнительных анализов: общий анализ крови и мочи, УЗИ, пункция для исследования жидкости. Это позволяет определить типа патогенных бактерий, степень прогрессирования заболевания и подобрать наиболее эффективный препарат для лечения.
Формы
Специальной классификации заболевания не существует. Выделяют несколько отдельных форм в зависимости от механизма возникновения:
- корешковая: связана с раздражением корешков спинного мозга в месте их выхода из позвоночного столба;
- рефлекторная: связана с перенапряжением мышечных волокон в месте прохождения нерва.
Имеется также классификация невралгии в зависимости от:
- причины: первичная (связана с повреждением или воспалением самого нерва) и вторичная (обусловлена другими заболеваниями);
- локализации: односторонняя и двусторонняя;
- течения болезни: острая и хроническая.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда придут на помощь пациентам с межреберной невралгией. Мы предлагаем каждому клиенту:
- полноценное обследование с консультациями узких специалистов для точной постановки диагноза;
- индивидуальный подбор схемы лечения;
- услуги квалифицированного мануального терапевта;
- собственный кабинет ЛФК для максимально эффективных и безопасных занятий;
- современные методы физиотерапии;
- лечебный массаж;
- медикаментозные блокады при выраженном болевом синдроме.
Регулярное наблюдение невролога после стихания острого периода заболевания поможет предотвратить повторные приступы.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Боль под правой грудью. Чем вызвана боль под правой грудью у женщин: причины, диагностика и лечение
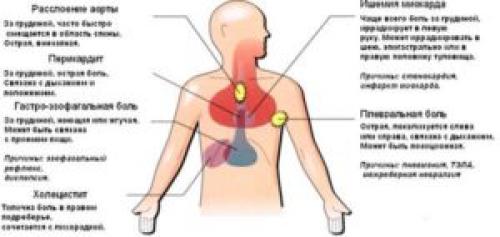
Симптомы болезней груди
1.6 тыс.
1.1 тыс.
7 мин.
Боль под правой грудью у женщины может быть вызвана различными факторами. Болевые ощущения появляются из-за травм, ушибов, переломов ребер, проблем с желудком, печенью и другими системами организма.
При возникновении подобной проблемы желательно обратиться к специалисту, уточнить причину появления симптомов и при необходимости пройти курс лечения.
Особенно если боль приносит дискомфорт и нарушает привычный распорядок дня.
Если болевые ощущения под правой молочной железой возникли один раз и не доставили женщине сильного беспокойства, то причины могут крыться в неправильной позе для сна.
Но боль под правой грудью может быть симптомом перелома, развивающейся патологии или сбоя в работе некоторых систем организма. Чтобы исключить серьезные заболевания, необходимо обратиться к врачу и пройти диагностическое исследование.
Возможные патологические причины проблемы:
Как лечить миозит спины
Если недуг еще не перешел в хроническую форму, устранить его достаточно просто. Необходимо обеспечить больному покой, любые нагрузки следует исключить до полной ликвидации приступа. Также в период обострения лучше не прогревать спину, не применять физиопроцедуры и силовой массаж, поскольку это спровоцирует отек и новые болевые ощущения.
В основном при спазме врачи рекомендуют лечение новокаиновыми блокадами, иглорефлексотерапию, мануальную терапию и постизометрическую релаксацию, то есть вытяжение мышц, которое способно устранить нарушение за 4 сеанса. Также эффективен прием нестероидных лекарственных средств, которые принимают в таблетках и инъекциях. Часто пациентам назначают «Индометацин», «Мовалис», «Диклофенак», «Кетопрофен». Противовоспалительные препараты достаточно быстро купируют боль и отек нервных корешков воспаленных мышц. Но для того, чтобы не возникло побочных эффектов от приема НПВС, необходимо принимать их не дольше недели (этого времени вполне достаточно для облегчения состояния пациента).
Если же приступы носят затяжной характер и не отпускают довольно долго, важно обследоваться более тщательно, поскольку такое состояние может быть сигналом о патологии посерьезней. Лучше перестраховаться и исключить смещение суставов и появление межпозвоночной грыжи. В каждом конкретном случае лечение назначается индивидуально и зависит от причины возникновения нарушений
В каждом конкретном случае лечение назначается индивидуально и зависит от причины возникновения нарушений.
- Если патология вызвана инфекцией, то рекомендуется лечение антибактериальными препаратами.
- Устранение миозита паразитарного происхождения сводится к приему антигельминтных средств.
- Аутоиммунная природа болезни обуславливает назначение иммуносупрессоров и глюкокортикоидов.
- При статических нагрузках можно применять разогревающие мази, такие как «Капсикам», «Финалгон». Они эффективны при всех типах миозитов, начиная с самого первого их проявления. Лекарственные средства в виде гелей устраняют боль, снимают отек, разогревают мышцы.
Когда болевые симптомы сняты, специалисты, скорее всего, порекомендуют пройти курс электростимуляции мышц и нервов. Процедуры позволяют за короткий срок полностью восстановить сократительную мышечную способность, их силу, а также улучшить капиллярное кровоснабжение. Не менее важна и лечебная физкультура, но при условии, что комплексы упражнений составлены только специалистом и проводятся под его контролем.
Пациентам с миозитом необходимо включать в свое питание продукты с большим содержанием витаминов А, С, Е, которые нейтрализуют вещества, возникающие при подобном поражении мышц. Также необходимо употреблять пищу, содержащую салицилаты. Они оказывают противовоспалительное действие. Это свекла, сладкий перец, картошка, морковь. В борьбе с патологией, благодаря содержанию особых жиров, полезна и морская рыба. Необходимо пить много жидкости, например, отвар из шиповника, фруктовые соки (особенно кислые), зеленый чай.
Лечебные мероприятия при миозите направлены на устранение воспаления мышц и причины заболевания, которая вызвала патологический процесс.
https://youtube.com/watch?v=0Mlpv7PpHfM
Лечение
Может быть консервативным либо оперативным, в зависимости от поставленного диагноза. Некоторые виды патологий – например, гепатит – требуют длительного приема антибиотиков и сильнейших противовирусных препаратов, другие основываются на нормализации режима питания и ведении ЗОЖ. Специалисты клиники «Энерго», являющиеся настоящими профессионалами в своей области, обязательно выявят причины болей в спине и груди, подберут подходящий именно для вас метод решения проблемы, дадут полезные рекомендации, касающиеся периода восстановления или ремиссии в случае хронического недуга.