Боли в левой подвздошной области у женщин
Содержание:
Трепанобиопсия кости подвздошной
Трепанобиопсия подвздошной кости – это разновидность диагностического обследования, проведение которого заключается в отборе частиц костного мозга, а также тканей.
Основная цель процедуры – это их гистологическое исследование, направленное на определение состояния здоровья структуры костной ткани. Медики получают исчерпывающую информацию о качестве клеточного состава костного мозга, процентного соотношения жировой и кроветворной ткани, состояния кровеносных сосудов и стромы.
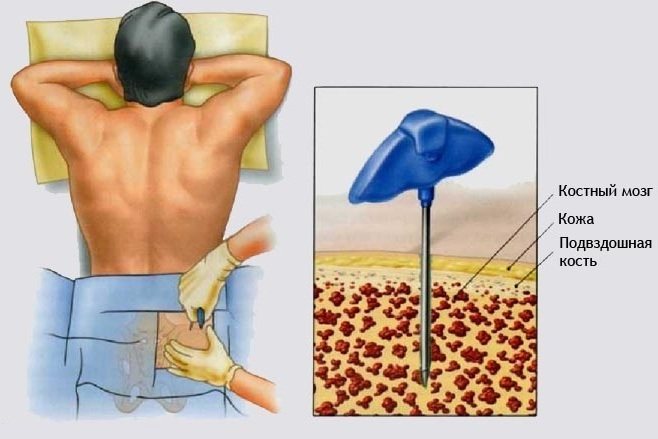
Гистологический анализ даёт возможность определить наличие доброкачественного или ракового новообразования, если в структуре подвздошной кости обнаружены признаки опухолевого процесса. Биологический материал отбирается с помощью игловой пункции. Пациент находится под общей анестезией, а сама диагностическая процедура является несложной хирургической операцией.
Причины боли в тазобедренном суставе
Причины боли в тазобедренном суставе очень разнообразны и могут быть вызваны болезнями суставов:
- Перелом кости бедра (в частности — шейки бедра) — часто наблюдается у людей пожилого возраста. Восстановление в данном случае протекает медленно и иногда осложняется тромбозом и инфекционными процессами. Двигательная активность в период восстановления затруднена.
- Асептический некроз головки бедра — деструкция сустава костей бедра вследствие приостановки кровоснабжения. Для этого заболевания характерны очень сильные прогрессирующие боли в тазобедренном суставе при ходьбе или попытке встать на больную конечность.
- Болевые симптомы в тазобедренном суставе могут возникать по причине патологий позвоночника, а точнее — его поясничного отдела;
- Остеоартрит — разрушение нормальных структур сустава, его капсулы и хрящей; вызывает боли, локализующиеся в паху и ирадиирующие в бедро, и которые особенно сильно проявляются при ходьбе и попытках встать на поражённую конечность;
- Бурсит вертлужной сумки — воспаление, для которого характерны боли в ягодице, которые усиливаются при принятии горизонтального положения на больном боку;
- Поражение тазобедренного сустава при ревматических заболеваниях (в частности, СКВ)
- Воспалительные процессы в сухожилиях сустава;
- Развитие инфекционных процессов вследствие заражения стафилококками, стрептококками или другими микроорганизмами — артрит, характеризуется болезненностью при прикосновении и припухлостью суставов;
- Туберкулёзный артрит — проявляется болевым синдромом во второй фазе развития, когда симптоматика становится более выраженной, боли сопровождаются хромотой и нарушением функционирования сустава.
Боль в тазобедренном суставе может возникать вследствие полученной травмы:
- вывиха (встречается редко);
- повреждения менисков;
- растяжения связок и сухожилий.
Наши врачи
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Диагностика боли в тазобедренном суставе
Не можете жить полноценной жизнью из-за боли в тазобедренном суставе, отдающей в ногу? Обращайтесь во многопрофильную клинику ЦЭЛТ! У нас работают опытные специалисты, которые проведут диагностику и установят точную причину боли в тазобедренном суставе, назначат соответствующее лечение.
Боль в тазобедренном суставе характерна для целого ряда заболеваний, и именно поэтому особое внимание наши специалисты уделяют дифференциальной диагностике, ведь успешное лечение возможно лишь при правильной постановке диагноза! Помимо сбора анамнеза и визуального осмотра применяются и другие типы обследования:
- рентгенография позвоночника, тазобедренного сустава и бедренной кости;
- электромиография, направленная на исследование рефлексов сухожилий;
- и позвоночника, таза и бедра;
- Исследования, позволяющие оценить состояние и проходимость сосудов (допплерография, ангиография);
- разные виды анализов.
Лечение боли в тазобедренном суставе
Лечение боли в тазобедренном суставе назначается только после постановки диагноза. Однако, меры для снятия болевых ощущений применяются практически сразу же. Для этого используются обезболивающие препараты.
Главная цель лечения боли в тазобедренном суставе — устранение причины, которая её вызвала. Для этого предпринимаются разные меры, выбор которых зависит от диагноза. Это может быть:
- мануальная терапия;
- противовоспалительная терапия;
- физиотерапия;
- иглоукалывание;
- лечебная гимнастика.
- лечебно-диагностические блокады
- ;
- тотальное .
- Боль в предплечье
- Боль в крестце
Рак подвздошной кости: причины и признаки
Первыми симптомами злокачественной опухоли подвздошной кости являются следующие ощущения, которые испытывает больной человек:
- чувство ноющей боли в промежности или в области поясницы;
- температура тела в области расположения поражённой кости на 1-2 градуса выше;
- кожная поверхность с внутренней стороны бедра, мошонки, промежности, становится отёчной и краснеет;
- нарушается чувствительность кожи со стороны задней части бедра;
- во время ходьбы чувствуется острая боль в бедре или в нижней части живота.
Основными причинами развития онкологии является наследственная предрасположенность, ежедневный контакт с канцерогенными и токсическими веществами, вредные привычки, сидячий образ жизни, ранее перенесённые травмы таза, хроническое воспаление костной ткани.
Дифференциальная диагностика
- Разрыв губы тазобедренного сустава.
- Спортивная грыжа.
- Бурсит ППМ.
- Паховая грыжа.
- Остеит лобковой кости.
- Тендинопатия/растяжение мышц брюшного пресса.
- Тендинопатия аддукторов бедра/травма паха.
- Остеоартрит тазобедренного сустава.
- Поражение запирательного нерва.
- Новообразование.
Другие причины боли в передней части бедра
- Воспалительный синовит.
- Кристаллоиндуцированный синовит (подагра).
- Стрессовый перелом шейки бедренной кости.
- Аваскулярный некроз головки бедренной кости.
- Авульсия сухожилия.
- Ушиб мышц.
- Феморо-ацетабулярный импинджмент.
- Растяжение прямой мышцы бедра.
- Напряжение илиотибиального тракта.
- Отраженная боль из поясничного отдел (L1-2).
- Парестетическая миалгия.
- Смещение эпифиза головки бедра.
-
Синдром щелкающего бедра (СЩБ).
- «Внутренний» СЩБ, как уже упоминалось ранее, связан с сухожилием ППМ.
- «Наружный» СЩБ обусловлен либо илиотибиальным трактом, либо сухожилием большой ягодичной мышцы, проходящим через большой вертел бедренной кости.
- «Внутрисуставной» СЩБ может возникать вследствие наличия свободных тел, разрывов суставной губы или рецидивирующим вывихом.
Прогноз
Bergström и соавт. (2014) исследовали БПБ и БОТП через 14 месяцев после беременности. В исследование была включена когорта из 639 женщин с болями в пояснице или области тазового пояса, возникшими во время беременности.
Участники заполнили анкеты о болевом статусе и самооценке состояния здоровья и семейных ситуаций. Последующее наблюдение было проведено через 6 месяцев после первоначальной оценки, и из 639 участниц 200 женщин сообщили о послеродовых болях в пояснице или БОТП. Через 14 месяцев 176 из них заполнили анкеты еще раз. 19.3% женщин находились в состоянии ремиссии, а 75.3% сообщили о рецидивирующих болях в пояснице. Через 40 месяцев после первоначальной оценки 15.3% участниц сообщили о постоянной боли в пояснице и БОТП.
По результатам исследования от 2017 года Bergstrom и соавт. сообщили, что 40.3% участников исследования сообщили о боли различной степени выраженности. Были выявлены следующие факторы, связанные со статистически значимым увеличением вероятности сообщения о боли через 12 лет после родов:
- Увеличение продолжительности боли.
- Как участники исследования оценивали свое здоровье.
- Наличие поражения седалищного нерва, боли в шее и / или грудном отделе позвоночника.
- Отпуск по болезни в течение последних 12 месяцев.
- Использование рецептурных и / или безрецептурных лекарств.
Bergstrom и соавт. (2017) пришли к выводу, что для подгруппы женщин с БОТП, связанной с беременностью, спонтанное выздоровление без рецидивов маловероятно. Самыми сильными предикторами плохих долгосрочных результатов были:
- Персистенция и / или длительность болевых синдромов.
- Распространенность боли — это также может способствовать долгосрочному отпуску по болезни и пенсии по инвалидности.
Разработка скринингового инструмента для выявления женщин, подверженных риску развития БОТП, связанной с беременностью, необходима для того, чтобы обеспечить возможность раннего лечения.
Wuytak и соавт. (2018) провели систематический обзор и выявили потенциальные прогностические факторы на срок до одного года после родов. Только три исследования были включены в окончательный обзор, и качество доказательств по всем факторам было оценено как низкое или очень низкое. Это можно было бы объяснить отсутствием репликации, поскольку ни один из факторов не был исследован более чем в одном исследовании. Учитывая неопределенность результатов и врожденную склонность к предвзятости были выявлены следующие прогностические факторы у женщин с меньшей вероятностью выздоровления через 12 недель после родов:
- История возникновения болей в пояснице.
- Боль в трех-четырех местах в области таза.
- Избыточный вес.
- Через шесть месяцев после родов БОТП скорее всего сохранится в следующих случаях:
- использование костылей во время беременности;
- сильная боль во всех трех местах малого таза во время беременности;
- наличие других болевых состояний;
- ожирение;
- более молодой возраст менархе;
- история предыдущих болей в пояснице;
- высокий индекс коморбидности;
- курение (противоречивые свидетельства);
- способ родов в подгруппе женщин, которым приходилось пользоваться костылями во время беременности, причем женщины, перенесшие инструментальные роды или кесарево сечение, чаще имели стойкую БОТП;
- эмоциональное расстройство во время беременности.
Лечение кист забрюшинного пространства в ЦЭЛТ
Лечение кисты даст желаемый результат только при задействовании хирургических методик. Показаниями к проведению операции являются:
- превышение диаметра кисты 50-ти мм;
- её компрессионное воздействие на внутренние органы;
- активное развитие новообразования;
- воспалительные процессы кисты.
| Методики операции по удалению кисты | |
|---|---|
| Методика | Особенности и показания |
| Классическое иссечение | Открытая операция, применяемая при крупных кистах. Предусматривает удаление скальпелем и длительный реабилитационный период. |
| Лапароскопия | Удаление капсулы кисты и её содержимого происходит через точечные проколы. Здоровые ткани при этом не травматизируются, что сокращает период реабилитации. Методика эффективна для небольших кист. |
| Пункция | Патологическая жидкость из капсулы отсасывается, а потом проводится её обработка антисептиками. Данный способ сопряжён с высоким риском рецидива. |
Хирурги ЦЭЛТ используют лапароскопические методики, которые лишены недостатков открытой операции и пункции. Их преимущество заключается в следующем:
- Сокращение реабилитационного периода;
- Минимальный болевой эффект;
- Отсутствие швов и шрамов;
- Риск рецидива минимальный;
- Вероятность развития осложнений минимальна.
Операцию по удалению кисты в нашей многопрофильной клинике проводят врачи высшей категории с десятилетиями опыта практической работы за плечами. Записывайтесь к ним на консультацию онлайн или связавшись с нашими операторами: +7 (495) 788-33-88.
После операции
После проведения хирургической операции пациентка или пациент находится под наблюдением врачей в послеоперационном отделении, после этого перемещается в общую палату.
Длительность пребывания в стационаре клиники «Медицина 24/7» после тазовой лимфаденэктомии зависит от характера, объемов хирургического вмешательства и общего плана операции в частности применения адъювантной химио-, лучевой терапии).
Во время пребывания в стационаре назначается медикаментозная терапия — противовоспалительные, антибактериальные, обезболивающие, иные препараты по показаниям.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
Какие заболевания могут быть, если болит в левой или правой подвздошной области
Подвздошной областью называют совокупность передне-боковых участков брюшины, расположенных от нижних ребер к тазовым костям и надлобковому участку. С точки зрения медиков вернее этот участок брюшины назвать подвздошно-паховым, поскольку к нему относятся зоны паховых областей с подлежащей частью брюшины – подвздошной ямкой. Тот участок, где находится правая подвздошная область, включает отделы подвздошной и слепой кишки, червеобразный отросток, здесь начинается восходящая ободочная кишка. При минимальной наполненности пищеварительного тракта зону слепой кишки частично прикрывает тонкий кишечник. Если же в просвете слепой кишки скапливаются газы в избытке, ей практически отводится все пространство подвздошной ямки.
В зоне, где находится левая подвздошная область, размещены кишечные петли, включая тощую и сигмовидную кишку с брыжейкой, здесь заканчивается ободочная кишка в ее нисходящей части. Изогнутая петлей сигмовидная кишка занимает место, начиная с гребня подвздошной кости, заканчивая третьим крестцовым позвонком. Когда полость мочевого пузыря заполнена, то же касается и прямой кишки, S-образная зона сигмы смещается в пространство, занимаемое подвздошной ямкой.
Подвздошная область также включает участок полой вены, мочеточники, нервное сплетение, сосудистые разветвления от придатков (яичники с фаллопиевыми трубами), округлую маточную связку (женщины), семяпроводы (мужчины).
Диагностика заболеваний при помощи аппаратных установок и МРТ тазобедренного сустава
Как выполняется операция
В клинике «Медицина 24/7» тазовая лимфаденэктомия выполняется как открытым, так и эндоскопическим способом.
В первом случае доступ создается через разрез мягких тканей. Во втором случае — через небольшие проколы.
Эндоскопическое удаление опухоли и пораженных лимфоузлов требует особенно высокой квалификации хирурга, поэтому такие операции выполняются не во всех клиниках. «Медицина 24/7» располагает хирургами необходимой квалификации.
При выполнении тазовой лимфаденэктомии строго соблюдается правило абластики, чтобы минимизировать вероятность оставления раковых клеток после хирургического лечения.
Правило абластики включает принцип футлярности. Это значит, что тазовые лимфоузлы удаляются в пределах естественных «футляров».
Второй принцип — моноблочность. Это значит, что пораженный лимфоузел иссекается в пределах окружающих здоровых тканей, с обязательным отступом.
Третий принцип — зональность. Это значит, что тазовые лимфоузлы иссекаются в пределах анатомической зоны, в которой они находятся.
Как правило, операции тазовой лимфаденэктомии выполняются под общим наркозом. Длительность операции зависит от объемов хирургического вмешательства.
После удаления тазовых лимфоузлов устанавливается дренаж для отвода жидкости.
Этиология
Тендинопатия — это структурное изменение нормальной архитектуры сухожилия, которое, как предполагается, является результатом микротравмы, возникающей в результате хронического чрезмерного использования сухожилия. Хотя точная этиология этого состояния до конца не установлена, две наиболее часто описываемые причины раздражения сухожилия ППМ включают либо острую травму, либо травму вследствие перегрузки.
- Острая травма встречается реже, но может привести к повреждению опорно-двигательного аппарата или к авульсивному перелому малого вертела. Обычно это происходит в результате эксцентрического сокращения мышцы или резкого сгибания против силы растяжения, которая превосходит способность сухожилия.
- Чрезмерные травмы ППМ могут быть результатом любой деятельности, требующей повторяющегося сгибания бедра, повторяющейся наружной ротации или повторяющегося сгибания как бедра, так и туловища.
Некоторые примеры видов деятельности, которые могут предрасполагать людей к травме ППМ, включают балет, езду на велосипеде, греблю, бег, легкую атлетику, футбол и гимнастику.

Тендинопатию поясничной мышцы обычно называют «бедром танцора» или «бедром прыгуна», т.к. биомеханика этих движений (т.е. повторяющееся сгибание бедра в положении наружной ротации) предрасполагает человека к травме. Одно исследование показало, что более 90% балерин сообщают о слышимых щелчках, хлопках в бедре.
Подростки во время скачка роста имеют относительно сниженную гибкость сгибателей бедра, что потенциально подвергает их большему риску. Сообщалось, что ревматоидный артрит является одной из основных причин подвздошное-поясничного бурсита.
Лечение
Любое из перечисленных заболеваний, провоцирующих появление боли в области таза и паха, подразумевает комплексное лечение. Кроме того, больная нога нуждается в покое и частом отдыхе.
Лекарственные средства
Обычно для снятия болей в области таза показано лечение препаратами противовоспалительной группы – Индометацином, Диклофенаком, Ибупрофеном. Их можно использовать в таблетированной и мазевой форме.
Чтобы снять мышечный спазм, показан прием миорелаксантов. При тяжёлой клинической картине назначают прием стероидов. Диуретики помогают убрать отёчность в тканях. Также показано лечение глюкокортикостероидами (Преднизолоном, Метилпреднизолоном, Дексаметазоном) и хондропротекторами (Глюкозамином, Хондроитин сульфатом).
Чтобы активизировать циркуляцию крови в ноге, назначают прием Пентоксифиллина и Тивортина. Если патология сопровождается гнойным процессом, назначаются антибиотики:
- макролиды (Эритромицин);
- цефалоспорины (Цефоперазин, Цефазолин);
- фторхинолоны (Моксифлоксацин).
Массаж
Для проведения данной процедуры нужно обращаться 1 раз в 6 месяцев к специалисту. Курс лечения причин заболеваний тазобедренного сустава составляет 10 сеансов.
Физиотерапевтические процедуры
В зависимости от симптомов болезни назначается такое лечение тазобедренного сустава:
- электрофорезом с Новокаином для повышения проникающей способности препарата в поврежденный участок;
- магнитотерапией;
- УВЧ;
- лазеротерапией, обладающей противовоспалительным, болеутоляющим и рассасывающим эффектом.
ЛФК
Лечебную физкультуру назначают после того, как будут сняты острые признаки и устранена сильная боль. Гимнастика довольна простая, заключается в отведении, приведении, сгибании и разгибании ноги. Изначально упражнения следует выполнять под врачебным присмотром. Оптимальным является проведение гимнастики в бассейне с тёплой водой.
Операция
Если в полости сустава обнаружена кровь либо жидкость, рекомендовано проведение дренирования с промыванием специальным антибактериальным раствором.
В более серьёзной ситуации показано выполнение эндопротезирования ТБС, которое заключается в замене разрушенного сустава на искусственный аналог. По окончании хирургического вмешательства и реабилитационного периода двигательная активность возобновляется, что позволяет человеку вернуться к обычному образу жизни.
Почему необходима операция пластики грыжи
Помимо косметического дефекта и дискомфорта, доставляемого грыжей, существует веская причина не откладывать операцию «в долгий ящик». Эта причина – опасность ущемления, т.е. внезапного сдавления содержимого грыжи в грыжевых воротах. Обычно это происходит после поднятия тяжести, сильного натуживания, во время сильного кашля, т.е. при повышении внутрибрюшного давления. Чаще всего ущемляется подвижная тонкая кишка, в ущемленной части кишки нарушается кровообращение, которое через непродолжительное время приводит к некрозу кишки и даже прободению (перфорации) ее стенки с развитием воспаления брюшины (перитонита) – жизнеугрожающего состояния.
Клинически ущемление грыжи сопровождается существенным увеличением грыжевого выпячивания, его невправлением, напряжением и резкой болезненностью. Боли могут локализоваться только в области грыжи или распространяться над всей поверхностью передней брюшной стенки. Поднимается температура, иногда до высокой – 38-39’C. У некоторых пациентов резко снижается артериальное давление с уменьшением систоло-диастолического интервала, например, до 80/60 мм рт.ст. У некоторых пациентов может быть рвота с примесью желчи и даже кала. Развивается острая кишечная непроходимость.
Диагностика синдрома Мея-Тёрнера
Перед тем, как назначить лечение синдрома Мея-Тёрнера, флебологи ЦЭЛТ проводят комплексные исследования, направленные на постановку правильного диагноза. Для этого пациенту назначают:
- нижней полой вены с контрастом поражённого участка;
- Ультразвуковое сканирование анатомических структур мошонки и вен с обеих сторон;
- Выборочные почечные и тазовые флебографии.
Наши врачи
Малахов Юрий Станиславович
Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Константинова Галина Дмитриевна
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук, профессор
Записаться на прием
Дроздов Сергей Александрович
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 47 лет
Записаться на прием
Лечение синдрома Мея-Тёрнера
Синдром требует хирургического вмешательства, поскольку вызван механической причиной (т. е. передавливанием). Цель операции – устранить её посредством . Для этого в поражённую синдромом область доставляют самораскрывающийся стент, при помощи которого раскрывают суженный участок.
Сам по себе стент будет выполнять функцию каркаса поражённой области и сможет обеспечить необходимый уровень проходимости вены. Для того, чтобы достичь желаемого результата, применяют специальные усиленные стенты, поскольку обычные не способны справиться с высоким давлением. Если помимо синдрома пациент страдает от тяжёлого варикоза, ему проводят микрофлебэктомию – операцию, направленную на удаление повреждённых участков сосудов.
Записаться на приём ко специалистам отделения флебологии ЦЭЛТ по поводу лечения синдрома Мэя-Тёрнера можно онлайн или связавшись с нашими операторами:
- Хроническая венозная недостаточность
- Тромбозы вен у беременных
Перелом подвздошной кости
Подвздошная кость – это самая крупная часть 3 парных костей, которые формируют таз. С помощью неё осуществляется соединение костной ткани таза с позвоночником. Перелом подвздошной кости является высокоэнергетической травмой таза, возникновение которого возможно в результате ДТП, падения с большой высоты, получения огнестрельного ранения или минно-взрывного воздействия.
Данная патология сопровождается следующей симптоматикой:
- острая боль в поясничном отделе позвоночника, которая усиливается в момент нажатия на лобковую кость;
- образование подкожной гематомы в области мошонки у мужчин и промежности у женщин;
- недержание урины или непроизвольное мочеиспускание, если произошло смещение костной ткани с повреждением органов выделения;
- вагинальное кровотечение у женщин;
- нарушение положения предстательной железы и невозможность осуществить её пальпацию у мужчин;
- наличие крови внутри мочеиспускательного канала;
- не прекращающая боль в нижней части брюшной полости слева или справа;
- анальное кровотечение;
- слабое или полное отсутствие чувствительности в области промежности, лобка, анального отверстия, внутренней стороны бедра или всей нижней конечности (данный симптом характерен для переломов подвздошной кости с повреждением нервного сплетения поясничного отдела позвоночника).
Диагностика перелома подвздошной кости предусматривает использование рентгенографии и КТ таза. В случае подтверждения диагноза врач-травматолог или хирург принимает меры по наружной или внутренней фиксации костной ткани, которая подверглась перелому.
На период лечения пациент является лежачим больным и требует постоянного ухода. Продолжительность терапии составляет от 1 до 6 мес. в зависимости от тяжести перелома и возможного наличия осложнений.
Лечение сакроилеита
Главная цель – устранение причины развития воспаления.
Работа с пациентом предполагает применение в основном консервативных методов, однако, может использоваться и хирургические вмешательства (при гнойных формах), предполагающие вскрытие гнойного очага и удаление пораженных тканей.
Используемые методы, объем и длительность лечебных процедур определяются по результатам подтверждения диагноза, в индивидуальном порядке, с учетом имеющихся особенностей конкретного больного.
Медикаментозное лечение сакроилеита
Применяются различные группы препаратов, в числе которых могут быть обезболивающие, гормональные/негормональные противовоспалительные средства (НПВС), иммуномодуляторы, а также антибиотики широкого спектра и хондропротекторы.
Особое внимание необходимо уделить хондропротекторам, действие которых позволяет ускорить регенерацию и обеспечить качественное восстановление суставных тканей.
Физиотерапия
Физиотерапевтические методики применяются исключительно в совокупности с использованием медикаментозных препаратов. Комплекс такого рода позволяет ограничить изменения, происходящие в тканях сустава, что также способствует сохранению его подвижности.
Острый и подострый период предполагает применение таких методик, как электрофорез и ультрафонофорез, реализуемые с применением лекарственных средств.
Среди прочих процедур, применяемых в ходе восстановления, можно отметить воздействие магнитами, лазерным или инфракрасным излучением, массажи, и прочие специфичные терапии (грязелечение, парофинотерапия и пр.).
Лечение
Терапия заболеваний подвздошной области является симптоматической. В случае развития дисбактериоза, колита с инфекционным воспалением слизистой оболочки сигмовидной кишки, используются антибактериальные средства, активные компоненты которых эффективны против микроорганизмов конкретных штаммов. Вид антибиотика подбирается по результатам лабораторной диагностики.
Аппендицит, заворот сигмовидной кишки, злокачественные и раковые новообразования, закупорка мочеточника конкрементами, острое воспаление предстательной железы с нарушением оттока мочи требуют хирургического вмешательства.
Большинство операций, которые проводятся на органах подвздошной области, являются не сложными. При своевременном обращении к врачу прогноз на полное выздоровление является положительным.
Подвздошная область – это впадина в нижней части живота, которая разделена на правую и левую сторону. В её полости находится слепая, сигмовидная кишка, мочеточник, придатки матки у женщин, червеобразный отросток, семявыводящий канал у мужчин.
Располагается впадина между подвздошной костью и нижними рёбрами. Заболевания данной части организма связаны с дисфункциями органов пищеварительной и мочеполовой систем. Лечение патологий симптоматическое. Включает в себя использование противовоспалительных, антибактериальных средств, а также хирургического вмешательства.
Оформление статьи: Владимир Великий
1Характер проявлений
Обычно к таким видам болезней относят следующие:
- воспаления придатков матки, которые могли образоваться после спаек;
- после различных операций в области гинекологии;
- при маточных опухолях;
- варикозное расширение вен брюшины (обычно это чаще отмечается у женского пола, долго работающего стоя, например, преподаватели, продавцы и т.д.);
- могут такие проявления быть результатом того, что часто бывает женщина не удовлетворена в сексуальном плане;
- урологические проблемы: патология мочеточника, камень в мочеточнике, воспаления со стороны почек;
- заболевание остеохондрозом с болевым синдромом по ходу нервов и другие виды заболеваний.
- слабая;
- очень сильная;
- ноющая.
Иногда болезненность проходит очень быстро, а иногда наблюдается у пациента постоянно. У определенных групп пациентов она может возникнуть вне зависимости от времени суток и без видимых на то причин. А у других групп больных может быть связана с некими определенными факторами. Например, можно отметить следующие:
- подъем тяжелых предметов;
- работа, сидя на корточках;
- запоры.
Главная задача доктора в любом случае состоит в том, чтобы определить причину появления болезненности, и это он может сделать на приеме. Поэтому не следует думать, что такие боли пройдут самостоятельно, а надо обратиться к врачу на консультацию.
Заболевания и патологические состояния желудка, кишечника, пищеварительного тракта — все это в целом наиболее часто становится причинами данного проявления.









