Второй месяц беременности
Содержание:
Развитие плода на втором месяце
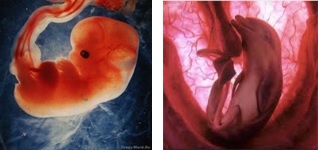
Что происходит внутри вас? Ко всем прочим ласковым словам можно прибавить еще одно – «эмбриончик». Ведь теперь так называется ваш будущий малыш. У него уже бьется сердце, а «подрос» он аж до 4–6 мм. Очень важным является и закрытие нервной трубки, ведь это будущий головной и спинной мозг.
Формируется лицо, кости постепенно начинают заменять хрящи. В это же время малыш начнет шевелиться, но почувствовать эти движения вам удастся еще нескоро, он слишком мал . Сердце превращается в четырехкамерное образование, закладываются надпочечники. К концу этого месяца будущего младенца станут называть плодом. Ваша кроха уже достигает 2,5 см в длину. Функционируют почки и вырабатывается желудочный сок.
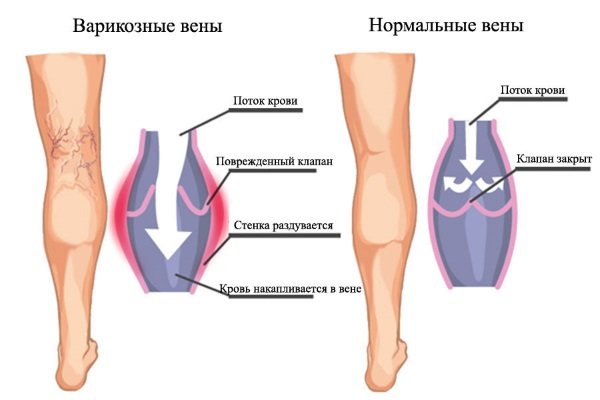
Варикозное расширение вен нижних конечностей
В появлении варикоза главную роль играет фактор наследственности. Если ваш организм склонен к нему, самое время сейчас заняться профилактикой на втором месяце беременности. Избегайте длительного пребывания в одном положении. Если приходится долго сидеть, поставьте под ноги скамеечку и периодически вставайте и двигайтесь. Не поднимайте ничего тяжелого и не носите тесной одежды и обуви. Хорошей профилактикой варикозного расширения вен на ногах является ношение эластичных чулок и колготок в течение всего дня. У курящих женщин варикозное расширение вен и его осложнения встречаются гораздо чаще, чем у некурящих. Берегите своё здоровье!
Фото УЗИ ребенка на 12 неделе беременности
Это очень важный период, поскольку гинеколог направляет женщину на первый скрининг. Он включает УЗИ и биохимический анализ венозной крови на гормоны. Ультразвуковое исследование в это время очень информативно и позволяет определить ряд врожденных патологий.
Визуально на фото видны такие особенности плода:
- хорошо просматриваются глаза (они обычно закрыты), нос малыша и другие черты лица;
- ребенок может открывать рот и глотать околоплодные воды;
- размеры плода все еще непропорциональны, но все части тела сформированы;
- в области половых органов происходит гипотрофия мошонки у мальчиков или гипертрофия половых губ у девочек (по этим признакам можно определить пол);
- движения плода хаотичные.
Скрининг на 12 неделе позволяет определить ряд патологий внутриутробного развития. Для этого аппарат УЗИ проводит ряд автоматизированных замеров. На основе этих измерений производят оценку формирования плода.
В этот период обязательно определяют такие параметры:
- длина плода;
- длина бедра;
- окружность живота;
- обхват головы;
- копчико-теменной размер (КТР) – длина от темечка до копчика;
- бипариетальный размер (БПР) – размер от одного виска до другого;
- толщина воротникового пространства;
- объем грудной клетки;
- вес плода (рассчитывается исходя из замеров).
Сопоставить эти данные и выявить патологию может только врач. Если специалист подозревает врожденное заболевание, назначают дополнительный хромосомный анализ.

Популярные вопросы
Mеня беспокоит зуд наружных половых губ, а ещё 2-й год мучает неприятные ощущения в области уретры.Анализы нормальные. Немного нормализует состояние мочевого пузыря нитроксолин, но ненадолго. Ещё у меня гипотиреоз. Может ли оно провоцировать другое?
При гипотиреозе могут быть атрофические явления на слизистых, что и будет провоцировать сухость. Так же важен Ваш возраст. Необходимо обратиться на прием ко врачу и исключить лейкоплакию или крауроз . В настоящее время с целью увлажнения и предотвращения воспаления воспользоваться гелем Гинокомфорт с экстрактом мальвы. Это поможет быстро снять зуд, заживить слизистые.
После родов на 4 месяц появился зуд в интимной области, по всей вульве. Сдала Фемофлор Скрин, все чисто, немного меньше лактобактерий, сахар в норме, гельминтов нет. Возможно ли что после родов и на фоне лактации стало меньше эстрогенов и из-за этого появились сухость и зуд, особенно в ночное время? Поможет ли мне гель гинокомфорт и какой из них? 36 лет, третьи роды, кормлю грудью.
Такая ситуация возможна. На данном этапе устранить зуд поможет применение геля Гинокомфорт с экстрактом мальвы. В составе увлажняющие, репоративные компаненты, что обеспечит восстановление эластичности слизистых и устранит зуд. Гель можно вводить во влагалище или наносить местно 1 раз в день на протяжении 10 дней , а далее по необходимости.
Возможные осложнения
Если у вас тянет низ живота и появляются боли в области поясницы, вероятнее всего, дискомфорт связан с растяжением связок, удерживающих матку. Другая причина – сидячий образ жизни и развивающиеся на его фоне застойные явления. Чтобы помочь себе, попробуйте сделать самомассаж, изменить положение тела, принять спазмолитик. Если же болевые ощущения нарастают и сопровождаются кровянистыми выделениями, немедленно обратитесь за медицинской помощью.
Температура и ОРВИ в 3 месяце беременности
Женщина в ожидании ребенка особенно подвержена простудам из-за общего снижения иммунитета на фоне токсикоза, нарушения сна, недостатка витаминов. Чтобы избежать осложнений ОРВИ, перед сезоном простуд сделайте прививку от гриппа. Это безопасно для мамы и плода. Меньше бывайте в местах большого скопления людей. При симптомах простуды лучше остаться дома. Если лихорадка длится дольше 3 дней, стоит вызвать врача. Обязательно сообщите ему о беременности, так как не все препараты разрешены для использования в период гестации.
Что можно и нельзя: питаемся правильно
Малыш активно растет, и ему требуется множество витаминов и микроэлементов. Из-за симптомов токсикоза беременной не всегда удается полноценно питаться. Поэтому питайтесь дробно и старайтесь включить в свой рацион разнообразные продукты: молочное и кисломолочное, нежирное мясо и рыба, фрукты и овощи, цельнозерновые крупы, орехи и растительные масла.
Если по каким-либо причинам вы не можете употреблять те или иные группы продуктов, обсудите с гинекологом необходимость дополнительного приема витаминов.
Исключите из своего меню:
- рыбу, которая способна накапливать ртуть – морской окунь, макрель, меч-рыба;
- мясо, рыбу и яйца, не обработанные термически;
- алкоголь.
Максимально сократите – копченое, соленое, маринованное, фаст-фуд. Будьте осторожны с коровьим молоком: все больше детей страдают из-за аллергии на белок коровьего молока, и одним из негативных факторов считается чрезмерное употребление продукта матерью в период беременности.
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
|
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
|
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Ощущения будущей мамы
Растущая матка давит на желудок, поэтому беременная испытывает изжогу и тяжесть в желудке. Питайтесь небольшими порциями, проконсультируйтесь с врачом о том, какие препараты помогут снять дискомфорт.
Из-за большого объема циркулирующей крови у вас участилось сердцебиение. Уменьшилось количество эритроцитов, и снизился гемоглобин. Чтобы не допустить анемии, следите за своим рационом, в нем должно быть достаточно богатых железом продуктов. Если вы стали часто испытывать головокружения, сдайте общий анализ крови. При пониженном гемоглобине необходим прием препаратов, только диетой уже не обойтись.
Многие женщины отмечают, что уже в 5 месяце беременности в молочных железах образуется молозиво. Из соска выделяются капельки желтоватой или полупрозрачной жидкости. Специально выдавливать ее не нужно. В целях гигиены можно использовать вкладки для бюстгальтера.
Меры предосторожности во втором месяце беременности
Что вредно вашему будущему ребенку на этом сроке? Перечислим факторы риска:
- недостаток полезных веществ в продуктах питания, употребляемых матерью, дефицит витаминов, таких, например, как фолиевая кислота и йод;
- воздействия вредных факторов и агентов (инфекции, никотин, алкоголь, радиация, рентгеновские лучи, лекарственные средства, токсические химические вещества в воздухе и воде, промышленная и бытовая химия);
- нездоровый образ жизни — несбалансированный режим сна и бодрствования, состояние сильного и/или хронического стресса, пониженный психологический настрой, неправильный режим питания.
Желаем вам легкой беременности!
Что происходит с вашим малышом?
В течение этого месяца плод растёт стремительно, но он очень чувствителен и уязвим, и любое нарушение в нормальном развитии может повлечь за собой отклонения и в дальнейшем.
На 5 неделе беременности размер плода составляет всего несколько миллиметров, и он имеет С-образную форму. Зато уже к 9 неделе, к концу второго месяца, эмбрион вырастает до 20-30 мм.
На 5-6 неделях начинают закладываться отчётливые черты лица: нос, глазницы, верхняя и нижняя челюсти, а также конечности. Также развиваются внутренние и внешние органы, в особенности сердце и печень.
Ультразвуковое исследование уже может показать, с какой частотой бьётся сердечко малыша: в среднем около 130-150 ударов в минуту.
Формируется мочевыделительная система, кишечник, эндокринные железы, крупные кости скелета. Также формально начинает своё развитие центральная нервная система, поэтому для того, чтобы избежать отклонений, на этом сроке врачи советуют принимать фолиевую кислоту (витамин B9).
К началу 6-й недели плацента начинает активно развиваться, чтобы обеспечить поступление к растущему организму питательных веществ. Также увеличивается количество околоплодных вод, на этом сроке их уже около 20 мл.
На 7-й неделе появляется на деление на пальцы на ручках, ножки же растут медленнее.
Заметны ушные раковины, а также носовые ямки. Развиваются органы зрения: оформляются веки, намечается радужная оболочка.
Продолжается активное формирование внутренних органов, уже имеют своё место в выделительной системе прямая кишка, мочевой пузырь.
Отделяются трахея и пищевод. Сердце уже имеет четыре камеры, а также систему наиболее крупных сосудов.
Полностью закончила своё формирование плацента. Теперь вы и ваш малыш – в буквальном смысле одно целое, и его самочувствие будет полностью зависеть от того, какую пищу употребляете вы. Все вредные вещества, попадающие в ваш организм, также попадают в организм ребёнка.
На 8-й неделе у будущих мальчишек формируются первичные половые признаки, а именно гонады (яички), начинается выработка мужского гормона тестостерона. Но визуально определить пол ребёнка пока ещё невозможно.
Зарождается зрительный нерв, то есть ребёнок уже может отличать свет от темноты. Плод реагирует на внешние раздражители, имеет обонятельные рецепторы и уже начинает шевелиться, но его движения пока ещё не заметны маме.
Мозжечок уже сформирован, поэтому плод может свободно наклонять головку и совершать повороты туловища.
На 9-й, заключительной неделе, голова эмбриона уже напоминает голову взрослого человека. Вполне различимы носик, верхняя и нижняя губа, глазки, прикрытые веками.
Выделительная система работает всё более самостоятельно, уже начала выделяться моча. Развиваются слюнные, потовые железы.
На этом сроке малыш уже может двигать руками, прикрывать ими лицо, а иногда даже класть в рот пальчик. На пальцах верхних конечностей образуются площадки, на которых в дальнейшем будут сформированы ноготки.
Что происходит с плодом в девятнадцать недель его развития
Размеры малыша можно сравнить с теми, что имеет довольно крупный банан. По этой причине и его шевеления становятся все более заметными. Их уже никак не получится проигнорировать. Кстати, если кто-то из ваших близких положит вам на живот руку во время шевелений ребенка, то и он их почувствует. А если ненадолго прилечь на спину, то вы увидите бугорки в тех местах, куда упирается плод.
У ребенка начали работать вкусовые рецепторы. Конечно, пока никакой пищи он не получает, но периодически заглатывает околоплодные воды, а они имеют привкус той еды, которую кушала мама. Зная, что происходит с плодом на сроке девятнадцать недель, психологи советуют мамочке кушать разнообразную пищу, чтобы ребенок после рождения не стал сладкоежкой, например, не игнорировал определенные вкусы. Таким образом можно начинать приучать ребенка к правильной пище.
Малыш ежечасно заглатывает воды в объеме нескольких граммов. Это необходимая подготовка к его жизни вне утробы матери. Таким образом стимулируется работа пищеварительной системы плода. Глотательные движения его уже видны даже при ультразвуковом исследовании. За количество околоплодных вод можно не волноваться. Они постоянно пополняются.
Места для ребенка в матке еще очень много. Поэтому он может располагаться в ней в любом положении и часто его меняет — то сидит на попе, то перемещается головой вниз, то вовсе ложится поперек
Пока это совершенно не важно. Вниз головой детки обычно устраиваются к 30 неделе беременности, а кто-то даже позднее
Если у мамочки много вод, пространства для совершения переворотов еще больше.
Так как ребенок активно крутится, он может обматываться своей длинной пуповиной — наматывать ее вокруг шеи, тела, закидывать на руки и ноги. Пока это не страшно, даже если есть неоднократное обвитие пуповиной шеи. Он несколько раз за день может так наматывать и разматывать пуповину. Пока ребенок получает кислород и питательные вещества через пуповину, никакое удушье ему не грозит. Даже если пуповина остается обмотанной вокруг шеи ребенка к моменту родов, врач без труда снимет с нее петли при прорезывании головки ребенка. Если диагностируется тугое обвитие пуповиной, иногда врачи склоняются к проведению кесарева сечения в срок, максимально приближенный к предполагаемой дате родов.
Очень редко бывает трагическая случайность — если плод закручивает пуповину в истинный узел во время беременности или родов, тогда, если узел затянут, к нему перестает поступать кислород и питание, малыш погибает.
Несмотря на то, что ребенок очень активен, большую часть суток он спит. Порядка 14 часов. Но, конечно же, не подряд. Так же как у младенца, у плода чередуются периоды сна и бодрствования.
При выполнении УЗИ в 19 недель и позднее, в 20 недель беременности, врач замечает, что малыш реагирует на небольшое давление датчика, начинает активнее шевелиться. Если только не спит, конечно же.
Из конституционных особенностей можно выделить ножки ребенка, которые становятся длиннее, пропорциональными телу. Ну а полностью фетометрия плода выглядит сейчас следующим образом в норме:
БПР — 46-56 мм;
ЛЗ — 60-72 мм;
ОГ — 166-200 мм;
ОЖ — 137 -177 мм;
БК — 32-40 мм;
ПК — 29-37 мм;
КП — 24-32 мм;
КГ — 29-37 мм;
Расшифровку данных аббревиатур мы давали в статье про 14-ю неделю беременности. Вес малыша около 350 грамм.
1. неделя, беременность и суеверия (видео):
19 неделя беременности
19 неделя, беременность и суеверия
2013-06-05T00:00:00

Медицинское обследование на 5-м месяце
С наступлением пятого месяца вынашивания ребёночка посещать доктора нужно будет один раз в две недели — это обусловлено возрастанием нагрузки на организм матери. Перед каждым приёмом необходимо сдавать мочу на анализ. Непосредственно на приёме производят взвешивание, измеряют давление и объём живота, высоту дна матки, проводят осмотр на кушетке или гинекологическом кресле, берут мазок на анализ, слушают сердцебиение ребёнка.
Кроме этого, проводят второе УЗИ, на котором узнают массу, рост и состояние развития плода, оценивают положение плаценты, количество околоплодных вод, состояние шейки и стенок матки. Доплерографию проводят для изучения кровеносных сосудов внутри матки, тела малыша и пуповины.
На втором УЗИ уже четко просматривается силуэт ребенка — его головка, ручки, ножки
Второй скрининг при беременности проводят на 17–20 неделе. Его цель — определить среди беременных группы риска, у которых большая угроза развития патологий ребёнка. Скрининг бывает ультразвуковым, биохимическим или комплексным. УЗИ в рамках скринингового исследования проводят в конце второго триместра. Для расшифровки результатов используются данные полученные с помощью УЗИ и анализа крови.
Биохимический анализ крови в рамках скрининга проводят на специальные показатели — хорионический гонадотропин человека, свободный эстирол, альфа-фетопротеин, ингибин А. Изучение полученных данных позволит с определённой вероятностью сказать о риске формирования у ребёнка таких пороков в развитии, как синдромы Эдвардса и Дауна, дефекты нервной системы. Если результаты УЗИ удовлетворительные, нет подозрений на патологии, то анализ крови могут и не назначить.
Второй месяц беременности: список дел
-
Запишитесь на первые визиты к врачу. Пройдите все необходимые обследования и убедитесь, что вы полностью здоровы и все идет хорошо. На приеме ваш лечащий врач впервые услышит сердцебиение ребенка. Если у вас многоплодная беременность, то биться будут сразу два сердечка или даже больше!
-
Питайтесь правильно. Ваш лечащий врач посоветует вам сбалансированную и питательную диету для беременных и ответит на все ваши вопросы.
-
Будьте готовы к перепадам настроения. Представьте, что во время второго месяца беременности вы будете жить как на вулкане. Ваши эмоции будут меняться молниеносно. Запишитесь в психологическую группу поддержки или поделитесь своими чувствами с близкими и понимающими людьми.
-
Рассчитайте дату родов. Если вы еще не определили, когда вам предстоит родить, воспользуйтесь калькулятором расчета даты родов Pampers, чтобы узнать, когда ваш малыш появится на свет.
-
Подпишитесь на рассылку, посвященную беременности.
2 months pregnant — checklist
Какие обследования и анализы нужны?
Обычно на втором месяце женщины встают на учет в женскую консультацию. Лучшим сроком для этого считается срок 6-8 недель
Но поставить будущую мамочку на учет могут и на любом другом сроке, важно лишь, чтобы доктор на приеме смог подтвердить факт наличия беременности. Не оттягивайте визит к врачу – ранние сроки являются лучшим периодом для выявления возможных рисков и патологий, к тому же за раннюю постановку на учет (до 12 недель) женщине от государства будет бонус – небольшое единовременное пособие
При постановке на учет сдают:
- общий и биохимический анализы крови;
- коагулограмму – анализ на факторы свертываемости крови и определение процессов гемостаза;
- анализ на группу крови и резус-фактор (если женщина имеет отрицательный резус, сдать этот же анализ нужно и ее супругу или биологическому отцу ребенка, чтобы оценить вероятность резус-конфликта);
- кровь на ВИЧ-статус, сифилис, гепатиты В и С;
- кровь на инфекционные заболевания (ТОРЧ);
- общий анализ мочи;
- мазок из влагалища.
Дополнительно может потребоваться справка от терапевта или любого другого профильного медицинского специалиста, если у женщины имеются хронические заболевания (при сердечных патологиях – от кардиолога, при проблемах с желудком – от гастроэнтеролога и т. д.). Также делают УЗИ, чтобы удостовериться, что беременность маточная, что ребенок развивается, он жизнеспособен. Подсчитывают количество плодов в матке, оценивают состояние шейки матки и яичников.

19 неделя беременности – что происходит с мамой?
Рассказывая о том, какими изменениями сопровождается 19 неделя беременности, что происходит с организмом будущей мамы, врачи отмечают значительную прибавку в весе. Данный показатель зависит от многих факторов, поэтому может варьироваться. В среднем, к этому времени масса тела беременной увеличивается на 4–5 кг по сравнению с первоначальной. Кроме того, возможно и увеличение отдельных частей тела будущей мамы.
19 неделя беременности сопровождается быстрым ростом плода, что обусловлено повышенным синтезом гормона соматотропина. Попадает он и в материнский организм, ускоряя процессы синтеза ДНК и РНК в клетках. В результате таких процессов отдельные женщины могут замечать пропорциональное увеличение носа, ушей, пальцев на руках на 19 неделе беременности. Стоит отметить, что после рождения малыша все приходит в норму и принимает прежний размер.
19 неделя беременности – ощущения женщины
На сроке беременность 19 недель развитие плода и ощущения будущей мамы связаны с первыми шевелениями малыша. Сначала они едва уловимы, имеют малую интенсивность и частоту, поэтому не все беременные их замечают. В полости матки еще много свободного пространства, малыш может легко передвигаться и только изредка задевает ручкой или ножкой стенку матки. Беременные замечают, что к этому времени у младенца появляются свои биоритмы: в определенное время суток он более активен, в другое – больше спит.
Живот на 19 неделе беременности
Матка на 19 неделе беременности, точнее, ее дно располагается на 18–19 см выше лонного сочленения. По мере роста плода будет происходить и увеличение объема органа, преимущественно вверх. С каждой неделей высота стояния дна матки будет увеличиваться на 1 см. Форма живота при этом остается яйцевидной, пупок из-за увеличения размеров начинает постепенно выпирать вперед.
В результате увеличения живота происходит изменение центра тяжести. Женщина начинает ходить, отклонившись назад. При этом происходит изменение походки беременной: при ходьбе вся масса тела распределяется на опорную ногу. Внешне такая походка напоминает утиную, и, увидев женщину даже со спины, можно с уверенностью сказать, что она вынашивает малыша.
Выделения на 19 неделе беременности
Девятнадцатая неделя беременности может сопровождаться увеличением объема влагалищных выделений. Зачастую они становятся обильными и более жидкими. Однако окраска их не меняется. В норме это прозрачные или белесоватого оттенка выделения, которые не имеют неприятного запаха (иногда присутствует слабо уловимый кисловатый оттенок). Любые изменения, касающиеся окраски, консистенции, запаха выделений требуют посещения врача. На фоне ослабленного местного иммунитета возможно обострение хронических инфекций, которые негативно отражаются на гестации.
Боли на 19 неделе беременности
Когда идет пятый месяц беременности, женщина может заметить периодическое появление болезненных ощущений в нижней части живота. Однако они настолько незначительны и непродолжительны, что многие беременные не придают им значения. Так проявляют себя тренировочные схватки. Они представляют собой самопроизвольное сокращение маточного миометрия, которое не приводит к началу родовой деятельности. В большинстве случаев подобное явление исчезает самостоятельно при изменении беременной положения тела.
В связи с увеличением веса и размеров плода, возрастает нагрузка на ноги. Когда наступает 19 неделя беременности большинство женщин отмечает ноющие болезненные ощущения в икроножных мышцах, стопах, которые усиливаются вечером, после длительной ходьбы или нагрузки. На фоне подобных изменений возможны боли в области спины и поясницы. Чтобы снизить частоту их появления, врачи советуют:
- Отдыхать, подложив под ноги подушку или валик, придав им возвышенное положение.
- Носить обувь на низком ходу, отказаться от каблуков.
Возможные проблемы и осложнения
Какие осложнения могут быть в текущий период, однозначно ответить сложно.
Наиболее часто встречаются такие патологии, как:
- угроза выкидыша (тянет низ живота, наблюдаются кровянистые или коричневые выделения, есть признаки деформации плодного яйца по УЗИ, снижена концентрация гормонов прогестерона или ХГЧ);.
- ретрохориальная гематома, образовавшаяся на месте небольшой отслойки хориона от стенки матки (появляются мажущие выделения из половых органов, могут быть слабые ноющие боли в пояснице или нижней части живота);
- анэмбриония (отсутствие плода в плодном яйце) определяется по результатам УЗИ;
- внематочная беременность – закрепление плодного яйца вне полости матки, например, в трубе или шейке матки;
- замершая беременность – остановка плода в развитии и его гибель по причине генетических аномалий или негативного влияния тератогенных факторов.
Учитывая, что у женщины снижен иммунитет, важно беречься от инфекционных и вирусных заболеваний, поскольку именно сейчас они могут быть наиболее опасными для растущего в утробе малыша. Также не рекомендуется принимать лекарственные средства (особенно антибиотики и психотропные препараты) без разрешения врача
Большинство лекарственных средств обладают тератогенным действием на плод и могут привести к формированию его организма с ошибками – к порокам развития.

Что должно насторожить будущую маму?
Второй триместр характеризуется большим количеством выделений. В норме они имеют светлый белый или желтоватый оттенок, однородную консистенцию, а запах отсутствует. Выделения становятся обильнее в связи с тем, что организму труднее поддерживать нормальную микрофлору, запускаются компенсаторные механизмы.
Однако появление описанных ниже выделений нехарактерно для нормально протекающей беременности:
- Коричневые. Опасны риском позднего выкидыша, преждевременными родами и проблемами с плацентой.
- Зеленоватые, серые. Указывают на инфекционные процессы гнойного характера.
- Белые творожистые. Нарушена микрофлора и, как следствие, возникла молочница.
При появлении любых необычных выделений необходимо обратиться к врачу.
Как организм беременной переносит перелет на 2 месяце?
Для кого-то путешествия до последних сроков беременности – норма. Случаются случаи родов в салоне. Стюардессы этому обучены, но лучше не дотягивать до срока родов. Плохое самочувствие – повод отложить путешествие, особенно без опыта перелетов. Характерные для токсикоза ощущения усилятся при взлете и посадке.
При комфортном течении беременности можно летать без осложнений до 7 месяцев с сопровождающим. Нужна свободная комфортная одежда и запас очищенной воды. Для перелета на 2 месяце беременности документы не нужны, а визуально о положении трудно догадаться.
Когда живот виден, сотрудники авиакомпании вправе потребовать справку о сроках беременности, обменную карту и удостоверении врача о нормальном самочувствии. Они вправе предложить подписать гарантийное обязательство, где снимается ответственность за здоровье во время путешествия. Когда беременная в салоне, может попросить место ближе к выходу, при дискомфорте со стороны соседей – сказать стюардессе. Предлагается услуга предзаказа индивидуального питания, воспользуйтесь, хватает денег – летите в салоне бизнес-класса.
Изменения в организме будущей мамы
Когда о зачатии ребенка речь еще только шла, ваша матка была размером приблизительно с апельсин. К концу 8-й недели она уже достигает размера грейпфрута.
- Грудь по-прежнему чувствительна, но теперь она может начинать набухать и понемногу увеличиваться в размере.
- Объем циркулирующей крови возрастает на 40 – 50 %.
- Уже в самом начале второго месяца становится больше симптомов наступившей беременности, которые вы можете заметить. Один из них — утреннее недомогание. Обычно оно начинается на 6-й неделе, но может проявиться уже спустя несколько дней после зачатия.
- Симптомы утреннего недомогания, несмотря на название, наблюдаются и утром, и днем, и даже ночью и могут продолжаться все первые месяцы беременности. В большинстве случаев на границе первого и второго триместров они ослабевают, а к середине беременности тошнота проходит совсем.
- В то время как некоторые будущие мамы к концу второго месяца уже могут набрать пару килограммов веса, другие их теряют. Виноваты в этом сильные приступы тошноты и рвоты — так проявляет себя ранний токсикоз беременных.
От половины до двух третей всех беременных женщин страдают от этого состояния. Основной его виновник — возросший уровень гормонов (прогестерона и эстрогена). Поэтому ранний токсикоз беременных считается «плановым» физиологическим явлением, в отличие от позднего токсикоза (именуемого «гестоз»), который возникает на поздних сроках и нормальным течением беременности не является.
Несбалансированная диета, нерациональный режим питания и особенности образа жизни и трудовой деятельности могут усугубить выраженность симптомов раннего токсикоза.
Когда приступы рвоты становятся настолько интенсивными, что вы не в состоянии удерживать в себе ни пищу, ни жидкость, следует обязательно сообщить об этом врачу, если вы уже его выбрали, или запланировать визит в клинику, если вы откладывали это на потом. Такие состояния требуют пристального внимания специалиста.
Если же тошнота просто немного омрачает ваше настроение, вы можете попробовать помочь себе сами.
Симптомы, типичные для второго месяца беременности
На втором месяце беременности большинство женщин испытывают следующие симптомы:
-
Перепады настроения.
-
Тошнота по утрам.
-
Чувство голода и отвращение к определенным продуктам.
-
Легкая отечность стоп и кистей.
-
Изжога и расстройство пищеварения.
-
Запоры.
-
Метеоризм.
-
Вздутие живота.
-
Слабость.
-
Головокружение.
Да, все эти симптомы довольно неприятны, но это нормальная часть беременности, и так или иначе с некоторыми из них вам придется столкнуться.
Перепады настроения. Ваше тело переполнено гормонами: хорионическим гонадотропином человеческим (ХГЧ), прогестероном и эстрогеном — что влечет за собой перепады настроения. Эти же гормоны являются виновниками метеоризма, запоров, изжоги, головокружений, появления пигментных пятен и венозных сеточек, боли в мышцах.
Ваше настроение зависит и от физического самочувствия. Когда кружится голова и мучает изжога, быть не в духе — в порядке вещей.
Тошнота по утрам. В первом триместре вы можете столкнуться с ранним токсикозом. На самом деле приступы тошноты могут случаться в течение всего дня. Но есть хорошие новости: во втором триместре это закончится!
Придерживайтесь сбалансированной диеты, чтобы побороть тошноту, исключите из рациона жирную и острую пищу, ешьте понемногу, но часто. Желудок не должен быть пустым. По утрам, не вставая с постели, съедайте пару несоленых крекеров, чтобы стабилизировать уровень сахара в крови. Отдыхайте, пейте много воды. Некоторым помогает посасывать или нюхать дольки лимона.
Странные вкусовые пристрастия. Другие симптомы, которые часто встречаются на втором месяце беременности, — приступы голода и отвращение к определенным продуктам. До конца непонятно, почему вам вдруг хочется поесть чего-то весьма необычного, но это нормально. Если же вас тянет на что-нибудь несъедобное, например мел или грязь, то обсудите это с вашим лечащим врачом.