Причины аллергической реакции глаз
Содержание:
Биохимический анализ крови (внутренней средой организма человека и животных)
Этот анализ крови (внутренней средой организма человека и животных) при холецистите является более показательным:
- Билирубин – увеличение его уровня является самым принципиальным диагностическим признаком, свидетельствующим о заболеваниях гепатобилиарной системы.
- Щелочная фосфатаза – если этот показатель вырос, это может свидетельствовать о застое желчи.
- АлАТ и АсАТ – увеличение уровня трансфераз гласит о деструктивных заболеваниях печени.
Также наблюдается рост значений холестерина (Нерастворим в воде, растворим в жирах и органических растворителях. ), фибриногена и неких остальных. В остром случае увеличение является значимым, а в случае приобретенного холецистита – нет.
Почаще всего под вопросцем, какие анализы сдают при холецистите, пациенты имеют в виду анализы крови (внутренней средой организма человека и животных), но и характеристики, определяемые в моче, также являются информативными.
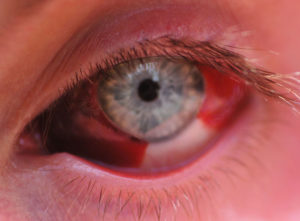
Основные причины возникновения заболеваний глазных
Заболевания, относящиеся к ряду офтальмологических, протекают самостоятельно или развиваются на фоне других болезней, поражающих организм. Глазные патологии могут начать беспокоить человека по причине плохой экологической среды, в которой он проживает, из-за чрезмерных нагрузок, неправильного питания, наследственного фактора и пр. Иногда для лечения определенных болезней достаточно медикаментозного вмешательства и физиопроцедур. В других случаях для восстановления функций зрительного аппарата требуется оперативное лечение, например, лазерная коррекция зрения.

Причин глазных заболеваний может быть много:
- Травмы;
- Возрастные изменения;
- Врожденные патологии;
- Наследственный фактор;
- Новообразования;
- Поражение патогенными микроорганизмами и др.
Что такое Лептоспироз у детей —
Лептоспироз – зоонозное инфекционное заболевание, которое имеет острое начало, проявляется симптомами интоксикации, лихорадкой, поражением печени, почек и нервной системы, различными проявлениями геморрагического синдрома.
Лептоспироз бывает таких видов:
— лептоспироз желтушно-геморрагический;
— другие формы лептоспироза;
— лептоспироз неуточненный.
Эпидемиология
Лептоспиры хранятся в организм и переносятся дикими грызунами. Возбудитель выделяется у них с мочой, что приводит к заражению окружающей среды, поскольку моча попадает в пищевые продукты и воду, а также в почву. Таким образом, заражению подвержен крупный рогатый скот, свиньи, лошади, собаки и человек.
Зараженные животные чаще всего становятся носителями и источниками инфекции, иногда погибают.
Пути инфицирования
Самый распространенный путь заражения – купание в водоемах, зараженных лептоспирами. Также есть высокий риск при употреблении инфицированной пищи и при контакте с зараженными предметами. Человек не может подхватить инфекцию от зараженного человека.
Очаги лептоспироза зафиксированы в Крыму, на Северном Кавказе, в предгорьях Алтая, Северном Казахстане, на Дальнем Востоке, в Сибири, в центральных областях Европейской части России. К очагам относятся, прежде всего, лесные зоны, поймы рек, сырые заболоченные места.
Самый высокий уровень заболеваемости – среди жителей сел летом и осенью, что совпадает с периодами проведения сельскохозяйственных работ. В теплое время года возможны эпидемии лептоспироза среди людей. Отдельные, не связанные случаи фиксируются не только осенью и летом, но также весной и зимой – круглогодично.
Лептоспирозу подвержены взрослые и дети, но более других – старшие дети. Они заражаются после купания в инфицированных прудах и карьерах.
Диагностика пациентов с пучеглазием
Орбитопатия – наиболее частая причина проптоза (экзофтальма) у взрослых пациентов. Клинически заболевание обычно легко заподозрить, особенно если оно начинается с тиреотоксикоза (или тиреотоксикоза в анамнезе), двустороннего экзофтала и острого или подострого отека структур вокруг глазного яблока.
- У 40% пациентов глазные симптомы возникают в сочетании с клиникой тиреотоксикоза.
- У 20% больных глазные симптомы впервые появляются до начала тиреотоксикоза.
- У 10% пациентов глазные симптомы развиваются в течение 6 месяцев от начала тиреотоксикоза.
Глазные симптомы у пациентов возникают и после лечения тиреотоксикоза (обычно после лечения радиоактивным йодом). У 10%. у пациентов с ГО может развиться дисфункция щитовидной железы.
Таким образом, больного нужно обследовать, назначая целую группу анализов:
- тироксин;
- LT3 (свободный трийодтиронин);
- тесты на антитела: anti-TTHR (антитела к рецептору TTH);
- анализы на ATPO (антитела к тироидпероксидазе).
В зависимости от стадии и степени воспаления пациент может иметь различные глазные симптомы.
В случае объективного осмотра необходимо исследовать конъюнктиву – оценивается:
- отечность тканей глаза – хемоз;
- наличие видимых мелких кровеносных сосудов конъюнктивы;
- отека тканей вокруг глаза – наличие промежутка между краями верхнего и нижнего века (ретракция века).
Также проводится исследование движений глазного яблока – обычно нарушение конвергенции, дисфункция глазных мышц, зрение часто становится двойным.
Двойное зрение
Экзофтальмометром измеряется степень проптоза – расстояние от латерального края костного мозга до воображаемой перпендикулярной линии, проведенной в наиболее выступающей точке роговицы.
Также необходимо оценить остроту зрения, способность различать цвета. Если есть подозрение на повреждение диска зрительного нерва (необъяснимое внезапное ухудшение зрения, нарушение способности различать цвета, внезапное «выпадение» глазного яблока с орбиты или повреждение роговицы (пространство между веками, пациент жалуется на сильную слезотечение, сильный страх перед светом и т. спазм век) пациента необходимо немедленно направить в специализированный центр лечения глаз.
В случае односторонней офтальмопатии без нарушения функции щитовидной железы в первую очередь целесообразно провести инструментальные исследования, чтобы исключить объемный процесс на орбите. Содержимое глазниц лучше всего визуализируется с помощью магнитно-резонансной томографии (МРТ) глазницы – можно оценить отек движущихся мышц глаза, увеличение ретробульбарной жировой и соединительной ткани, визуализировать зрительный нерв, применяя режим подавления жира, оценить воспалительную активность в глазных лунках.
Когда МРТ невозможна, может быть выполнена компьютерная томография (лучшая визуализация структур костного мозга) или ультразвуковое исследование глаза.
Ультразвуковое исследование глаза
Существует ли действенная профилактика пингвекулы?
Чтобы уменьшить риски образования пингвекулы, специалисты советуют не забывать носить качественные солнцезащитные очки в условиях открытого пространства и свободного воздействия УФ-лучей. Правильный рацион способствует нормализации обменных процессов в организме, что тоже уменьшит вероятность развития патологии.Если человек проживает в жарких и засушливых климатических условиях, необходимо позаботиться о дополнительном увлажнении глаз при помощи специальных капель, мазей или же других препаратов.
 Что касается прогнозов трудоспособности и жизнедеятельности при пингвекуле, то они весьма благоприятны — новообразование зачастую не оказывает воздействия на качество жизни и не провоцирует снижение остроты зрения.
Что касается прогнозов трудоспособности и жизнедеятельности при пингвекуле, то они весьма благоприятны — новообразование зачастую не оказывает воздействия на качество жизни и не провоцирует снижение остроты зрения.
На сайте Очков.Нет представлен широкий выбор контактных линз. Рекомендуем отдать предпочтение моделям с фильтром от ультрафиолетовых лучей, например, Acuvue Oasys with Hydraclear Plus или 1-Day Acuvue TruEye.
Причины
Существуют многие причины, по которым может образоваться желтизна под глазами и в других частях лица. Некоторые из них являются физиологическими. То есть при устранении повреждающего фактора симптом полностью проходит. В других случаях возможно появление серьезных заболеваний, требующих медикаментозного и другого вида лечения:
- Продукты питания. Если человек употребляет пищу, содержащую большое количество желтого пигмента, он может распределяться по тканям и органам, перекрашивая эпидермис. К таким продуктам относится морковь, мандарины, апельсины, перец желтого цвета, большое количество оранжевой или желтой газировки. Такое состояние не страшно, не требует медикаментозного лечения при отсутствии дополнительной клинической симптоматики. Пациенту следует полностью исключить эти продукты из рациона.
- Воздействие ультрафиолета. Лучи являются вредоносными для организма. Они негативно воздействуют на сетчатку глаз и эпидермис. В большинстве случаев чрезмерное количество ультрафиолетовых лучей приводит к ожогу. Если солнце постоянно влияет на лицо, под глазами могут образовываться пигментные пятна желтого, оранжевого, коричневого цвета. Если пациент наденет солнцезащитные очки, проблема полностью исчезнет.
- Оправа очков. Многие пациенты покупают дешевую оправу для очков. Она может содержать металл, который при попадании жидкости начинает окисляться. Поэтому красящее вещество попадает на кожу под веками, образуя желтые круги.
- Косметика, которая может быть некачественной или с истекшим сроком годности. В результате она может окрашивать кожную поверхность, проникать в глубокие слои эпидермиса, окрашивая его.
- Образование пигментных пятен. Это структурное изменение поверхностного слоя эпидермиса, которое может развиваться под воздействием негативных факторов окружающей среды. Их устранить достаточно сложно, необходимо прибегнуть к помощи косметолога или дерматолога. Часто пигментные пятна образуются в результате возрастных изменений у лиц старше 60 летнего возраста.
- Употребление медикаментозных средств. Инструкция к применению описывает побочные эффекты, которые могут возникнуть при индивидуальной непереносимости или передозировке. Некоторые препараты способны увеличивать число АЛТ и АСТ, билирубина. Это приводит к пожелтению кожных покровов, в первую очередь на лице.
- Вредные привычки. Употребление большого количества алкоголя, никотина, запрещенных лекарственных веществ, наркотиков приводит к полному изменению облика человека. Кожа становится бледной, под глазами появляются темные или желтые круги. Это свидетельствует о нарушении обмена веществ, накоплении токсинов в организме.
- Печеночные патологии. С помощью этого органа осуществляется метаболизм билирубина. В норме он окрашивает кал и мочу в необходимые цвета. Но если печень исключается из функции, билирубин не попадает в выделительные жидкости, а распространяется в кровь. В итоге этот элемент достигает до кожных покровов, вызывая их пожелтение. Дополнительными клиническими симптомами являются сильный зуд, образование сосудистых звездочек под кожей. Наиболее ярко эти процессы отображаются на коже лица и глазных склер. Состояние вызывает гепатит, гепатоз, жировое перерождение, фиброз, цирроз, злокачественное новообразование в печени или метастазы от других органов.
 Нередко на пациента воздействуют физиологические факторы, вызывая пожелтение кожных покровов. Чтобы исключить возможность развития заболевания и образования осложнений, следует обратиться к врачу и пройти диагностические тесты.
Нередко на пациента воздействуют физиологические факторы, вызывая пожелтение кожных покровов. Чтобы исключить возможность развития заболевания и образования осложнений, следует обратиться к врачу и пройти диагностические тесты.
Периодический осмотр у врачей узких специальностей благоприятно влияет на состояние здоровья всех людей.
Способы профилактики
Если появилась желтушность склер и кожи — это повод пересмотреть свой образ жизни и питание. Пагубные привычки, злоупотребление алкоголем, дефицит полезных веществ в организме — все это может привести к приобретению нездорового оттенка оболочки глаза. Поэтому необходимо как можно раньше прибегнуть к помощи следующих рекомендаций врачей:
- Из рациона убрать весь «пищевой мусор», а также сладкую и соленую пищу.
- Полностью исключить употребление спиртных напитков.
- Стараться больше есть свежих фруктов и овощей. В зимнее время года можно дополнительно принимать витаминные комплексы, но только после консультации с доктором.
Крайне важно больше времени уделять отдыху, причем он должен быть правильным. Речь идет не о просмотре ТВ-программ, а о прогулках на свежем воздухе, занятиях посильными видами спорта
С ранних лет к подобному времяпрепровождению следует приучать и детей.
Как известно, все болезни идут от нервов. Поэтому этот фактор также необходимо постараться исключить из жизни. С этой целью врачи советуют при вынужденном переутомлении отдыхать, стараться не брать на себя непосильную нагрузку. Помогают и занятия йогой, медитация, сеансы релаксации. Каждый может найти себе вариант по увлечениям и желаниям.
Какие болезни печени могут спровоцировать желтизну
Нарушения функции печени выступают одной из самых частых причин окрашивания склер в желтый цвет. При проблемах с работой этого органа белки могут симметрично изменять цвет на желтый
Кроме этого, заболевшие могут высказывать жалобы на темный цвет мочи или обращают внимание на то, что каловые массы лишены цвета. Справа в нижней части ребер могут начаться сильные боли
К желтухе, перемене состояния склер способны привести расстройства здоровья:
- Гепатиты разных форм;
- Фиброз или цирроз печени;
- Желчекаменнаяболезнь;
- Наследственность. У больных присутствует генетическая патология;
- Печеночная недостаточность. Желтые пятна проявляются из-за нарушений обмена;
- Опухоли печени, имеющие злокачественный характер. Их действие крайне плохо отмечается на состоянии метаболизма;
- Заражения паразитами, глистами. На глазных белках при этом возникают небольшие пятна желтого цвета, границы у них размыты.
Если имеется подозрение на то, что печень у человека оказалась поражена какой-либо болезнью, для него проводят диагностические мероприятия по определенному списку. Для начала выполняют биохимическое исследование состояния крови. Производится оценка содержания аминотрансфераз, билирубина, выполняют проверку крови с маркерами гепатита, а также рака печени. Непременно должно быть пройдено УЗИ для органов брюшной полости.
Совместные проведения УЗИ и КТ помогают точнее определить, где локализуется патология. Иногда после них для уточнения диагноза потребуется вдобавок биопсия. Исследования могут вызвать подозрения, но полученных с их помощью сведений недостаточно для постановки верного диагноза. При биопсии выполняется забор биоматериала, который используются затем для более тщательного исследования.
Если врач сочтет необходимым, после получения результатов исследований могут быть назначены дополнительные. Тщательные исследования помогут точнее оценить состояние больного и подобрать адекватные методы терапии.
Когда диагноз подтверждается, пациенту назначают лечение с учетом его состояния. Когда есть на то необходимость, производится госпитализация в стационар – он может быть терапевтическим или инфекционным. Если диагноз поставлен своевременно, а лечение выбрано правильно, желтые склеры глаз вскоре вновь побелеют.
Интересные факты, связанные с цветом человеческих глаз
Какие заболевания сопровождаются гемолизом эритроцитов
Пожелтение склер глаз может быть свидетельством анемии гемолитической. При такой болезни начинается ускоренное разрушение эритроцитов, после чего в немалом количестве будет вырабатываться билирубин. Анемия может быть с рождения или приобретенного характера.
Гемолиз эритроцитов может оказаться повышенным, если у больного присутствует инфекция, он принимает сильнодействующие лекарственные препараты по определенному списку или на организм оказывается воздействие вредоносных веществ. Среди вариантов возникновения анемии гемолитической могут быть и переливания крови, если донорский материал оказался резус-несовместимым.
У маленьких, только родившихся детей такое состояние может проявляться вследствие резус-конфликта с кровью матери. При этом существует разница между физиологической желтухой и патологией новорожденных, возникающей спустя один-два дня после рождения. Так называемая «желтушка новорожденных» через некоторое время сама по себе проходит без каких-либо последствий.

Возможны варианты
Но не всегда гепатит А проходит так благополучно. У ослабленных хроническими болезнями, у пожилых людей, у иммунодефицитных может разыграться молниеносный сценарий острого гепатита, когда в течение нескольких часов разовьётся острое поражение головного мозга продуктами распадающейся печени с некоторой неадекватностью сознания. Присоединяются нарушения свёртываемости крови: синяки появляются просто так и обязательно — в месте инъекций, без видимой причины начинаются носовые кровотечения, рвотные массы окрашиваются коричневым — это пропотевающая через ломкие сосуды кровь. На 4–5 день желтухи развивается печёночная кома, от которой до смерти даже ни три шага.
Вирусный гепатит по течению может быть лёгким, средним и тяжёлым, всё определяется интенсивностью симптомов интоксикации и выраженностью желтухи. При лёгкой форме состояние почти нормальное, желтуха держится 2–3 недели. При средней тяжести все симптомы гепатита выражены, а желтушность кожи задерживается до месяца. Ну и тяжёлая болезнь может тянуться до 2 месяцев, это больше характерно для возрастных больных с хроническими заболеваниями печени, алкоголиков и беременных.
Больных средней и тяжёлой формами госпитализируют в инфекционную больницу для проведения адекватного лечения, но специфических противовирусных препаратов именно для уничтожения в организме вируса гепатита А пока не существует. Всё лечение — симптоматическое: только снятие тягостных признаков болезни, помощь в выведении продуктов распада гепатоцитов и стимуляция скорейшего восстановления.
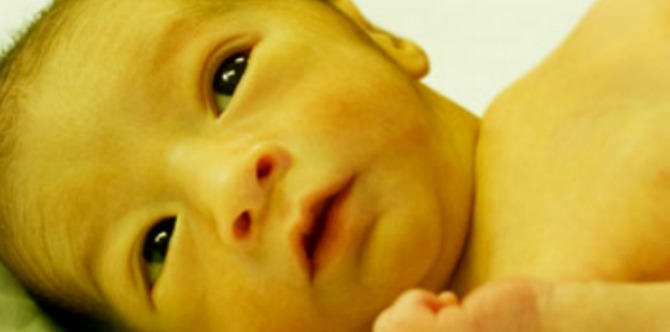
Желтушность глаз у новорожденных
Желтушность склер и кожи у новорожденных — явление достаточно распространенное. Сразу после появления на свет малыша в его организме происходит распад фетальной формы гемоглобина, ответственного за насыщение плода кислородом внутри утробы. Как следствие, образуется чрезмерное количество билирубина. По причине незрелости ферментативных систем организм ребенка не может его полноценно «обезвреживать». В результате развивается физиологическая желтуха. Состояние не требует специфического лечения. Кожные покровы и склеры, как правило, самостоятельно очищаются в течение 2-3 недель.
Иногда у новорожденных диагностируется патологическая желтуха. Основными причинами выступают следующие факторы:
- наследственные болезни;
- нарушение обмена веществ;
- прием некоторых медикаментов;
- внутриутробные инфекции;
- асфиксия в процессе родоразрешения;
- сбои в работе эндокринной системы.
Симптомы патологической желтухи проявляются сразу после рождения. Она быстро прогрессирует, распространяясь на ладони и стопы. Все это сопровождается ухудшением общего состояния здоровья ребенка и требует срочного медицинского вмешательства.
Подготовка
Все лабораторные нормы рассчитаны для утренних характеристик, потому сдавать кровь (внутренняя среда организма, образованная жидкой соединительной тканью. Состоит из плазмы и форменных элементов: клеток лейкоцитов и постклеточных структур: эритроцитов и тромбоцитов) необходимо в утренние часы. Биохимические исследования делают строго натощак, потому крайний прием еды должен быть не ранее чем за 8-12 часов до забора биоматериала (венозная кровь (внутренняя среда организма, образованная жидкой соединительной тканью. Состоит из плазмы и форменных элементов: клеток лейкоцитов и постклеточных структур: эритроцитов и тромбоцитов)). Запрещено также употреблять сладкие и кофеинсодержащие напитки, пить разрешено лишь воду. За день следует избегать физических и чувственных нагрузок, также (по способности) приема фармацевтических средств. За два часа нужно воздержаться от курения.
Почетаемые пациенты! Вероятна сдача анализов без подготовительной расширенной подготовки:
• в критических и неотложных вариантах;
• по предназначению доктора;
Необходимое лечение
Терапию заболевания проводят в зависимости от причины желтушности склер глаз. В одних случаях достаточно приема медикаментов, а в других требуется уже хирургическое вмешательство. Например, физиологическая желтуха новорожденных не подразумевает врачебного вмешательства. Однако патологическая ее форма требует нахождение ребенка под специальной лампой и прием лекарственных средств. При циррозе терапия носит симптоматический характер, а в особо серьезных случаях проводится трансплантация органа.

Дополнительно при назначении лечения может потребоваться консультация узких специалистов.
Что такое желтуха
Прежде всего, под желтухой стоит подразумевать не какое-то определенное заболевание (например, гепатит, как думают многие), а целый симптоматический комплекс, который возникает вследствие течения патологических процессов в печени и некоторых органах. По сути, желтуха – это избыточное количество в организме билирубина, что внешне проявляется приобретением склерами, слизистыми оболочками и кожей желтого оттенка.
В норме билирубин образуется в печени и селезенке из гемоглобина в результате распада эритроцитов, после чего преобразуется печенью в желчь и выводится из организма. При желтухе нормальный процесс преобразования и вывода билирубина нарушается, поэтому он почти полностью остается в крови, незначительно выделяясь через почки и кожу.
Наиболее расположены к ней люди с:
- новообразованиями в печени;
- врожденными аномалиями желчно-выводящих путей;
- патологическими процессами в печени и желчном пузыре;
- наличием паразитических организмов;
- послеоперационными осложнениями;
- постреакцией на некоторые медикаментозные средства.
3.Виды желтухи и пути заражения
Виды желтухи
Результатом диагностики всегда становится выявление причин симптома и идентификация типа желтухи:
Надпечёночная желтуха. Этот вид нарушений в организме проявляется желтухой вследствие болезней крови (гемолитические анемии), отравлений ядами, сепсисе, инфаркте лёгкого, переливаниях несовместимой крови. Его характерный признак – очень тёмный кал.
Печёночная (паренхиматозная) желтуха является следствием нарушений в работе печени. Затрудняется переработка билирубина. Чаще всего при поражениях печени диагностируется печёночно-клеточная желтуха. Это признак сопровождает гепатиты, рак печени, цирроз. Моча становится тёмной, а кал обесцвечивается.
Подпечёночная (обтурационная) желтуха. Этот вид желтухи обусловлен нарушением вывода желчи из организма. Обычно для клинической картины характерно постепенное нарастание желтушности, иногда она периодически появляется и пропадает. Причиной сдавливания и непроходимости желчевыводящих путей могут бить опухоли, паразиты, камни, воспалительные процессы, кисты.
Отдельно нужно отметить детскую желтуху. Она несколько отличается от таковой во взрослом состоянии. Желтуха новорожденных обусловлена незрелостью билирубинового обмена, слабой активностью фермента глюкуронилтрансферазы, усиленным разрушением эритроцитов под влиянием антител матери. Обычно эти состояния проходят у новорожденных в течение месяца. Однако нужно помнить, что билирубин токсичен для головного мозга. Если не наблюдается общая положительная динамика и снижение желтушности кожи, нужна медицинская помощь. Новорожденного обследуют и принимают меры для вывода билирубина из крови.
Пути заражения
Одна из самых частых причин желтухи у взрослых – гепатит А. Это инфекционное заболевание, передающееся при бытовых контактах. Вирус гепатита довольно устойчив и живёт в водной среде до трёх месяцев. Заражение может произойти при контакте с больным человеком, использовании его посуды, при поцелуе. Дети чаще всего заражаются из-за несоблюдения правил гигиены: (не вымытые перед едой руки, грязные фрукты, поднятая с пола еда).
Гепатиты В и С передаются только через кровь или половым путём.
Заболевания, связанные с механической непроходимостью желчевыводящих путей, разрушением эритроцитов, попаданием в организм ядов, не заразны.