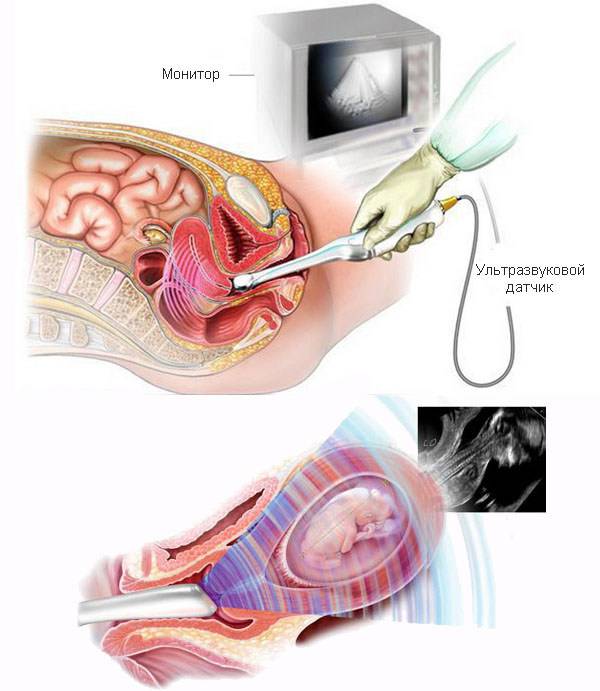
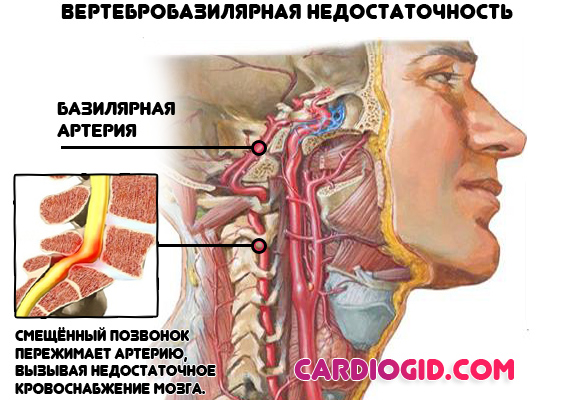
Повышенное внутричерепное давление. информация для родителей
Содержание:
Какие значения давления указывают на наличие патологии
В ситуации, когда ВГД имеет повышенные значения, это знак бить тревогу, так как его увеличение свидетельствует о наличии глаукомы в разных стадиях. Вот таблица, по которой можно узнать о том, насколько Вам угрожает опасность этой болезни
1. Нормой считается значение от 10 до 22 мм рт. ст. (обычно 15-17).
2. Давление от 22 до 25 мм ртутного столба может свидетельствовать о первичных признаках глаукомы, и в этом случае нужно пройти тщательное обследование.
3. Цифра 25-27 мм ртутного столба с большой долей вероятности подтверждает наличие начальной стадии глаукомы.
4. При уровне офтальмотонуса 27-30 единиц можно говорить о том, что глаукома активно развивается.
5. Значение ВГД выше 30 мм рт. ст. означает тяжелую степень развития заболевания.
Напоминаем, изменение давления внутри глаз в течение дня не должно превышать норму 3-4 мм рт. ст. — утром выше, к вечеру ниже. А какие факторы могут послужить поводом для обращения к специалисту, чтобы проверить глазное давление?
Причины и виды нистагма
Физиологический нистагм может вызываться быстро движущимися перед глазами предметами; раздражением лабиринта (гальваническим током, холодом, теплом, вращением тела вокруг горизонтальной оси); быстрой утомляемостью глазных мышц.
Физиологический нистагм глаз является нормальным явлением и выполняет функцию сохранения зрения.
Патологический нистагм обусловливается действием центральных и местных факторов. К местным относят приобретенное или врожденное нарушение зрения, связанное с атрофией зрительного нерва, дистрофией сетчатки, альбинизмом, помутнением оптических сред, приводящих к нарушению зрительной фиксации. Центральными факторами развития нистагма выступают поражения мозжечка, гипофиза, продолговатого мозга, моста мозга, заболевания внутреннего уха, отравления наркотическими веществами и лекарственными препаратами.
По механизму развития выделяется несколько видов нистагма, из которых более значимыми в клинической практике являются вестибулярный и оптокинетический.
Вестибулярный нистагм глаз связан с раздражением вестибулярного анализатора, а оптокинетический – оптического аппарата глаза.
Вестибулярный нистагм может вызываться искусственно или возникать спонтанно.
Спонтанный нистагм – это симптом наличия патологических процессов в головном мозге или в лабиринте внутреннего уха.
Нистагм может быть вертикальным, горизонтальным, диагональным, вращательным и конвергирующим. По направлению нистагма можно сделать вывод о характере центральных нарушений. Горизонтальный нистагм говорит о поражении средних отделов ромбовидной ямки, лабиринта; конвергирующий указывает на поражение среднего мозга; диагональный и вертикальный – на поражение верхних отделов ромбовидной ямки; вращательный нистагм – нижних.
Амплитуда движений глаз говорит о степени нарушений, произошедших в вестибулярном анализаторе. Преобладание горизонтального нистагма является свидетельством одностороннего поражения лабиринта или центральной нервной системы (тромбоз лабиринтной артерии, односторонний гнойный лабиринтит, опухоль преддверно-улиткового нерва, трещина пирамиды височной кости).
Если спонтанный нистагм преобладает в одном глазу, то это говорит о поражении ствола мозга, отводящего или глазодвигательного нерва, заднего продольного пучка. Удлинение медленной фазы спонтанного вестибулярного нистагма, которое сочетается с плавающими движениями глаз, является симптомом тяжелого поражения области мозгового ствола (острый период инсульта, травматические кровоизлияния в головной мозг, острая стадия менингоэнцефалита, опухоль головного мозга с резким повышением внутричерепного давления).
Искусственный нистагм можно наблюдать у здоровых людей. Выделяют искусственно вызванный нистагм калорический, прессорный, вращательный, послевращательный.
Калорический наблюдается при охлаждении и согревании области лабиринта. В норме он проявляется через 25-30 с.
Вращательный и послевращательный виды нистагма возникают при вращении в кресле Барани. В норме послевращательный нистагм появляется сразу же после вращения, его длительность составляет 20-30 с.
Прессорный нистагм вызывается надавливанием на козелок ушной раковины.
По характеру движений нистагм может быть:
- Маятникообразным (равная амплитуда колебаний);
- Толчкообразным (разная амплитуда колебаний);
- Смешанным (проявляются и маятникообразные, и толчкообразные движения).
Выделяют также латентный нистагм глаз, который обусловливается инфантильной эзотропией и характеризуется такими признаками, как:
- Отсутствие нистагма при открытых глазах;
- Горизонтальный нистагм при приоткрывании одного глаза;
- Увеличение амплитуды нистагма при прикрытии одного глаза.
Выделяют и другие виды нистагма:
- Врожденный (по причине недоразвития вестибулярной системы);
- Профессиональный (дрожательный нистагм у шахтеров);
- Произвольный (у лиц, которые могут воздействовать на мышцы, не поддающиеся произвольному сокращению);
- Установочный и фиксационный (при крайнем отведении взгляда, при утомлении глазных мышц).
Признаки патологии
Изменение внутричерепного давления сказывается на общем состоянии больного. Часто этому предшествуют травмы либо удары головы, осложнения во время родов, а также заболевания мозговых оболочек. При этом пациент не может вести привычный образ жизни, а симптомы повышения либо снижения ВЧД не купируются приемом препаратов. Такие больные проходят лечение в условиях стационара. Не заметить патологические изменения этого показателя у детей также невозможно. Кроме того, при отсутствии причины давление не может повышаться либо снижаться и останавливаться на критичной для ребенка отметке — для этого необходимы серьезные основания.
Физиологическое основание болезненных ощущений при повышении либо снижении давления, а также остальных признаков — это недостаточное поступление крови в головной мозг и различные нарушения ее циркуляции. Если жидкость задерживается в сосудах и мозговых желудочках, ткани находятся под постоянным давлением, что может спровоцировать постепенный некроз (отмирание) клеток. Также наблюдается гипоксия (недостаточное поступление кислорода) и дефицит питательных веществ — это является причиной нарушений мозговой деятельности либо утраты рефлексов, в зависимости от локализации поврежденного участка тканей головного мозга.
При повышенном давлении
Повышенное давление проявляется ярко выраженным комплексом симптомов, которые влияют на все процессы жизнедеятельности. Они могут сочетаться с дополнительными клиническими признаками, характерными для конкретного заболевания. Симптомокомплекс, указывающий на повышение ВЧД, включает:
- болезненные ощущения в голове, которые имеют давящий характер и распространяются на все участки, часто возникают непосредственно после пробуждения и усиливаются в течение дня;
- нарушения сна, бессонница;
- неэффективность стандартных препаратов против головной боли;
- тошнота и рвота, снижение скорости сердцебиения;
- резкое снижение зрения, неспособность долго фокусироваться на мелких предметах, ухудшение памяти и концентрации внимания.
При головной боли, которая возникает вследствие серьезных патологий внутричерепного давления, пациент соблюдает постельный режим. При физической активности могут возникать приступы головокружения, потери сознания, провалы в памяти. Также периодически проявляются расстройства периферического зрения, появление темных пятен и «мушек» в поле зрения — следствие перманентного давления жидкости на зрительный нерв. При обострении ситуация ухудшается, могут частично исчезать нормальные рефлекторные ответы на раздражители.
У детей часто связывают поведенческие проблемы и гиперактивность с повышением внутричерепного давления. Однако, эти диагнозы могут не быть связанными между собой. На повышение ВЧД у детей грудного возраста указывают такие симптомы, как выпирание родничка, быстрое увеличение показателя окружности головы, расхождение костей черепной коробки. Еще один тревожный симптом — это слишком медленное зарастание родничка. Если эти признаки проявляются в комплексе с общей апатией либо возбудимостью, плохим сном, отсутствием врожденных рефлексов — это может говорить о патологическом давлении жидкости внутри черепа.
При пониженном давлении
Пониженное внутричерепное давление также можно определить по клиническом признакам. Симптоматика выражена не настолько ярко, как при повышении этого показателя, но также влияет на самочувствие и работоспособность пациента. Если давление внутри черепа не соответствует нормам, это приводит к следующим последствиям:
- головные боли, которые особенно усиливаются при поднятии головы;
- частые перемены настроения, вялость, апатия, раздражительность;
- одновременное снижение артериального давления, если синдром вызван общим дефицитом жидкости в организме;
- головные боли, головокружения, могут наблюдаться обмороки после незначительных физических нагрузок;
- снижение остроты зрения, появление темных пятен перед глазами;
- тошнота, боли в животе;
- возможны болезненные ощущения в области сердца, которые распространяются на грудную клетку.
Осложнения
Хроническая внутричерепная гипертензия приводит к атрофии мозгового вещества, что сказывается на нейрорегуляции внутренних органов, умственных способностях (ухудшение памяти, снижение способности к концентрации внимания, ослаблении интеллекта). Кроме того, постоянное повышенное интракраниальное давление негативно влияет на зрение (ухудшение вплоть до слепоты) вследствие атрофии зрительного нерва.
Самым серьезным осложнением патологии при остром повышении интракраниального давления считается развитие дислокационного синдрома (вклинение ствола мозга в затылочное отверстие), что ведет к остановке дыхания и нарушению кровообращения и заканчивается летальным исходом.
Клинические проявления внутримозговой гематомы
Яркость проявления симптоматика при внутримозговых гематомах зависит от их локализации. Исходя из неё выделяют внутримозговые, субдуральные и эпидуральные гематомы. Два последних вида всегда провоцируют компрессию мозга, что определяет их клинические проявления. Что касается внутримозговых гематом, то они склонны пропитывать ткани кровью, из-за чего поражённые области не могут выполнять свои функции, что также проявляется определённым образом.
| Вид гематомы | Клинические проявления |
|---|---|
| Внутримозговые гематомы — расположены в тканях головного мозга. | Симптоматика появляется почти сразу же после их формирования и сильнее всего ощущается больным на второй-третьей неделях. Он страдает от:
|
| Субдуральные гематомы — локализуются между паутинной и твёрдой оболочками. | В период светлого промежутка больной отмечает:
После того как оно завершён, сознание затуманивается, болевая симптоматика нарастает, возникает психомоторное возбуждение. Появляются признаки компрессии мозга. |
| Эпидуральные гематомы — находятся между твёрдой оболочкой и черепной костью. | Гематома проявляется следующим:
Состояние ухудшается по мере нарастания компрессии тканей, повышается, а потом резко снижается АД, учащается пульс, больной может впасть в кому и даже умереть в тяжёлых случаях. |
Симптомы повышения внутричерепного давления
Повышенное давление на вещество мозга способно нарушить работу центральной нервной системы. Отсюда и характерные симптомы:
- Тяжесть в голове или головные боли, нарастающие утром или во второй половине ночи;
- В тяжелых случаях возможны тошнота и/или рвота по утрам;
- Вегетососудистая дистония (потливость, падение или повышение артериального давления, сердцебиение, предобморочные состояния и др.) – практически обязательный симптом;
- Утомляемость, “отупение”, легкая истощаемость при нагрузках по работе или учебе;
- Нервозность;
- “Синяки” под газами (если натянуть кожу под глазами в области “синяка” видны расширенные мелкие вены);
- Возможно снижение сексуального влечения, потенции;
- Если тело человека находится в горизонтальном положении, ликвор выделяется активнее, а всасывается медленнее, поэтому внутричерепное давление и его симптомы имеют свойство достигать пика во второй половине ночи или к утру;
- Внутричерепное давление тем выше, чем ниже давление атмосферное, поэтому ухудшение состояния бывает связано с переменой погоды.
Опасность
В чем заключается опасность повышенного внутричерепного давления у взрослых? Последствия этой патологии могут быть очень тяжелыми. Без лечения церебральная гипертензия может стать причиной следующих осложнений:
- Смещения головного мозга. При сильной и длительной церебральной гипертензии происходит постоянное сдавливание мозга. Его ткани могут быть вытеснены в отверстия затылка или мозжечкового отростка. При этом пережимаются жизненно важные сосуды и дыхательный центр. Смещение мозга часто становится причиной летального исхода. Начальным признаком этого опасного состояния является постоянная сонливость, которая впоследствии перерастает в кому. У пациента резко сужены зрачки, отмечается сильная одышка.
- Слепоты. В запущенных случаях зрительные нервы атрофируются. Человек начинает хуже видеть и перестает различать предметы, расположенные в стороне от глаза. Такое нарушение зрения является необратимым. В конечном итоге пациент полностью слепнет.
- Поражения гиппокампа. Этот отдел мозга отвечает за память, мышление, эмоции и ориентацию в пространстве. При его сдавливании возникают психические нарушения. Человек страдает ухудшением памяти и когнитивных способностей. Если же гипертензия продолжается, то гиппокамп смещается. Это сопровождается расширением зрачков, отсутствием их реакции на свет, одышкой. Пациент может впасть в кому и погибнуть от остановки дыхания.
- Отека мозга. Такое осложнение отмечается при инсульте, травмах головы и отравлениях. В этом случае давление внутри черепа нарастает стремительно. При этом происходит сжатие сосудов, что приводит к гипоксии и гибели нейронов. Если не оказать пациенту помощь, то очень велик риск смещения мозга и летального исхода.
Важно помнить, что церебральная гипертензия может быть лишь одним из проявлений серьезных заболеваний, например, менингита или опухолей мозга. Такие патологии сами по себе опасны для жизни и здоровья даже в том случае, если внутричерепное давление повышено незначительно
Патогенез
В норме показатели внутричерепного давления не должны превышать 7–15 мм рт. ст. в положении лежа. Они обеспечиваются:
- жестким каркасом черепа и твердыми мозговыми оболочками, что дает постоянство объёма в целом и суммы по отдельности взятых объёмов элементов и структур;
- сложными процессами физиологической регуляции — церебральным перфузионным давлением, тонусом сосудов мозга, объёмной циркуляции крови в мозге, продукцией и резорбцией цереброспинальной жидкости, проницаемостью гематоэнцефалического барьера и коллоидно-осмотическим стазом жидкости мозга.
При изменении или нарушении одного из перечисленных факторов, дислокации мозга, должно происходить автоматическое включение компенсаторной реакции, которое направлено на вытеснение венозной артериальной и крови из синусов и соответственно — артерий, уменьшение объемов ликвора путем вытеснения его из желудочков и уменьшение объема мозга за счет снижения количества межклеточной жидкости.
Например, благодаря повышению артериального кровяного давления быстро сужаются сосуды мозга, в результате чего ток крови в мозгу и внутричерепное давление подвергаются значительным изменениям.
В основе механизма внутричерепной гипертензии чаще всего лежит увеличение объёмов внутричерепного содержимого (за счет нарушения оттока или гиперпродукции), включая спинномозговую жидкость (ликвор), тканевую жидкость (при отёке мозга), кровь (может быть вызвана венозным застоем), а также возникновение инородных тканей, к примеру, при онкопроцессах развития опухолей. Последние имеют не только прямое действие массы, но и непосредственное блокирование тока ликвора. Кроме того, патологические изменения в мозге, повышающие давление, бывают в результате таких процессов как:
- транссудация вызванная цитокинами (вазогенная отечность);
- цитотоксические повреждения, влекущие за собой гибель клеток и некроз (повышается интерстициальное давление);
- восстановительные и воспалительные процессы, инициируемые клетками воспалительного инфильтрата в цереброспинальной жидкости при менингите, вентрикулите и пр.;
- обтурация, связанная с врождёнными пороками, избыточным ростом дуральной ткани, нарушением венозного оттока, образованием паренхимной или внутрижелудочковой массой кисты или неоплазмы;
- увеличение внутрисосудистого объёма;
- гипоксемия;
- изменения парциального давления диоксида углерода (гиперкапния или гипокапния);
- действие метаболических интермедиарных метаболических токсинов, включая нейронные эксайтотоксины;
- истощение энергетических субстратов, например, при закупорке магистральных сосудов, ушибе или диффузном аксональном повреждении, аноксии, вызванной остановкой сердца, гипертонической энцефалопатией, энцефалитной инфекцией, метаболическим отравлением.
Методы лечения ВЧД
Снять болевой синдром при внутричерепном давлении возможно с помощью медикаментозных препаратов. Но учтите, снятием боли причина заболевания не устраняется. Для этой цели необходимо посетить больницу, пройти обследование и получить назначение доктора. Чтобы облегчить страдания при ВЧД врач может назначить следующие виды лечения и группы препаратов:
- употребление мочегонных веществ. Они помогут вывести лишнюю жидкость из организма, причем процесс затронет и головной мозг (например, глицерол);
- массаж;
- целебные сборы из трав;
- мануальная терапия;
- диета;
- антидепрессанты;
- препараты для сердечно-сосудистой системы;
- ноотропы (пирацетам, ноотропил, пантогам, фенотропил);
- витаминный комплекс.
Некоторые, из перечисленных пунктов, человек может применять самостоятельно. Если больной придумал наличие симптомов, вреда от указанных процедур не будет. Что касается медикаментов, то непременно нужно проконсультироваться с врачом, иначе можно усугубить ситуацию. Пациент может лечиться от ВЧД, а на самом деле страдать от другого заболевания. Лучше убедиться в своих догадках через медицинское обследование, а уже потом составлять план лечения.
Народные средства могут помочь избавится от боли, которая возникает при повышении ВЧД, но устранить причину может только эффективная врачебная практика. Можно годами притуплять воздействие симптомов, но рано или поздно такого лечения будет недостаточно. Если вовремя не обратиться к врачу, могут наступить серьезные последствия.
Что представляет собой заболевание внутричерепная гипертензия?
Это болезнь, при которой повышается давление в полости черепной коробки. ВЧГ проявляется в следующих случаях:
- при черепно-мозговой травме;
- опухолях головного мозга;
- вследствие внутричерепного кровоизлияния;
- при энцефаломенингите и прочих забочеваниях.
При возникновении болезни происходит увеличение содержимого внутри черепной коробки. К примеру, может увеличится присутствующая спинномозговая жидкость, тканевая жидкость, крови либо появиться инородная ткань – опухоль. Подобные заболевания можно вылечить, используя гипертонический раствор натрия хлорида.
Причины возникновения внутричерепной гипертензии
К главной причине, по которой возникает ВЧГ относят полученные травмы головы. Вследствие этого может возникнуть новообразование, попросту говоря – опухоль головного мозга. Появившееся новообразование напрямую воздействует на мозг и блокирует нормальную циркуляцию цереброспинальной жидкости.
Также внутричерепная гипертензия может возникнуть у людей с ишемическим повреждением мозга. Подобная травма может возникнуть после сложных родов, при утоплении либо тромбозе сосудов.
Довольно часто ВЧГ служит причиной повышенного внутричерепного давления (ВЧД). Подобные симптомы можно встретить у девочек подросткового возраста, у которых присутствуют проблемы с лишним весом.
Также повышенное внутричерепное давление наблюдается при тромбозе венозного синуса, возникшего вследствие геморрагического диатеза либо при осложненном среднем отите.
В сегодняшней статье мы подробно расскажем, как лечить внутричерепное давление при помощи гипертонического раствора натрия хлорида.
Как проявляется ВЧГ?
Синдром внутричерепной гипертензии может приводить к возникновению частых и тяжелых головных болей, которые способны влиять на качество сна, служить причиной тошноты и циклической рвоты.
Помимо головной боли может возникать кашель, болезненные позывы к мочеиспусканию и дефекация. У пациента могут возникать расстройства сознания, судороги и припадки. У людей, которые длительно страдают подобным недугом, может нарушится зрение.
Также к признакам внутричерепной гипертензии относят:
- потерю аппетита;
- сонливость;
- потерю концентрации;
- трудное пробуждение после сна;
- отек диска зрительного нерва.
Как установить точный диагноз ВЧГ?
Провести физиологическое обследование. Для начала пациент должен пройти обследование у невропатолога
Врач должен обратить внимание на психическое состояние пациента, уровень восприятия и активности. Также исследуется наличие отечности диска зрительного нерва и состояние черепного нерва
К признакам ВЧГ также относят присутствие у пациента ретинального кровоизлияния, паралича сопряженного взгляда и вытягивания век. Обследуя детей, которые способны взаимодействовать, доктор должен оценить тонус мышц и походку. Обследования следует проводить с определенной периодичностью. Новорожденные и младенцы имеют особые проявления ВЧГ: увеличенная окружность головы; выпирание родничка; ребенок не способен поднимать глаза; присутствует ретракция века и прочее.
Провести лабораторные исследования. При обнаружении психических изменений, сопровождаемых метаболическими и токсикологическими отклонениями, в обязательном порядке проводят исследования в лаборатории. Подобные исследования включают в себя проведение анализа на электролиты, токсикологию, функциональные тесты печени и почек. В некоторых случаях проводится анализ спинномозговой жидкости.
Осуществить инструментальное обследование. Обнаружив признаки заболевания нужно осуществить компьютерную томографию (КТ). Проведя КТ на ранних стадиях заболевания можно определить размер желудочков и обнаружить кровоизлияние. При подозрении наличия инфекции, воспалительных процессов либо неоплазии, осуществляется внутривенный контраст. Если врач подозревает наличие тромбоза венозного синуса, тогда проводится магнитно-резонансная ангиография.
Проведя все исследования, врач назначает лечение пациенту.
Симптомы Одонтогенного гайморита у детей:
Клиническое течение гайморитов у детей отличается разнообразием, связанным с возрастными и анатомо-физиологическими особенностями, этиологическими и патогенетическими факторами, некоторыми особенностями клинического течения заболеваний придаточных пазух носа.
У новорожденных, детей грудного и младшего дошкольного возраста для течения синуситов характерна выраженная общая симптоматика, в связи с чем диагностика затруднена. В воспаление вовлекаются нескольких придаточных пазух, часто отмечают орбитальные осложнения, а также воспаления верхней челюсти, протекающие по типу остеомиелита. В 30 % случаев процесс переходит в хроническую стадию. В этом возрасте причинами развития гайморита являются инфекционные и простудные заболевания, охлаждение, аллергия. Одонтогенные гаймориты не встречаются.
У детей старшего возраста наличие кариозного процесса и его осложнений приводят к острым и хроническим одонтогенным воспалительным процессам в кости, которые могут обусловливать развитие одонтогенных гайморитов. В воспалительный процесс вовлекается преимущественно верхнечелюстная, редко — другие пазухи.
Заболевание начинается с головной боли, повышения температуры, затруднения носового дыхания, появления слизисто-гнойного или гнойного выделяемого из соответствующей половины носа, отека мягких тканей щечной и подглазничной областей. Характерны чувство давления и напряжения в области пораженной пазухи, резкие боли, иррадиирующие по ходу ветвей тройничного нерва. Отмечаются болезненность при пальпации клыковой ямки и при перкуссии зубов, краснота и мацерация кожи верхней губы и области носовых отверстий.
Как протекает болезнь у детей?
В детском возрасте практически всегда диагностируется сахарный диабет 1 типа. Причиной патологии становится нарушение иммунитета, которое обусловлено наследственной предрасположенностью. Иммунная система ошибочно атакует организм, и происходит поражение клеток поджелудочной железы, которые вырабатывают инсулина. Болезнь способна проявить себя уже в первый год жизни. У многих юных пациентов она возникает после того, как ребенок переболел краснухой, или из-за попадания в организм антигенов с пищей.
При диабете первого типа поджелудочная железа перестает вырабатывать инсулин, поэтому ребенок нуждается в регулярных инъекциях препарата и ежедневном контроле показателей глюкозы. Поэтому данный вид диабета называют инсулинозависимым.
Также известен неонатальный сахарный диабет — достаточно редкая разновидность. Она возникает у младенца. В первые полгода жизни у ребенка уже проявляются симптомы СД. Патология возникает из-за нарушения внутриутробного развития, вызванного нехваткой инсулина у матери.
Может ли развиться диабет второго типа у детей и подростков? К сожалению, да. За последние годы болезнь существенно «помолодела». Основная причина — злоупотребление сладостями, нехватка движения. Признаки сахарной болезни у детей такие же, как и у взрослых: повышенная жажда, утомляемость, кожный зуд и другие.
Патологии сердечных клапанов
Структура сердца предполагает наличие четырех клапанов, которые поочередно открываются/закрываются. Если есть нарушения этого процесса, могут возникать сердечные патологии. При этом симптоматика иногда возникает временно (затем отступает). Патологии сердечных клапанов проявляются:
-
отдышкой;
-
головокружением;
-
нарастанием давящей боли в грудной клетке при нагрузках;
-
нарушением ритма сердца;
-
болью в сердце при вдыхании холодного воздуха;
-
быстрой утомляемостью.
Отсутствие лечения таких патологий может привести к сердечной недостаточности, которая может проявляться следующими симптомами:
-
набором веса;
-
отечностью;
-
постоянным вздутием живота.
Существуют различные патологии сердечных клапанов, общим признаком является ощущение сжимания в груди.
Кардиомиопатия
Состояние не является следствием нарушения работы миокарда и не вызвана воспалением. Этот диагноз имеет скорее собирательный характер и является заболеванием неизвестного генеза. Вызвано дистрофическими нарушениями клеток сердца, на фоне которых может меняться работа желудочков. Распознать патологию довольно сложно ввиду частого изменения проявлений. На ранних периодах о заболевании может свидетельствовать:
-
любая боль в области сердца;
-
продолжительные болевые ощущения.
При развитии патологии боль нарастает, усиливается после интенсивных нагрузок.
Аритмия
Характеризуется сбоем сердечного ритма, проявляющимся болезненными ощущениями в грудной клетке. Заболевание может быть спровоцировано рядом факторов:
-
избыточным весом;
-
курением, употреблением алкоголя;
-
сбоем эндокринной системы;
-
повышенным артериальным давлением;
-
заболеваниями сердечно-сосудистой системы;
-
злокачественными образованиями;
-
приемом лекарственных препаратов;
-
нарушениями обмена веществ.
По характеру боли невозможно установить диагноз. Болезненные ощущения возникают в левой области и отдают в левую руку, но такой признак может свидетельствовать и о других заболеваниях. Поэтому требуется консультация специалиста и тщательная диагностика.
Порок сердца
Эта патология является врожденной и чаще всего никак не проявляется. Но иногда пациент может чувствовать значительный дискомфорт в сердечной области. Патология может стать причиной летального исхода. Проявляется сильной болью, высоким артериальным давлением, отечностью ног. Лечение включает оперативное вмешательство, терапия направлена на снятие симптомов.
Пролапс левого клапана
Патология с тяжелым течением, характеризующаяся:
-
учащенным пульсом;
-
сильным головокружением;
-
обмороком;
-
чувством нехватки воздуха;
-
головными болями.