Воспаление
Содержание:
Эозинофильный экссудат
При экссудативном плеврите количество эозинофильных гранулоцитов в серозной жидкости иногда достигает 97 % клеточного состава. Эозинофильный экссудат может наблюдаться при туберкулезе и других инфекциях, абсцессе, травмах, множественных метастазах рака в легкие, миграции личинок аскарид в легкие и др.
По характеру эозинофильный экссудат бывает:
- серозный;
- геморрагический;
- гнойный.
Увеличение числа эозинофильных гранулоцитов в экссудате может сочетаться с повышением содержания их в крови и в костном мозге либо наблюдается при нормальном количестве эозинофильных гранулоцитов в крови.
Основные симптомы
К самым частым признакам поражения гайморовых пазух относят:
- Слизисто-гнойные выделения из носа. Обычно они односторонние, усиливаются при обострении процесса и перемене положения головы.
- Болевые ощущения под глазом и около крыла носа, чувство тяжести и давления в глубине этой области.
- Затруднение носового дыхания, упорный насморк.
- Головная боль.
- Общие признаки интоксикации (повышение температуры тела, слабость, снижение работоспособности и др.).
В воспалительный процесс со временем может вовлекаться почти вся система придаточных пазух носа, что еще больше ухудшает самочувствие пациента.
Гайморотомия: как и где проводится
См. такжеЛечение ЛОР-заболеванийЛечение хронического гайморитаЛечение гайморитаГайморит
Гайморотомия – наиболее результативная операция по лечению хронического гайморита. Она может проводиться с помощью классических хирургических инструментов, но в настоящее время предпочтение отдается малоинвазивной эндоскопической методике.
Использование эндоскопа позволяет визуально контролировать все манипуляции, повышает точность процедуры, существенно снижает ее травматичность и уровень кровопотери. Восстановление после эндоскопической гайморотомии проходит быстрее и легче, чем после классических операций на синусах. Пациенты при этом не нуждаются в продолжительной госпитализации и уже через 2–3 часа могут покинуть клинику.
Диагностика Экссудативного среднего отита:
Очень важны анамнестические сведения о перенесенных в последнее время острых заболеваниях уха, их течении и особенностях лечения.Довольно четкие данные можно получить лишь при отоскопии, хотя изменения барабанной перепонки могут быть различными. Иногда она выглядит мутной, как бы утолщенной, слегка выпяченной полностью или на отдельных участках, иногда приобретает синюшный оттенок. В некоторых случаях барабанная перепонка даже втянута и истончена настолько, что просвечивает жидкость и виден уровень транссудата
В общем уже при отоскопии можно в какой-то степени предположить характер экссудата.Очень важное значение имеют исследование вентиляционной функции слуховой трубы, определение подвижности барабанной перепонки с помощью пневматической воронки, тубосонометрия.Решающее слово в диагностике принадлежит исследованию слуховой функции. Снижение слуха при экссудативном среднем отите обычно умеренное, звукопроводящее, составляет 30-40 дБ
Иногда отмечается и потеря слуха в связи со снижением костной проводимости (если экссудат блокирует оба окна костного лабиринта).В некоторых случаях тугоухость непостоянная, а флюктуирующая.В последние годы в связи с появлением акустической импедансометрии даже у 2-4-летнего ребенка можно провести полноценную дифференциальную диагностику поражения звукопроводящего и звуковоспринимающего аппарата.При диагностике не следует пренебрегать данными рентгенографии, при которой обнаруживают пониженную пневматизацию клеток сосцевидного отростка. В диагностически сложных случаях показана КТ височных костей.В последние годы в оториноларингологии довольно активно внедряется прямое эндоскопическое исследование носоглотки ребенка. Раньше данное исследование было очень затруднительным и ограничивалось обычно пальпаторными и рентгенологическими методами. Применение жестких, а особенно мягких эндоскопов (фиброскопия) позволяет детально исследовать глоточные устья слуховых труб и уточнить характер и причину обструкции слуховой трубы. Результаты этого исследования во многом стали решающими при выборе консервативной или хирургической тактики лечения.
Лечение
Первая помощь при И. заключается в расширении зрачка (для предотвращения сращений радужки с хрусталиком) и снятии болевого синдрома. Для этой цели применяют атропин, анальгетики.
Лечение И. проводится комплексно, с включением средств, воздействующих на источник инфекции и сенсибилизации, на иммунные механизмы организма и на воспалительный процесс в радужке и цилиарном теле.
Антибактериальные препараты применяют в основном при инфекционных и инфекционно-аллергических И. Антибиотики назначают внутрь в общепринятых дозах в среднем в течение 2—3 нед. Исключение составляют туберкулезные И., лечение которых специфической антибактериальной терапией проводят более длительно в зависимости от тяжести их течения. Эффективно местное лечение антибактериальными препаратами в виде подконъюнктивальных и ретробульбарных инъекций и методом электрофореза.
Общая неспецифическая десенсибилизирующая терапия — салицилаты, бутадион, реопирин, препараты кальция, антигистаминные средства, вещества, укрепляющие сосудистую стенку, и кортикостероиды. Наиболее эффективен бутадион, применяемый по 0,15 г 4 раза в день в течение 2—3 нед. Хлорид кальция вводят внутривенно в виде 10% р-ра по 5 —10 мл (15—20 инъекций на курс) или внутрь 10% р-р по 1 стол, л. 3 раза в день. Из антигистаминных средств назначают димедрол по 0,05 г 2 раза в день в течение 2 нед.
Аскорутин применяют по 1 таблетке 3 раза в день в течение 1 —1,5 мес.
Кортикостероиды применяют местно в виде инстилляций, инъекций под конъюнктиву глазного яблока и ретробульбарно. При этом создается наибольшая концентрация стероидов в глазу и уменьшается их общее воздействие на организм. В каплях назначают гидрокортизон 0,5—1% р-р или преднизолон, а в инъекциях под конъюнктиву — гидрокортизон или дексазон.
Внутрь кортикостероиды употребляют в основном при инфекционноаллергических и аутоиммунных И. Суточная доза преднизолона 25 — 30 мг, дексаметазона 2,5—3,0 мг, полькортолона (триамцинолона) 4— 6 мг. Препараты назначают в убывающих дозах, снижая каждые 5 дней преднизолон на 2,5 мг, дексаметазон — на 0,25 мг и полькортолон — на 0,5 мг. Лечение кортикостероидами проводят на фоне приема препаратов хлорида кальция, хлорида калия и витамина С.
При стероидорезистентных формах И. применяют иммунодепрессанты из группы цитостатиков — циклофосфан из расчета 1,5—3,0 мг на 1 кг веса больного в течение 1 — 1,5 мес. под контролем количества лейкоцитов.
В стадии стихания воспалительных явлений с целью рассасывания при И. применяют ферментную терапию — трипсин, лидазу и папаин. Трипсин вводят внутримышечно по 5—10 мг в 1—2 мл изотонического р-ра хлорида натрия. Лидазу вводят внутримышечно по 32—64 УЕ (условные единицы), 15—25 инъекций, с помощью электрофореза по 16—32 УЕ.
Для лечения И. применяют и физиотерапевтические методы: электрофорез, диатермию, УВЧ, ультразвук и фонофорез.
Рентгенотерапию используют в сочетании с другими методами лечения для снятия болевого синдрома, а также для достижения противовоспалительного и иммунодепрессивного эффекта. Облучение проводят лучами средней жесткости: при острых процессах назначают 15 р, при хрон, течении — 30 р, суммарно 180—200 р.
При туберкулезных И. на первом этапе лечения применяют препараты 1-го ряда: стрептомицин по 1 млн. ЕД в сутки (на курс в среднем 40— 50 млн. ЕД), ПАСК по 9 — 12 г в сутки и тубазид по 0,3 г 3 раза в день или фтивазид по 0,5 г 2 раза в день. Длительность курса — 6—12 и более месяцев в зависимости от тяжести процесса и эффекта лечения. Из препаратов 2-го ряда применяют этионамид по 0,25 г 3 раза в день, циклосерин по 0,25 г 2 раза в день. Рекомендуется длительное непрерывное лечение с назначением одновременно не менее 2 препаратов. Эффективным средством является туберкулинотерапии.
При герпетических И. наилучший эффект получен при комбинированном применении препаратов интерферона со средствами иммунотерапии (донорская плазма, гамма-глобулин). Лейкоцитарный человеческий интерферон с активностью 150— 500 ЕД/мл предпочтительнее вводить подконъюнктивально по 0,3 — 0,5 мл, от 3 до 20 инъекций на курс лечения. Интерферон применяют также в каплях (в конъюнктивальный мешок) 2—6 раз в сутки. При инфекционно-аллергических И., связанных с фокальной инфекцией, необходимо проведение санации полости рта, вскрытие придаточных пазух носа при наличии- в них гноя, тонзиллэктомия при хрон, тонзиллите.
При некоторых осложнениях И.— вторичной глаукоме, осложненной катаракте, отслойке сетчатки, швартообразовании в стекловидном теле — показано оперативное лечение.
Другие заболевания из группы Болезни уха и сосцевидного отростка:
| Абсцесс мозга |
| Абсцесс мозжечка |
| Адгезивный средний отит |
| Адгезивный средний отит |
| Ангина Людвига |
| Ангина при кори |
| Ангина при скарлатине |
| Ангина язычной миндалины |
| Аномалии развития носа |
| Аномалии развития околоносовых пазух |
| Атрезия полости носа |
| Болезнь Меньера |
| Воспалительные заболевания среднего уха |
| Врожденная преаурикулярная фистула (околоушной свищ) |
| Врожденные аномалии развития глотки |
| Гематома и абсцесс носовой перегородки |
| Гипервитаминоз К |
| Гипертрофия лимфоидной ткани глотки |
| Гортанная ангина |
| Дифтерия глотки |
| Дифтерия полости носа |
| Зигоматицит |
| Злокачественные опухоли наружного уха |
| Злокачественные опухоли среднего уха |
| Изъязвление носовой перегородки |
| Инородные тела носа |
| Инородные тела уха |
| Искривление носовой перегородки |
| Кисты околоносовых пазух |
| Лабиринтит |
| Латентный средний отит у детей |
| Мастоидит |
| Мастоидит |
| Мирингит |
| Мукоцеле |
| Наружный отит |
| Наружный отит |
| Невринома преддверно-улиткового нерва |
| Нейросенсорная тугоухость |
| Носовое кровотечение |
| Ожоги и отморожения носа |
| Опухоли носа и околоносовых пазух |
| Орбитальные осложнения заболеваний носа и околоносовых пазух |
| Остеомиелит верхней челюсти |
| Острый гайморит |
| Острый гнойный средний отит |
| Острый первичный тонзиллит |
| Острый ринит |
| Острый синусит |
| Острый средний отит у детей |
| Острый средний серозный отит |
| Острый сфеноидит |
| Острый фарингит |
| Острый фронтит |
| Острый этмоидит |
| Отоантрит |
| Отогенный абсцесс мозга |
| Отогенный менингит |
| Отогенный сепсис |
| Отомикоз |
| Отосклероз |
| Парез лицевого нерва |
| Перихондрит наружного уха |
| Перфорация барабанной перепонки |
| Петрозит |
| Поражение полости носа при гриппе |
| Поражение полости носа при коклюше |
| Поражение полости носа при кори |
| Поражение полости носа при цереброспинальном менингите |
| Пороки развития уха |
| Профессиональные болезни уха |
| Ретроназальная ангина (острый аденоидит) |
| Рецидивирующий средний отит у детей |
| Ринит аллергический |
| Ринит атрофический |
| Ринит вазомоторный |
| Ринит простой хронический катаральный |
| Ринит хронический гипертрофический |
| Риногенный арахноидит |
| Риногенный менингит |
| Риносинусогенные внутричерепные осложнения |
| Рожа носа |
| Серная пробка |
| Серная пробка |
| Синдром Гольденара |
| Синдром Конигсмарка |
| Синдром Тричер-Коллинза (Франческетти) |
| Синехии носа |
| Синусит хронический |
| Скарлатинозное поражение полости носа |
| Субдуральный (внутриоболочечный) абсцесс |
| Субдуральный абсцесс |
| Тимпаносклероз |
| Тимпаносклероз |
| Травмы внутреннего уха |
| Травмы глотки |
| Травмы наружного уха |
| Травмы околоносовых пазух |
| Травмы среднего уха |
| Травмы уха |
| Тромбоз пещеристого синуса |
| Туберкулез уха |
| Тубоотит (евстахиит) |
| Фурункул преддверия носа |
| Холестеатома наружного уха |
| Хронические воспалительные заболевания полости носа |
| Хронический гнойный средний отит |
| Хронический гнойный средний отит |
| Экзема наружного уха |
| Экзема преддверия носа |
| Экстрадуральный абсцесс |
| Экстрадуральный абсцесс |
| Язвенно-пленчатая ангина Симановского-Плаута-Венсана |
Отличие экссудата от транссудата
Положительная проба Ривальта. Для лучшей визуализации жидкость была окрашена метиленовым синим.
При дифференциальной диагностике выпотов важно отличать экссудат от транссудата. Транссудат образуется из-за нарушения гидростатического или коллоидно-осмотического давления, а не воспаления
По своему составу наиболее близок к транссудату серозный экссудат.
Транссудат содержит небольшое количество белка, по сравнению с экссудатом. Разницу между транссудатом и экссудатом можно определить, измерив удельный вес жидкости, который косвенно будет говорить о содержании в ней белка. Кроме того, при определении природы жидкости может оказаться полезной проба Ривальта.
| Сравнительные характеристики экссудата и транссудата | ||
| Характеристика | Транссудат | Экссудат |
|---|---|---|
| Причина образования | Повышенное гидростатическое давление, пониженное коллоидно-осмотическое давление | Воспаление |
| Удельный вес | менее 1015 | более 1015 |
| Белок | менее 30 г/л | более 30 г/л |
| Соотношение: белок выпота / белок сыворотки | менее 0,5 | более 0,5 |
| Соотношение: ЛДГ выпота / ЛДГ сыворотки | менее 0,6 | более 0,6 |
| Проба Ривальта | Отрицательная | Положительная |
| Лейкоциты в 1 мкл | менее 1000 | более 1000 |
Когда без операции не обойтись
К показаниям для хирургического вмешательства относят:
- Развитие осложнений при остром гайморите.
- Неэффективность проводимой консервативной терапии, тенденция к затяжному и рецидивирующему течению заболевания. Когда диагностирован хронический гайморит, операция нередко становится наиболее эффективным способом лечения.
- Обнаружение в пазухе новообразований (полипов, кист, опухолей), диагностированный полипозный синусит.
- Одонтогенная причина воспаления.
- Обнаружение в просвете синуса инородных тел, обычно стоматологического происхождения (обломки зубных корней, отломившиеся наконечники инструментов, пломбировочный материал). Реже встречаются предметы, попавшие в пазуху при ранениях лицевой части черепа.
Операция – более радикальное лечение синусита. Хирургия позволяет врачу воздействовать непосредственно на очаг воспаления в гайморовой пазухе, быстро эвакуировать весь скопившийся гной, устранить помехи для естественного оттока слизи.
Этиология и патогенез
Гноеродная микрофлора может проникать в подвздошно-поясничную мышцу различными путями — лимфогенным, гематогенным и за счет перехода из соседних гнойных очагов.
Наиболее часто возбудители инфекции проникают лимфогенным путем, что объясняется значительным развитием лимф, сосудов вокруг подвздошно-поясничной мышцы, которые широко анастомозируют с лимф, сосудами органов малого таза и нижних конечностей. Поэтому П. нередко возникает при воспалительных процессах в органах малого таза (параметрите, аднексите и др.) и в нижних конечностях (рожистом воспалении, флегмоне, абсцессе и др.). Лимф, узлы, расположенные в рыхлой забрюшинной клетчатке между задней поверхностью подвздошной мышцы и подвздошной костью, связаны с паховыми лимф, узлами; этим объясняется частое развитие П. при гнойном воспалении паховых лимф, узлов. Гематогенный путь проникновения возбудителей инфекции в подвздошно-поясничную мышцу встречается при сепсисе и гнойных процессах любой локализации.
Возникновению лимфогенного и гематогенного П. способствует травма, перенапряжение мышцы, сопровождающиеся кровоизлиянием и образованием гематомы, что особенно характерно для больных, страдающих нарушениями свертывающей системы крови и повышенной кровоточивостью (гемофилия и др.).
Переход воспаления на мышцу из соседних гнойных очагов встречается при остеомиелите тазовых костей и позвоночника, паранефрите, пара-колите, ретроцекальном абсцессе при остром аппендиците и др. Особую форму представляет П., развивающийся при остеомиелите нижних грудных и поясничных позвонков. В этом случае гной разрушает переднюю продольную связку позвоночника и проникает в клетчатку, окружающую подвздошно-поясничную мышцу (перипсоит), образуя вокруг нее гнойные затеки (см. Затеки), а затем проникает и в толщу мышцы. Редко гнойный П. развивается вследствие прорыва абсцесса легкого через диафрагму в забрюшинное пространство с последующим распространением гнойного процесса на пояснично-подвздошную мышцу.
Диагностика
В диагностике также важны другие проявления экссудативного плеврита:
- усталость, довольно быстрая утомляемость;
- повышенное потоотделение;
- повышение температуры, иногда до 40°;
- уменьшение аппетита.
Получить консультацию можно у врача-пульмонолога.
Экссудативный плеврит развивается по-разному. Иногда стремительно, а порой постепенно. В остром развитии симптомы обычно выражены ярко. Это и болевые ощущения, и высокая температура с ознобом. Во время дыхания боль становится сильнее, беспокоит интоксикация (слабость, головная боль, потливость, озноб). Появляется кашель, часто крайне болезненный и сухой, нехватка воздуха (одышка). При постепенном развитии болезни признаки появляются медленнее, могут беспокоить несильно. Это зависит от темпа накапливания патологического выпота.
Опрос (жалобы на здоровье), внешний осмотр, аускультация (прослушивание) легких.
Данные лабораторных исследований – изменения, происходящие в крови, покажут наличие воспалительного процесса.
Рентген и перкуссия – для выявления границ выпота.
Анализирование емкости обоих легких, вентиляционных резервов.
Левосторонний экссудативный плеврит оказывает большое влияние на работу сердца и поджелудочной железы
Большое внимание уделяется диагностике инфаркта миокарда как самого распространенного осложнения плеврита левого легкого, а также выявлению скрытой формы туберкулеза. Поэтому рекомендуется провести ЭКГ сердца
Иногда назначаются КТ легких и УЗИ (по усмотрению врача) – эффективные методы выяснения формы плеврита и наличия патологической жидкости.
Плевральная пункция (таракоцентез) – чрезвычайно важная диагностическая и лечебная процедура, назначаемая при диагнозе экссудативный плеврит. Позволяет поставить верный диагноз и ввести антибактериальное средство прямиком в воспаленную область. Заключается в прокалывании грудной полости и доступе к скопленному содержимому. Позволяет удалить из плевральной зоны воздух, жидкость, значительно облегчая состояние пациента.
Правосторонний экссудативный плеврит зачастую появляется как осложнение основной болезни печени. Назначаются обследования печени (УЗИ, компьютерная томография, биопсия и др.).
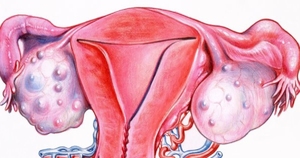
Содержимое кист
Кисты могут возникать в различных органах и тканях (яичниках, почках, головном мозге и др.). Характер содержимого кисты даже одного органа, например яичника, может быть различным (серозным, гнойным, геморрагическим и т. д.) и, в свою очередь, определяет ее прозрачность и цвет (бесцветная, желтоватая, кровянистая и т. д.).
При микроскопическом исследовании обычно обнаруживаются клетки крови (эритроциты, лейкоциты), эпителия, выстилающего кисту (часто в состоянии жирового перерождения). Могут встречаться кристаллы холестерина, гематоидина, жирных кислот. В коллоидной кисте обнаруживается коллоид, в дермоидной — плоские эпителиоциты, волосы, кристаллы жирных кислот, холестерина, гематоидина.
Эхинококковая киста (пузырь) содержит прозрачную жидкость с низкой относительной плотностью (1,006— 1,015), в которой имеются глюкоза, хлорид натрия, янтарная кислота и ее соли. Белок выявляется лишь при развитии в кисте воспалительного процесса. Для обнаружения янтарной кислоты жидкость эхинококкового пузыря выпаривают в фарфоровой чашке до консистенции сиропа, подкисляют соляной кислотой и извлекают эфиром, смешанным поровну со спиртом. Затем эфирную вытяжку переливают в другую чашку. Эфир удаляют путем нагревания на водяной бане. При этом янтарная кислота выкристаллизовывается в виде шестиугольных таблиц или призм. Образовавшиеся кристаллы исследуют под микроскопом. Если жидкость содержит белок, то его удаляют кипячением, добавив 1—2 капли соляной кислоты. Реакция на янтарную кислоту проводится с прозрачным фильтратом.
Цитологическая диагностика эхинококкоза возможна лишь на стадии открытой кисты при самопроизвольном излиянии ее содержимого в органы, сообщающиеся с внешней средой (чаще всего при прорыве эхинококкового пузыря в бронх). В этом случае при микроскопическом исследовании мокроты из бронха выявляются характерные крючья эхинококка и фрагменты параллельно исчерченной хитиновой оболочки пузыря. Можно обнаружить и сколекс — головку с двумя венчиками крючьев и четырьмя присосками. Кроме того, в исследуемом материале могут быть выявлены жирно-перерожденные клетки и кристаллы холестерина.
ПРОДУКТИВНАЯ (ПРОЛИФЕРАТИВНАЯ) СТАДИЯ
Продуктивная (пролиферативная) стадия завершает острое воспаление и обеспечивает репарацию (восстановление) поврежденных тканей. В эту стадию происходят следующие процессы:
- уменьшается воспаленной ткани;
- снижается интенсивность эмиграции форменных элементов крови;
- уменьшается количество лейкоцитов в зоне воспаления;
- очаг воспаления постепенно заполняют макрофаги гематогенного происхождения, которые выделяют интерлейкины — хемоаттрактанты для фибробластов и стимулирующие, кроме того, новообразование сосудов;
- происходит размножение в очаге воспаления фибробластов:
- скопление в очаге воспаления клеток иммунной системы — Т- и В-лимфоцитов, плазмоцитов;
- образование воспалительного инфильтрата — скопление указанных клеток при резком уменьшении жидкой части экссудата;
- активация анаболических процессов — интенсивности синтеза ДНК и РНК, основного вещества и фибриллярных структур соединительной ткани:
- «очищение» поля воспаления за счет активации гидролаз лизосом моноцитов, макрофагов, гистиоцитов и других клеток;
- пролиферация эндотелиоцитов сохранившихся сосудов и образование новых сосудов:
- формирование грануляционной ткани после ликвидации некротического детрита.
Грануляционная ткань — незрелая соединительная ткань, характеризующаяся скоплением клеток воспалительного инфильтрата и особой архитектоникой вновь образованных сосудов, растущих вертикально до поверхности повреждения, а затем вновь опускающихся в глубину. Участок поворота сосудов выглядит как гранула, что и дало название ткани. По мере очищения очага воспаления от некротических масс грануляционная ткань заполняет всю зону повреждения. Она обладает большой резорбционной способностью, но в то же время представляет собой барьер для возбудителей воспаления.
Воспалительный процесс заканчивается созреванием грануляций и образованием зрелой соединительной ткани.
ФОРМЫ ОСТРОГО ВОСПАЛЕНИЯ
Клинико-анатомические формы воспаления определяются по преобладанию в его динамике либо экссудации, либо пролиферации над другими реакциями, составляющими воспаление. В зависимости от этого выделяют:
- экссудативное воспаление;
- продуктивное (или пролиферативное) воспаление.
По течению различают:
- острое воспаление — длится не более 4—6 нед;
- хроническое воспаление — длится более 6 нед, вплоть до нескольких месяцев и лет.
По патогенетической специфике выделяют:
- обычное (банальное) воспаление;
- иммунное воспаление.
Заключение.
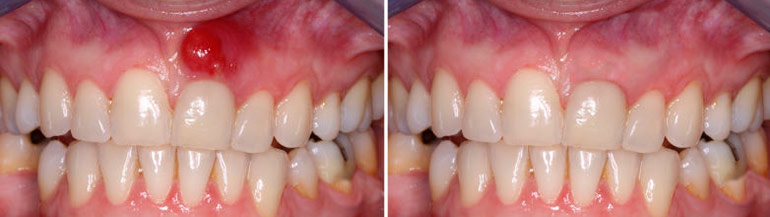
Конечно, данная статья сильно упрощает патофизиологию воспалительного процесса, но оно и правильно, ведь я написал её для пациентов, людей без медицинского образования. Если где-то перегнул с терминами – искренне прошу меня простить, ибо не всё можно объяснить матом простым русским языком, не ввернув пару латинских или греческих терминов. Надеюсь, дорогие друзья, теперь вам понятно, что происходит с вами после того, как вам удалили зуб, поставили имплантат, сделали операцию остеопластики, поскольку все послеоперационные явления более-менее схожи, отличается лишь их выраженность и интенсивность. А еще, отныне вы знаете, почему вам назначается именно такой послеоперационный режим и лекарственные препараты, для чего нужен холод после операции, и почему обезболивающие нужно принимать даже когда ничего не болит.
В заключение, я хотел бы выделить несколько тезисов, безусловно, важных для всех наших (и, пока еще, не наших) пациентов:
– в послеоперационном периоде важны наблюдение и контроль. Поэтому после любой, даже самой простецкой хирургической операции, вам назначаются регулярные контрольные осмотры. В CLINIC IN они являются неотъемлемой частью гарантийных обязательств и совершенно бесплатны. Потому что мы дорожим доверием наших пациентов и принимаем на себя всю полноту ответственности за стоматологическое лечение.
– рекомендации и лекарственные назначения в послеоперационном периоде всегда строго индивидуальны и зависят от многих факторов. Рекомендовать и назначать – исключительная задача вашего доктора. Самолечение или игнорирование рекомендаций врача ставит под угрозу результат стоматологического лечения.
– интенсивность послеоперационной симптоматики зависит от множества факторов и отнюдь не является показателем качества проведённого хирургического лечения. Даже у одного пациента, при прочих равных условиях, одна и та же операция (например, удаление зуба или установка имплантата), проведенная в разное время, может давать совершенно разную по интенсивности симптоматику.
– пока вы под присмотром доктора – вы в безопасности. В любой момент реабилитационного периода что-то может пойти не так. И самостоятельно вы вряд ли это заметите. А, если заметите – то вряд ли адекватно оцените степень угрозы. Поэтому не стесняйтесь беспокоить вашего доктора 24 часа в сутки 7 дней в неделю.
А еще лучше – найдите доктора именно с “золотой головой”. Поскольку “золотых рук” полно, мы все умеем ставить имплантаты и удалять зубы. Но вот снизить травматичность операции так, чтобы пациент попросту её не заметил, провести хирургическое вмешательство настолько быстро, чтобы все удивились: “Уже всё???” и сделать послеоперационный период минимально дискомфортным и максимально безопасным – вот тут без головы не обойтись.
Спасибо, что дочитали до конца. Как обычно, я жду ваши вопросы и комментарии прямо здесь.