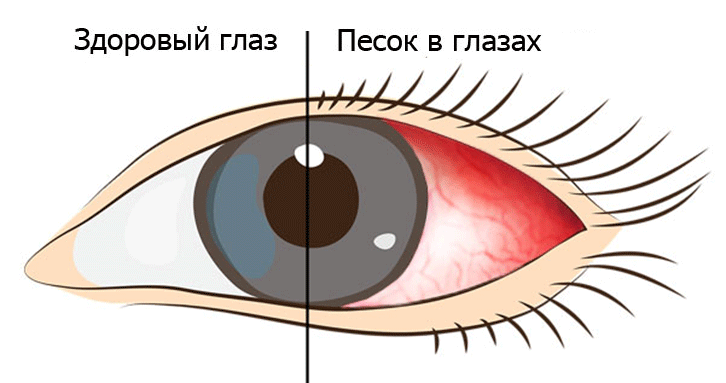
Ощущение песка в глазах по утрам
Содержание:
Почему слезятся глаза (причины повышенного слезоотделения)
Глаза начинают слезиться, когда мы попадаем в условия, которые могут причинить глазам вред. Это нормальная рефлекторная реакция. Увеличением слезоотделения организм реагирует на:
-
попадание в глаз инородного тела;
-
дым и едкие газы;
-
погодные условия – сильный ветер, холодный воздух, снег;
-
яркий свет;
-
чрезмерную сухость воздуха в помещении;
-
некоторые приправы.
Достаточно условиям нормализоваться — и глаза перестанут слезиться. Однако, наряду с рефлекторной реакцией, существуют и патологические причины слезотечения, например:
-
аллергия. Контакт с аллергеном может вызывать воспаление конъюнктивы, одним из симптомов которого является слезотечение. Глаза могут начать слезиться в период цветения растения-аллергена (при поллинозе). Это также может быть реакция на косметику, бытовую химию, контакт с животным и т.д.
-
инфекция. Инфекция может попасть в глаза через слезно-носовой проток, в этом случае воспаление структур глаза может быть осложнением ОРВИ. Возможны и другие пути проникновения. К инфицированию, в частности, может привести неправильный уход за контактными линзами. В воспалительный процесс могут быть вовлечены конъюнктива (конъюнктивит), веки (блефарит), роговица (кератит);
-
нарушение оттока слезной жидкости. Если слезоотводящие пути сужены или перекрыты, слезная жидкость не может попасть в носовую полость, и накапливается в глазу. Подобное состояние может быть следствием травмы или хронических заболеваний носовых ходов (хронический ринит, хронический синусит, носовые полипы, аденоиды). То, что у пожилых людей слезятся глаза, как правило, объясняется именно проблемами со слезоотводящими путями. Повышенная чувствительность к холоду также может объясняться этой причиной: при холоде мышцы сжимаются, и если слезоотводящие пути сужены, они могут полностью перекрываться, мешая оттоку слезы.
-
чрезмерное утомление глаз. Если глазам приходятся напрягаться, они могут начать слезиться. Поэтому причиной слезотечения могут быть неправильно подобранные очки или линзы; работа, при которой приходится усиленно вглядываться и т.д.
-
недостаток калия и витаминов группы B. Дефицит этих веществ приводит к повышенной утомляемости, сонливости, светобоязни и слезотечению. Дефицит может быть вызван хроническим недосыпанием или активными физическими нагрузками.
Причины ощущение песка в глазах, пелены перед глазами
Дело в том, что вегетативная нервная система нашего организма отвечает за его адаптацию к любой, даже самой элементарной повседневной нагрузке, которую в обычной жизни, будучи здоровыми, мы совершенно не замечаем. Это такая нагрузка как, например, встать, сесть, поднять руку или же — перевести взгляд с одного предмета на другой. На уровне организма проблема остроты зрения при заболевании вегетативной нервной системы связана с высоким тонусом мышц, регулирующих ширину зрачка. Эти мышцы регулируются симпатическими вегетативными нервами, идущими от шейных вегетативных узлов. Соответственно, если работа этих узлов нарушена из-за перенапряжения, то могут возникнуть описанные выше симптомы.
Пациенты также часто обращаются к нам с жалобами на усталость и сухость глаз, на ощущение «песка» в глазах и общее чувство напряжения в глазах. Такие симптомы часто сопровождаются головными болями, тяжестью и жжением в голове, невозможностью сосредоточиться, синдромом хронической усталости и т.д.
В 1998 году американские ученые обнаружили также, что при аутоиммунном воспалении в вегетативном узле (ганглионит), как правило, возникает триада симптомов: учащенное сердцебиение, расстройство желудочно-кишечного тракта и расстройство зрения
Такая клиническая картина подтверждает важность такого симптома как беспричинная потеря остроты зрения при вегетативном расстройстве
Демодекоз век: причины развития, лечение и профилактика
Почему возникает
Паразиты живут на теле не каждого человека, и для их активности нужны определенные условия.
Факторы риска, активирующие действие клеща:
- снижение иммунитета;
- повышение температуры окружающей среды (горячая ванна, посещение бани, длительное пребывание на пляже);
- повышение влажности;
- гормональные изменения;
- частые стрессы;
- использование косметики с большим содержанием жира.
Демодекоз век заразен. Существует много источников заражения. Например, контакт с зараженными домашними животными и человеком, использование чужой косметики, нестерильных инструментов в салоне красоты, постельного белья (в поезде, хостеле).
Недуг можно распознать по следующим признакам:
- покраснение и припухлость век;
- склеивание и выпадение ресниц;
- повышение чувствительности к дневному свету;
- зуд и жжение;
- шелушение на коже век;
- образование желтых корочек у корней ресниц;
- ощущение сухости и покраснение слизистой.
Современные медицинские препараты направлены на устранение причины развития и размножения клеща, а также избавление от симптомов. Терапия потребует много времени, в основном от месяца до полугода.
В комплексное лечение входят глазные капли. Длительность и точную дозировку может назначить только лечащий врач.
Назначают в тех случаях, когда появляются гнойные выделения. Лекарство борется с паразитарными клещами. Закапывать нужно в конъюнктивальный мешочек по 2 капли несколько раз в день. Доктор может назначить:
- Левомицетин;
- Декса-гентамицин;
- Ципромед;
- Тобрекс;
- Левофлаксацин.
Помогают побороть аллергическую реакцию. Применять рекомендуется 2-3 раза в день по 1-2 капли в каждый глаз.
Часто назначают:
- Окуметил;
- Акьюлар;
- Дексаметозон.
Нужны для обработки век и кожи у корней ресниц. В глаза закапывать не надо. Использовать следующим образом: нанести на подушечки пальцев 2-3 капли и массажными движениями растереть веки. Обычно выписывают:
- Тосмилен;
- Карбахол;
- Фосфакол;
- Физостигмин.
Наружные лекарства также входят в комплексное лечение заболевания. Их эффективность заключается в том, что препарат наносится непосредственно на пораженный участок, что позволяет активному компоненту действовать моментально. Как правило, врач назначает:
- Мейфулэ;
- Ксин Фуманлинг;
- Мантинг;
- Демелан;
- Розамет.
Длительность лечения кремами зависит от тяжести поражения. В основном положительные результаты можно заметить спустя 1-2 месяца от начала регулярного применения.
Демодекоз является не самым приятным заболеванием, и часто для уничтожения клеща использование крема и капель бывает недостаточно. В более запущенных случаях врачи прописывают прием антибиотиков. Чаще всего назначают:
- Метронидазол – борется с паразитами в организме. Для полного выздоровления нужно пройти курс комплексного лечения. Принимают по 2 таблетки в сутки. Возможны побочные действия (тошнота, боль в желудке, рвота).
- Доксициклин – полусинтетический препарат антибактериального действия. Суточная доза составляет 200 мг (разделить нужно на два приема). Принимать лекарство до еды.
Длительность лечения антибиотиком может составлять от 7 до 14 дней. Точную информацию укажет лечащий врач.
Мази, как и крема, используются только для наружного применения. Они имеют густую жирную консистенцию, от чего зависит легкость нанесения. Популярными считаются:
- серная;
- перметриновая;
- Ям;
- Метрогил;
- Апит;
- Стоп демодекс;
- Блефарогель-2.
Назначенную мазь нужно наносить на кожу век тонким слоем 2-4 раза в день. Кроме этого, для лечения демодекса изнутри понадобятся следующие таблетки:
- Стрептоцид;
- Трихопол;
- Пангамат кальция.
Также используют лечебные гели, 30% раствор Карбохола (для смазывания век), настойку календулы (для обработки глаз).
Лечение демодекоза век не исключает использование рецептов народной медицины. Эффективность не доказана, но в качестве дополнения к традиционным методам можно попробовать и домашнее лечение. Часто используется:
- горькая полынь;
- кора дуба;
- цветки календулы;
- полынь.
Профилактика
Придерживайтесь основных профилактических мер, дабы не вызвать развитие паразита в организме:
- следите за гигиеной кожи лица;
- не купайтесь в загрязненных водоемах;
- проветривайте подушки, чаще меняйте постельное белье;
- избегайте контакта с чужими домашними животными.
Если появились подозрения на болезнь, сразу обратитесь к специалистам и начните правильное лечение.
Первая помощь
При микротравме в первую очередь нужно удалить из глаза чужеродные микрочастицы. Для этого иногда бывает достаточно часто поморгать. Нельзя тереть травмированный глаз или давить на него, т. к. это усилит повреждение тканей. Чтобы удалить микрочастицы, можно использовать стерильную салфетку. Бумажный платок, ватный диск, ватные палочки для этих целей непригодны, они занесут в пораженный глаз частички бумаги или ваты. Носовой платок из кармана — источник микроорганизмов, которые будут вольготно чувствовать себя в поврежденных тканях глаза.
Стерильная салфетка поможет, если микрочастицу видно глазом. Более мелкие травмирующие агенты лучше вымыть стерильной жидкостью. Для этих целей пригодны стерильные офтальмологические растворы (Хило-Комод, Визин Чистая слеза, средства линии Систейн), глазные капли с антибактериальным действием или раствор искусственной слезы. Продолжительность ирригации глазных структур должна составлять 10–15 минут. Во время промывания необходимо вывернуть веки и промыть слезные пути. 
Промывание в течение 10–15 минут — обязательный компонент первой помощи при ожогах глаза. При химическом ожоге продолжительность ирригации нужно увеличить до 15–30 минут. Если известен химический агент, то можно заменить нейтральные растворы безопасными нейтрализаторами. Когда в глаз попало щелочное моющее средство, промывать лучше 2%-ным раствором борной кислоты. Если в глаз попали брызги столового уксуса, рекомендую промыть глаз 2%-ным раствором гидрокарбоната натрия.
В первые минуты после тупой травмы показан холод. На область глаза через несколько слоев марли или носовой платок нужно наложить лед. Это уменьшит распространение гематомы век, субконъюнктивальных кровоизлияний и кровоизлияний в полости и оболочки глазного яблока. Внутрь принимают кровоостанавливающие препараты Аскорутин, Викасол и др. На веки можно наложить мази или гели с гепарином, чтобы ускорить рассасывание гематомы.
Причины попадания инородного тела в глаз
Причин появления инородного тела в глаз множество, основными являются следующие:
Травмы на производстве могут возникать во время работ на станках по обработке дерева, металла и проч. При нарушении правил безопасности и отсутствии спецодежды, защитных очков металлическая или древесная стружка на огромной скорости может залететь в оболочку глаза и серьезно травмировать его.
Несоблюдение правил гигиены. Чаще всего это касается маленьких детей, которые любят тереть глаза грязными руками и могут таким образом занести в глаза чужеродные песчинки или соринки.
Некорректное ношение контактных линз. При несоблюдении правил использования возможно как нарушение целостности самих контактных линз, так и попадание в глаз вместе с линзами различных соринок, что вызывает ощущение инородного тела в глазу. Более того, существует индивидуальная непереносимость линз, когда человек постоянно воспринимает их как инородное тело в глазу.
Надевание и снимание шерстяной одежды
Неосторожное надевание через голову шерстяных платьев или свитеров может привести к тому, что ворсинки попадают в оболочку глаза.
Сильные порывы ветра, поднимающие с земли песок и прочий мусор, который может попасть в оболочку глаз.
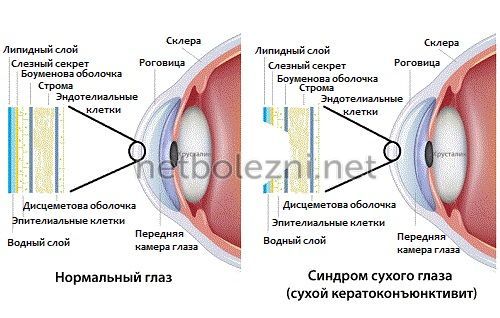
Сухой кератоконъюнктивит
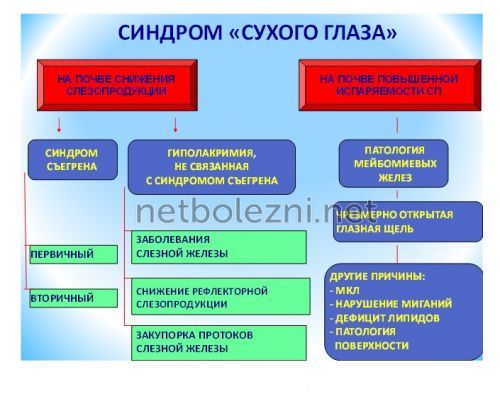
Различные патологии глаз провоцируют раздражение и воспаление склеры, роговицы и других внешних частей глазного яблока. Они сопровождаются песком в глазах. Наиболее распространенной причиной, которая вызывает неприятное скребущее чувство, является синдром сухого глаза (кератит). Это комплексная патология, которая характеризуется нарушением выработки слезной жидкости, а также ее атипичным выделением или испарением. Почему возникает такая реакция?

Течение
Воспаление слезной железы и редкое моргание вызывает недостаток выработки слез. Возникает раздражение глаз, которое может стимулировать слезотечение, но ощущение песка останется. Причиной этому является то, что образовавшаяся в результате воспаления слезная жидкость не содержит достаточного количества смазывающих веществ. Быстрая испаряемость слезной пленки также может быть вызвана редким морганием.
Длительное течение сухого кератита может привести к таким осложнениям, как:
- утолщение или истончение роговичного слоя.
- эрозия, а затем перфорация роговой оболочки.
- кератопатия.
Группы риска
Патологии подвержены все возрастные категории. В пожилом возрасте заболевание появляется чаще у женщин, находящихся в постклимактерической фазе. У молодых людей песок в глазах связан с тем, что они проводят много времени, глядя в монитор компьютера или в смартфон. Также, в группе риска находятся лица, чья профессиональная деятельность происходит в тесном контакте с веществами, способными вызвать химическое или механическое раздражение глаз.
Причины
Существуют разные причины, которые могут спровоцировать появление синдрома сухого кератоконъюнктивита. Эта патология может возникнуть не только в результате заболеваний. Воздействие внешних негативных факторов также влияет на проявление патологических симптомов.
Заболевания
Некоторые болезни протекают с поражением слезновыделительной системы и тканей как глаза, так и век. К ним относятся:
- Воспаление слезных желез и протоков (каналикулит, дакриоцистит).
- Конъюнктивиты.
- Ксерофтальмия (сухой глаз) при некоторых ревматоидных состояниях. Это могут быть синдром Шегрена, ревматоидный артрит, системная красная волчанка.
- Врожденное отсутствие функции слезотечения.
- Патологии век (неполное смыкание, опущение века).
- инфекционный блефарит;
- трахома;
- катаракта;
- глаукома;
- саркоидоз.
- опухолевые образования.
Лекарственные препараты
У многих лекарств есть побочные эффекты. Негативное воздействие на глаза, функции слезных желез и состояние прилегающих тканей оказывают следующие препараты:
- витамин А;
- паротивоаллергические антигистаминные препараты;
- некоторые седативные средства и трициклические антидепрессанты;
- назальные деконгестанты (средства от насморка);
- средства от повышенного давления (антигипертензивные бета-адреноблокаторы и диуретики);
- комбинированные оральные контрацептивы;
- обезболивающий опиоид морфин.

Внешнее воздействие
На возникновение песка в глазу влияют механические, а также инвазивные и неинвазивные раздражители. В их числе такие факторы, как:
- контактные линзы;
- лазерная коррекция зрения;
- абляция слезной железы;
- хирургические операции на глазном яблоке или веках;
- травмы, сопровождающиеся повреждением роговицы или век;
- ожоги глаз различной этиологии;
- попадание в глаза пыли;
- регулярное воздействие сухого воздуха, при кондиционировании или вентиляции помещения;
- долгий визуальный контакт, направленный в экран телевизора или монитор компьютера.
Все причины, независимо от этиологии, могут спровоцировать синдром сухого глаза в любом возрасте. По данным статистики, ему подвержено около 5% населения.
Лечение
Самостоятельное лечение часто ухудшает состояние глаз, способствует развитию осложнений. Поэтому методы терапии должен подбирать офтальмолог.
Как правило, лечение рези в глазах предполагает комплексный подход. Он включает использование:
- Глазных капель, в состав которых входят антибиотики. Это широкая группа препаратов, которая необходима для борьбы с бактериями, грибками и вирусами.
- Антигистаминных глазных капель. Они уменьшают проявление аллергии, если симптомы вызваны попаданием аллергенов на слизистую оболочку.
- Защищающих и увлажняющих капель. Оберегают слизистую от пересыхания. К ним относится Гилан, в состав которого входит гиалуроновая кислота. Она насыщает ткани влагой и питательными веществами.
- Мазей для глаз. Для устранения рези используются мази, которые уменьшают воспаление, помогают тканям быстрее восстанавливаться после травм или ожогов.
В некоторых случаях врач может назначить сосудосуживающие препараты и антибиотики.
Глазные мази
Частой причиной развития рези является бактериальная или вирусная инфекция. Для ее лечения используются специальные мази, в состав которых входят антибиотики и антисептики.
Они востребованы у пациентов благодаря эффективности, относительно низкой стоимости, легкости применения. Мази будут полезны при инфекционных заболеваниях, травмах органов зрения.
Капли от рези
Многие пациенты для облегчения рези в глазах приобретают специальные капли. Они действительно временно облегчают состояние. К минусам таких препаратов относится эффект привыкания. Из-за него слезные железы со временем перестают вырабатывать достаточное количество жидкости.
Есть альтернатива — капли Гилан с гиалуроновой кислотой. В их составе отсутствуют вредные консерванты, вызывающие привыкание. Капли смазывают поверхность глаз, восстанавливая питание конъюнктивы и роговицы, избавляя их от ощущения дискомфорта.
Правильный выбор глазных капель обеспечивает более быстрое снятие симптомов.
Ощущение песка в глазах: причины дискомфортного состояния
Неприятные ощущения, такие как зуд, резь в глазах и сухость при использовании контактной оптики обычно появляются на фоне вынужденного изменения режима работы слезных желез. На увлажнение поверхности КЛ, обтекание ее контура расходуется большое количество слез. Если слезная жидкость вырабатывается в недостаточном объеме, появляется ощущение инородного тела в глазу даже после снятия КЛ.
Восстановить нормальную продукцию слез помогут капсулы Дельфанто. В них содержатся полифенольные антоцианы, которые помогают восстановить поврежденные клетки желез, нормализовать состав слезы. Прием капсул в течение 1 месяца поможет избавиться от неприятных ощущений при использовании контактных линз.
КЛ надеваются непосредственно на роговицу, поэтому ограничивают поступление к ней кислорода и нередко приводят к метаболическим нарушениям. Иногда ощущение инородного тела или песка в глазах свидетельствует о наличии аллергии на дезинфицирующий раствор. Дискомфорт также может быть вызван механическим повреждением оптики, загрязнением или нарушением срока замены КЛ.
У женщин покраснение и сухость глаз может быть вызвана гормональным дисбалансом, который возникает во время беременности или в период климакса. Прием антидепрессантов, оральных контрацептивов, противоаллергических препаратов также может вызвать нарушение слезопродукции и, как следствие, привести к возникновению дискомфорта при использовании КЛ.
При длительном ношении линз, нарушении правил их эксплуатации могут развиваться воспалительные заболевания, которые поражают веки, слизистую оболочку, роговицу. Они также могут стать причиной некомфортного использования контактной оптики.
Диагностика у врача
При обращении к офтальмологу, изначально проводится визуальный осмотр. Затем врач изучает анамнез пациента, чтобы исключить наличие хронических заболеваний. Учитывая жалобы пациента, назначают методы диагностики.
 В основном они состоят из таких процедур:
В основном они состоят из таких процедур:
- измерение внутриглазного давления;
- офтальмоскопия, чтобы обследовать глазное дно;
- биомикроскопия поможет изучить состояние роговицы;
- определение остроты зрения;
- МРТ, КТ головного мозга (назначают при подозрении тяжелых заболеваний);
- рентген необходим для определения локализации инородного тела.
После проведения полноценной диагностики, врач может определить методику лечения. При возникновении подозрений к развитию сахарного диабета понадобятся лабораторные исследования крови и дополнительная консультация профильного специалиста.
Профилактика
Профилактика предназначена для предотвращения развития офтальмологических заболеваний
Но важно учитывать, что их надо соблюдать регулярно. Чтобы избежать развития неприятных симптомов, следует соблюдать простые правила и рекомендации
К ним относятся:
- соблюдение правил безопасности при работе с опасными веществами (химические элементы, бытовые вещества, воздействие холодного, горячего, сухого воздуха);
- правильное, полноценное и витаминное питание;
- применение увлажняющих капель при длительном чтении и работой за компьютером;
- использовать контактные линзы из высококачественных материалов и правильно ухаживать за ними;
- своевременно обращаться к врачу;
- носить защитные очки в солнечную погоду;
- отказаться от вредных привычек;
- вести здоровый образ жизни.
Запрещено заниматься самолечением, поскольку любые признаки со стороны глаз могут свидетельствовать о наличии серьезных патологических процессов. Также не рекомендуется применять народные средства без рекомендации врача. Это может стать причиной разных последствий, особенно развития аллергической реакции. При возникновении подозрительных симптомов у детей не стоит самостоятельно оказывать помощь. Следует немедленно отправиться в травмпункт. В таком возрасте часто возникает попадание инородных тел.