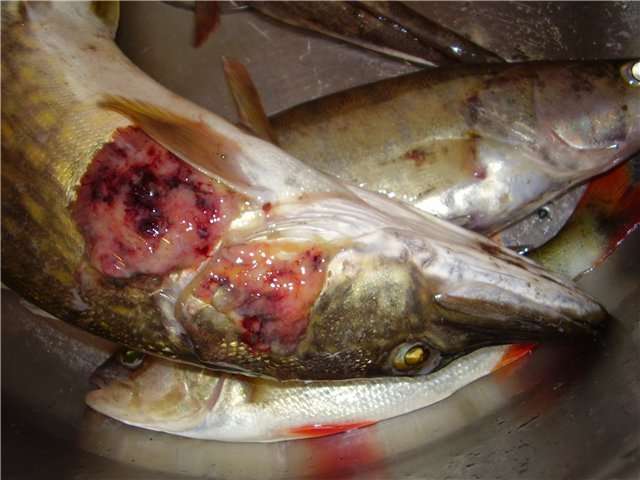
Болезни почек у кошек
Содержание:
Симптомы подагрического артрита
Появлению первых симптомов подагрического артрита предшествует порой длительное увеличение концентрации уратов в крови. Поэтому мужчинам после 40 лет, а женщинам после наступления менопаузы нужно периодически проверять содержание солей мочевой кислоты (МК) в крови
Особенно важно это для тех, у кого близкие родственники страдают подагрой. Подагрический артрит развивается при концентрации в крови уратов свыше 0, 4 ммоль/л
Но при наличии такого показателя артрит проявляется только у пятой части больных, остальные могут не подозревать о наличии у себя риска развития подагры.
Первичные признаки
Первый приступ острого подагрического артрита начинается внезапно. Появляются резкие боли в пораженном суставе, ткани над ним отекают, кожа краснеет. Боли очень сильные. Может повышаться температура тела, нарушаться общее состояние больного.
Сильные боли в пораженном суставе, высокая температура тела и плохое состояние больного — первые признаки подагрического артрита.
В половине случаев подагрический артрит начинается с поражения одного сустава. Обычно это первый плюснефаланговый сустав стопы. Могут также поражаться коленный, локтевой, мелкие суставы кисти и др.
Симптомы подагрического артрита особенно выражены в ночное время.
Явные симптомы
Атака подагрического артрита продолжается от 2 дней до 2 – 3 недель. Затем наступает полная ремиссия без каких-либо последствий. Следующий приступ обычно развивается в течение года, но иногда ремиссия продолжается несколько лет.
Острый подагрический артрит может рецидивировать в течение ряда лет, но постепенно его течение становится хроническим. Асимметрично поражается несколько суставов, в том числе, обязательно I плюснефаланговый на нижних конечностях.
Под кожей на разгибательной поверхности суставов, а также в области ушных раковин появляются тофусы – мелкие поверхностные узелки или более крупные подкожные узлы, имеющие хрящевую консистенцию. Они безболезненные, но могут воспаляться во время обострения подагрического артрита. В таком случае они становятся болезненными и иногда прорываются на поверхность кожи в виде беловатой массы.
Могут появиться приступы мочекаменной болезни – ураты отлагаются на стенках мочевыводящих путей, а также в почках, что приводит к нарушению их функции.
Когда нужно срочно обращаться к врачу
За медицинской помощью нужно обращаться, если:
- появились суставные боли, сопровождающиеся резким покраснением и отеком тканей; повысилась температура тела, появились озноб и недомогание;
- появились сильные приступообразные боли в нижней части спины – приступ мочекаменной болезни;
- суставные боли беспокоят и в межприступный период – признак хронического течения подагрического артрита.
Хроническая почечная недостаточность (ХПН)
В опыте нашего ветеринарного центра подтверждаются данные приведенные Di Bartola. Среди наших пациентов также преобладали животные старше 7 лет, самцы и самки встречались с одинаковой периодичностью.
В ветеринарных клиниках кошек с ХПН среди всех пациентов от 10 до 30% . В нашей клинике кошек с ХПН на терапевтическом отделении порядка 28-30% от общего количества пациентов.
Этиология
ХПН развивается там, где есть давние, необратимые повреждения почек, вследствие чего они теряют свою экскреторную (выведение продуктов обмена), регулирующую (поддержка объема и состава жидкости в организме) и эндокринную функции (выработка гормонов ренина, эритропоэтина и др.).
Причинами ХПН являются первичные или вторичные ренальные процессы, которые, как правило, продолжаются длительное время и приводят к конечной стадии – сморщенной почке. Такие как:
- поликистоз почек (наследственное заболевание, в основном у персидских и экзотических кошек),
- воспалительные заболевания почек (пиелонефрит, гломерулонефрит),
- болезни обмена веществ (сахарный диабет кошек и собак, амилоидоз),
- мочекаменная болезнь,
- врожденное недоразвитие почек (гипоплазия)
- опухоли почки — например, лимфома,
- другие причины — например, повреждение почек токсинами.
На фото: Поликистоз почек, болезни почек у кошек. Исследование контрастным веществом Омнипак 300.
Однако, в большинстве случаев, точная причина заболевания кошек неизвестна.
Патогенез
В патогенезе ХПН, независимо от почечной патологии, снижение почечных функций происходит за счет 3-х основных механизмов:
- уменьшения количества функционирующих нефронов,
- значительного снижения скорости фильтрации в каждом отдельном случае без уменьшения числа нефронов,
- сочетания первого и второго механизмов.
Следствием действия каждого из этих факторов будет снижение скорости клубочковой фильтрации — скорость, с которой происходит фильтрация веществ из крови через клубочки нефронов. Уменьшение числа функционирующих нефронов постепенно приводит к существенному изменению биохимических показателей крови и тяжелым обменным нарушениям.
Отмечается развитие уремии с накоплением потенциальных токсинов и продуктов метаболизма белков: мочевины (более 10 ммольл ), креатинина (более179 ммольл ), мочевой кислоты.
По современным представлениям синдром уремической интоксикации обусловлен не задержкой азотистых шлаков, а главным образом накоплением в крови средних молекул — белковых веществ, имеющих молекулярную массу от 300 до 500 дальтон, образующихся в результате нарушения гомеостатической функции почек .
Повышение в крови продуктов азотистого метаболизма — осмотически активных веществ — увеличивает осмотическую нагрузку на оставшиеся нефроны. Эти вещества, профильтровавшись в клубочках, в меньшей мере, чем в норме, реабсорбируются в канальцах. Нереабсорбировавшаяся часть их выделяется с мочой вместе с соответствующим количеством воды. Это называется осмотическим диурезом. За счет осмотического диуреза общее выделение почками воды не только сохраняется нормальным, но даже может быть увеличенным (полиурия), несмотря на значительное снижение клубочковой фильтрации. Плотность мочи при этом снижается и становится стабильной на уровне 1,008—1,015, что соответствует плотности крови и указывает на снижение концентрационной способности почек.
Полиурия приводит к потере организмом воды (дегидратация). При дегидратации снижается почечный кровоток, ухудшается клубочковая фильтрация и усугубляется ХПН. При ХПН нарушается метаболизм кальция и фосфора. По мере прогрессирования ХПН падают выделение кальция с мочой и его всасывание в кишечнике, содержание фосфатов в крови повышается. Указанные нарушения сопровождаются изменениями в костной ткани — остеодистрофией. Нарушения обмена электролитов приводят к изменениям в нейромышечной системе, сопровождающимся адинамией, параличами и другими нарушениями. ХПН сопровождается изменениями во всех видах обмена веществ. На ранних стадиях нарушается энергетический обмен -расходование энергии превышает возможности энергообразования.
Как и при каких условиях вырабатывается мочевина
Мочевина в крови повышена (причины тревожного симптома могут быть взаимосвязаны с образом жизни человека) только в тех случаях, когда происходит ежедневное употребление пищи богатой протеинами, но при этом наблюдается сниженная работоспособность почек.
Процесс выработки биохимического соединения происходит следующим образом:
- Продукты питания, содержащие в своем составе белки растительного или животного происхождения, поступают в пищеварительный тракт.
- Под воздействием ферментов и желудочного сока происходит распад и усвоение питательных элементов еды.
- В тканях печени завершается стадия белкового обмена, в результате которой азотосодержащие продукты преобразуются в мочевину.
- Биохимическое вещество попадает в кровеносное русло, а затем проходит фильтрационный барьер почек.
- Органы выделительной системы, которые полноценно выполняют свои функции, выводят мочевину из организма вместе с уриной.
В составе мочевины содержится не менее 46% азота. Люди, которые длительное время не употребляют белков животного происхождения, либо же умышленно ограничивают себя в приеме пищи, содержащей большое количество протеина, имеют низкие показатели мочевины. При этом данный результат характерен, как для состава сыворотки крови, так и для урины.
Диета
Повышенная мочевина в крови может нормализоваться после коррекции питания: из рациона исключаются белки животного происхождения, способствующие активному образованию мочевины.
С целью понижения уровня мочевины используется лечебная диета 7 стол, которая является щадящей для органов выделительной системы.
Основные принципы лечебной диеты для снижения уровня мочевины следующие:
- принимать пищу 4-5 раз в день небольшими порциями, чтобы избегать нагрузки на печень и почки;
- пить большое количество жидкости (1,5-2 литра в день);
- полностью исключить белок животного происхождения (мясо, колбасные изделия, субродукты и блюда из них, консервы из мяса и рыбы, копчености, мясные и рыбные бульоны);
- исключить шоколад и какао, крепкий чай и кофе, сдобную выпечку, алкогольные напитки;
- ограничить употребление продукции кисломолочного производства (нежирный сыр, творог, сметана, йогурт) и яиц (до 2 в неделю);
- ограниченно можно употреблять растительное и сливочное масло, галетную выпечку.
Рацион должен состоять из сложных углеводов, при переваривании которых не выделяется аммиак и не образовывается повышенная мочевина, а именно:
- крупы (гречневая, овсяная, рисовая, пшеничная и т.д.);
- свежие и термически обработанные овощи (морковь, лук, кабачки, капуста, картофель);
- фрукты и ягоды, орехи, сухофрукты.
Таблица показателя мочевины в крови в норме
В кровеносном русле детей, взрослых мужчин и женщин молодого и зрелого возраста, а также пожилых людей, допускается небольшая концентрация продуктов распада азотосодержащих веществ. В таблице ниже указаны нормы мочевины, которые считаются оптимальными и не несут в себе угрозу для здоровья и жизни человека.
| Возраст | Показатели нормы для мужчин и женщин (единица измерения – ммоль на 1 л сыворотки крови |
| Ребенок спустя 7 дней после рождения | От 1,1 до 8,9 |
| Дети возрастом от 7 дней до 1 года | От 1,4 до 6,8 |
| Ребенок от 1 года до 18 лет | От 1,8 до 6,4 |
| С 18 до 60 лет | От 2,1 до 7,1 |
| С 60 до 90 лет | От 2,9 до 8,2 |
| Пожилые люди старше 90 лет | От 3,6 до 11,1 |
Любое отклонение оптимальных показателей, которые отображены в таблице выше, свидетельствует о хронической или острой фазе развития заболевания почек, печени, мочеполовой или пищеварительной системы. Дальнейшее установление причины болезненного состояния требует комплексной диагностики.
Гематокрит понижен
Основной причиной снижения гематокрита являются анемии. Причин развития этих заболеваний бывает множество, к самым частым относятся:
- Нарушения в процессе созревания эритроцитов. Связаны с недостатком железа и витаминов группы В в пище либо недостаточным их всасыванием из пищеварительной системы. Реже возникает при развитии злокачественных опухолей, клетки которых конкурируют со здоровыми и усиленно поглощают витамины и микроэлементы.
- Обильные кровопотери в результате травм либо хирургических манипуляций. Потеря крови не всегда должна быть одномоментной, причиной может стать небольшое, но регулярное кровотечение из геморроидальных узлов либо обильные месячные.
- Усиленное разрушение эритроцитов. Встречается при отравлениях химическими веществами и органическими ядами, после укусов змей. Реже может возникать при нарушении в работе печени и селезенки. Сопровождаются выраженной желтухой, увеличением печени, интоксикацией, другими симптомами массового разрушения эритроцитов.
К снижению гематокрита могут приводить не только анемии. Избыточное накопление воды в организме при нарушениях работы почек часто становится причиной такого состояния. Снижению количества форменных элементов могут способствовать тяжело протекающие инфекционные заболевания.
К основным проявлениям уменьшенного гематокрита можно отнести:
- Бледность кожи, выпадение волос и ломкость ногтей.
- Появление желания к употреблению земли, мела.
- Общая утомляемость, сонливость.
- Голубоватый оттенок склер.
- Повышение частоты пульса.
При появлении одного либо нескольких таких симптомов нужно обратиться к врачу для определения причины вызвавшей снижение уровня гематокрита. Зачастую для восстановления этого показателя достаточно нормализовать питание, насытив организм незаменимыми для синтеза эритроцитов витаминами, белками, рядом других активных веществ.
Важно учитывать, что снижение гематокрита может быть вариантом нормы. Часто этот показатель снижается на 2-3 триместрах беременности
Причина явления состоит в быстром увеличении доли плазмы в крови беременной которое организм не успевает компенсировать за счет активизации работы красного костного мозга. Такое состояние в большинстве случаев не требует вмешательства, состав крови восстанавливается самостоятельно.
Если причиной снижения гематокрита стало заболевание – нужно обследоваться у профильного специалиста для уточнения диагноза и подбора соответствующей схемы лечения. В случае, когда причиной стала кровопотеря тактика лечения будет зависеть от объема потерянной крови. При кровопотере до 0,5 л достаточно усиленного питания и постельного режима. При кровотечении больших объемов может потребоваться проведение гемотрансфузии с целью компенсации потерянных эритроцитов. Нередко ее сочетают с кислородотерапией – подачей пациенту для дыхания газовой смеси с повышенным содержанием кислорода.
Низкий прогестерон у женщин
Дефицит этого гормона может диагностироваться как у беременных, так и у тех, кто не планирует в ближайшее время рожать ребёнка. В отдельную группу входят женщины в климаксе, так как в период менопаузы низкий прогестерон у женщины является естественным явлением (из-за того, что синтезирующая функция перекладывается на надпочечники).
У небеременных женщин низкая концентрация этого огромна проявляется в виде беспричинных перепадов настроения. Больные жалуются на постоянную усталость, которая не проходит даже после продолжительного отдыха и сна. Они страдают от частых головных болей, выпадения и ломкости волос, увеличения массы тела и опухания груди. Но, как показывает практика, больные не связывают эти патологические симптомы с нарушением нормы прогестерона у женщин. Наиболее частым признаком, с которым они обращаются за врачебной помощью, является невозможность забеременеть.
Временное падение уровня прогестерона может быть связано с овуляцией — это состояние, при котором не возникает созревание и выход яйцеклетки их фолликула. Она может быть естественной (пубертат, беременность или период грудного вскармливания, менопауза) и патологической (вызвана различными заболеваниями: патологии эндокринной системы, аномалии строения внутренних органов и прочее). Именно последняя разновидность нередко становится причиной женского бесплодия.
Даже если цикл овуляции в норме, прогестерон у женщин может быть снижен. Это возникает из-за:
- Резкое похудение или набор веса;
- Наличие вредных привычек (курение и злоупотребление алкогольными напитками);
- Терапия лекарственными препаратами, влияющими на синтез гормонов;
- Генетические заболевания;
- Хронический стресс.
Если снижение уровня прогестерона прогрессирует, то это может привести к значительным расстройствам менструального цикла (сбои, смещение, отсутствие и маточные кровотечения)
Важно отметить, что подобные маточные кровотечения практически невозможно остановить без своевременного медицинского вмешательства. Они представляют собой сильную угрозу для жизни, поэтому при появлении первых признаков этого состояния необходимо немедленно обратиться к врачу
Прогестерон у женщин во время беременности сам по себе выше, чем у небеременных. Но существует ряд факторов, способных привести к дефициту этого гормона. Среди них:
- Нарушение работы гипоталамо-гипофизарной системы (может быть вызвано стрессом, дефицитом витаминов и т.д.).
- Бесконтрольный приём лекарственных средств.
- Патологии щитовидной железы.
- Снижение прогестерона у женщин приводит к повышению тонуса маточных мышц, в результате чего появляются сильные боли в области живота, часто сопровождающиеся кровянистыми выделениями из половых путей. Главной опасностью такого состояния является угрозы выкидыша.
Когда назначается биохимический анализ крови?
Врач может назначить биохимический анализ крови в следующих случаях:
- в целях выявления патологии. Биохимический анализ крови может помочь установить нарушения в работе того или иного органа, даже если отсутствуют проявленные симптомы. Именно поэтому врачи рекомендуют сдавать кровь на анализ биохимии два раза в год в порядке скринингового обследования. Это позволит обнаружить заболевания на ранней стадии, что значительно облегчит их последующее лечение. Выявленные изменения химического состава свидетельствуют о неблагополучной ситуации и означают необходимость медицинского вмешательства.
- Для уточнения диагноза. Результаты биохимического анализа крови позволяют уточнить картину заболевания и являются необходимым дополнением к данным осмотра и жалобам пациента.
- В порядке наблюдения за ходом лечения и течением заболевания. С этой целью анализ биохимии назначается при заболеваниях внутренних органов (почек, печени, поджелудочной железы), авитаминозах, интоксикации организма.
Где содержится клетчатка?
Источником пищевых растительных веществ такого вида бывают:
-
Аптечные препараты: капсулы, гранулы или таблетки.
-
Отруби, смеси или жмых.
-
Овощи, фрукты, крупы, орехи и т. д.
Любой из перечисленных видов имеет свои преимущества. Хотя самым безопасным и здоровым способом похудения считается правильное изменение рациона с введением в него большого количества соответствующей натуральной пищи растительного происхождения. Второй по полезности, но значительно более удобный способ – употребление сухих волокон.
Чем отличается клетчатка от отрубей?
Как Вы можете понять из текста выше, определение разницы между клетчаткой и отрубями, – дело неблагодарное. Поскольку последние являются всего лишь видом пищи с большим содержанием первого.
По степени помола сухие волокна разделяют на два вида:
Крупные. Они положительно воздействуют на нижние отделы кишечника, кровоснабжение органов малого таза, а также способствуют очистке всего организма в целом.
Мелкие. Они нормализуют работу органов верхней части ЖКТ: печени, поджелудочной железы, желудка, двенадцатипёрстной кишки, – ускоряет переваривание пищи, улучшают её усвояемость.
Отруби различаются своим направлением воздействия. Что дает возможность выбрать именно тот состав, который лучше всего подходит для Вашего организма.
Помимо пищевых волокон, они содержат массу полезного: витаминов группы E и B, каротина, никотиновой кислоты и различных минеральных веществ. Отруби также часто обогащают введением разнообразных овощных добавок. Например, корпорация Di&Di предлагает амарантовые отруби с ламинарией, топинамбуром, гречей. Есть даже варианты, в которые для улучшения вкуса добавлен шоколад.
По зерну, используемому в качестве основы, этот вид пищевых добавок бывает:
-
Пшеничный.
-
Сибирский.
-
Из льняного семени.
-
Тыквенный.
-
Овсяный.
Отдельно стоит остановиться на отрубях из амаранта. Этот продукт по содержанию белка превосходит рис, кукурузу и пшеницу, и характеризуется полным усвоением. В нём присутствует лизин, который хорошо воздействует на нервную систему и обладает антидепрессантом эффектом. А также в нём можно найти сквален, способствующие выведению радионуклидов. Наличие амаратина и полиненасыщенных аминокислот делает состав наиболее эффективным для похудения, так как эти элементы хорошо регулируют метаболизм. Прекрасно сбалансированный минеральный состав укрепляет иммунитет, способствует развитию умственных способностей и улучшению памяти, помогает регенерации клеток.
Употребление волокон из семян расторопши, которые также присутствуют во всех отрубях от корпорации Di&Di, помогает восстановление функции печени и жёлчного пузыря. В ней присутствует сильный антиоксидант силимарин, который позволяет поддерживать упругость кожи и предотвращает образование складок и морщин после похудения. Общее воздействие семян скорее оздоровительное. Из-за регуляции работы печени происходит очистка всего организма, что ведёт естественному снижению веса.
Перед употреблением отруби стоит запарить кипятком, который после остывания нужно слить. Оставшиеся размягчённые частицы съедают перед основным приёмом пищи запивая водой.
Аптечные препараты, богатые клетчаткой
Фармацевтическими компаниями производятся таблетки, гранулы и капсулы для похудения. Также как натуральные растительные волокна они увеличиваются в объёме и снижают чувство голода. Их главный плюс – возможность точного расчета дозировки. При этом помните, что таблетки не содержат всех необходимых витаминов и минералов и не обладают всеми возможностями натуральных веществ. Поэтому применять их стоит лишь в отдельных ситуациях.
Список продуктов растительного происхождения, в которых содержится клетчатка
Семечки и семена расторопши, подсолнечника, кунжута, тыквы, льна и т. д. – тоже очень богаты этими элементами
Поэтому покупая хлеб, обращайте внимание на муку (она должна быть грубого помола).
Овощи и фрукты. Они могут быть источниками как нерастворимых, так и растворимых волокон. Первые обычно содержатся в кожуре, вторые можно найти в мякоти. Помните, термическая обработка уменьшает количество этих веществ, поэтому по возможности используйте овощи и фрукты сырыми.
Каши и крупы. Для того чтобы содержание нужным нам веществ было выше, используйте цельную, необработанную крупу.
Орехи. Самые богатые клетчаткой из них – грецкие, лесные, миндаль.
Практически любые ягоды содержат такие пищевые вещества. Наиболее полезны в этом смысле будет малина и клубника.
Бобовые. Использование фасоли, гороха и чечевицы позволит Вам получить необходимые растворимые и нерастворимые вещества.
Билирубин
Билирубин — желто-красный пигмент, продукт распада гемоглобина и некоторых других компонентов крови. Билирубин находится в составе желчи. Анализ билирубина показывает, как работает печень животного. В сыворотке крови встречается билирубин в следующих формах: прямой билирубини, непрямой билирубин. Вместе эти формы образуют общий билирубин крови.
Нормы общего билирубина: 0,02-0,4 мг%
1.Повышенный билирубин — симптом следующих нарушений в деятельности организма:
a) недостаток витамина В 12
b) новообразования печени
c) гепатит
d) первичный цирроз печени
e) токсическое, лекарственное отравление печени
Кальций
Кальций (Са, Calcium) — неорганический элемент в организме животного.
Биологическая роль кальция в организме велика:
• кальций поддерживает нормальный сердечный ритм, как и магний, кальций способствует здоровью сердечно-сосудистой системы в целом,
• участвует в обмене железа в организме, регулирует ферментную активность,
• способствует нормальной работе нервной системы, передаче нервных импульсов,
• фосфор и кальций в балансе делают кости крепкими,
• участвует в свертывании крови, регулирует проницаемость клеточных мембран,
• нормализует работу некоторых эндокринных желез,
• участвует в сокращении мышц.
Норма кальция в крови собак и кошек: 9,5-12,0 мг%
Кальций поступает в организм животного с пищей, усвоение кальция происходит в кишечнике, обмен в костях. Из организма кальций выводят почки. Равновесие этих процессов обеспечивает постоянство содержания кальция в крови.
Выведение и усвоение кальция находится под контролем гормонов (паратгормон и др.) и кальцитриола — витамина D3. Для того, чтобы происходило усвоение кальция, в организме должно быть достаточно витамина Д.
1.Переизбыток кальция или гиперкальцемия может вызываться следующими нарушениями в организме:
a) повышенная функция паращитовидных желез (первичный гиперпаратиреоз)
b) злокачественные опухоли с поражением костей (метастазы, миелома, лейкозы)
c) избыток витамина Д
d) обезвоживание
e) острая почечная недостаточность.
2.Недостаток кальция или гипокальциемия — симптом следующих заболеваний:
a) рахит (дефицит витамина D)
b) остеодистрофия
c) снижение функции щитовидной железы
d) хроническая почечная недостаточность
e) дефицит магния
f) панкреатит
g) механическая желтуха, печеночная недостаточность
кахексия.
Нехватка кальция может быть связана и применением медицинских препаратов — противоопухолевых и противосудорожных средств.
Дефицит кальция в организме проявляется судорогами мышц, нервозностью.