Куда течёт кровь после удаления вен
Содержание:
Показания
В клинике «Медицина 24/7» минифлебэктомия выполняется как единственная процедура или в составе комплексного лечения варикозного расширения вен в сочетании с эндовазальной лазерной коагуляцией сосудов (ЭВЛК) или склеротерапией.
Чаще всего этот метод используется для удаления варикозных сосудов ног: большой подкожной вены, малой подкожной вены и их притоков.
Другие показания:
- наличие ограниченных варикозных узлов,
- варикозные вены на стопах, лице, половых губах,
- тромбофлебит, трофические язвы, венозный отек и другие осложнения варикоза.
Возможности этого малоинвазивного метода настолько велики, что с его помощью можно удалить даже основной ствол большой подкожной вены бедра и голени.
Информация:
Показания к удалению вен лазером
Удаление вен лазером проводится:
- при варикозе с клапанной недостаточностью малой и большой подкожных вен любого венозного бассейна;
- рецидивах варикозной болезни;
- трофических язвах при посттромботической болезни;
- аномалиях развития венозных сосудов.
Противопоказания к использованию лазера
Данную операцию по удалению вен нельзя выполнять:
- при беременности;
- выраженном атеросклерозе артерий нижних конечностей;
- остром тромбозе глубоких или поверхностных вен;
- инфекционных или воспалительных заболеваниях кожного покрова в зоне предполагаемой пункции;
- невозможности длительной эластической компрессии.
Проведение операции с помощью лазера
Лазерное лечение варикоза длится 30–40 минут. Весь процесс состоит из нескольких этапов:
- после местного обезболивания проводится прокол подкожной вены;
- в просвет вводится тонкий лазерный световод и фиксируется у устья вены;
- выполняется местная анестезия окружающих тканей;
- энергия лазера передается по световоду, который медленно продвигается по всей вене под ультразвуковым контролем;
- пораженная варикозом вена под воздействием излучения «заваривается» на всем протяжении, не травмируя окружающие ткани. Кровь перестает циркулировать по ней, устремляясь в здоровые вены. Со временем запаянная вена становится частью соединительной ткани;
- после окончания на ногу надевается специальный компрессионный чулок.
Сразу же после выполнения манипуляций пациент может вернуться к активному образу жизни.
Руководитель клиники
 Доктор Соломахин Антон Евгеньевич
Доктор Соломахин Антон Евгеньевич
Главный Хирург-флеболог ЦИФ Руководитель Центра Инновационной Флебологии
- Эксперт в области ультразвуковой диагностики.
- Кандидат медицинских наук.
- Член Ассоциации Ангиологов Флебологов и Сосудистых Хирургов.
- Действительный член «Ассоциации Флебологов России» («АФР» — Москва)
- Действительный член «Евро-Азиатской ассоциации ангиологов и сосудистых хирургов»
- Действительный член «Научного общества клинических флебологов» («НКФ»)
- Действительный член «»Санкт-Петербургской ассоциации флебологов» SPSP)
Подробнее>>
Записаться на прием
Самохин Кирилл Михайлович
Хирург – флеболог
Руководитель регионального подразделения Центра Инновационной Флебологии.
Ведущий специалист центра в области эстетической флебологии.
Подробнее>>
Записаться на прием
Тараненко Ольга Владимировна
Хирург-Флеболог
Сердечно-сосудистый хирург
Подробнее>>
Записаться на прием
Бирюлин Дмитрий Викторович
Сосудистый хирург, хирург-флеболог, врач УЗ-диагностики
Ведущий специалист центра по сосудистым патологиям.
Подробнее>>
Записаться на прием
Смирнова Елена Сергеевна
Сосудистый хирург
Флеболог
Подробнее>>
Записаться на прием
Классификация варикозного расширения
По анатомическим признакам и степени выраженности выделяют 4 вида варикоза:
- ретикулярный – проявляется на мелких капиллярах, капиллярной сетке, не превышает 2-3 мм
- сегментарный – патологические изменения в притоках
- магистральный – наблюдается уже на больших и малых подкожных стволовых сосудах
- перфорантный – изменение системы сплетения поверхностных и глубоких вен
Для эффективного лечения каждого вида необходима правильная диагностика проблемы. Для начальной стадии ретикулярного варикоза практикуется медикаментозная и компрессионная терапия. Если же изменения имеют масштабный характер, вернуть здоровый вид и функционирование кровеносной системы способно только радикальное хирургическое вмешательство.
Порядок проведения минифлебэктомии
Перед операцией проводится ультразвуковое позиционирование несостоятельных перфорантных вен. Врач выполняет маркировку вен, подлежащих удалению.
Участки прокола обезболиваются с помощью паравазальной инфильтрации анестетиком. Вмешательство проводится через проколы величиной 1-2 мм, которые выполняют посредством скальпеля с узким треугольным лезвием или иглы 18G.
В прокол вводят флебэктомический крючок, поддевают и удаляют с его помощью вену. При выведении сосуда используют специальные шпатели и зажимы. Во время минифлебэктомии вены не легируют, для остановки кровотечения применяют локальную компрессию. После выделения больной вены по всей длине ее удаляют. Оставшиеся места проколов не ушиваются, а закрываются клейким перевязочным материалом. Операция длится 20-40 минут.
После минифлебэктомии на конечность надевают компрессионный трикотаж. Его носят в течение суток. Через 20 мин. после вмешательства пациента отпускают домой. Болезненность после операции мало выражена и легко снимается парацетамолом и НПВС.
После операции
Реабилитационный период после минифлебэктомии обычно занимает не более 2 месяцев. В первое время в местах проколов возможны синяки, кровоподтеки, они самостоятельно рассасываются. Могут появиться участки гиперпигментации кожи (обычно при длительном варикозе).
В клинике «Медицина 24/7» операции минифлебэктомии выполняет врач-флеболог, имеющий высокую квалификацию и большой опыт проведения таких процедур. Это практически исключает риск осложнений и гарантирует лучшие результаты лечения.
Первые 2 — 3 суток после процедуры нужно носить компрессионный трикотаж. После этого его можно будет снимать на ночь и носить только днем в течение 1 месяца. В это время рекомендуется избегать повышенных физических нагрузок, занятий спортом, фитнесом, горячих ванн, посещений бани, сауны.
Материал подготовил хирург-флеболог клиники «Медицина 24/7» Симонян Шушаник Юриковна .
Как происходит удаление вен при варикозе? Она удаляется полностью или частично?
В зависимости от объема поражения удаление вены может выполняться полностью или же удаляется только фрагмент сосуда. Через проколы на коже или через небольшие разрезы врач перевязывает пораженную вену в месте ее впадения в более глубокий сосуд, а затем удаляет.
В нижних конечностях есть поверхностные и глубокие вены, которые соединяются между собой небольшими сосудами. В каждый момент времени в венах находится 70% всей крови, которая протекает по ногам. Вены нижних конечностей, даже самые мелкие, снабжены клапанами, расстояние между которыми составляет от 1 до 10 см.
Современные медицинские технологии позволяют делать операции на венах нижних конечностей бережно, чтобы после них на ногах не оставалось больших рубцов или шрамов. Если вена удалялась через прокол, то не нужны даже швы: врач просто заклеивает прокол пластырем.
Подготовка к лазерному лечению, показания и противопоказания
Лазерная операция по удалению варикозных вен подходит при обнаружении одного или нескольких признаков:
- Венозная недостаточность ног, выраженная в болевых ощущениях, судорогах, тяжести, отеках.
- Видимые изменения, образование сосудистых звездочек.
- Диагностированная дисфункция клапанов, отсутствие улучшения после медикаментозного и местного лечения.
Важно учитывать, что удаление вены лазером эффективно только для начальных стадий болезни. В случае обширного увеличения варикозных узлов требуются более кардинальные способы хирургического профиля с повышенной травматичностью
Именно поэтому обратиться к помощи сосудистого хирурга нужно уже при первых симптомах.
Чтобы подготовиться к лазерному устранению варикоза, доктор назначает ряд исследований. В первую очередь, производится забор крови, анализ мочи. Для определения степени и глубины повреждения проводится УЗИ, а электрокардиограмма исключит риск сердечно-сосудистых осложнений.
Для предотвращения опасных осложнения нужно предоставить врачу достоверную информацию о заболеваниях и аллергических реакциях организма на препараты. Операция по удалению вены лазером противопоказана в следующих случаях:
- беременность
- грудное вскармливание
- заболевания вирусной, инфекционной природы
- аллергия на анестезирующие средства
- артериальная недостаточность, выраженная в диабетической ангиопатии, эндартериите
- высокая вероятность тромбоза
- перенесенные тяжелые заболевания, ограничивающие подвижность (инсульт, инфаркт)
- тяжелая аритмия и другие проблемы с сердцем
- запущенная форма варикоза
- значительное ожирение
- нарушения свертываемости крови
- сахарный диабет (первый тип)
Современные методы анестезии, при операциях на венах
 Внутривенное обезболивание. Внутривенное введение препаратов, обеспечивающее полное отсутствие болевых ощущений. Для этого используются только современные препараты, не имеющие побочных эффектов.
Внутривенное обезболивание. Внутривенное введение препаратов, обеспечивающее полное отсутствие болевых ощущений. Для этого используются только современные препараты, не имеющие побочных эффектов.
Местная анестезия. Выполняется хирургом. Введение современных анестезирующих препаратов непосредственно в области операционного вмешательства. Позволяет достичь необходимого уровня обезболивания и легко его контролировать.
Проводниковая анестезия. Локальное введение препарата к иннервирующим зону операции нервным волокнам. Для достижения адекватной анестезии достаточно введение всего 3-5 мл анестетика. Существенное преимущество — полное отсутствие системных и побочных эффектов.
Эпидуральная анестезия. В поясничную область вводится всего 3–4 мл анестетика. Это обеспечивает полное отсутствие болевых ощущений. Является методом выбора во флебологии и малоинвазивной хирургии, так как после него пациент уже через 2-3 часа может самостоятельно ходить. Работоспособность полностью восстанавливается через 24 часа.
В хирургическом отделении Центра Флебологии проводится лечение грыж передней брюшной стенки (удаление паховых, бедренных и пупочных грыж) в соответствии с мировыми стандартами. Операции выполняются доктором медицинских наук, заведующим хирургическим отделением клиники Чернооковым А.И. подробнее…
Часто задаваемые вопросы
Отвечает оперирующий хирург-флеболог Подколзин Евгений Викторович
— Если удаляется вена, как же тогда идет кровь?
— Во-первых, удаляются варикозно-измененные, а главное, неработающие вены. То есть, можно сказать, что пациент уже живет без этих вен. Во-вторых, большая часть венозной крови (около 90%) оттекает по глубоких венам, которые располагаются в мышцах. Когда удаляются варикозные вены, то ликвидируется застой и сброс крови по ним, снижается давление в подкожных венах, которые еще функционируют правильно. При этом отток крови от ноги наоборот улучшается.
— Как сейчас проводятся операции?
— В последнее время чаще применяются малоинвазивные операции. Это щадящие методики, которые осуществляются с применением небольших хирургических разрезов и проколов, а также имеют меньший процент развития осложнений. Кроме того, малоинвазивные операции можно проводить в стационаре одного дня, при этом пациент проводит в клинике всего одни сутки. В клинике «Центр Флебологии» представлены практически все виды малоинвазивных операций, при этом хирург определяет, какая лучше всего подходит данному пациенту. Подробнее>>>
Лазерное лечение и РЧА
Две нехирургические методики, которые широко применяются врачами, не предполагают удаления вен. Речь идет об эндовазальной лазерной коагуляции (ЭВЛК) и радиочастотной абляции (РЧА). Суть обоих методов сходна: за счет воздействия на стенку вены изнутри она как бы склеивается, просвет вены закрывается, и сосуд перестает выполнять свою функцию.
Воздействие на вену оказывается волнами: лазерными или радиоволнами. И те, и другие оказывают примерно одинаковое действие, как бы обжигая стенку сосуда изнутри. Никаких неприятных ощущений у пациента ни во время процедуры, ни после нее не возникает, все процессы, приводящие к избавлению от варикоза, происходят внутри вены.
Это более щадящая методика, чем операция, и сегодня флебологи рекомендуют ее как основной метод лечения многим пациентам.
Когда нужна хирургия?
Вышеперечисленные меры — это практически все, что может потребоваться пациенту для лечения атеросклероза. К сожалению, когда болезнь заходит далеко, изменения в сосудах значительные, этих мер становиться недостаточно. Тогда требуется хирургическое лечение. Только Ваш лечащий врач, хирург может решить, нуждаетесь ли Вы в этом лечении.
Обычно, когда вопрос ставиться об оперативном вмешательстве, очень важным этапом является ангиография. Это рентгенографическое исследование, которое сопровождается введением контрастного раствора (красителя) в сосудистую систему через шприц в области паха или руки. Ангиограмма показывает «карту» Ваших артерий и дает точное расположение сужений и закупорок, являющихся причиной вышеперечисленных симптомов. Некоторые из сужений и блоков могут быть ликвидированы при помощи баллонного катетера, введенного в сосуд через специальную иглу. Баллон располагается напротив сужения и затем раздувается, расширяя сосуд. Это так называемая ангиопластика. Другие сужения и закупорки, неподдающиеся ангиопластике, лечатся при помощи хирургической операции – шунтирования, т.е. формирования обхода места закупорки.
Сосудистый шунт можно описать, как объездную дорогу, построенную вокруг перенаселенного города. Перенаселенный город — это сужение в сосуде, а двойная дорога — это собственно «шунт». При данной методике суженный или заблокированный участок не удаляется, а шунт присоединяется в области здорового сосуда выше и ниже участка сужения. На картинке показана схема данной методики.
Выбор материала для шунтирования зависит от места расположения пораженного участка артерии. Чаще всего протез сосуда устанавливается вместо брюшной аорты и артерий конечностей. При данной локализации протез может безукоризненно работать в течение многих лет. Шунт в области бедра и голени очень часто изготавливается из Вашей собственной вены, которая может быть использована как «запасная деталь».
При некоторых шунтированиях хорошего результата можно достичь только с использованием искусственного протеза. В таком случае хирург должен решить, какой из них наиболее подходит в данном случае.
Всем ли можно убрать вены на ноге лазером?
ЭВЛК — эффективная процедура, которая хорошо переносится пациентами и не требует пребывания в стационаре. Проводить такое лечение можно большинству пациентов, но не всем. В частности, если просвет вены очень широкий, то лечение лазером варикоза может быть неэффективным, такие сосуды лучше удалить в ходе операции. Также ЭВЛК противопоказана при беременности и в период лактации, при отсутствие возможности соблюдать активный двигательный режим после процедуры. Кроме того, имеются определенные ограничения у пациентов с онкологическими заболеваниями, воспалительными процессами в районе вен, тромбофилией.
Дополнительным препятствием к ЭВЛК является невозможность ношения компрессионного трикотажа, что обязательно нужно делать после лазерного лечения вен. Например, сложно, а иногда невозможно подобрать трикотаж при высокой степени ожирения, нельзя носить трикотаж пациентам с атеросклерозом и т.д. Но в целом абсолютных противопоказаний к проведению ЭВЛК существует немного.
Считается, что ЭВЛК — это очень простая процедура и после нее можно сразу вернуться к привычному образу жизни. Например, сделать ЭВЛК и вернуться на работу. Так ли это?
Какие методы лечения варикоза используют современные флебологи
Следующие методы лечения варикоза можно отнести к современным:
- Эндовенозная лазерная коагуляция.
- Радичастотная облитерация.
- Паровая облитерация.
- Механохимическая облитерация.
- Клеевая облитерация.
Все эти методы лечения варикозной болезни можно отнести к современным. Они являются высокотехнологичными и применяются в настоящее время в европейских клиниках. Однако, далеко не все эти современные технологии можно назвать идеальными или близкими к совершенству. Структура коммерческой медицины предъявляет к современным методикам всё более и более высокие требования. Это эффективность, безопасность, миниинвазивность, удобство применения и универсальность при удалении самых различных варикозных вен. Из вышеперечисленных, всем этим требованиям удовлетворяет только одна методика современного лечения варикозной болезни. Это эндовенозная лазерная коагуляция или облитерация (ЭВЛК, ЭВЛО). Именно лазерная облитерация используется ведущими флебологами сегодня во всём мире для лечения самых разных вариантов варикозной болезни.
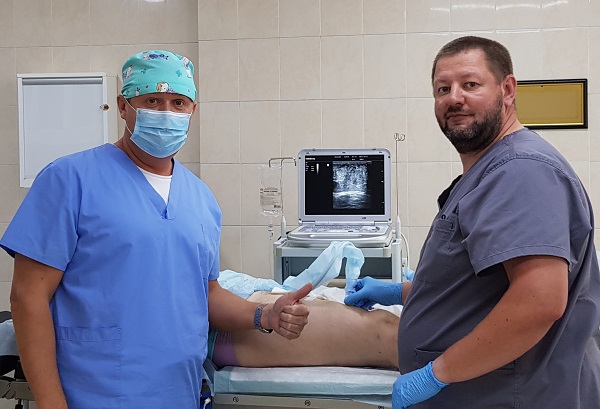
Именно так лечат варикоз в настоящее время флебологи
Несколько лет назад появились новые лазерные генераторы с длиной волны 1940 нм, новейшие радиальные световоды Swift, изменилась сама тактика эндовазального вмешательства. Метод прогрессивно развивается и сейчас. Сегодня трудно назвать те клинические задачи, с которыми не справится эндовенозная лазерная облитерация. Поэтому именно она является самым современным методом лечения варикозной болезни в настоящее время.
Минусы лазерного лечения варикоза
Настало время рассказать и про минусы. С точки зрения врачей-флебологов, сосудистых хирургов, минус лазерной операции ЭВЛК только один:ЭВЛК не выполняется по ОМС
Лазерная операция ЭВЛК не выполняется по ОМС — она всегда платная, как в частных, так и в государственных клиниках.
Кроме того, далеко не во всех государственных клиниках делают лазерные операции даже платно, поскольку не располагают необходимым оборудованием. А стоимость ЭВЛК в государственном лечебном учреждении будет не ниже, а то и выше, чем можно найти в частных клиниках флебологии ().
Доступность бесплатной медицины не будем отдельно комментировать — наверняка у каждого есть свое мнение на этот счет.
Решение за Вами!
Взвесив плюсы и минусы, каждый решает сам, что предпочесть — лазерное лечение вен или традиционную операцию
Самое важное заключается в том, что отсутствие своевременного лечения варикоза может угрожать не только здоровью, но и жизни
Что будет, если совсем не лечить варикозную болезнь — можно прочитать в другой нашей статье — https://www.cimtgradient.ru/ne_lechit_varikoz.php
Как избавиться от купероза?
Максимальный результат можно получить в результате комплекса мер, о которых мы и расскажем.
Косметологические процедуры
Как лечить купероз? В этом непростом деле могут помочь косметологические процедуры, направленные на восстановление гидролипидного защитного слоя кожи, укрепление стенок сосудов, снятие воспаления, обеспечение нормальной микроциркуляции крови и лимфодренажа.
Мезотерапия
Инъекционная мезотерапия
В состав мезококтейлей входят витамины, аминокислоты и целый комплекс питательных элементов. Процедура безболезненна, так как в начале наносится крем-анестетик. Далее в проблемные зоны при помощи очень тонкой иглы вводится препарат.
Эта современная косметическая манипуляция очень эффективна и действует сразу в нескольких направлениях: восстанавливает тонус кожи и цвет лица, убирает морщины, рубцы, растяжки, решает проблемы расширенных пор и чрезмерное выделения кожного сала.
Рекомендуется курсом из 5-8 процедур с интервалом в 10-14 дней.
Аппаратная мезотерапия
На лицо наносится специальный гель, содержащий полезные вещества. А благодаря препарату, который излучает свет и энергию, они проникают в глубокие слои дермы.
Импульсный свет поглощается содержимым сосуда. За счет этого спазмируются стенки сосудов — они становится невидимыми, а кожа светлеет. Самые мелкие сосуды уходят моментально. Процедура комфортная, потому что насадка аппарата охлаждается. Для более яркого и эффективного результата нужен комплекс процедур.
Только с помощью мезотерапии избавиться от купероза нельзя, это лишь один из эффективных способов укрепления сосудистых стенок. Кроме того, кожа обогащается полезными элементами, а её внешний вид становится значительно лучше.
Биоревитализация
Биоревитализация – это современная косметическая процедура, позволяющая восполнить недостающее увлажнение кожи с помощью введения в неё гиалуроновой кислоты. При куперозе она может значительно улучшить состояние кожи. Инъекции гиалуроновой кислоты стимулируют микроциркуляцию крови и оказывают увлажняющий эффект.
Преимущества методики:
-
высокая эффективность — процедура запускает процесс регенерации на клеточном уровне;
-
отсутствие аллергических реакций;
-
быстрый и стойкий результат — эффект заметен уже после 1-2 сеансов и сохраняется в течение нескольких месяцев.
Так же, как и мезотерапия, биоревитализация бывает лазерной и инъекционной.
Неодимовый лазер
Это один из наиболее популярных методов удаления расширенных сосудов. Длина волны подбирается индивидуально, в зависимости от задачи. Аппарат не обжигает дерму, так что подойдет для любого типа кожи.
Главное отличие этого лазера состоит в том, что он бережно и эффективно воздействует на пораженные участки.
Медикаментозная терапия
Средства от купероза на лице должны применяться только под наблюдением врача, поскольку он может быть симптомом разных заболеваний. Очень часто для устранения проблемы сосудистых звездочек назначаются такие лекарственные препараты, как викасол, троксевазин, аскорутин, дирозеаль.
Входящие в их состав элементы помогают нормализовать метаболизм в коже, укрепить сосуды, снизить их красноту и ломкость.
Не выбирайте медикаментозные средства самостоятельно, ведь у каждого из них — целый список противопоказаний. Перед применением любого средства проконсультируйтесь с врачом.
Народные средства
Бороться с куперозом можно и при помощи народных средств. Лосьоны и маски домашнего приготовления окажут положительный результат на коже со «звёздочками».
Рецепт 1
Вам потребуется: ромашка сухая – 3-4 столовые ложки; кипяченая вода – 200 мл.
Способ приготовления:
1) Ромашку залить в кастрюле кипяченой водой.
2) Закрыть крышку и дать настояться. Как только отвар остынет – процедить.
3) Взять ватный диск и смочить в полученном растворе. Приложить диск к проблемному месту на 15-20 минут.
Рецепт 2
Вам потребуется: одна свежая картошка среднего размера.
Способ приготовления:
1) картошку очистить и натереть на мелкой терке.
2) размешать полученную кашицу и нанести на лицо на 15 минут.
Рецепт 3
Вам потребуется: 1 чайная ложка молотого имбиря, 100 мл горячей воды.
Способ приготовления: размешать ингредиенты, остудить и нанести на лицо на 20 минут. Смыть водой.
Рецепт 4
Вам потребуется: 1 столовая ложка зеленой глины.
Способ приготовления: глину смешать с водой до сметанообразного состояния, без комочков. Держать 10-15 минут.
Домашние маски успокоят кожу, снимут покраснение, улучшать микроциркуляцию крови.
Методы лечения
Причины и профилактика варикозного расширения вен нижних конечностей
Причины возникновения варикоза кроются в большинстве случаев в малоподвижном образе жизни: мы подолгу находимся в статичном положении (особенно сидя), не даем необходимую нагрузку мышцам. Также могут сказаться следующие факторы риска:
- чрезмерно обтягивающая одежда (штаны, гольфы),
- неудобная обувь (особенно на высоком каблуке),
- нарушения в гормональном балансе,
- частые приемы горячей ванны, посещения сауны,
- длительные серьезные физические нагрузки, подъем тяжестей,
- ожирение.
Основной профилактикой варикоза является поддержание здорового образа жизни. Даже если у вас сидячая работа – старайтесь не сидеть без движения несколько часов подряд: вставайте, разминайте ноги, побольше ходите пешком; и не забывайте про сбалансированное питание, которое наряду с умеренными физическими нагрузками убережет вас от многих заболеваний.
Беременность также является одним из серьезных факторов риска возникновения варикоза.
А вот генетическая предрасположенность все еще изучается, есть даже ряд исследований, опровергающих ее.
Популярные вопросы
Существуют ли какие-то противопоказания к операции?
Флебэктомия противопоказана при следующих состояниях: — поздняя стадия варикоза (при тромбозе глубоких вен); — некоторые сердечно-сосудистые заболевания (тяжелая артериальная гипертония, ишемическая болезнь сердца); — воспалительные процессы кожных покровов проблемной зоны; — тяжелые инфекционные заболевания; — второй и третий триместр беременности.
Требуется ли какая-то подготовка к флебэктомии?
Если флебэктомия проходит под местной анестезией, то для подготовки достаточно в день операции принять душ и удалить волосы в проблемной зоне. Применение общего наркоза предполагает прохождение предварительного предоперационного обследования, которое включает общий и биохимический анализ крови, общий анализ мочи, коагулограмму, анализы на ВИЧ, сифилис, гепатиты В и С, анализ на группу крови и резус-фактор, ЭКГ, флюорографию. Также следует учесть, что перед хирургическим вмешательством нельзя принимать некоторые лекарственные препараты, а также желательно отказаться от алкоголя и курения.
Вопросы пациентов о современных методах лечения варикоза
Современный европейский флеболог применяет следующие методики лечения варикозной болезни: эндовенозную лазерную коагуляцию (ЭВЛК), микрофлебэктомию и компрессионную склеротерапию (склерооблитерацию).
В настоящее время самым современным и эффективным методом лечения варикозной болезни является эндовенозная лазерная облитерация (коагуляция).
Современные эндоваскуляные (внутрисосудистые) методы лечения варикозной болезни обладают следующими преимуществами: высокая эффективность, минимальная операционная травма, позволяют использовать местную анестезию, полная амбулаторность и практически полное отсутствие осложнений.
Современный метод лечения варикозной болезни должен обладать следующими качествами:
- Амбулаторность выполнения, нет необходимости в госпитализации.
- Эффективность, недопустимы рецидивы заболевания в любой форме.
- Отсутствие разрезов кожи, единственная инвазия – это проколы кожи.
- Возможность использовать местную анестезию в большинстве случаев.
В нашем центре флебологии мы применяем следующие современные методики лечения варикозной болезни нижних конечностей: ЭВЛК (эндовенозная лазерная облитерация), склерооблитерация, минифлебэктомия и клеевая облитерация.
Условия для оперативного лечения в «Центре Флебологии»
Операции по удалению варикозных вен в «Центре Флебологии» проводятся в собственной операционной, где для пациентов созданы все условия. В операционной поддерживаются стандарты стерильности; клиника проходит регулярные проверки, подтверждающие соответствие существующим нормам.
В «Центре» есть стационар (4 палаты, всего 7 мест), в котором все продумано для комфорта пациентов. В частности, они обеспечиваются всей необходимой для пребывания в стационаре одеждой и предметами гигиены, питаются по индивидуальному предварительному заказу. Обычно в стационаре пациенты находятся в течение суток после операции.










