Лечение частых носовых кровотечений
Содержание:
Лечение соплей с кровью народными методами
Для устранения выделения слизи с кровью необходимо проводить промывания солевым раствором. Однако делать это необходимо правильно. Оптимальное количество — по 10 мл в каждую ноздрю. Нельзя создавать вакуум и сильное давление. Если наблюдается сильный насморк, нос заложен, такие манипуляции могут привести к накоплению слизи в носовых пазухах, из которых она сложно выводится. Поэтому основная задача — просто промыть нос, но не вводить раствор глубоко под давлением.
Лечение соплей с кровью народными методами:
- Не только раствор соли используют для промывания. Для этих целей рекомендовано применять отвар ромашки. Столовую ложку цветков заливают литром кипятка, отваривают на протяжении 2 минут, настаивают, охлаждают до комнатной температуры, а после этого несколько раз процеживают через марлю, сложенную в трое. Необходимо, чтобы в растворе не осталось мелких частичек, лепестков ромашки, которые могут попасть на слизистую оболочку. Лучше всего использовать для этих целей фильтр-пакетики.
- Хорошо себя зарекомендовал раствор фурацилина. Необходимо две таблетки растворить в 500 мл воды, постоянно помешивая. В холодной воде таблетки плохо растворяются, поэтому раствор можно греть, не доводя до кипения. В итоге получите желтую жидкость, которую необходимо охладить до комнатной температуры. Промывания проводятся аналогичным образом. В 20-ти кубовый шприц без иглы набирается 10 мл раствора, и вводится в каждую ноздрю. Помните, что солевой раствор высокой концентрации может сушить слизистую. Поэтому такой вариант лечения не подходит для людей с гипертрофированной, сухой слизистой.

Простуда
Симптомы перфорации пазухи верхней челюсти
Как проявляется перфорирование гайморовой пазухи. Существуют специфические симптомы, когда это происходит.
Признаки перфорации:
- Кровотечение из лунки зуба с включением пузырьков воздуха. При выдохе через нос численность пузырьков возрастёт.
- При перфорации, кровотечение бывает не только из зубной лунки. Оно может быть из носового хода, который близок к пазухе.
- Больной говорит «в нос» или гнусавит.
- Затем возникает ощущение свободного прохождения воздуха через зубную лунку.
- Больной иногда отмечает распирание и чувство тяжести в области средней трети лица со стороны поражения.
Если прободение не было распознано сразу, и лечение не проводилось, то к предыдущей клинике присоединяются симптомы гайморита.
Гайморит проявляется:
- Повышается температура тела.
- Усиливается ощущение распирания в проекции гайморовой пазухи.
- Носовое дыхание затруднено.
- Слизистая носа на стороне поражения отёчна.
- Нарастает общая слабость.
- Ломящая боль в носовой области.
- Гнойное отделяемое из носового хода на той стороне, где была манипуляция.
Как проявляется хронический насморк?
К типичным симптомам хронического насморка относят:
- Чувство заложенности носа, затруднение носового дыхания, что у некоторых пациентов приводит к преимущественному вдоху через постоянно полуоткрытый рот. В зависимости от формы ринита такие жалобы могут быть постоянными или перемежающимися, нередко они усиливаются в положении лежа.
- Длительно существующие выделения из носа водянистого, слизистого или гнойного характера. Они могут отделяться при сморкании или спускаться по задней стенке глотки, провоцируя першение в горле и кашель.
- Сухость в носу, дискомфорт при вдыхании воздуха, периодическое чихание.
- Изменение тембра голоса, гнусавость.
- Ухудшение обоняния.
Многие пациенты отмечают снижение слуха, периодически возникающее чувство заложенности ушей. Это вторичные, не обязательные проявления хронического насморка.
Методы диагностики
Для определения точной причины, по которой болит голова и идет кровь из носа, врач назначит дополнительные обследования. На первичном осмотре можно определить наличие посторонних предметов в носовых ходах, механическое повреждение либо воспаление слизистой оболочки носа. Врачу обязательно указать обо всех препаратах, которые пациент принимал в последнее время, ударах головой и сопутствующих острых и хронических заболеваниях.
Для получения более точной картины могут быть назначены дополнительные анализы:
- риноскопия – обследование внутренних структур носа с помощью эндоскопа (метод позволяет выявить полипы, новообразования, посторонние предметы);
- УЗИ внутренних органов при подозрении на их патологии;
- клинический и биохимический анализы крови – необходимы для предварительной диагностики болезней системы кроветворения;
- МРТ, КТ головного мозга при подозрении на черепно-мозговые травмы.
Лечение стрептодермии
Лечение при отсутствии осложнений терапевтическое, комплексное. Оно включает в себя:
- использование антисептических средств – бриллиантовая зелень, перманганат калия, перекись водорода, фукорцин, митиленовый синий, салициловый спирт;
- антибиотики, которые подбирают в зависимости от типа возбудителей и их чувствительности к препаратам;
- мази и кремы.
Могут быть также назначены таблетированные медикаменты, а также инъекции.
Для снятия зуда может использоваться супрастин, телфаст. Одномоментно используют и иммуностимулирующие препараты для повышения сил организма, его сопротивляемости инфекциям. Назначают витамины А, С и группы В.
При высокой температуре необходимы жаропонижающие средства.
По согласованию с врачом допускается применение и некоторых народных средств.
Иногда необходимо вскрытие гнойников. Если их вскрывают, то это делается в условиях стерильной операционной, в некоторых случаях – на дому у пациента, если нет возможности приехать в медицинское учреждение.
После вскрытия гнойников, раны обрабатывают анилиновыми красителями – бриллиантовый зеленый, метиленовый синий. Обработка делается дважды в день, чтобы препятствовать попаданию инфекции и образованию язв.
Чтобы высыпания не распространялись далее по всему телу, здоровую кожу обрабатывают борным или салициловым спиртом. А мокнущие ранки покрывают нитратом серебро. Для обработки язв на лице используют азотнокислое серебро.
Общие советы для эффективности лечения таковы:
- до полного выздоровления находиться дома и не посещать людные места;
- исключить контактирование с домочадцами – выделить собственную посуду, гигиенические принадлежности;
- отказаться от ванны и душа;
- раз в 2-3 дня менять пастельное белье, стирать его при высокой температуре и проглаживать, когда оно высохнет;
- каждый день менять нательное белье, стирать при высокой температуре;
- белье должно быть из натуральных тканей, исключить синтетические вещи.
Эффективность лечения зависит от возраста и состояния здоровья пациента. А также от соблюдения им всех предписаний врача. И, в первую очередь, эффект терапии зависит от правильно поставленного диагноза и адекватной схемы медикаментозного воздействия. Необходимо серьезно подходить к выбору клиники и врача.
Причины появления выделений в слизи при откашливании
Кровь в мокроте почти всегда становится признаком опасных болезней дыхательной системы. Исключением можно считать разрыв мелкого сосуда бронха, возникающий при сильной физической перегрузке или резком, надрывном, лающем кашле. Обычно мокрота при таком состоянии коричневого цвета. Лечение простое — применяются антикоагулянты.
К относительно безопасным источникам пугающего симптома можно отнести осложнения после неправильно проведенных медицинских процедур. Кровь в кашле может быть следствием бронхоскопии, катетеризации артерий, пункции легких. Такое кровохарканье начинается неожиданно, обычно на следующее утро после диагностических, хирургических операций. Патологический признак проходит без медикаментозного лечения.
Болезни легких, вызывающие кровь в мокроте при кашле
Почти всегда, врач начинает диагностику с проверки на туберкулез. Кроме крови в кашле, такая болезнь сопровождается усиленной потливостью, повышением температуры тела, резким похудением.
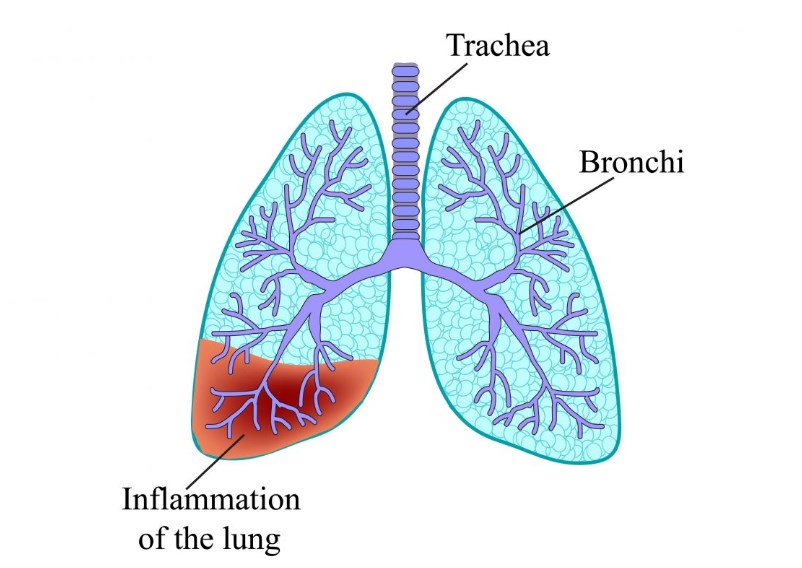
Если такое заболевание не подтвердилось, то доктор назначает дополнительные исследования для исключения:
- травматического повреждения легкого (опасное состояние, сопровождающееся снижением артериального давления, болью, проблемами с дыханием);
- инфекционного, паразитарного, грибкового заражения (кроме сгустков крови в мокроте больной жалуется на общую слабость, обструкцию бронхов, аллергические проявления);
- аденомы в бронхах (кровохарканье сопровождается выделениям гноя в слизи при кашле, икотой, постоянным ощущением усталости);
- инфаркта, абсцесса легкого (прожилки крови в мокроте имеют неприятный запах, возникает тахикардия, цианоз, тяжелая одышка, лихорадка);
- пневмонии (кровь в слизи появляется при заражении стафилококком, легионеллой, псевдомонадной);
- онкологического заболевания (продолжительный кашель с выделениями крови может указывать на рак легких).
Кровь в мокроте после бронхита часто возникает после неправильного лечения заболевания. Симптом считается первым «звоночком» организма о переходе болезни в хроническую стадию или обострении острой формы.
Редкие заболевания дыхательной системы
После сбора анамнеза врач рекомендует пройти комплексное обследование на непопулярные заболевания легких. Кровь в мокроте может быть признаком буллезной эмфиземы, силикоза, аспирации инородного тела, аплоидоза. Такие болезни обычно сопровождаются дополнительными симптомами. Во время сбора анамнеза доктор задает вопросы об одышке, тяжести в груди, головокружениях, потере координации, шуме в ушах. Проводится визуальный осмотр, позволяющий определить расширенные межреберные промежутки, изменение формы грудной клетки.

Кашель с кровью при болезнях сердца и сосудов
Причиной появления нехарактерных выделений в слизи может быть изменение состояния сердца и сосудов
Важно своевременно выявить и начать лечение таких патологий, как митральный стеноз, разрыв аорты, сердечный отток легкого, закупорка артерий при инфаркте. Кроме появления крови в мокроте описываемые заболевания характеризуются значительной одышкой, болевым синдромом
Чаще всего кашель усиливается после физической нагрузки.
</ul>
Почему текут сопли с кровью по утрам у взрослого?
Стоит различать насморк с кровью, и носовые кровотечения. Различают их по количеству крови и окрасу выделений. Рано утром могут выделяться небольшие сгустки крови, сопли окрашиваются в розоватой, коричневый цвет. Это происходит по причине сухого воздуха в помещении. Слизистая оболочка пересыхает, на ее поверхности образуются микро-трещинки.
Почему текут сопли с кровью по утрам у взрослого:
- Неправильное положение во время сна. Появление сгустков крови в выделениях из носа спровоцировано неправильным положением головы во время сна. Это связано с использованием высоких подушек, или неправильного поворота головы. В результате этого пережимаются сосуды, питающие ткани лица. Возникает головная боль, нарушается кровообращение в шее и зоне головы. Это может стать причиной появления крови в соплях. Обязательно приобретайте ортопедические подушки и матрасы, ни в коем случае не спите полусидя.
- Высокое артериальное давление. Люди с гипертонией склонны к кровотечениям, но это опасные симптомы, существенно отличающиеся от небольших прожилок крови в слизи. Регулярные кровотечения требуют консультации доктора.
- Нередко кровянистые выделения из износа возникают в период межсезонья, когда городские жители страдают от вирусных заболеваний. Высокая влажность, умеренная температура — благоприятная среда для развития и переноса вирусов. Поэтому для защиты вовремя делайте прививки от гриппа, занимайтесь профилактикой. Врачи рекомендуют смазывать носовые ходы противовирусными мазями, регулярно проводить промывания носа, особенно в период серьезных пандемий.
Насморк с кровью
Причины возникновения симптома
Красные вкрапления в назальной секреции возникают из-за особенностей строения эпителия, покрывающего носовые полости. Слизистое покрытие пронизано сетью мелких капилляров. При нарушении их структуры происходит просачивание крови, из-за чего назальная секреция приобретает красноватый оттенок.
Истончение стенок сосудов может происходить у здоровых людей под воздействием сухого воздуха, злоупотребления назальным каплями и других неблагоприятных факторов.
Возможные объективные причины насморка с кровью у взрослого пациента:
- сильное напряжение при сморкании;
- образование крупных корок в носу, которые в ходе извлечения царапают слизистую оболочку;
- механическое воздействие (ковыряние корок);
- частый прием местных средств, сужающих сосуды, препаратов, снижающих свертываемость крови и дезагрегантов;
Из-за чего могут появиться сопли с кровью у ребенка?
Мелкие кровеносные сосуды (капилляры) проходят по каждому сантиметру тела. Расположены они и в носовых ходах, причем довольно близко к поверхности слизистой оболочки. Эти сосуды довольно тонкие, потому они весьма уязвимы. Их повреждение приводит к мелким кровотечениям, а кровяная масса выходит наружу вместе с сопельками.
Важное значение имеет то, какой именно фактор спровоцировал повреждение капилляра. Если это разовая и не особо серьезная микротравма, опасаться не стоит
Но возможны и другие ситуации.
Причины желтых и зеленых соплей с кровью
Появление у ребенка желтоватого либо зеленоватого оттенка соплей с прожилками крови должно насторожить. Но основная угроза , как ни парадоксально, не в том, что появились кровавые сопли, а в том, что сопли стали густыми и «цветными». При легкой форме насморка выделения прозрачные, а желтоватыми либо зеленоватыми они будут при наличии воспалительного процесса с выделением гноя. Такое заболевание априори протекает сложно и требует индивидуального подбора схемы лечения, которая часто включает в себя антибиотик.
При таких исходных обязательно как можно скорее показаться врачу — это позволит выявить природу заболевания и назначить лечение, которое не даст насморку усугубиться. Если количество сгустков крови при насморке невелико, не стоит волноваться. Но если с каждым высмаркиванием их становится все больше, это может свидетельствовать об ухудшении состояния. При обильном выделении слизи она может препятствовать заживлению единичных поврежденных капилляров, потому на носовом платке периодически будут появляться красные пятна.
ЛОР по результатам диагностики может выдать направление в стационар — алые вкрапления в желтых (зеленых) соплях могут свидетельствовать о наличии стафилококковой либо менингококковой инфекции, которая нуждается в серьезном лечении.
Причины появления крови в прозрачных соплях
Часто сопли с кровью можно обнаружить у детей утром. Это объясняется просто: ночью слизистая подсыхает, и утром, когда ребенок совершает привычные гигиенические процедуры по очищению носа, ослабленная слизистая повреждается. Как следствие — появляются кровавые элементы. Точно так же происходит, если в помещении излишне сухой воздух (влажность ниже 60%). Особенно актуально такое явление в отопительный период, поскольку радиаторы и теплый пол осушают воздух, провоцируя появление трещин на слизистой.
Также «виновниками» кровянистых выделений могут быть:
- сосудосуживающие капли — они не только снимают воспаление, но и подсушивают слизистую;
- ослабленный иммунитет — он приводит к ломкости сосудов;
- перепад атмосферного давления — он вызывает спазмы сосудом головного мозга, случается при резком наборе высоты, чрезмерной физической активности и при смене погоды;
- повышенное внутричерепное давление — физиологическая особенность, которая требует консультации специалиста;
- ОРВИ — вирусное заболевание пазух носа, которое истончает слизистую;
- механические повреждения слизистой носа — если в носовой ход засунуть острый предмет, это может поранить слизистую и капилляры.
Причины возникновения
Носовая полость снабжена множеством кровяных сосудов, покрывающих систему наружной и внутренней сонных артерий. Наиболее уязвимым местом считается так называемая зона Киссельбаха – густая сеть сосудов в передней части перегородки носа. Здесь слизистая оболочка чрезвычайно тонкая, поэтому даже небольшая травма или воспалительный процесс может вызвать носовое кровотечение.
Насморк (ринит) – это воспалительный процесс, протекающий в слизистой оболочке полости носа, который вызывает истончение и повреждение стенок сосудов. При наличии способствующих факторов, мелкие капилляры лопаются и кровь, смешиваясь с выделениями, выходит наружу.
Зона Киссельбаха
Факторы и причины, повышающие вероятность развития кровянистых выделений:
- Авитаминоз (особенно нехватка витамина С);
- Гормональная перестройка организма (беременность, климакс). Наблюдаются симптомы вазомоторного ринита;
- Сухой воздух в помещении;
- Привычка ковыряться в носу посторонними предметами;
- Генетически обусловленная слабость сосудистой стенки;
- Истончение сосудистой стенки по причине возраста;
- Травмы слизистой (даже малозначительные повреждения слизистой оболочки);
- Чрезмерное использование сосудосуживающих средств;
- Чрезмерное использование препаратов, разжижающих кровь;
- Дефекты строения носа (искривлённая перегородка и полипы в носу).
Особо следует уделить внимание выделению кровяной слизи при беременности. К насморку при беременности приводят естественные внутренние изменения в организме женщины
При беременности большая нагрузка приходится на сердечно-сосудистую систему женщины, что приводит к усилению кровотока. Увеличение количества женских половых гормонов во время беременности приводит к повышенному кровенаполнению сосудов организма, включая и сосуды слизистой оболочки носа. В результате внутренняя поверхность носа становится рыхлой, отёчной, склонной к пересыханиям, а сосуды в носу – слишком ломкими. Эти факторы можно рассматривать как причины появления кровотечений даже при минимальной нагрузке на сосуды носа (при том же сморкании).
Методы профилактики
Большинство случаев головной боли и носовых кровотечений можно предотвратить, если следовать простому алгоритму
Особенно важно следить за здоровьем пациентам с хронической гипертонией и нарушением свертываемости крови. Им необходимо ограничить физические нагрузки, избегать стрессов и нервного напряжения
Также врачи рекомендуют ряд правил, которые будут полезны даже здоровому человеку без каких-либо хронических заболеваний:
- в слишком жаркую или холодную погоду пользоваться увлажняющими спреями для носа, также в аптеках можно приобрести специальные мази;
- установить в помещениях оборудование для увлажнения воздуха – особенно оно необходимо при использовании кондиционеров и обогревателей;
- регулярно проводить влажную уборку в домах, квартирах и офисных помещениях;
- отказаться от вредных привычек, особенно от курения, стараться находиться в стороне от сигаретного дыма;
- соблюдать инструкцию при использовании любых лекарственных средств, особенно если в список их побочных эффектов входят кровотечения (Анальгин, Ибупрофен).
Клинический институт мозга
Рейтинг: 5/5 —
2 голосов
Лечение носовых кровотечений: как правильно поступать
Если пациент обращается к врачу во время носового кровотечения, лечение в первую очередь должно быть направлено на скорейшую его остановку. Для этого могут быть использованы различные методики. Их выбор определяется расположением и калибром кровоточащего сосуда, объемом кровопотери, характером изменений слизистой оболочки и общим состоянием пациента.
После этого принимается решение о дальнейшей тактике. Базовая схема лечения частых носовых кровотечений определяется врачом по результатам проведенного комплексного обследования. Основные усилия должны быть направлены на предупреждение повторения эпизодов эпистаксиса. А это зачастую требует комплексного воздействия с использованием консервативных и хирургических мероприятий, в том числе с участием нескольких специалистов.
В схему лечения частых носовых кровотечений могут входить:
- Медикаментозная терапия для коррекции уровня артериального давления.
- Меры для нормализации состояния свертывающей системы крови.
- По возможности – устранение местных причин частых носовых кровотечений. Такое лечение проводится ЛОР-врачом, при этом нередко комбинируется консервативные и хирургические методики.
Воздействие на источник частых носовых кровотечений – один из важнейших профилактических моментов. Такое лечение может включать удаление опухолевидных образований, комплексную терапию хронических ринитов и синуситов и другие меры. Наилучший результат в перспективе дает ликвидация кровоточащего сосуда (или его радикальное выключение из кровотока).
Ранее широко использовались различные хирургические методики. В последующем активно внедрялись более щадящие способы – склеротерапия, электрокоагуляция, локальная криотерапия. В настоящее время при лечении носовых кровотечений предпочтение отдается лазерной коагуляции сосудов.
Застарелая перфорация пазух
При несвоевременном обнаружении и ликвидации дефекта острое воспаление утихнет. В течение месяца у пациента образуется свищ. Он соединяет поверхность десны и полость пазухи. Присоединяются признаки хронического воспалительного процесса. Это будет являться тяжелым осложнением.
У больного есть жалобы:
- Наличие тупых болей в верхней части щеки, постоянного характера. Они иррадиируют в область глаза и височную область.
- Ощущение заложенности носа с одной стороны.
- Отделение гноя из носа и из свищевого отверстия на верхней челюсти.
- Припухлость средней трети лица на стороне поражения.
- Движение воздуха через дефект.
- Трудности при разговоре.
- Попадание жидкости изо рта в нос.
Терапия застарелых процессов сопряжена со значительными трудностями. Больным показано оперативное лечение в стационаре.
Этапы операции:
- Вскрытие основной пазухи верхней челюсти.
- Извлечение инородных тел.
- Иссечение некротических участков и грануляций.
- Иссечение тканей, формирующих свищ.
- Закрытие дефекта.
После проведённой операции в обязательном порядке назначается лекарственная терапия с применение антибиотиков, противовоспалительных и противоотёчных препаратов курсом две недели.
Варианты лечения кровотечения из носа
В большинстве случаев кровотечение из носа в конечном итоге прекращается само по себе через несколько минут.
Однако, есть несколько домашних средств, которые могут остановить кровотечение из носа раньше или уменьшить количество кровотечений.
Основные варианты лечения кровотечения из носа:
- лежа на полу, наклоните голову назад, чтобы уменьшить приток крови к носу
- расслабьтесь и дышите через рот
- не трогайте нос и не ковыряйте в носу, когда кровь остановится
- полежите или отдохните в сидячем положении в течение нескольких часов после остановки кровотечения
- мягко, но сильно зажмите нос, особенно если известно место кровотечения
Около 90 процентов носовых кровотечений происходит в передней нижней части перегородки, мясистой стенке, которая разделяет ноздри.
Длительные или повторяющиеся кровотечения из носа требуют медицинской помощи и лечения.
Если носовое кровотечение серьезное, человеку может потребоваться более агрессивное лечение, чтобы предотвратить обширную кровопотерю.
Варианты лечения включают в себя:
- тампонада носа, когда в ноздрю набиваются стерильные ватные диски или повязки, чтобы ограничить кровотечение
- препараты для ограничения кровотечений, известные как местные гемостатические агенты
- антисептические и антибиотические мази и кремы
- закрытие кровеносного сосуда с помощью электрического устройства или химического вещества, например, нитрата серебра
- операция, когда кровеносный сосуд закрывается стерильными материалами
- операция, когда кровеносный сосуд перекрывается совсем
- свертывающие лекарства
- переливания крови