Сколько длится у женщин кесарево сечение по времени при спинальной, эпидуральной анестезии и общем наркозе?
Содержание:
- Акушерская анальгезия и анестезия
- Необходимость в повторной операции
- Что означает плановое кесарево сечение, когда делают, что нужно знать
- Плановое и внеплановое кесарево. По каким показаниям назначают?
- Показания к КС
- Кесарево сечение: длительная или кратковременная операция?
- Сколько можно сделать операций?
- Послеродовые выделения дома
- Сколько раз можно рожать с помощью кесарева сечения
Акушерская анальгезия и анестезия
Значительная доля дискомфорта во время родов связана с эмоциональным фактором и личной реакцией на боль. Боль в течение I периода родов связан с сокращением и растяжением мышечных волокон и напором головки плода при раскрытии шейки матки. При сокращениях матки головка плода проталкивается через шейку, что способствует ее раскрытию благодаря активации механорецепторов. Итак, в I периоде родов боль имеет висцеральное происхождение и локализуется между лобковым симфизом и пупком, латерально — на гребни подвздошных костей и кзади на кожу и мягкие ткани над нижними поясничными отростками позвоночника.
Локализацию боли в I периоде родов объясняют согласно концепции отраженной боли. Сенсорные нервные волокна от шейки матки и самой матки направляются в составе симпатических нервов через гипогастральных сплетения и соединяются с задним углом спинного мозга на уровне Т10, Т11, Т12, L1. Эти сегменты получают не только висцеральные афферентные нервные волокна с высоким порогом чувствительности, но и кожные афферентные нервные волокна с низким порогом чувствительности. В связи с конвергенцией соматических и висцеральных волокон в одной и той же области спинного мозга роженица чувствует отраженная боль.
Во втором периоде родов плод проходит через родильный канал. Происходит растяжение и надрывы фасций, кожи и подкожных тканей. Этот соматический боль передается преимущественно стыдным нервом, который происходит от переднего отдела крестцового нерва, 82, 83, 84.
Концепция естественных родов заключается в ознакомлении пациентки с физиологией беременности и родов и подготовкой к этим процессам (физиопсихопрофилактической подготовка к родам, которая проводится беременной и членам его семьи). Кроме того, существуют многочисленные методики массажа и самомассажа, ауторелаксации, техники дыхания, водные процедуры (ванна, душ), которые позволяют существенно уменьшить неприятные ощущения во время схваток. Эффективная дородовая подготовка позволяет уменьшить интенсивность родильного боли на 30%.
Фармакологическая анальгезия. Для обезболивания І периода родов используют наркотические и седативные препараты. Учитывая, что эти препараты проходят через плаценту и могут вызвать наркотическую депрессию новорожденного, их не следует применять, если ожидается быстрое (за 1-2 ч) окончания родов. Осложнениями при применении этих препаратов могут быть также угнетение дыхания (респираторная депрессия) и рост риска аспирации околоплодных вод.
Пудендальная блокада. Срамной нерв проходит близко к задней поверхности седалищных остей у места присоединения крестцово-остевых связи. В это место с обеих сторон вводят местный анестетик (новокаин и т.п.) для анестезии области промежности. Пудендальную анестезия (пудендальную блокада) часто используется при оперативном влагалищном родоразрешении (применение акушерских щипцов и вакуум-экстрактора). Пудендальную блокаду нередко комбинируют с местной инфильтрационной анестезией промежности для усиления обезболивающего эффекта.
Местная инфильтрационная анестезия (раствором лидокаина, новокаина и т.д.) используется для обезболивания при восстановлении разрывов родовых путей и епизиотомнои раны.
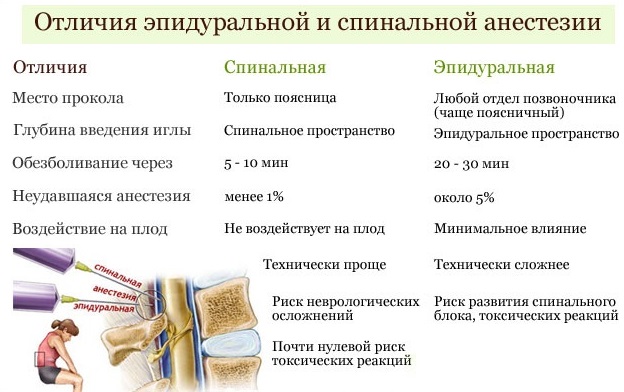
Эпидуральная и спинальная анестезия. Эпидуральная анестезия проводится пациенткам для обезболивания в течение активной фазы и периода родов и II периода родов. Эпидуральный катетер размещается на уровне межпозвонкового пространства L3-L14, что помогает дозировано вводить анестетики. Эпидуральная анестезия обычно не назначается в течение латентной фазы родов. Эпидуральная анестезия может увеличивать продолжительность ИИ периода родов, но позволяет лучше контролировать потуги.
Спинальная анестезия выполняется в аналогичной области L3-L4, но препарат вводится однократно. Спинальную анестезию чаще проводят при кесаревом сечении, чем при влагалищном родах.
Частыми осложнениями эпидуральной и спинальной анестезии является гипотензия матери вследствие снижения системного сосудистого сопротивления, что может привести к уменьшению плацентарной перфузии и развития брадикардии у плода. Серьезным осложнением может быть респираторная депрессия матери в том случае, когда анестетик достигает уровня диафрагмальной иннервации. Так называемый спинальный головная боль» в результате потери спинномозговой жидкости в послеродовом периоде имеет место менее чем в 1% пациенток.
Необходимость в повторной операции
Вторые роды после кесарева сечения необязательно должны проводиться хирургическим путем. При соблюдении определенных условий женщине вполне могут позволить рожать самостоятельно. Но на такое идут не более трети беременных с одним кесаревым сечением в анамнезе. Категорическое несогласие пациентки на физиологические роды с рубцом на матке — это первое и самое веское основание для проведения повторных оперативных родов.
Но даже тогда, когда беременная мечтает родить самостоятельно, ей могут не разрешить это, если есть абсолютные показания ко второй операции.
Малый или большой промежуток времени после первых родов. Если прошло менее 2 лет или более 7–8 лет, то «благонадежность» соединительной ткани маточного рубца будет вызывать обоснованные опасения у врачей. Лишь через 2 года после рождения первенца место заживления рубца становится довольно прочным, а после долгого перерыва оно теряет эластичность. В обоих случаях опасность представляет вероятный разрыв репродуктивного органа в месте рубца в момент сильных схваток или потуг.
- Осложнения после предыдущих родов. Если реабилитационный период после хирургических родов проходит тяжело: с повышением температуры, воспалением, присоединившимися инфекциями, гипотонией матки, то второго ребенка, с большой вероятностью, также придется рожать на операционном столе.
- Несостоятельный рубец. Если на момент планирования беременности его толщина менее 2,5 мм, а к 35 неделе — менее 4–5 мм, то существует возможность разрыва матки при самостоятельных родах.
- Крупный малыш (вне зависимости от его предлежания). Повторнородящие после кесарева сечения могут родить малыша через естественные физиологические пути только при предполагаемом весе ребенка менее 3,7 кг.
- Неправильное расположение малыша. Варианты с ручным разворотом малыша для женщины с рубцом даже не рассматриваются.
- Низкое расположение плаценты, предлежание плаценты на зону рубца. Даже если «детское место» краем затрагивает область рубца, рожать нельзя — только оперироваться.
- Вертикальный рубец. Если разрез в ходе первого родоразрешения делали вертикально, то самостоятельная родовая деятельность в последующем исключена. Только женщины с состоятельным горизонтальным рубцом в нижнем маточном сегменте могут теоретически быть допущены к самостоятельным родам.
Помимо этого, абсолютными показаниями к повторным хирургическим родам считаются неустранимые причины, которые привели к первой операции: узкий таз, аномалии матки и родовых путей и т. д.
Есть также относительные показания ко второй операции. Это означает, что женщине будет предложено кесарево сечение при второй беременности, но в случае ее отказа может быть выбран естественный способ родоразрешения. К таким показаниям относят:
- близорукость (умеренную);
- онкологические опухоли;
- миома матки;
- сахарный диабет.
Рассчитать срок беременности
Что означает плановое кесарево сечение, когда делают, что нужно знать
Плановым называют кесарево сечение (ПКС), если показания к нему известны еще до родов, в эту же группу входит и операция по желанию роженицы. Нужно знать медицинские поводы для проведения:
- плацента (детское место) сформировалась над шейкой матки и предлежит плоду, перекрывает ему выход или есть частичное предлежание, но высокий риск тяжелого кровотечения;
- плацента расположена нормально, но раньше срока началось ее отслоение, так как из-за обильной сети артерий и вен это приводит к остановке питания и гибели плода, потере крови для роженицы;
- плод занимает неправильную позицию в матке – поперек, по косой, ягодицами вперед, лицом над шейкой, лбом, особенно, если его вес больше 3,5 кг, двойня или другая многоплодная беременность (высокий риск родовой травмы);
- женщина перенесла операции на матке ранее – кесарево сечение, удаление миомы на широком основании, коррекцию аномалий строения;
- при многоплодии есть соединение кровеносных систем детей или общий плодный пузырь;
- родовые пути меньше, чем головка и плечики ребенка – узкий таз, крупный плод, форма таза имеет особенности строения, перенесенная травма позвоночника, перелом костей, расхождение лобкового сочленения;
- перенашивание, начиная с 41 недели, когда стимуляция медикаментами не дает нужного эффекта или есть противопоказания для ее проведения;
- обнаружена миома в шеечной части, что помешает ее раскрытию;
- рубцы после разрывов влагалища, шейки;
- угроза разрыва матки или уже начавшаяся;
- тяжелое течение позднего токсикоза беременности – преэклампсия, эклампсия с высоким давлением, отеками, сильной головной болью и внутричерепной гипертензией;
- у ребенка есть аномалии развития, ограничивающее его прохождение по родовому пути, грыжа диафрагмы, передней брюшной стенки;
- женщине нельзя тужиться – высокая степень близорукости, отслоение сетчатки, расширение вен таза, пороки сердца, сердечная недостаточность, пересаженная почка;
- нехватка поступления питания и кислорода плоду из-за сосудистой патологии плаценты, которая развилась еще при вынашивании, ребенок ослаблен;
- герпетическая инфекция половых органов, ВИЧ;
- сахарный диабет с тяжелым течением;
- неконтролируемая медикаментами гипертония (высокое давление);
- наличие свищевых ходов с прямой кишкой или мочевым пузырем (возникают при инфекционном расплавлении тканей матки);
- патологии нервной системы и органов дыхания, затрудняющие обычные роды.
Кесарево сечение не проводится при гибели плода, пороках его развития, которые не совместимы с жизнью, инфекции в месте разреза.
Чем отличается от экстренного
Экстренное кесарево сечение отличается тем, что на него идут при естественных родах, если их проведение вызвало тяжелые осложнения у роженицы или ребенка:
- остановка родовой деятельности, отсутствие эффекта от стимуляции;
- таз уже, чем размеры плода;
- началось отслоение плаценты или разрыв маточной стенки;
- смерть матери (плод жив);
- прекращение питания плода, например выпадение пуповины в родовые пути, что может привести к ее пережиманию в родах.
Типы разрезов при кесаревом сечении
Кто дает направление
Направление на кесарево сечение дает гинеколог, который наблюдает беременную на протяжении всего срока. В нем обязательно указывается причина, по которой оно рекомендуется, а также прилагаются данные обследования, подтверждающие диагноз. Иногда, по желанию женщины, ей могут провести операцию в коммерческом центре. Тогда направление не потребуется, есть смысл иметь при себе только результаты анализов, УЗИ и других ранее проведенных исследований.
Плановое и внеплановое кесарево. По каким показаниям назначают?
Различают 2 вида операции:
- плановая;
- экстренная.
Плановое кесарево сечение назначается заранее, когда женщина еще беременна. За пациенткой весь период, который она стоит на учете, серьезно наблюдают: следят за протеканием вынашивания, проводят специальные обследования. В них принимают участие акушер-гинеколог, совместно с терапевтом, эндокринологом, невропатологом, окулистом, ортопедом. Возможно привлечение хирургов. Каждый дает свое заключение. На этом основании утверждается окончательное решение, непосредственно в роддоме.
Выделяют следующие предпосылки:
- узкая тазовая кость, что не даст самостоятельно пройти ребенку;
- сахарный диабет тяжелой формы;
- близорукость при изменении глазного дна;
- резус-конфликт;
- не подходящее для естественных родов положение плода (поперек, косое);
- предлежание плаценты, когда она закрывает собой матку;
- сильный поздний токсикоз;
- генитальный герпес, который несет в себе повышенные риски инфицирования крохи во время прохождения ним родового пути;
- пороки развития матки и/или множественные рубцы после предыдущих родов;
- переношенная беременность.
К экстренному (срочному) сечению прибегают, когда женщина не в силах вытолкнуть малыша даже при помощи искусственной стимуляции лекарственными препаратами. Также его сделают, если заметят малейшие признаки кислородного голодания ребенка.
Показания к КС
- Диспропорциональное несоответствие размеров ребенка (чаще головы) и тазовых размеров матери. В идеале, такая диспропорция должна быть определена еще до родов, но иногда этот факт обнаруживается только в процессе рождения. В таком случае проводится КС в родах.
- Нарушения предлежания, то есть установка ребенка для родов к входу в малый таз не головой, а другой частью тела. Возможно ягодичное, поперечное, предлежание головкой вперед, но при этом в малом тазу ребенок фиксируется лобиком или лицом, асинклитическое вставление — голова внизу, но в малый таз не входит ничем.
- Нарушения родовой деятельности, в частности затянувшийся I период, а при оказании медицинской помощи отсутствие результата. В этом случае КС также проводится в родах, поскольку предположить такой ход событий до них невозможно.
- Выпадение пуповины и риск ее защемления. В родах ребенок живет и дышит пуповинной кровью. Если канатик выпадет, то тело малыша его пережмет, кровь перестанет поступать.
- Предлежание плаценты: патологическое ее расположение, когда после раскрытия шейки, плацента отходит от стенки матки, перекрывает вход в зев и ограничивает поступление кислорода ребенку. Может сопровождаться кровотечениями с 30 недели.
- Еще одна патология плаценты — ее отслойка, когда она отходит от матки слишком рано. Для плода это чревато кислородным голоданием, а для мамы кровотечением, болями. Также нередко становится причиной экстренного КС. Если отслойка происходит на последних сроках вынашивания, то женщине проводят кесарево. Однако часто это случается непосредственно во время родов, и тогда операция проводится по экстренным показаниям. Факторами риска являются курение, гипертоническая болезнь, заболевания сосудов матери.
- Беременность более чем одним плодом повышает риск осложнений со стороны и матери и малышей. Поэтому кесарево при многоплодной беременности проводят чаще, чем при одноплодной.
- Хронические болезни матери. Заболевания сердца, почек, сосудов, в том числе гипертоническая болезнь, астма, ХОБЛ, высокая миопия, патологии сетчатки и другие, которые могут стать причиной резкого ухудшения здоровья матери и/или ребенка непосредственно в родах — они требуют большой отдачи сил, вызывают стресс. Некоторые инфекции могут заразить ребенка при прохождении. КС — способ снизить риски в перечисленных случаях.
- Болезни, нарушения развития плода. Если контрольные обследования, назначаемые непосредственно во время родов, указывают на страдание ребенка (нарушения работы сердца, снижение кровотока и т. п.), то кесарево помогает спасти ребенка. В случае уже диагностированных патологий, решение о КС принимается на основании данных обследований и текущих показателей.
Среди других показаний к КС стоит отметить:
- несостоятельность рубца после предшествующего кесарева;
- узкие размеры таза или его деформация вследствие заболеваний;
- опухоли, как половых органов, так и экстрагенитальные;
- миоматозные узлы;
- ранее проведенная пластика шейки, влагалища в т. ч. после разрывов;
- зачатие путем экстракорпорального оплодотворения, инсеминации при наличии других показаний;
- маловесный плод;
- осложненное течение беременности при бесплодии, переношенности;
- критическое состояние роженицы.
Кесарево сечение: длительная или кратковременная операция?
Кесарево сечение — это хирургическая операция, в процессе которой плод извлекается через разрез брюшины и матки.
Хирургическое вмешательство при родах назначается:
- планово (в связи с наличием у женщины определенных заболеваний или в случае неправильного предлежания, чрезмерного веса плода);
- экстренно (при слабой родовой деятельности, преждевременных родах).
Сколько длится кесарево сечение по времени, нельзя определить с точностью до минуты — это зависит от:
- успешности хода операции;
- наличия осложнений во время беременности;
- количества задействованных медицинских работников;
- профессиональных навыков хирурга;
- веса пациентки (лишний вес осложняет доступ к плоду).
Кесарево сечение должно проводиться операционной бригадой в таком составе:
- акушер-гинеколог;
- 2 ассистента;
- анестезиолог и его помощник;
- медицинская сестра;
- неонатолог (специалист по реанимации недоношенных младенцев).
Кесарево сечение в случае отсутствия осложняющих факторов длится 35-45 минут. Через 5-7 минут в операционной прозвучит голосок новорожденного: ребенок будет извлечен, его дыхательные органы очищены. Но операцию можно считать завершенной только после обследования полости разреза, зашивания и обработки швов, накладывания повязки роженице.
Значительно увеличивается время, необходимое для проведения кесарева, если полостная операция повторная. В местах повреждения тканей начинаются спаечные процессы, увеличенная в объемах соединительная ткань может осложнять доступ к матке. Чем больше вам пришлось пережить хирургических вмешательств в области брюшины, тем больше спаек нужно будет устранить доктору, прежде чем извлечь ребенка. В среднем такая операция займет 1-2 часа, а в сложных случаях может превысить этот лимит времени.
Опытность хирурга — немаловажная составляющая скорости и успешности проведения кесарева сечения. Медицина развивается — овладение специалистом новыми методиками ведения полостных операций и тем более регулярное применение их на практике может сократить продолжительность кесарева сечения до 20-25 минут. Но солидный стаж работы — не всегда залог завершения вмешательства в кратчайшие сроки.
Если у роженицы нет проблемы чрезмерного веса и обилия спаек, а операцию проводит высококвалифицированный хирург, больше времени на выполнение хирургических действий придется потратить в случае многоплодной беременности. Если вы ждете двойняшек или близнецов, кесарево сечение будет продолжаться до 60 минут.
При плановом вмешательстве вы вправе заранее получить от доктора информацию о предполагаемой длительности операции с учетом вашего анамнеза. Но, если решение о проведении кесарева сечения принято экстренно, действия хирурга варьируются в зависимости от обнаруженных проблем, и процесс может быть продлен.
- Кесарево сечение — так ли оно безопасно?
- Кесарево сечение. Как преодолеть свои страхи?
Сколько можно сделать операций?
Ответ на этот вопрос может вас удивить. Но сделать кесарево сечение женщине могут столько раз, сколько понадобится.
Каждая последующая операция проводится по предыдущему рубцу. После извлечения малыша из матки хирурги иссекают старый рубец и накладывают новые швы. По этой причине каждый последующий рубец несколько тоньше предыдущего, а значит, каждая последующая беременность – более рискованное дело, чем предыдущая.
В СССР не рекомендовалось беременеть повторно после кесарева сечения. Врачи отговаривали женщин от такого решения не потому, что не умели делать повторных операций по старому рубцу, а потому, что технологии и шовный материал были другими, рубцы получались грубыми и риск их расхождения при повторной беременности был высок.
К концу прошлого столетия доктора указывали женщинам, которым довелось родить путем хирургического вмешательства, на возможность иметь еще одного ребенка, но не ранее, чем через 3 года. В «нулевых» негласно разрешили три операции. Именно это число до последнего времени считалось единственно возможным, крайним.
Перед третьим кесаревым сечением и сегодня женщинам доктора предлагают рассмотреть возможность хирургической стерилизации, чтобы даже теоретически исключить возможность следующей беременности. Многие соглашаются. Но те, кто не подписывает такого согласия, порой приходят и за четвертым ребенком.
Если с доктором повезет, он всегда найдет нужные слова, чтобы ободрить женщину. Если не повезет (а такое пока, по отзывам, встречается часто), женщину и после второго кесарева сечения будут активно отговаривать в женской консультации от родов.
Наблюдать беременную после 2, 3, 4 операций на матке в анамнезе – большой риск. Если с ней что-то случится, то врач будет нести личную ответственность. Именно поэтому женщине начинают рассказывать ужасы о тонком рубце, неприглядных перспективах разрыва. Разрывы матки случаются редко. А аборты по причине опасения разрыва, к сожалению, часто.
Послеродовые выделения дома
Хорошо, если послеродовые выделения продолжаются 6-8 недель (именно столько времени требуется для обратного развития матки после беременности и родов). Общее их количество за это время составляет 500-1500 мл.
В первую неделю после родов выделения сравнимы с обычными месячными, только они более обильны и могут содержать сгустки. С каждым днем количество выделений уменьшается. Постепенно они приобретают желтовато-белый цвет из-за большого количества слизи, могут быть с примесью крови. Приблизительно к 4-й неделе наблюдаются скудные, “мажущие” выделения, а к концу 6-8-й недели они уже такие же, как и до беременности.
У женщин, кормящих грудью, послеродовые выделения прекращаются быстрее, так как быстрее проходит весь процесс обратного развития матки. В первое время могут быть схваткообразные боли внизу живота при кормлении, но в течение нескольких дней они проходят.
У женщин, перенесших операцию кесарева сечения, все происходит медленнее, так как, из-за наличия шва на матке, она сокращается хуже.
Правила гигиены в послеродовый период. Соблюдение простых правил гигиены поможет избежать инфекционных осложнений. С первых же дней послеродового периода в лохиях обнаруживается разнообразная микробная флора, которая, размножаясь, может вызывать воспалительный процесс
Поэтому важно, чтобы лохии не задерживались в полости матки и во влагалище
В течение всего периода, пока продолжаются выделения, нужно использовать прокладки или подкладные пеленки. Прокладки необходимо менять не реже чем каждые 3 часа. Лучше использовать прокладки с мягкой поверхностью, чем с поверхностью “сеточка”, потому что на них лучше видно характер выделений. Не рекомендуются прокладки с ароматизаторами — при их использовании повышается риск появления аллергических реакций. Пока вы лежите, лучше использовать подкладные пеленки, чтобы не препятствовать выделению лохий. Можно подложить пеленку, чтобы выделения свободно выходили, но не пачкали белье. Тампоны использовать нельзя, так как они препятствуют удалению выделений из влагалища, вместо этого впитывая их, что может стать причиной размножения микроорганизмов и спровоцировать развитие воспалительного процесса.
Несколько раз в день нужно подмываться (после каждого посещения туалета), Ежедневно нужно принимать душ. Половые органы нужно мыть снаружи, но не внутри, в направлении спереди назад, Спринцеваться нельзя, потому что таким образом можно занести инфекцию. Из этих же соображений не рекомендуется принимать ванну.
При больших физических нагрузках объем выделений может увеличиться, поэтому не поднимайте ничего тяжелого.
За медицинской помощью следует обратиться в следующих случаях:
- Выделения приобрели неприятный, резкий запах, гнойный характер. Все это свидетельствует о развитии инфекционного процесса в матке — эндометрита. Чаще всего эндометрит сопровождается также болями внизу живота и повышением температуры,
- Появились обильные кровяные выделения после того, как их количество уже стало уменьшаться либо кровяные выделения долго не прекращаются. Это может быть симптомом того, что в матке остались не удаленные части последа, которые мешают ее нормальному сокращению,
- Появление творожистых выделений свидетельствует о развитии дрожжевого кольпита (молочницы), При этом может появиться также зуд во влагалище, на наружных половых органах иногда возникает покраснение. Риск этого осложнения повышается при приеме антибиотиков,
- Послеродовые выделения резко прекратились. После операции кесарева сечения осложнения бывают чаще, чем после естественных родов.
- При сильном кровотечении (несколько прокладок в течение часа) необходимо вызывать “скорую помощь”, а не идти к врачу самостоятельно.
Самостоятельно вышеуказанные осложнения не проходят. Необходима адекватная терапия, начать которую нужно как можно раньше. В некоторых случаях требуется лечение в условиях стационара.
При возникновении осложнений после родов женщина может обратиться не только в женскую консультацию, но и (в любом случае, в любое время суток) в родильный дом, где проходили роды. Это правило действует в течение 40 дней после родов.
Сколько раз можно рожать с помощью кесарева сечения
Сколько раз можно делать кесарево сечение женщине, что считается безопасным или, напротив, опасным? К сожалению, иногда не избежать этой операции. Но бытует мнение, что если один раз женщина родила хирургическим путем, то и все последующие беременности будут оканчиваться точно таким же образом. Так ли это?
На самом деле, мнения и практика сколько раз можно рожать с помощью кесарева сечения разнятся в России и в Европе. У нас врачи говорят обычно максимум о трех операциях. Потом слишком большой риск расхождения рубца на матке. Особенно опасна в этом плане повторная операция, если она проводится после беременности двойней или тройней, когда матка и без того перерастянута.
Что же делать, если женщина вновь забеременела сверх рекомендованной врачами «нормы»? Можно ли делать кесарево в четвертый раз? При такой ситуации врачи будут ориентироваться на возраст будущей матери, состояние ее здоровья и все имеющиеся хронические заболевание и, самое главное, состояние матки, рубца на ней. Если он в хорошем состоянии и при предыдущих беременностях не было его чрезмерного истончения, то женщине предложат наблюдаться в крупном перинатальном центре, несколько раз с профилактической целью лежать в стационаре для обследования. И обязательно госпитализироваться в роддом минимум за 2 недели до предполагаемой даты родов. До этого же момента необходимо будет практически полностью исключить физические нагрузки. Ни в коем случае не поднимать тяжести, в том числе детей.
Тем не менее четвертая беременность и роды считаются очень рискованными. Поэтому российские врачи советуют женщинам одномоментно с третьей операцией сделать добровольную перевязку маточных труб — стерилизацию. Это практически на 100% защитит от наступления новой беременности. Иногда, несмотря на то, что кесаревых сечений три делать можно, стерилизацию предлагают сделать уже во время второй операции. Такую рекомендацию дают при очень высоком риске расхождения шва на матке, а также при многоплодной беременности.
Отметим, что за рубежом женщинам делают и пять операций при необходимости и не запрещают беременеть, когда матка зажила. Но в европейских клиниках врачи более опытные, подготовленные, медицинское оборудование и операционные более совершенные. Врачи, ведущие беременность, прогрессивнее. А потому и риски для женщины и ребенка ниже, а психологическое состояние будущей мамы лучше, спокойнее.
Многие женщины недооценивают роль врача, который делает кесарево, так как считают это рядовой операцией. Однако именно от опыта хирурга, его навыков и используемого шовного материала будет зависеть то, насколько хорошо сформируется рубец, будут ли послеоперационные осложнения и насколько рискованной будет последующая беременность и роды.
Имеет значение и то, сколько длится кесарево по времени (чем меньше — тем лучше для матери и ребенка), по какой методике оно выполняется. Если разрез на матке врач делает поперечный, то в некоторых случаях возможны даже естественные роды в будущем. Главное в этом плане соблюсти промежуток времени, через сколько можно рожать после кесарева сечения. А это минимум 2 года и 9 месяцев. То есть беременеть рекомендуется не ранее, чем через 2 года после операции. Причем даже в том случае, если на УЗИ врач видит рубец состоятельным через несколько месяцев после операции. Такие ситуации встречаются сплошь и рядом. Женщины беременеют много раньше, чем через 2 года после операции. У некоторых из них в третьем триместре беременности начинает расходиться матка. В результате экстренное кесарево и недоношенный ребенок со множеством проблем со здоровьем.
Помните, что многие негативные последствия кесарева сечения успешно избегаются, если беречь себя, особенно в первые 2-3 месяца после родов, не спешить с новой беременностью, дать организму отдохнуть.