Кожные изменения при склеродермии
Содержание:
Этиология
Этиология неизвестна. Ряд авторов рассматривает Дерматомиозит как реакцию сенсибилизации на различные антигены (микробные, опухолевые и др.). В пользу этой концепции говорят клин, проявления болезни, такие как узловатая эритема (см. Эритема узловатая), крапивница (см.), эозинофилия (см.), нередко наблюдаемые в начале заболевания. Нортон (W. Norton) с сотр. (1970), Клуг и Зеннихсен (Н. King, N. Sonnichsen, 1973) обнаружили вирусоподобные цитоплазматические включения в пораженных тканях (в цитоплазме фибробластов кожи, в эндотелии капилляров кожи и мышц, саркоплазме мышечных волокон) и на основании этого считают возможной роль вирусов в этиологии Д.
Рекомендации при склеродермии
- Консультация дерматовенеролога.
- Консультация инфекциониста.
Что нужно пройти при подозрении на склеродермию
- 1. Общий анализ крови
- 2. Анализ мочи общий
- 3. Биохимический анализ крови
- 4. Иммунологические исследования
- 5. Исследование биопсийного материала
- 6. Рентгенография
- 7. Спирография
- 8. Электрокардиография
- 9. Эхокардиография
- 10. Анализ крови на маркеры системной красной волчанки
-
Отмечаются анемия, ускорение СОЭ более 20 мм/ч.
-
Отмечаются гематурия, протеинурия, цилиндрурия.
-
Характерно повышение показателей фибриногена, серомукоида и С-реактивного белка.
-
Выявляются специфичные для склеродермии аутоантитела.
-
Биопсия пораженных участков кожи для целей гистоморфологической верификации диагноза.
-
Р-графия ОГК и Р-графия пораженных суставов проводятся для выявления осложнений.
-
Проводится для выявления осложнений.
-
ЭКГ проводится для выявления осложнений.
-
ЭхоКГ проводится для выявления осложнений.
Классификация системной склеродермии по формам
Классификация системной склеродермии подразумевает следующие варианты течения:
- Острое течение — быстрое (развивающееся в течение 1 года) неуклонное прогрессирование патологического процесса с поражением всех внутренних органов. А также острое течение характеризуется выраженными изменениями в лабораторных показателях, отражающих активность воспалительного процесса.
- Подострое течение — имеется вся клиника заболевания: поражение кожи, суставной синдром, синдром Рейно, поражение внутренних органов.
- Хроническое течение (медленно развивающееся в течение нескольких лет) характеризуется синдромом Рейно, уплотнением кожи, поражением околосуставных тканей с образованием ограничения движения в суставах, медленно прогрессирующим поражением пищевода, легких, сердца. Изменения кожи могут носить очаговый характер и долгое время оставаться единственным проявлением болезни. Лабораторные показатели обычно остаются нормальными.
Формы системной склеродермии по стадии развития разрушительного процесса:
- Начальная стадия системной склеродермии проявляется синдромом Рейно, артралгией, учащением сердцебиения, частыми инфекциями дыхательных путей, зябкостью. Комплексное лечение на этой стадии приводит к длительной ремиссии и даже выздоровлению.
- Развитая стадия протекает со всеми вышеприведенными признаками.
- Финальная стадия характеризуется тяжелыми и далеко зашедшими изменениями во всех внутренних органах, она сопровождается выраженной потерей массы тела и значительными нарушениями в работе одного или нескольких внутренних органов. Лечение на данной стадии является неэффективным, прогноз для жизни неблагоприятный.
Степени активности:
- Минимальная — синдром Рейно, скорость оседания эритроцитов менее 20 мм/ч.
- Умеренная — суставной синдром, рубцовые изменения в сердце и легких, скорость оседания эритроцитов в пределах 20-35 мм/ч.
- Максимальная — резкое повышение температуры, полиартрит, рубцовые изменения в сердце, почечная недостаточность, скорость оседания эритроцитов более 35 мм/ч.
Существует взаимосвязь между вариантами течения заболевания и степенью активности, например, острому течению системной склеродермии свойственна максимальная степень активности, подострому и обострению хронического — умеренная степень активности, хроническому течению — минимальная степень активности.
Симптомы склеродермии
Симптомы склеродермии могут быть самыми разнообразными, это зависит от того, какие органы поражены. Из-за того, что отдельные симптомы системной склеродермии схожи с проявлениями других заболеваний, диагностика бывает затруднительной.
Перечислим самые распространенные проявления этой патологии:
- синдром Рейно, характеризуется сужением сосудов рук и ног, конечности становятся бледными, холодными и немеют;
- артрит и ограниченная подвижность пальцев могут стать причиной ошибочного диагноза ревматоидного артрита;
- гастроэзофагеальная рефлюксная болезнь, сопровождается кислой отрыжкой, которая повреждает стенки пищевода, отсюда проблемы с усвоением питательных веществ, возможна анемия;
- изменения некоторых участков кожи, включают в себя появление отеков в районе пальцев и кистей, утолщение отдельных участков кожи (при надавливании на коже не остается углублений), стягивание кожи на руках, лице и вокруг губ;
- поражение легких, при котором первым симптомом является одышка при физической нагрузке. Затем присоединяются длительный кашель, боль в боку;
- поражение почек, которое может привести к ишемии почек, некрозу почечных клубочков, почечной недостаточности и – при отсутствии адекватного лечения — летальному исходу.
Формы и симптомы локализованной склеродермии:
Различают 2 формы локализованной склеродермии:
- Бляшечная форма проявляется в виде утолщений на коже овальной формы, с красной каймой по краям и белым кругом посередине. Иногда это заболевание может исчезнуть в течение 3-5 лет, однако на коже остаются пигментированные участки.
- Линейная склеродермия чаще всего встречается у детей. Характеризуется возникновением утолщений в виде «лент» на коже лица, рук и ног. Может проявляться асимметрично, поражая только одну часть тела.
Одним из первых признаков локализованной склеродермии является резкое побеление пальцев (симптом болезни Рейно).
Симптомы системной склеродермии
Системная склеродермия приводит к воспалению кожи, кровеносных сосудов, поражает суставы рук и ног, а также внутренние органы. Заболевание системной склеродермией может иметь много различных видов, в зависимости от тех органов, которые охватил патологический процесс.
При системной склеродермии начинает быстро воспаляться кожа, а затем, в некоторых случаях, кожные изменения могут пройти сами по себе.
Online-консультации врачей
| Консультация массажиста |
| Консультация сексолога |
| Консультация сурдолога (аудиолога) |
| Консультация уролога |
| Консультация специалиста банка пуповинной крови |
| Консультация гомеопата |
| Консультация эндоскописта |
| Консультация психолога |
| Консультация хирурга |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация диетолога-нутрициониста |
| Консультация педиатра-аллерголога |
| Консультация дерматолога |
| Консультация нарколога |
| Консультация сосудистого хирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Народные методы лечения склеродермии
Для лечения склеродермии используются следующие народные методы:
- Сок алоэ. К предварительно распаренной коже прикладывается компресс, смоченный в соке алоэ. Процедуру следует повторять один раз в несколько дней. Данное средство позволяет несколько уменьшить жесткость кожи и скорость распространения склеротических очагов.
- Мазь из полыни. Перетертую в порошок траву полыни смешивают с жиром (лучше – со стерильным вазелином) в равных пропорциях. Полученной мазью необходимо обрабатывать очаги склеродермии 2 – 3 раза в день в течение одной – двух недель.
- Настой полевого хвоща. Столовую ложку смеси полевого хвоща, спорыша и медуницы следует залить 200 мл воды и в течение четверти часа держать на водяной бане. После того как отвар остынет, его следует процедить и пить по 50 мл перед едой.
- Отвар травы лабазники. Столовую ложку травы лабазники необходимо залить двумя стаканами воды и кипятить в течение 7 – 15 минут. Полученный отвар необходимо настоять в течение нескольких часов, после чего его можно пить по 100 мл два раза в день. Уменьшает боль в суставах и очагах воспаления.
- Настой зверобоя. Три столовых ложки измельченной смеси зверобоя, донника, малины, подорожника и мяты следует залить 5 стаканами кипятка и настоять в течение 6 – 8 часов, после чего процедить. Получившийся настой необходимо пить по 50 – 100 мл в день на протяжении 2 месяцев.
Этиопатогенез
Склеродермия – разнофакторное заболевание, в основе которого лежит нарушение выработки соединительнотканных компонентов фибробластами. При подобном болезненном состоянии фибробласты вырабатывают повышенное количество незрелого коллагена, что сопровождается поражением мелких сосудов, недостаточным обеспечением тканей кислородом и фибротическими изменениями кожи, внутренних органов и систем.
В патогенезе болезни немаловажное значение отводится факторам иммунитета: дефект T-клеточного и гуморального звеньев иммунитета (гиперглобулинемия, формирование антинуклеарных антител, антител к РНК, ДНК, коллагену). Факторы, которые могут спровоцировать возникновение склеродермии – травмы, стрессовые температурные воздействия (переохлаждение, в более редких случаях – перегревание), гормональные нарушения, боррелиоз, онкологические болезни, хроническая интоксикация
Факторы, которые могут спровоцировать возникновение склеродермии – травмы, стрессовые температурные воздействия (переохлаждение, в более редких случаях – перегревание), гормональные нарушения, боррелиоз, онкологические болезни, хроническая интоксикация.
Патогенез (что происходит?) во время Склеродермии:
Патологические процессы наиболее выражены в коже и подкожной клетчатке, хотя могут локализоваться в любом органе, и характеризуются длительным течением.
Существуют 3 формы склеродермии:
- ограниченная (бляшечная или линейная);
- генерализованная, или системная (диффузная);
- смешанная.
Причины и механизм развития точно не установлены. Предполагается аутоиммунный и инфекционный механизмы развития заболевания. В некоторых случаях болезнь возникает после перенесения острых или наличия хронических инфекций. Этими инфекциями могут быть: дифтерия, рожа, скарлатина, туберкулез и др.
Также склеродермия может развиться после переливания крови, вакцинаций, введения в лечебных целях чужеродных сывороток. В этих случаях возникает извращенная аллергическая реакция в ответ на попадание в организм антигенов, или происходит образование агрессивных ауто-антител. Патология развивается преимущественно в сосудистой стенке и структурных элементах соединительной ткани. Происходит спазм сосудов за счет действия серотонина. Также имеют значение нарушения связи между гиалуроновой кислотой и ферментом гиалуронидазой. Это приводит к накоплению мукополисахаридов, фибриноидной дегенерации соединительной ткани и далее — к усиленному синтезу коллагена.
При всех коллагенозах страдают все элементы соединительной ткани. Это не только коллагеновые, эластичные ретикулярные волокна, но также и межуточные клетки и склеивающее вещество. Патологический процесс распространяется даже на конечные разветвления кровеносных сосудов и нервные окончания. Важным подтверждающим фактором в пользу иммунологического патогенеза склеродермии является нарастание в сыворотке крови больных титров аутоантител к собственным тканям организма. В крови обнаруживается диспропорция белковых фракций, в основном в виде резкого увеличения γ-глобулинов.
Кроме перечисленных патогенетических факторов, имеет значение и расстройство клеточного и гуморального иммунитета, который связан с тимусзависимой системой. Определенное влияние на развитие болезни оказывают нарушения функции эндокринной системы, травмы, охлаждение, невротические расстройства, генетические (наследственные) факторы. Склеродермия встречается у всех возрастных групп. Значительно чаще болеют женщины. Возможны случаи перехода очаговой склеродермии в системную, с поражением внутренних органов.
Методы диагностики артрита
Для диагностики артрита используются как лабораторные (анализы крови), так и инструментальные методы исследования. Прежде всего, проводятся:
Общий анализ крови
Изменения в общем анализе крови зависят от разновидности артрита. При хронических артритах в период ремиссии они могут отсутствовать. При обострении хронического артрита и острых артритах характерно ускорение СОЭ. Если артрит вызван бактериальной инфекцией наблюдается повышение количества лейкоцитов со сдвигом формулы «влево». При аллергической природе заболевания может быть повышение количества эозинофилов.
Биохимический анализ крови
Биохимический анализ крови используется для установления природы заболевания, а также интенсивности воспалительного процесса. Для постановки диагноза данных биохимического анализа крови не достаточно, но обойтись без него нельзя.
Иммунологический анализ крови
Иммунологические исследования помогают в диагностике ревматоидного артрита. Иммуноферметный анализ используется для выявления возбудителей инфекционных заболеваний, с его мощью можно подтвердить или опровергнуть инфекционный характер артрита.
Рентгенография
Рентгенография сустава – основной метод диагностики артрита. С её помощью можно определить состояние костных структур и полости сустава, но она не визуализирует состояние мягких тканей – мышц, суставных дисков, связок.
УЗИ суставов и околосуставных тканей
УЗИ сустава является вспомогательным методом диагностики артрита. Используется, в основном, для диагностики артритов крупных суставов, которые имеют поверхностное расположение и могут быть легко обследованы с разных сторон.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечебная физкультура
Лечебную физкультуру назначают, учитывая возраст, клинические показатели заболевания, сопутствующие и осложняющие патологические процессы, тренированность организма. Лечебную гимнастику проводят малогрупповым или индивидуальным методом. Занятия необходимо проводить в теплом помещении, желательно через 1,5-2 ч после тепловой процедуры. Необходимо учитывать быструю утомляемость больных, сниженную резервную способность сердечно-сосудистой системы.
Наряду с разработкой неподвижности суставов рекомендуется проведение упражнений для восстановления мимики и артикуляций. Мимической гимнастикой необходимо заниматься 3—4 раза в день. При выраженных ограничениях движения в суставе назначают механическую терапию. Это один из эффективных методов двигательного воздействия на опорно-двигательный аппарат специальным набором приспособлений. Механотерапевтические аппараты обеспечивают разработку (пассивными или пассивно-активными движениями) контрактур, тугоподвижности тех или иных частей тела.
Величина нагрузки подбирается индивидуально. Необходимо вначале применять более щадящую методику (длительность 2-3 мин, медленный темп, ограничение амплитуды колебаний маятника). При усилении болей в процессе проведения процедуры необходима временная остановка движений или прекращение сеанса. В дальнейшем при хорошей переносимости процедуры можно постепенно усиливать нагрузку, увеличить время воздействия (до 10 мин на один сустав), увеличить массу груза на 50-75%. Чем выраженнее болевой синдром в начале лечения, тем осторожнее следует увеличивать нагрузку.
При проведении механическое терапии могут наблюдаться неприятные ощущения у больного (усиление болей в суставах и мышцах, усталость, слабость, головокружение). Появление этих признаков, а также внешний вид больного (побледнение или покраснение лица, потливость) заставляют отменить процедуры на 1-3 дня.
При разработке нескольких суставов общая длительность первых сеансов не должна превышать 8-12 мин, а к концу курса процедура может быть продлена до 25-30 мин. На курс назначают 10-15 сеансов. Процедуру механической терапии лучше проводить после теплового воздействия (минеральные ванны, лечебная грязь, диатермия и др.), когда ткани более податливы, снижен болевой синдром. После проведения механотерапии показан легкий массаж.
Противопоказания следующие: активный воспалительный процесс в суставе, подлежащем разработке, выраженный болевой синдром, признаки разрушения костной ткани, полное отсутствие движения в суставе.
Синдромы при системной склеродермии
Существуют различные диагностические синдромы при системной склеродермии, по которым можно судить о процессе развития заболевания.
Синдром Рейно – это частый и ранний признак системной склеродермии. Он характеризуется следующими признаками системной склеродермии: ощущения онемения, «ползания мурашек» в области 2—4-х пальцев кистей, стоп, резким их побледнением, похолоданием. По окончании приступа в пальцах появляются боли, ощущение жара, покраснение. Локализация — пальцы рук, ног, губы, кончик языка, части лица.
Суставной синдром при склеродермии может проявляться тремя основными вариантами. Их отличают соответствующие симптомы системной склеродермии, по которым может проводится дифференциальная диагностика:
- Разлитые, неопределенные, нелокализованные боли в области суставов. Чаще поражаются суставы кистей рук, локтевые, коленные, голеностопные суставы, реже — тазобедренные, плечевые, височно-челюстные, грудино-ключичные, шейный отдел позвоночника. Боли бывают разной интенсивности, но чаще умеренные, сопровождаются нерезкими нарушениями движения, иногда утренней скованностью.
- Склеродермический множественный артрит. Выделяют два варианта течения. Умеренный отек и выпот в сустав, умеренный болевой синдром, утренняя скованность, раннее формирование ограничения движения в суставах. Выраженный болевой синдром, утренняя скованность, умеренный отек и выпот в сустав, тугоподвижность суставов, повторяющиеся приступы с последующим развитием деформаций в суставе и подвывихов. Этот вариант наиболее близок к ревматоидному артриту.
- Поражаются околосуставные ткани — воспалительные изменения сухожилий, сухожильных чехлов, суставных сумок, могут обнаруживаться подкожные узелки воспалительного характера.
Поражение мышц проявляется болями в мышцах, мышечной слабостью, ощущением скованности в мышцах. Возможно сочетание системной склеродермии с дерматомиозитом.
Поражение костей проявляется укорочением пальцев рук и ног за счет рассасывания кончиков ногтевых фаланг пальцев.
Поражение желудочно-кишечного тракта. На первом месте по частоте поражения желудочно-кишечного тракта находится пищевод. Это проявляется трудностями при глотании, диффузным расширением пищевода, сужением его в нижней части, ослаблением движения кишечника, срыгиванием, иногда развитием язв и резких сужений пищевода. Поражение кишечника проявляется воспалительными изменениями 12-перстной и вообще тонкого кишечника, воспалением толстого кишечника, при этом характерны запоры, явления кишечной непроходимости.
Поражение органов дыхания в виде рубцов на ткани легких.
Поражение сердечно-сосудистой системы в виде увеличения размеров сердца, аритмией, нарушением проводимости сердца, развитием недостаточности кровообращения;
Поражение нервной системы проявляется болями в руках, ногах, в нарушении чувствительности, снижении сухожильных рефлексов.
Поражение эндокринной системы. Наиболее часто отмечается поражение щитовидной железы: при этом в большинстве случаев отмечается снижение ее функции, но может быть и увеличение продукции ее гормонов. Также отмечается надпочечниковая недостаточность, снижение функции половых гормонов, развитие сахарного диабета.
Осложнения
Наиболее частым и грозным осложнением, к-рое стоит на первом месте среди причин смерти при остром Дерматомиозите, является тяжелая аспирационная пневмония (см.), развивающаяся в результате аспирации пищевых масс при нарушении глотания. Постоянная гиповентиляция легких (см. Легочная вентиляция) вследствие поражения межреберных мышц и диафрагмы создает предпосылки для развития бактериальных пневмоний. В отдельных случаях тяжелое поражение дыхательных мышц с резким ограничением экскурсии грудной клетки может вести к нарастающей дыхательной недостаточности (см.) и явлениям асфиксии (см.). У обездвиженных больных могут возникать трофические язвы (см.), пролежни (см.). Возможно развитие истощения. Сердечная и почечная недостаточность при Д. относительно редки.
3.Диагностика и лечение болезни
Диагностика ревматоидного артрита
Для диагностики ревматоидного артрита используются несколько методов:
- Анализ симптомов артрита – симметричность болезненных суставов, жесткость суставов по утрам, боль и т.д. Образование под кожей ревматоидных узелков;
- Рентгеновское исследование;
- Анализы крови.
У большинства людей с ревматоидным артритом (но не у всех) в крови присутствуют особые антитела (ревматоидный фактор). Этот ревматоидный фактор может быть в крови и у тех людей, у которых нет артрита. Поэтому диагноз ревматоидный артрит нельзя ставить на основании одного этого анализа. Другие антитела, обнаруженные в крови, могут указывать на агрессивную форму ревматоидного артрита или, например, на аутоиммунное заболевание в целом.
При артрите может развиваться умеренная анемия, а значит, при анализе крови это тоже будет видно, как и воспаление.
Лечение ревматоидного артрита
Есть много способов лечения ревматоидного артрита. Оно может включать сочетание лекарств, режима отдыха и физических нагрузок, хирургические вмешательства для коррекции повреждения суставов. Конкретная схема лечения артрита зависит от возраста пациента, общего состояния здоровья, истории болезни и тяжести артрита.
Многие лекарства способны помочь при болях в суставах, отеке и воспалении. Какие-то из препаратов способны предотвратить или замедлить прогрессирование болезни. Врач может рекомендовать как противовоспалительные обезболивающие препараты типа аспирина или ибупрофена, так и обезболивающие мази (кремы), кортикостероиды или наркотические обезболивающие. Применяются для лечения ревматоидного артрита и сильнодействующие противоревматические препараты, которые подавляют иммунную систему и ее атаку на суставы.
Если лекарственная терапия не дает нужных результатов, для лечения артрита может понадобиться хирургическая операция на суставах.
Отдых и физические нагрузки для лечения ревматоидного артрита
Баланс отдыха и физических упражнений очень важен в лечении артрита. Во время обострения болезни лучше давать суставам отдых. Но когда вам становится лучше, упражнения помогут сохранить гибкость суставов, укрепить окружающие их мышцы и сохранить здоровье суставов.
Линейная склеродермия
Линейная форма склеродермии встречается реже, в 48% возникает в детском возрасте (детская склеродермия), главным образом у девочек. Является неблагоприятным вариантом течения, т. к. часто переходит в системную склеродермию.
Линейная склеродермия может развиваться в первое и второе десятилетие жизни, в то время как типичный вариант ограниченной склеродермии в локализованной или генерализованной форме наблюдается преимущественно у взрослых.
Поражение обычно развивается сначала на волосистой части головы,
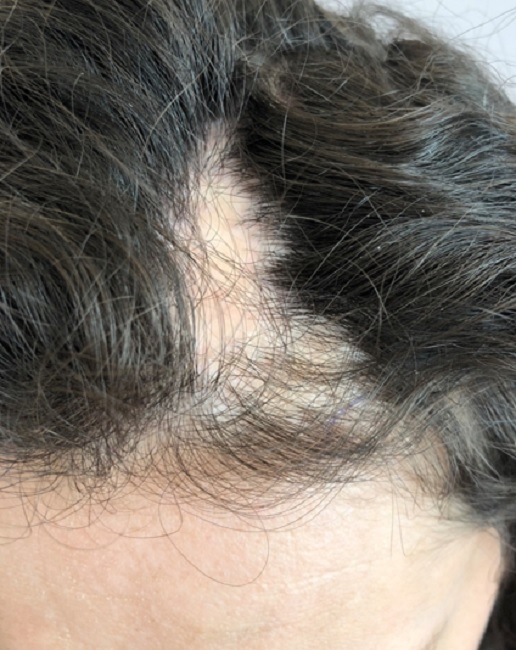
затем распространяется на кожу лба,


спинку носа, напоминая рубец после улара саблей (coupdesabre).

При поражении подкожной ткани, мышц и иногда кости, такая форма линейной склеродермии определяется как гемиатрофия лица или синдром Парри-Ромберга.
Очаги в виде полос могут располагаться и на конечностях.

Течение линейной склеродермии такое же, как и бляшечной: сначала развивается отек, потом – уплотнение, и заканчивается процесс атрофией.
В следующей своей статье я вам расскажу о других более редких формах склеродермии, ее диагностики и о необходимом обследовании.
Жду ваших комментариев и вопросов. Подписывайтесь на мою страничку.
Напоминаю вам, что вы так же можете задать мне личный вопрос на почту моего блога, в разделе индивидуальные консультации.
К каким докторам следует обращаться если у Вас Склеродермия у детей:
Педиатр
Дерматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Склеродермии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Реабилитационные мероприятия
Физиотерапевтическое лечение: кислородно-жемчужные, радоновые, сероводородные ванны, ионофорез с «Лидазой» и «Ронидазой», парафиновые аппликации, душ-массаж. Реабилитационные мероприятия позволяют продлить срок жизни пациента.
Санаторно-курортное лечение проводят с учетом течения, стадии и активности заболевания. Больным с подострой стадией и умеренной активностью заболевания, наряду с щадящим санаторным режимом, назначают через 1-2 дня с последующим днем перерыва, температура воды 36-37 °С, продолжительность ванны — 8-12 мин, всего на курс до 10 процедур.
При хроническом течении болезни и низкой активности процесса ванны можно принимать 2 дня подряд, на курс лечения — до 8-10 процедур. Грязевые аппликации назначают больным по обычной методике при низкой активности процесса, с хроническим течением заболевания при уплотнении кожи, наличии небольших язв, при нарушениях подвижности суставов. Обычно сочетают минеральные ванны и грязевые аппликации.
Широко используют прогулки на свежем воздухе. Проявление признаков обострения заболевания (ухудшение общего состояния, повышение температуры тела, усиление ощущения натяжения кожи, обострение суставного синдрома, ухудшение лабораторных показателей) или осложнений являются показанием для отмены курортного лечения, прежде всего грязелечения. В этом случае усиливают противовоспалительную (медикаментозную и гормональную) терапию. Если в течение короткого времени вышеизложенные нарушения ослабевают, лечение грязями продолжают.
Причины склеродермии
Каковы именно причины склеродермии — никто точно не знает. Однако болезнь известна с давних времен и распространена во многих странах, во всех этнических группах, начиная младенцами и заканчивая пожилыми людьми. Согласно статистическим данным, склеродермия в четыре раза чаще диагностируется у женщин, чем у мужчин, а частота возникновения заболевания значительно возрастает с годами. Некоторые ученые считают, что склеродермия может иметь генетическую предрасположенность. Точный механизм возникновения заболевания неизвестен. В некоторых случаях эта болезнь может возникнуть после перенесения пациентом инфекций в острой или хронической форме (дифтерия, скарлатина, рожа, туберкулез и другие).
Online-консультации врачей
| Консультация вертебролога |
| Консультация стоматолога |
| Консультация психоневролога |
| Консультация ортопеда-травматолога |
| Консультация нефролога |
| Консультация нейрохирурга |
| Консультация анестезиолога |
| Консультация пластического хирурга |
| Консультация онколога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация офтальмолога (окулиста) |
| Консультация проктолога |
| Консультация пульмонолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация педиатра-аллерголога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
К каким докторам следует обращаться если у Вас Склеродермия:
- Дерматолог
- Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Склеродермии, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы склеродермии
Локализованная форма заболевания:
- появляются фиолетово-розовые пятна на теле;
- основные изменения возникают на коже рук и лица;
- пятна могут быть круглыми, овальными, либо продолговатыми;
- размер пятен весьма вариабелен;
- через некоторое время центральная часть пятна светлеет и уплотняется;
- далее на месте пятна формируется плотная, блестящая бляшка светло-желтого цвета;
- бляшки нескольких лет могут сохраняться на теле;
- на месте бляшек выпадают волосы, исчезают потовые и сальные железы;
- развивается атрофия тканей.
Системная форма заболевания:
- преходящий спазм кожных сосудов конечностей при воздействии холода или стресса (синдром Рейно);
- миалгии;
- артралгии;
- скованность суставов;
- лихорадочное состояние;
- быстрая утомляемость;
- мышечная слабость;
- на всей коже появляются пятна, трансформирующиеся в бляшки;
- кожа приобретает цвет слоновой кости;
- кожа становится шершавой;
- становится невозможно шевелить пальцами;
- уплотнение кожи мешает человеку двигаться;
- лицо становится амимичным, приобретает «каменное» выражение;
- на коже, в местах ее механического раздражения, появляются язвы;
- на пальцах появляются рубчики;
- затрудненное глотание;
- стойкая изжога;
- боли в брюшной полости;
- метеоризм;
- диарея;
- запор;
- снижение массы тела;
- прогрессирующая одышка;
- упорный кашель.









