Аритмия у детей
Содержание:
Чем опасна аритмия?
Чтобы понять, почему аритмия опасна, необходимо разобраться с физиологией сердечных сокращений, которые мы ощущаем пульсацией на запястье. Сбой сокращений происходит в одном отделе сердца, но всё прочие отделы вовлекаются по принуждению, при этом изо всех сил стараясь сохранить свой природный ритм. За ритмичность и правильность сокращений отвечает только один водитель ритма – синусовый узел, он как электростанция, от которой по «проводам» идёт электрический импульс во все отделы.
Сердце состоит из четырёх камер, объединённых по две: предсердие и желудочек, правые и левые. В правое предсердие в период его расслабления через полые вены притекает кровь от всех органов, кроме лёгких. Правое предсердие имеет слабую мышечную стеночку, ему же надо только толкнуть полученную почти бескислородную кровь в правый желудочек, откуда мощной мышцей кровь выжмется в лёгочную артерию, чтобы в альвеолах лёгких насытиться кислородом и через лёгочные вены притечь уже в левое предсердие. Из левого предсердия кровь выдавливается в левый желудочек, мощная стенка которого погонит её через аорту по всем органам.
В органах кислород и питательные вещества уйдут, а прибудет углекислота и отходы жизнедеятельности, чтобы дальше войти в правое предсердие. Вот так всё должно происходить из минуты в минуту: сокращение начинается с правого предсердия, буквально через долю секунды присоединяется левое, и всё это с одновременным расслаблением желудочков и наполнением их кровью. После следует расслабление предсердий и синхронное им сокращение желудочков, выталкивающих кровь. На всё про всё не более 7 секунд, за что отвечает главный водитель ритма – синусовый узел.
Как записаться к специалисту
Не теряйте время – запишитесь на консультацию всего за несколько кликов. Оставьте свои данные в форме обратной связи либо свяжитесь с нами по контактному номеру +7 (495) 995-00-33. В случае необходимости вызова скорой помощи АО «Медицина» (клиника академика Ройтберга) вы можете позвонить по телефону +7 (495) 229-00-03.
Территориально клиника находится в Центральном округе Москвы, недалеко от метро «Маяковская», в 5 минутах ходьбы. Адрес: 2-й Тверской-Ямской переулок, дом 10.
Среди наших специалистов есть кандидаты и доктора наук, многоопытные врачи, успешно решающие сложные клинические задачи.
Не откладывайте посещение специалиста, даже если ребенку уже стало лучше. Чем быстрее вы обратитесь по поводу лечения синусовой аритмии у детей, тем выше шансы взять под контроль возможную болезнь и излечить ее навсегда.
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами, которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
- Выраженной упорной синусовой брадикардии, которая не реагирует на атропин и физическую нагрузку;
- Появлению (периодами) синоаурикулярной блокады, во время которой могут наблюдаться эктопические (несинусовые, замещающие) ритмы;
- Внезапным исчезновением нормального (синусового) ритма на очень короткий период и замещение его эктопическим на этот промежуток времени;
- Периодическим чередованиям брадикардии и тахикардии, которые называются «синдромом тахикардии-брадикардии».
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Автор статьи
Диденко Максим Викторович
Cердечно-сосудистый хирург высшей категории; заведующий отделением хирургической аритмологии Военно-Медицинской академии, д.м.н.
Стаж работы : c 2000 года, 20 лет
Ожирение
Тяжелые формы ожирения, в особенности по мужскому типу (фигура пациента по форме напоминает яблоко), значительно повышают риск смерти от сердечно-сосудистой патологии.
Основные причины:
- артериальная гипертония;
- повышенный уровень холестерина и триглицеридов, коронарный атеросклероз;
- жировая дистрофия миокарда;
- сердечная недостаточность, застой в легких.
При ожирении увеличивается объем циркулирующей крови, т.к. этого требует кровоснабжение избыточной жировой ткани, в результате возрастает нагрузка на сердце.
Наиболее часто встречающиеся симптомы со стороны сердечно-сосудистой системы при ожирении:
- артериальное давление в покое, как правило, находится в пределах верхней границы нормы, но при нагрузке резко повышается;
- нередко развиваются отеки;
- ночные остановки дыхания;
- переносимость физических нагрузок понижена, отмечается одышка и сердцебиение.
Лечение:
- низкокалорийная и низкосолевая диета;
- умеренные регулярные физические нагрузки;
- медикаментозная терапия: сердечные гликозиды, антигипертензивные средства, диуретики, статины;
- хирургические методы – например, шунтирование желудка, могут применяться только после того как достигнут прогресс с помощью других средств, а также компенсация нарушений сердечной деятельности.
При поступлении в медицинский центр пациентов с такими патологиями в обязательном порядке рекомендуется кроме эндокринолога консультация кардиолога, а также прохождение полного кардиологического обследования, которое может включать в себя как инструментальные, так и лабораторные методы диагностики.
Минимальное кардиологическое обследование должно включать:
- осмотр врачом-кардиологом;
- ЭКГ;
- суточное мониторирование артериального давления и ЭКГ (холтер);
- УЗИ сердца (ЭХОКГ);
- возможно, нагрузочные пробы (тредмил-тест, фармакологические пробы и другие);
- лабораторные исследования.
Для записи на прием к врачу нашего центра можете позвонить по телефону + 7 (495) 540-46-56
Наши врачи всегда открыты для общения с пациентами — внимательно вас выслушивают, охотно ответят на все возникшие вопросы, подробно объяснят ход предстоящего лечения и процедур, подберут самые эффективные терапевтические схемы.
Online-консультации врачей
| Консультация маммолога |
| Консультация ортопеда-травматолога |
| Консультация иммунолога |
| Консультация массажиста |
| Консультация специалиста по лазерной косметологии |
| Консультация невролога |
| Консультация гастроэнтеролога детского |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация семейного доктора |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация пульмонолога |
| Консультация гомеопата |
| Консультация нефролога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация психиатра |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение синусовой аритмии у ребенка
Лечебные мероприятия при аритмии могут быть разными, но, в любом случае, перед назначением лечения следует найти причину нарушения ритма, посетив доктора.
При функциональной форме нарушения сердечного ритма лекарственная терапия не применяется. Проводится коррекция режима дня малыша
Особое внимание обращается на полноценное питание, достаточный отдых, дозированную физическую нагрузку
При умеренной аритмии могут применяться успокоительные средства (валериана, настойка пустырника, Корвалол) или транквилизаторы (Мезапам, Элениум).
При выраженной аритмии чаще всего применяют одну из двух лечебных методик:
- лекарственную;
- хирургическую.
Первым шагом в терапии является исключение влияния на детский организм причины аритмии. Для этого используются следующие этапы:
- лечение сопутствующей провоцирующей патологии;
- воздействие на имеющуюся хроническую инфекцию;
- отмена медикаментов, возможно влияющих на нарушение ритма.
Лекарства от синусовой аритмии у ребенка назначаются в комплексе, с использованием таких групп медикаментов:
- антиаритмические медикаменты (например, Новокаинамид, Обзидан, Верапамил) — стабилизируют нормальную ритмичность работы сердца;
- лекарства, положительно влияющие на обменные процессы в сердечных тканевых структурах (Рибоксин, Кокарбоксилаза);
- препараты, нормализующие электролитный баланс (Аспаркам, Панангин, Калия оротат).
Если медикаментозная терапия не приносит ожидаемого результата, то при выраженной аритмии может быть назначено оперативное вмешательство с применением малоинвазивных методов:
- радиочастотная катетерная абляция, криоабляция;
- постановка кардиостимулятора.
Помимо этого, можно ожидать положительный эффект от следующих процедур:
- иглорефлексотерапия (применение специальных игл на чувствительных точках на поверхности тела);
- физиотерапия (воздействие тепловых или магнитных процедур, электрических импульсов);
- психотерапия (у более старших детей).
Лечение синусовой аритмии у ребенка народными средствами
Помочь в лечении нарушений ритма могут растительные препараты. Приготовить их можно в домашних условиях, однако и здесь рекомендуется предварительно проконсультироваться с врачом.
- Очень полезным средством, улучшающим состав крови и работу сердца, считается следующая смесь: 200 г кураги, 100 г изюма, 100 г ядер грецких орехов, лимон, мед. Твердые ингредиенты следует измельчить в мясорубке и смешать с медом, сохранять в холодильнике. Принимать натощак от 1 чайной до 2-х столовых ложек (в зависимости от возраста).
- Рекомендуется употреблять сок груши и винограда, а также добавлять кусочки фруктов в каши или десерты.
- Полезно вдыхать смесь из следующих эфирных масел: гвоздика, мелисса, мята, шалфей, эвкалипт, корица, лаванда, анис, фенхель, мускат, хвоя, чабрец.
- Также не менее полезно пить чай на основе мелиссы, не менее 2-х недель.
- Можно заварить 2 ч. л. измельченной календулы в 400 мл горячей воды, настоять 1 ч, профильтровать и принимать трижды в день по 1 ст. ложке.
- При нарушении сердечного ритма, связанного с нестабильностью нервной системы, рекомендуется приготовить настой валерианового корня. 1 ст. ложку измельченного корня следует залить 200 мл горячей кипяченой воды и настоять ночь под крышкой. Пить по 1 ч. л. трижды в сутки.
- Прекрасный эффект дает чай из шиповника, особенно если добавить в него мед (при отсутствии аллергии).
- Можно приготовить следующий сбор: 1 ч. л. корневища валерианы, 1 ч. л. травы пустырника, ½ ч. ложки тысячелистника и столько же плодов аниса необходимо запарить в 200-250 мл кипятка. Настой давать малышу по 1 ст. ложке до 3-х раз в день.
- Хорошо помогает при нарушении сердечного ритма добавление в салаты свежего сельдерея и зелени (укроп, петрушка).
- Маленьким детям рекомендуется добавлять настой валерианового корня в ванну для купания.
Лечение аритмии у детей
Лечение аритмии у детей проводится только после тщательного обследования организма и выяснения причины ее возникновения. Синусовая тахикардия лечится в тех случаях, когда пациент тяжело переносит состояние ускорения сердечного ритма или дальнейшее сохранение подобного ритма будет ущемлять потребности организма в оксигенированной крови. Если тахикардия носит психогенный характер, возможно проведение аутотренингов или психологической помощи. Рекомендуется отказ от возбуждающих средств, крепких кофе, чая, острого, а также пересмотр принимаемых ребенком медикаментов.
То же самое – медикаментозные препараты – необходимо еще раз тщательно изучить, обращая особое внимание на список побочных эффектов, и при брадиаритмии. В этом случае также необходимо исследование кислотно-основного состояния организма ребенка, объема циркулирующей жидкости, а также определение показателя артериального давления
Лечение синусовой аритмии у детей не проводится, если она носит характер дыхательной и не приносит неудобств в жизнь ребенка. В противоположных случаях обращение у педиатру-кардиологу нельзя откладывать, что имеет и положительную сторону: все знают, что ранняя диагностика -это курс, в направлении которого движется современная медицина. К тому же, как говорилось выше, аритмия у ребенка может быть вызвана сопутствующими заболеваниями, лечение которых в половине случаев дает положительный результат без необходимости воздействия непосредственно на сердце.
Однако для своевременного, а что главнее, правильного лечения необходима корректная диагностика, и в Москве вы не найдете более компетентных в этой узкой специальности врачей, чем доктора, работающие в детском медицинском центре имени Святослава Федорова. Здесь каждый день предоставляют помощь доктора, которые возьмут на себя заботу о вашем ребенке так, как если бы это был их собственный ребенок. Дружественная, открытая, приятная атмосфера с одной стороны и многолетний опыт в профильном направлении с другой сделают лечение для вашего ребенка процессом комфортным и серьезным одновременно. Вас ожидает диагностика объективного состояния ребенка, внимательный анализ каждого из симптомов, неукоснительное выполнение необходимых диагностических манипуляций и строгое следование протоколам лечения.
Как бы вы ни лечились зависимости от решения врача-кардиолога – амбулаторно или в стационаре, вы можете рассчитывать на сохранение стандартов качества обслуживания. Внедрение новейших технологий обследования и сохранение опыта работы со стандартными методиками, современное диагностическое оборудование, правильно подобранное рациональное лечение, оптимальные сроки терапии и профилактические осмотры в последующем – это и другое с радостью предлагает детский медицинский центр имени Святослава Федорова. Делая верный выбор в медицинском учреждении для лечения вашего ребенка, вы обеспечиваете долгие годы здоровья и полноценной жизни для своего малыша.
С ценами на услуги медицинского цетра им. Федорова ознакомьтесь на странице «Цены»
Электрокардиостимуляторы
В настоящее время существует множество вариантов постоянной электрокардиостимуляции. Общее у них одно: под кожу передней грудной стенки (обычно возле ключицы) имплантируют электрокардиостимулятор — металлическую коробочку небольших размеров, провода от которой (электроды) — идут через вены к правым отделам сердца. Эти провода улавливают собственную электрическую активность сердца (чтобы синхронизировать свою работу с ней) и передают в сердце импульсы. Современные электрокардиостимуляторы почти всегда стимулируют и предсердия, и желудочки. Кроме того, они настроены таким образом, чтобы частота сердечных сокращений увеличивалась при нагрузке и уменьшалась в покое. Противопоказаний для электрокардиостимуляции в сущности нет: имплантация кардиостимулятора — это несложная и неопасная процедура, которую можно выполнять в любом возрасте.
Отдельный вид электрокардиостимуляции — так называемая бивентрикулярная стимуляция. Ее выполняют не по поводу собственно нарушений проводимости, а чтобы добиться синхронного сокращения всех стенок левого желудочка. Поэтому установку бивентрикулярного стимулятора называют также ресинхронизационной терапией. Электроды от стимулятора идут к правому желудочку и к коронарному синусу (который непосредственно прилежит к левому желудочку). Этот вид лечения сильно помогает некоторым больным с сердечной недостаточностью.
Некоторые электрокардиостимуляторы также обладают функцией дефибриллятора: они распознают угрожающие жизни аритмии и автоматически дают разряд, чтобы их устранить.
Пациенты с электрокардиостимуляторами ведут обычный образ жизни. Им надо лишь избегать действия сильного магнитного поля. Так, больным с имплантированными кардиостимуляторами противопоказана магнитно-резонансная томография (МРТ).
Лечение нарушений ритма сердца у детей и подростков
Лечение аритмии у детей назначается индивидуально в зависимости от ее причины, продолжительности, а также влияния на самочувствие ребенка, состояния его гемодинамики.
Лечение аритмии у подростков и детей всегда комплексное и включает в назначение сосудистых, нейрометаболических препаратов, антиоксидантов и стабилизаторов клеточных мембран.
В некоторых ситуациях необходимо применение специализированных антиаритмических препаратов (амиодарон, прокаинамид, верапамил и др.). Например, при злокачественном течении аритмии, аритмогенной дисфункции левого желудочка.
Определение показаний к фармакотерапии и подбор лекарств осуществляется в условиях стационара кардиологом.
Больным детям со стойкими, угрожающими жизни, прогностически неблагоприятными расстройствами ритма показано хирургическое лечение.
Профилактика детской аритмии

Целесообразно проводить периодический осмотр (электрокардиографический скрининг) у детей следующих возрастных групп:
- период новорожденности (первый месяц жизни);
- 4–5 лет;
- 7–8 лет;
- 12–13 лет.
Именно в эти периоды существует наибольший риск возникновения аритмии у детей.
Кроме того, при наличии даже минимальных сердечных жалоб у ребенка, кроме стандартных методов обследования, рекомендуется проводить дополнительное обследование (холтеровское мониторирование, нагрузочные и лекарственные тесты).
Yod советует родителям не паниковать при обнаружении нарушения ритма у их ребенка. Большинство аритмий детского возраста обратимы, доброкачественны и совершенно не представляют угрозы для жизни малыша. Но и оставлять без внимания проблему нельзя. Главное – исключить наличие серьезной патологии, что может сделать только врач.
Функциональные аритмии
Это также достаточно большая группа, включающая:
-
Нарушения ритма нейрогенного происхождения
Известно, что сердце находится под влиянием вегетативной нервной системы, которая осуществляет контроль деятельности всех внутренних органов. Она состоит из симпатических и парасимпатических нервов. Их влияние на сердце противоположно. Повышение тонуса блуждающего нерва (это парасимптический нерв) тормозит работу сердца, а повышение тонуса симпатической нервной системы, наоборот, возбуждает его деятельность. Обычно влияние блуждающего нерва и симпатических нервов находятся в состоянии равновесия. Однако днем превалирует активность симпатического отдела вегетативной нервной системы, а в ночное время — парасимпатической.- Чрезмерной активации симпатического тонуса способствуют стресс, сильные эмоции, интенсивная умственная или физическая работа, курение, употребление алкоголя, крепких чая и кофе, острой пищи. Возникающие в эти моменты аритмии называют симпатозависимыми. Нередко такие нарушения ритма возникают у больных с неврозами. Активация симпатического тонуса происходит также при заболеваниях щитовидной железы, при интоксикации, лихорадочных состояниях, заболеваниях крови.
- Другую группу составляют вагозависимые аритмии (от лат. nervus vagus — блуждающий нерв). У таких больных перебои в работе сердца возникают ночью. К усилению парасимпатического влияния на сердце и, соответственно, к появлению вагозависимых нарушений ритма могут приводить заболевания желудочно-кишечного тракта: кишечника, желчного пузыря, язвенная болезнь желудка и 12-перстной кишки, заболевания мочевого пузыря. В больных органах формируются рефлексы, в результате которых повышается активность блуждающего нерва.
-
Дисэлектролитные
Аритмии могут возникать из-за изменения содержания в крови или в сердечной мышце ряда химических элементов. Это, прежде всего, калий, магний и кальций. -
Ятрогенные
«Ятрогения» происходит от греч. «iatros» — врач и «genes» — порождаемый, возникающий. Под этим термином понимается любое болезненное состояние, возникающее в результате лечения. Это понятие очень широкое. Оно включает все: от неверно истолкованных врачебных рекомендаций до ошибочно подобранного лечения. Не всегда ятрогения является непредвиденной ситуацией. Иногда врач выбирает из двух зол меньшее и сознательно применяет лечение, неизбежно вызывающее побочные эффекты.
Что касается аритмий, то существует очень много лекарственных препаратов, применение которых может осложниться возникновением нарушения ритма. Существует даже такой парадокс. Лечение одной аритмии специальными противоаритмическими препаратами может привести к возникновению другой. Прежде всего, это относится к передозировке лекарств.
Поэтому, применяя любой противоаритмический препарат, нельзя забывать о его способности вызывать аритмию (аритмогенном действии). Безопасное лечение возможно только при индивидуальном подборе (тестировании) противоаритмических средств. -
Механические
Возникают при травмах грудной клетки, падениях, ударах, при повреждении электрическим током и др. -
Идиопатические
Когда причину аритмии все же установить не удалось, ее называют идиопатической, то есть беспричинной. Следует оговориться, что такие аритмии встречаются не слишком часто.
Этиология
Синусовая аритмия встречается у здоровых людей и рассматривается как вариант нормы, если не сопровождается клиническими проявлениями. У ребенка может наблюдаться после переедания, во время сна; как следствие физического перенапряжения — у спортсменов после тренировки.
Патологические причины:
- Кардиальные — нарушение трофики и воспаление, поражающие водитель ритма (миокардиодистрофия, врожденные аномалии сердца, миокардиты различной этиологии, недостаточность кровообращения).
- Экстракардиальные — бронхолегочная и эндокринная патологии, негативное воздействие некоторых лекарственных препаратов, дефицит микроэлементов.
- Комбинированные — если кардиологические причины сочетаются с другими факторами.
Предлагаю обсудить причины аритмии у подростков. Метаморфозы организма во время полового созревания детские эндокринологи образно называют «гормональным взрывом», а психологи и неврологи, работающие с тинейджерами, отмечают лабильность их нервной системы.
В этом возрастном периоде аритмия обнаруживается наиболее часто:
- именно у подростков обычно диагностируются вегетативные дисфункции, сопровождающиеся нарушением взаимодействия симпатической и парасимпатической нервной системы;
- нельзя забывать об ишемической болезни, которая, к сожалению, «помолодела» за последние десятилетия;
- желая казаться старше, подросток легко поддается влиянию сверстников, может втайне от вас попробовать алкогольные напитки или наркотики, взять в руки сигарету;
- молодежь склонна пренебрегать сном и отдыхом, просиживать долгие часы за компьютером.
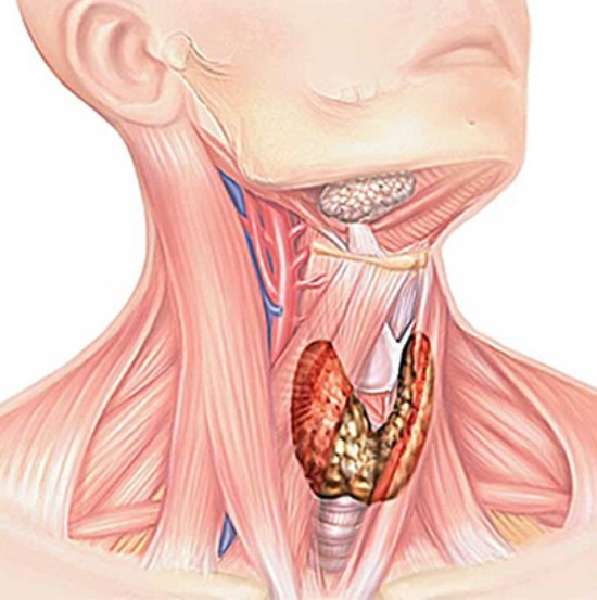
Тиреотоксикоз
Гормоны щитовидной железы (трийодтиронин, тироксин) стимулируют обмен веществ, их избыток приводитк повышению потребности в кислороде и энергии. Сердечная мышца к этому особенно чувствительна и начинает страдать в первую очередь: развивается дистрофия миокарда, как следствие – специфическая кардиомиопатия (“тиреотоксическое сердце”). Тиреоидные гормоны также оказывают на сердце “подстегивающее” влияние: увеличивают частоту сердечных сокращений, сердечный выброс.
Возможно развитие следующих симптомов:
- ощущение сердцебиения, учащенный пульс даже в состоянии покоя, выраженная утомляемость;
- повышение артериального давления, в особенности – систолического (“верхнее” давление), обычно стабильное, без кризов;
- нередко отмечается существенный разброс между значениями систолического и диастолического давления;
- при выслушивании сердечных тонов врач может определить характерные шумы, а ультразвуковое исследование сердца часто обнаруживает пролапс (провисание, выпячивание) митрального клапана;
- чаще всего присутствует т.н. синусовая тахикардия;
- если у пациента изначально имелась сердечная патология, на фоне тиреотоксикоза она усугубляется: приступы стенокардии, мерцательная аритмия, устойчивая к лекарственной терапии (у пожилых это иногда единственный симптом тиреотоксикоза).
Со временем стенки сердца утолщаются, расширяются его полости, сердечная мышца частично замещается соединительной тканью, формируется фиброз, нарушается сократительная способность сердца, что может привести к сердечной недостаточности, фибрилляции предсердий.
Лечение:
- медикаментозное – тиреостатики, бета-блокаторы, сердечные гликозиды, диуретики, антиагреганты и др.;
- радиойодтерапия;
- к хирургическому вмешательству прибегают в тяжелых случаях, при низкой эффективности консервативного лечения – выполняется так называемая субтотальная резекция щитовидной железы – т.е. удаление большей ее части. Гипотиреоз
При пониженной функции щитовидной железы частота сердечных сокращений, сердечный выброс, артериальное давление, напротив, снижаются. Изменяется липидный состав крови, отмечается повышенное содержание холестерина, распространенный атеросклероз, в особенности сосудов сердца. Формируется специфическая кардиомиопатия – «гипотиреоидное» или «микседематозное сердце».
Возможно появление следующих симптомов:
- редкий слабый пульс;
- боли в области сердца;
- систолическое давление обычно понижено, в то время как диастолическое может оставаться нормальным;
- иногда возможно развитие сопутствующей гипертонии;
- общая отечность;
- слабость, вялость, остановки дыхания во сне;
- рентгенографическое исследование выявляет увеличение размеров сердца.
Самым распространенным видом аритмии при гипотиреозе является синусовая брадикардия. Страдает сократительная функция сердца, есть риск развития сердечной недостаточности. В мышечной стенке и в сердечной сумке скапливается слизистая жидкость, развивается муцинозный отек, также затрудняющий кровоснабжение сердца, все это может приводить к появлению очагов ишемии, повышению риска развития инфаркта.
Лечение:
- Основное лечение – заместительная терапия тиреоидными гормонами;
- При сопутствующей артериальной гипертензии – гипотензивные препараты, диуретики;
- Существуют и хирургические инновационные методы – например, трансплантация донорских клеток щитовидной железы.
Что такое Аритмия у детей —
Аритмия у детей – заболевание, которое характеризуется расстройствами сердечного ритма и фиксируется у детей и подростков всех возрастов, но в основном у детей старшего возраста.
По форме аритмия может быть врожденной или приобретенной. Также данное заболевание делят на органическое и функциональное. Расстройства ритма возникают, когда нарушается какая-либо основная функция мышцы сердца – возбуждения, автоматизма, сократительной способности миокарда или проведения. По причине расстройства автоматизма возникает брадикардия или синусовая тахикардия, а также миграция источника ритма и синусовая аритмия и пр.
Синусовая тахикардия и брадикардия – заболевания, которые характеризуются учащением или замедлением нормального сердечного ритма на 20-30 ударов в 1 мин (нормы уточняются исходя из возраста ребенка).
Синусовая аритмия – это заболевание, которое может иметь несколько вариантов. Наиболее частый – дыхательная аритмия, которой могут болеть дети любого возраста. У грудничков эта болезнь встречается редко, чуть чаще – у детей дошкольного возраста. Еще большее число заболеваний среди школьников. Во время физической нагрузки дыхательная аритмия уменьшается. На ЭКГ фиксируют значительную вариабельность длительности сердечных комплексов.
Миграция источника ритма – болезнь, которую можно диагностировать только при проведении ЭКГ по разной форме зубца Р в отдельных отведениях. Если источник ритма выходит за пределы синусового узла, что влияет на направление зубца Р, это говорит о патологии сердца в большинстве случаев. Специального лечения при миграции источника ритма у детей нет.
Расстройства возбуждения сердца могут вызвать экстрасистолию, пароксизмальную тахикардию.
Экстрасистолия – это внеочередное сокращение сердца. Экстрасистолы делят по месту возникновения импульса возбуждения на наджелудочковые и желудочковые. Если чередование экстрасистол с нормальным ритмом правильное, это называется аллоритмией. Более частые случаи беспорядочного сокращения с нормальным ритмом. Экстрасистолия у детей может быть в любом возрасте. Жалоб у малыша не возникает. Но могут всё же быть жалобы на неприятные ощущения в области сердца. Чтобы поставить диагноз, проводят ЭКГ.
Функциональные экстрасистолы в большинстве случаев характерны для препубертатного и пубертатного периодов. Они меняются при смене положения тела, при физических нагрузках. Также при функциональных экстрасистолиях у детей могут быть очаги хронической инфекции, признаки вегетососудистой дистонии, эндокринные нарушения и проч.
Органические экстрасистолы носят более постоянный характер. У больного ребенка наблюдается нарушение общего состояния, есть признаки функциональной недостаточности сердца. Такой вид экстрасистол встречается при врожденных пороках сердца, миокардитах, а также может быть редко при ревматизме у детей.
Пароксизмальная тахикардия – приступы резкого учащения сердцебиений, когда сердце бьется 160-180 ударов в минуту и чаще. Существует два вида этого заболевания: суправентрикулярный и желудочковый.
Нарушения функции проведения – блокады, которое в основном не приводят к аритмиям и могут быть выявлены только по ЭКГ. По симптомам можно выявить только полную атриовентрикулярную блокаду с приступами Морганьи—Эдемса—Стокса. В основе этого синдрома лежит острая ишемия мозга из-за внезапного уменьшения сердечного выброса
В таких случаях обращает на себя внимание резкая брадикардия
Нарушение функции проведения может быть функциональным нарушением или наблюдаться как при патологии сердца. Лечить нужно основное заболевание, которое стало причиной нарушений. При полной атриовентрикулярной блокаде применяют хирургические методы лечения, с электростимуляторами.
Мерцательная аритмия — это сложное нарушение ритма, связанное с изменением правильной деятельности предсердий. У детей такое нарушение встречается редко, в основном, если есть тяжелые поражения миокарда: идиопатический миокардит, врожденные пороки сердца, ревматизм. Формы мерцания предсердий: брадиаритмическая, тахиритмическая.
Синдром слабости синусового узла — синдром тахи-брадикардии — сложное нарушение ритма. Иногда он возникает при отсутствии врожденных пороков сердца, но чаще при их наличии или после операций на сердце.
Побочные эффекты при приеме Сотагексала
Возможны такие нежелательные эффекты, как:
- Аллергические реакции в виде сыпи, сопровождающейся зудом или без него, покраснения кожи, ангионевротического отека, редко – анафилактического шока.
- Диспепсические явления в виде тошноты, рвоты, болей в области желудка или кишечника, констипации, частого жидкого стула, нарушений пищеварения функционального характера, избыточного скопления газов в кишечнике.
- Головная боль различной локализации и степени выраженности.
Сердечная недостаточность.
Снижение частоты сердечных сокращений ниже нормы.
Нарушение сна: инсомния.
Конъюнктивит, снижение остроты зрения.
Замедление или полное прекращение проведения импульса через АВ-узел.
Головокружение, психические нарушения, чувство ползания мурашек по телу, потеря сознания.
Снижение артериального давления.
Спазм в бронхах.
Снижение уровня калия в крови.
Нарушение половой функции у мужчин.
Мышечная слабость.
Патологическое выпадение волос.