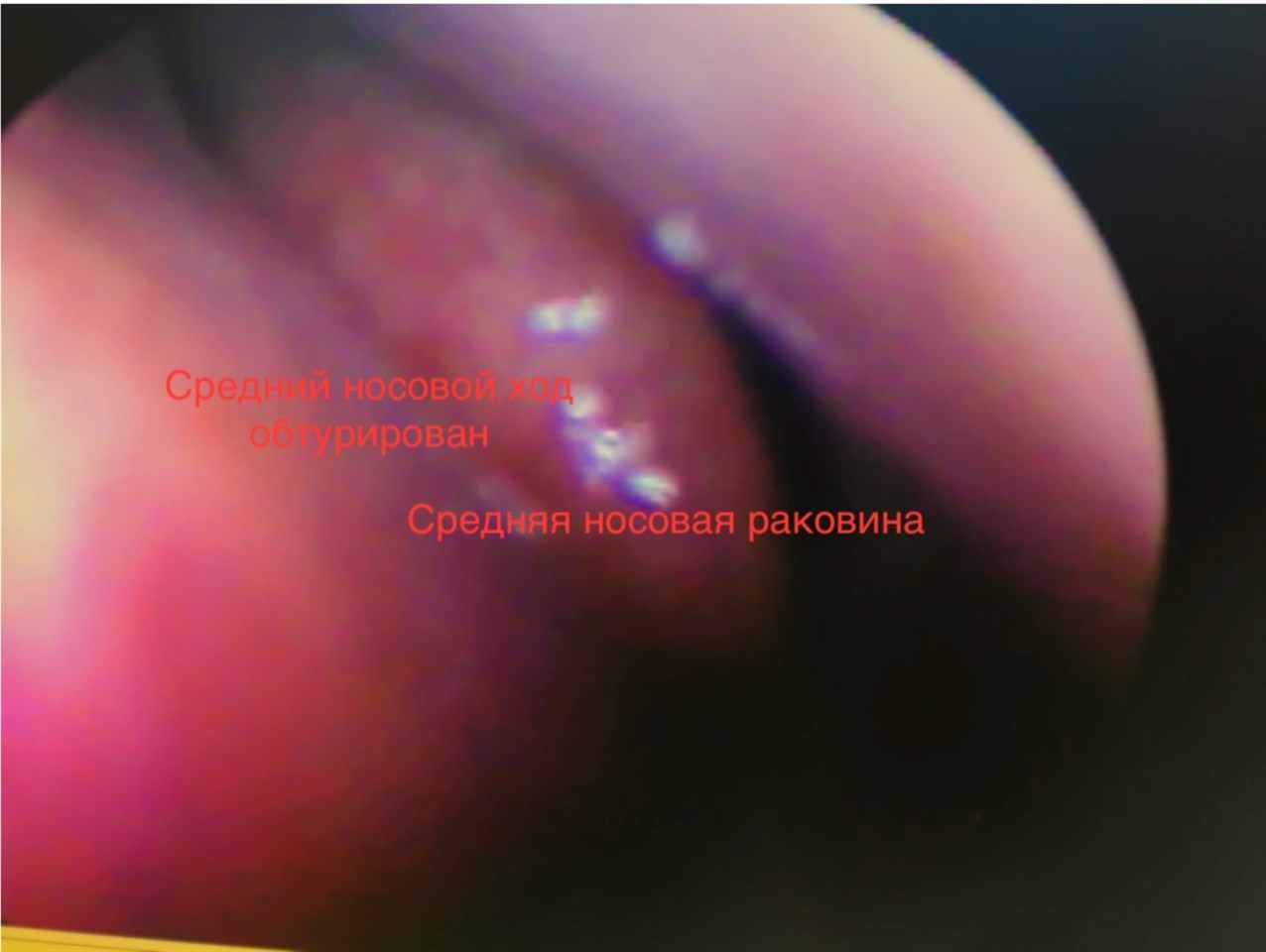
Различия между гайморитом и синуситом
Содержание:
Способы лечения острого гайморита
Важно, при гайморите провести комплексную терапию. Лечение проводят амбулаторно, лишь в тяжелых случаях больного госпитализируют
Цель лечения:
- устранение отека слизистой оболочки;
- выкачивание гноя и слизи с гайморовой пазухи;
- восстановление общего состояния больного;
- устранение этологии заболевания;
В том случае, когда медикаментозная терапия не эффективна в плане лечения острого гайморита, врач проводит пункцию. Пункция – это прокол, которая позволяет выкачать гной из гайморовой пазухи. После такой манипуляции больному практически сразу становится лучше.
Консервативное лечение:
- Медикаментозная терапия с назначением антибиотиков, антигистаминных препаратов, сосудосуживающих средств.
- Промывание носа с помощью антисептических растворов.
- Проведение ингаляции.
- Физиотерапия, которая назначается только на стадии выздоровления.
Лечить в домашних условиях острый синусит с применением народных средств не рекомендуется. Особенно нагревать место поражения с помощью горячего яйца или соли категорически запрещается. При нагреве, гной может переместиться в головной мозг. Лечение проводить следует только под строгим контролем врача, иначе последствия будут необратимыми.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 1993 | 2671 | 2671 | 2671 | 2671 | 1993 | 2671 | 2671 | 2671 | 2671 |
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Боль в области носа, пазух | 100% |
| Боль в скуловой области | 100% |
| Гнойные выделения из носа | 90% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 70% |
| Заложенность носа, насморк | 65% |
| Быстрая утомляемость при физической нагрузке (утомление, ослабление сил) | 60% |
| Затруднение или отсутствие носового дыхания | 50% |
| Отечность мягких тканей лица в проекции воспаленной пазухи | 30% |
| Головная боль в лобной области (мигрень) | 5% |
Сам себе диагност
Симптомы синусита настолько специфичны, что распознать их можно и самостоятельно. Насторожить должны:
- тупая боль в пострадавших пазухах (в области щек, лба, носа),
- желто-зеленые выделения из носа,
- общее недомогание,
- головная боль, которая усиливается к вечеру,
- повышение температуры.
По мере развития болезни утрачиваются вкусовые ощущения и обоняние.
Течение недуга может быть острым или хроническим. Острые синуситы длятся 3-4 недели. Хронические затягиваются на несколько месяцев.
Учитывая близкое соседство околоносовых пазух с органами зрения и мозговыми структурами, запущение процесса может привести к серьезным осложнениям:
- менингиту,
- воспалению глазниц,
- абсцессу (гнойному воспалению) мозга.
Поэтому очень важно начать лечение при появлении первых симптомов синусита
Стоимость
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 000 руб. |
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 500 руб. |
|
МК-редукция носовых раковин (бесплатное наблюдение 3 месяца) Уменьшение объема нижних носовых раковин с помощью инновационного аппарата. Молекулярно-резонансная технология позволяет восстановить носовое дыхание, не повреждая слизистую оболочку носа и не разрушая структуру самой носовой раковины. |
24 600 руб. |
|
МК-редукция носовых раковин (бесплатное наблюдение 1 год) Уменьшение объема нижних носовых раковин с помощью инновационного аппарата. Молекулярно-резонансная технология позволяет восстановить носовое дыхание, не повреждая слизистую оболочку носа и не разрушая структуру самой носовой раковины. |
34 600 руб. |
|
Пункция верхнечелюстной пазухи Прокол пазухи через нижний носовой ход |
5 500 руб. |
|
Лаваж носоглотки (аспирация по Зондерману) Отсасывание слизи из носа |
1 500 руб. |
|
«Кукушка»-промывание носа и околоносовых пазух методом вакуумного перемещения жидкостей |
1 500 руб. |
Из-за чего возникают психосоматические заболевания
Наиболее распространенной причиной возникновения психосоматических заболеваний являются внутренние конфликты. Человеку самостоятельно достаточно трудно их выявить и осознать. Например, ребенок с самого детства привык оправдывать ожидания своих родителей или учителей, но его собственные желания и потребности остаются неудовлетворенными. Все это приводит к тому, что внутреннее равновесие утрачивается, напряжение растет, отрицательные эмоции, не получившие должного выплеска, накапливаются. В таком состоянии даже незначительный стресс может привести к физическим нарушениям и спровоцировать, например, гипертонический криз или приступ бронхиальной астмы.
Но далеко не каждый стресс перетекает в психосоматику. Решающим фактором здесь являются не внешние обстоятельства, а реакция организма на них. Исследователями было установлено, что стрессовые ситуации бывают двух типов: эустресс (условно положительный) и дистресс (условно отрицательный). В первом случае организм реагирует активно, настраиваясь на борьбу, а во втором – пассивно. Вторая реакция не дает возможности адаптироваться к изменившимся условиям жизни, а лишь расходует внутренние ресурсы, вызывая болезни и недуги.
С каждым годом количество случаев возникновения психосоматических заболеваний увеличивается. Согласно статистике, у каждого второго пациента болезнь обусловлена именно психологическими проблемами. Даже вирусы не наносят такого разрушительного вреда организму, как подавленные эмоции и переживания.
Как лечат синусит?
Все зависит от формы болезни. Далеко не всегда требуется антибиотик, и самостоятельно применять его крайне нежелательно.
В лечении могут быть использованы специальные препараты для носа, иногда применяются физиопроцедуры, но исключительно как дополнение. Широко рекомендуется промывание носа различными солевыми растворами.
При необходимости синусит лечат и антибактериальными препаратами. При этом назначение их в виде инъекций требуется крайне редко благодаря наличию современных лекарств.
Иногда могут применяться лечебные процедуры: метод перемещения по Проетцу и Зондерману, пункции пазух, ЯМИК-катетеризация.
Средние сроки лечения у взрослых — 5−10 дней, у детей 10−14 дней.
Профилактика
В список профилактических мер можно отнести:
- укрепление иммунитета;
- своевременное лечение простуд и ОРВИ;
- регулярное посещение отоларинголога и стоматолога;
- соблюдение назначенного курса приема антибиотиков.
Под укреплением иммунитета подразумевается множество мероприятий: прогулки на свежем воздухе, правильное питание, здоровый сон, снижение уровня стресса и отсутствие недостатка витаминов. Также стоит избегать переохлаждения, общения с больными, зараженными инфекционными заболеваниями, травм носа.
Интересно, почему всегда заложен нос, а насморка нет — читайте в статье.Подари свободу дыханию
Вредно ли сильно сморкаться?
Активное сморкание не просто не эстетично, но вредно. Сморкание сопровождается повышением носового давления, и инфицированная слизь (в народе — сопли) попадает в верхнечелюстную пазуху. Поэтому сморкаться надо аккуратно и нежно.
Гайморит может развиться при неблагополучии зубов верхнего ряда, к примеру, кариесе корня или одонтогенной кисте, зреющей на корне зуба. Иногда некачественная обработка кариозной полости с последующим пломбированием приводит к воспалительным изменениям в костной ткани верхней челюсти и в процесс вовлекается пазуха. Такой гайморит без адекватного лечения зуба никогда не удастся прекратить.
Какие препараты стоит выбрать?
Лечение синусита антибиотиками эффективно независимо от типа возбудителя болезни. Антибактериальные препараты помогают облегчить состояние за короткий период времени. Они выпускаются в различных видах: от таблетированных капсул до капель и инъекций.
Включить в схему лечения синуситов рекомендуют антибиотики различного типа и действия:
- Пенициллины. Эта группа применяется в большинстве случаев, так как имеет минимум побочных эффектов и достаточно легко переносится взрослыми. Однако препараты могут показать неэффективность в борьбе с бактериями, выработавшими устойчивость к данному виду микроорганизмов. Самыми популярными остаются Амоксициллин и Аугментин.
- Макролиды (Кларитромицин) рекомендуются в тех случаях, когда пенициллиновые препараты не переносятся.
- Цефалоспорины (Цефуроксим, Цефотаксим и некоторые другие) относятся к группе «сильных» антибиотиков, применяемых при тяжелых формах болезни. К ним также можно прибегнуть, если другие лекарства не принесли желаемого результата.
- Фторхинолоны — это препараты, созданные синтетическим путем, которые имеют главное преимущество: многие бактерии пока еще не смогли выработать к ним устойчивость. Наиболее популярные из них: Моксифлоксацин, Офлоксацин, Левофлоксацин. Эти лекарства не рекомендуются при наличии заболеваний ЖКТ, так как их активные вещества могут повредить слизистую оболочку.
- Триаксон — эффективен, но не применяется при беременности и в период лактации.
Фармакология предлагает для местной обработки пораженных участков слизистой такие антибиотики при гайморите и синусите:
- Изофра — препарат, который уничтожает очаги скопления бактерий в дыхательных проходах.
- Биопарокс — лекарство, активный компонент которого не только борется с бактериями, но и снимает воспаление. В очаге поражения вещество накапливается, благодаря чему выздоровление происходит гораздо быстрее.
Неплохо зарекомендовали себя препараты, которые рекомендуются при отсутствии возможности применения других антибиотиков. Они применяются для устранения воспалительных процессов в гайморовых пазухах:
- Азитромицин воздействует на большинство известных бактерий. Препарат прекрасно всасывается в кровь, имеет немного побочных действий. Однако он не рекомендуется пациентам с нарушениями в работе печени и при наличии аллергических реакций.
- Эритромицин — достаточно известный препарат, который эффективен только для борьбы с определенными типами бактерий. Он может применяться при наличии аллергии на пенициллин, при этом действие ничуть не уступает аналогам. Побочные эффекты касаются системы ЖКТ и печени.
Применять антибиотики от гайморита и синусита рекомендуется не только для лечения симптоматики. Главное, не допустить осложнений, которыми опасен гайморит:
- вероятность распространения инфекции в мозг и легкие;
- пневмония;
- менингит.
Эти меры помогут предотвратить перерастание заболевания в хроническую форму.
Медики дают некоторые рекомендации относительно приема антибиотиков:
Нельзя использовать антибиотики для самолечения. Курс приема препаратов нужно обязательно закончить. Нельзя прерывать курс при появлении первых признаков выздоровления. Такой подход может привести к рецидиву, который лечится гораздо сложнее
Важно комбинировать антибактериальные препараты с сосудосуживающими спреями, чтобы обеспечить отход слизистых выделений из пазух. Выбрать наиболее подходящий антибиотик при синусите (гайморите) может только опытный отоларинголог
Препарат подбирается под вид возбудителя воспалительного процесса.
Препараты, которые необходимо назначать с особой осторожностью:
- Аминогликозиды обладают высокой токсичностью, по этой причине используются только в критических ситуациях.
- Левомицетины повышают риск поражений костного мозга, поэтому их применение существенно ограничено.
Сам себе диагност
Симптомы синусита настолько специфичны, что распознать их можно и самостоятельно. Насторожить должны:
- тупая боль в пострадавших пазухах (в области щек, лба, носа),
- желто-зеленые выделения из носа,
- общее недомогание,
- головная боль, которая усиливается к вечеру,
- повышение температуры.
По мере развития болезни утрачиваются вкусовые ощущения и обоняние.
Течение недуга может быть острым или хроническим. Острые синуситы длятся 3-4 недели. Хронические затягиваются на несколько месяцев.
Учитывая близкое соседство околоносовых пазух с органами зрения и мозговыми структурами, запущение процесса может привести к серьезным осложнениям:
- менингиту,
- воспалению глазниц,
- абсцессу (гнойному воспалению) мозга.
Поэтому очень важно начать лечение при появлении первых симптомов синусита
Профилактика Острого синусита:
Предупреждение рецидивов острого синусита предполагает выполнение следующих требований: 1. Устранение разнообразных анатомических дефектов в полости носа, препятствующих нормальному носовому дыханию, приводящих к нарушению мукоцилиарного транспорта и дренирования околоносовых пазух через естественные соустья. 2. Своевременная санация полости рта с целью предупреждения развития периодонтита в области корней зубов, прилежащих к дну верхнечелюстной пазухи. 3. Систематическое проведение мероприятий с целью повышения естественной местной и общей резистентности организма. Особое значение для лечения и профилактики острых и хронических синуситов приобрели средства активной иммунизации с использованием бактериальных вакцин. В последние годы для профилактики рецидивов воспалительных заболеваний ЛОР–органов успешно используется препарат ИРС–19. Препарат выпускается в виде спрея для интраназального применения и содержит очищенные бактериальные лизаты 19 наиболее значимых возбудителей респираторных инфекций. Препарат позволяет стимулировать неспецифические и специфические звенья иммунного ответа, в основном местного, со стороны слизистой оболочки верхних дыхательных путей. Проведенные клинические испытания препарата ИРС–19 показали его способность сокращать частоту рецидивов синусита и респираторных заболеваний у взрослых и детей в 2,5–4 раза при условии проведения повторной иммунизации через 4–5 месяцев. В качестве лечебных и профилактических мер острых заболеваний носа и околоносовых пазух следует признать необходимым назначение пробиотиков (лактофильтрум, нормофлорин В и Л и др.) во время проведения антибактериальной терапии, с повторением курсов под микробиологическим контролем биоценоза кишечника. Особое место в лечении и профилактике острых заболеваний носа и околоносовых пазух занимает ароматерапия, т.е. использование ароматических масел, обладающих противовоспалительной, антисептической и вирусолитической активностью, оказывающих рефлекторый местный сосудосуживающй эффект, а также центральное воздействие посредством обонятельного нерва и раздражения назобульбарных центров. Среди них наиболее часто применяются масло чайного дерева, эвкалипта, фенхеля, мяты, лаванды камфоры и др., а также аромасмеси, например, эка, кармолис, цитросепт и др.
Разновидности синуситов
Воспаление может охватить все околоносовые пазухи (пансинусит), но гораздо чаще страдает только определённый тип пазух.
Воспаление гайморовых (верхнечелюстных) пазух называется гайморитом (верхнечелюстным синуситом), лобных (фронтальных) пазух – фронтитом. Эти пазухи образуют две пары, расположенные симметрично с правой и левой стороны от носа. Поэтому говорят об одностороннем или двустороннем синусите, в зависимости от распространения воспаления.
Кроме того, у нас есть решетчатый лабиринт внутри носа (воспаление этих пазух называется этмоидитом) и клиновидная пазуха в основной или клиновидной кости, разделённая перегородкой на несимметричные части. Воспаление этой пазухи называется сфеноидит. Это редкое, но самое опасное заболевание из всех синуситов, поскольку клиновидная пазуха уходит в глубину головы и находится в непосредственной близости от сонной артерии, глазных нервов, гипофиза и основания черепа. Воспаление слизистой оболочки клиновидной пазухи способно привести к самым серьёзным осложнениям, в том числе и с летальным исходом.
Наиболее часто встречается гайморит.
Различают также острую и хроническую формы заболевания.
Симптомы синусита
Каковы основные признаки болезни? Воспаление протекает с очень выраженными симптомами, поэтому первые симптомы крайне сложно не заметить. При обнаружении у себя хотя бы нескольких признаков, необходимо срочно обратиться к лор-врачу, чтобы вовремя начать лечить синусит.
О том, что в пазухах запустился воспалительный процесс, говорит такой признак, как затянувшийся насморк. Если после недели выделений из носа легче не стало, и самочувствие, наоборот, ухудшилось, нужно бить тревогу и принимать грамотные меры по лечению.
Ещё один симптом болезни — заложенность в носу. Причём заложенность всегда ощущается с воспалённой стороны.
Другой характерный признак воспаления — головные и лицевые боли. Этот симптом проявляется в зависимости от локализации воспаления. При гайморите болит под глазами в области щёк и переносицы. При фронтите — переносица и лоб. Боль у корня носа, в лобной части и в области глазных яблок — признак этмоидита. Болевые ощущения в глазнице, в затылке, в глубине головы — признак сфеноидита. Характерно, что боли становятся интенсивнее при вращении головы и наклоне вперёд, а также в вечернее время.
Симптомом заболевания является чрезмерная отёчность лица (обычно со стороны поражённого синуса).
Высокая температура тела — этот симптом всегда указывает на протекающий в организме воспалительный процесс.
Также пациенты жалуются на такие симптомы, как: потеря обоняния, потеря аппетита, быстрая утомляемость, слабость
Симптомы
Для синусита характерны следующие симптомы:
- заложенность носа (чаще с обеих сторон) почти не проходит, сопровождается насморком. Выделения могут быть слизистыми (прозрачными) либо содержащими гной (зеленые, желтые). При сильной заложенности носа и затруднении оттока выделений насморка может не быть;
- боль. В начале очаг болевых ощущений соответствует локализации воспалившейся пазухи и может находиться в области лба, затылка, переносицы. Постепенно боль распространяется, превращаясь в полноценную головную боль;
- недомогание. Проявляется слабостью, повышенной утомляемостью, снижением аппетита, ухудшением сна. При остром течении, если инфекция продолжает распространяться, поднимается температура;
- другие симптомы. При некоторых формах болит горло, беспокоит частое чихание, кашель.
|
Тяжесть заболевания |
Легкая |
Средняя |
Тяжелая |
|
Симптомы |
Головные боли, лихорадка, но осложнений нет. Характерна умеренная заложенность носа, насморк, и кашель. |
Выраженная заложенность носа и кашель. Возможен дискомфорт в проекции пораженной пазухи, появление симптомов отита, повышение температуры до 38°. |
Сильный насморк и заложенность носа (мешают сну и дневной активности), боль в проекции пораженной пазухи, головные боли. Температура тела выше 38°. |
У детей младшего возраста симптомы обычно напоминают простудные — боль в горле, легкая лихорадка, заложенность носа и насморк.
Если у ребенка через 5-7 дней после появления симптомов простуды повышается температура, это может быть сигналом наличия синусита или другой инфекции. На этом этапе лучше всего обратиться к врачу.
У детей старшего возраста и подростков наиболее распространены эти симптомы:
- кашель который не улучшается после первых 7 дней простуды
- лихорадка
- неприятный запах изо рта
- зубная боль, или боль в ухе
Иногда у подростков наблюдаются расстройства желудка, тошнота, головные боли и боль за глазами.
Медикаментозное лечение гемисинусита
Цель терапии синусита – улучшение дренажа и подавление инфекции. Комплекс лечения состоит из лечебных мероприятий:
Антибиотикотерапия – это обязательная часть лечения острого и хронического гемисинусита. Препаратами выбора являются цефалоспорины и пенициллины третьего и четвёртого поколения (Амоксиклав, Ципрофлоксацин)
Важно! Самолечение антибиотиками недопустимо! Врач подбирает препарат в зависимости от стадии заболевания, тяжести течения и особенностей пациента.
Успешно применяется лечение с помощью ЯМИК-катетера, который вводят в носоглотку. Этот безопасный и безболезненный способ дренирования позволяет освободить и промыть пазуху без прокола.
Сосудосуживающие капли и спреи применяются не всегда и не всякие
Особенности применения и специфика состава сосудосуживающих препаратов требует обязательной консультации ЛОР-врача. В некоторых случаях синусита эти средства приносят вред. Поэтому нельзя их просто купить и применить.
Для разжижения мокроты рекомендуется обильное питьё морсов из клюквы, брусники, чая шиповника, щелочной минеральной воды Боржоми.
Общеукрепляющая терапия витаминными комплексами для повышения иммунитета (Супрадин, Витрум).
После снятия острых симптомов заболевания врач назначает физиотерапевтические методы лечения – электрофорез, диадинамический импульсный ток, ультразвук.
Когда пора идти к врачу?
Пора идти к врачу, если:
- есть заложенность носа или выделения из носа не проходят больше десяти дней;
- пошла вторая волна заболевания;
- появились боль, давление или распирающее чувство в лице;
- появился неприятный запах из носа, который чувствует сам пациент;
- сразу все плохо: температура тела выше 38, сильная боль в лице, выделения или заложенность носа, и при этом симптомы сохраняются более двух дней.
Внезапное двоение в глазах, отек в области лица или глаза, внезапное снижение зрения на фоне сильного насморка, появление синяка без травмы в области глаза у ребенка на фоне насморка — это повод для более быстрой реакции.
Зачем нужны пазухи
Чтобы понять механизм возникновения болезни, нужно немного «подтянуть» свои познания в анатомии. Пазухи человека — это полости в черепе, которые расположены около носа (отсюда их название — «околоносовые»). Их четыре типа. Большинство людей знают только верхнечелюстные (они же гайморовы), воспаление которых называется гайморитом. Помимо гайморовых есть ещё лобные, клиновидная и клетки решетчатого лабиринта.
Эти полости в черепе не просто так. Они выполняют очень важные функции, не заметные на первый взгляд:
- Пазухи создают оптимальный уровень температуры и увлажнения вдыхаемого воздуха, чтобы воздух в лёгкие попал подготовленным и не спровоцировал болезни нижних дыхательных путей.
- Они выступают в роли своеобразного фильтра, очищая воздух от вредных веществ и микроорганизмов. Посторонние частицы оседают на слизистой оболочке и выводятся через нос.
- Они участвуют в формировании индивидуального тембра голоса.
- Пазухи, наполненные воздухом, смягчают удар при травмах лица — здесь срабатывает принцип подушки безопасности.
Здоровые наполнены исключительно воздухом. Их поверхность выстилает эпителий, который ежедневно продуцирует определённое количество слизи.
Когда синус подвергается воспалению, его слизистая оболочка отекает, и без того маленький диаметр соустья становится совсем крошечным. Слизь не может выйти в носовую полость, накапливается, застаивается. А такая среда — рай для бактерий.
Все четыре заболевания объединяют в один диагноз — синусит.
Прежде чем разобрать симптомы и лечение болезни, необходимо понять, почему начинается воспаление в пазухах
Причины возникновения синусита
Причин воспаления носовых пазух может быть множество. Любое заболевание, которое приводит к появлению отечности в области придаточных носовых пазух, может спровоцировать развитие гайморита, этмоидита и фронтита. Причиной появления сфеноидита выступают различные опухоли и абсцессы.
К распространенным причинам развития острой формы болезни относятся:
- насморк простудного или аллергического характера, наблюдающийся на протяжении длительного периода;
- переохлаждение в сочетании со слабой иммунной системой;
- искривление носа и аномалии строения носовых пазух, из-за которых естественное отхождение слизи затрудняется;
- опухоли, абсцессы, полипы;
- инфекционные заражения;
- аденоиды.
Также синусит часто появляется при запущенном рините или неправильном лечении ОРВИ. Причины синусита определяют дальнейший вид, форму и тип болезни. Так, при запущенном пародонтозе может возникнуть только гайморит.
Лечение синусита
Хотя и острый синусит обычно лечится консервативными мерами – в любом случае, следует обратиться к специалисту для детального обследования.
Консервативное лечение острой формы включает:
- Противоотечные назальные капли и спреи.
- Интранзальные промывания.
- Муколитические препараты.
- Симптоматическое лечение – противовоспалительные, жаропонижающие средства.
- Только в редких случаях следует назначать антибиотики.
- Промывание пазух по Проетцу (кукушка).
В случае хронического синусита преимущественно рекомендуется оперативное лечение из-за этиологических причин нарушения вентиляции пазух.
Виды хирургического лечения синусита:
- Синусотомия – в зависимости от локализации воспаления подразделяется на фронтотомию, гайморотомию, этмоидотомию и сфенотомию.
- При наличии деформированной перегородки – септопластика.
- При увеличении носовых раковин – вазотомия.
Более современным и минимально-инвазивным методом является эндоскопическая техника проведения таких операций (FESS). При которой используется эндоскопический зонд с микрохирургическими насадками. Что так же позволяет проводить комплексные операции одномоментно, без длительного последующего восстановительного периода.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости — все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Лечение синусита антибиотиками в период беременности
Для диагностики заболевания у беременных применяется УЗИ, исследование тепловизором либо диафаноскопия. Стандартная рентгенография строго запрещена.
Применение антибиотиков в схемах лечения беременных допускается только в случае выявления острой формы болезни.
Наиболее распространенными считаются:
Спирамицин считается наиболее безопасным для будущих мам и плода.
Однако такие препараты могут применяться только в случае, когда другие методы лечения не были эффективны. Доктора не рекомендуют прием антибиотиков в таблетированном виде — безопаснее вводить их непосредственно в пазухи.
Будущим мама могут назначаться сосудосуживающие препараты в виде спреев для носа:
Они снижают отек слизистой и прекрасно очищают пазухи, облегчая состояние больной.
Осложнения синусита
Течение синусита может быть доброкачественным, если болезнь вовремя обнаружена и вылечена. Острая форма обычно лечится консервативными методами. При хроническом течении необходимо рассматривать хирургическое устранение причин воспаления: удаление полипа, септопластику (при деформации перегородки) и другие виды оперативной помощи.
В тяжелых или нелеченных случаях воспаление может развиться в близлежащих структурах, например при фронтите флегмона или абсцесс мягких тканей лица. При гайморите может произойти “прорыв” воспаления в глазницу. Что затем приводит к необратимым дефектам зрения.
Если синусит привел к попаданию инфекции в мозг – это может привести к менингиту, энцефалиту и абсцессам. В результате могут возникнуть пожизненные неврологические расстройства: паралич, судороги и др.
Синусит может вызвать различные осложнения. Хотя они достаточно редки, но без надлежащего и своевременного лечения опасные последствия неминуемы.
Классификация синуситов
В зависимости от состояния пациента и выраженности симптомов выделяют лёгкую, среднюю и тяжёлую формы течения заболевания.
В зависимости от этиологии заболевания, его разделяют на 6 видов. Какой из них имеет место в конкретном случае, определит дальнейшее лечение патологии. Признаки синусита у взрослых несколько различаются в зависимости от его вида.
- Травматический синусит – появляется по причине повреждений носа. Из-за них развивается отек тканей, который и нарушает процесс очищения пазух и создает благоприятные для возбудителей воспаления условия.
- Вирусный синусит – развивается при проникновении вирусов в слизистую придаточных пазух носа.
- Бактериальный синусит – наиболее распространенная форма. Болезнетворные бактерии проникают в пазуху и, не получая достаточного иммунного ответа, начинают активно развиваться.
- Грибковый синусит – появляется при поражении слизистой грибками.
- Аллергический синусит – возникает как следствие хронического воспаления слизистой носовых ходов по причине их раздражения аллергеном.
- Смешанный синусит – возникновение смешанной формы синусита обусловлено инфицированием придаточной пазухи носа сразу несколькими инфекционными агентами.
Для назначения оптимального курса лечения важна точность диагностики. Определить форму протекания синусита с практически одинаковыми симптомами, но с разными схемами лечения, может только врач, исходя из результатов комплексной диагностики.
Диагностика одонтогенного гайморита
Диагностировать данное заболевание может только врач. Диагностика одонтогенного гайморита, как правило, происходит в два этапа:
- Определение источника воспаления, то есть больного зуба, и исследование его состояния;
- Непосредственный осмотр гайморовых пазух.
Рентген-диагностика
Рентген при диагностике одонтогенного гайморита может использоваться на обоих этапах. На первом он применяется для панорамного снимка челюсти, прицельного снимка зубов и конусно-лучевой томограммы челюсти.
Рентген-диагностику также применяют для того, чтобы исследовать состояние верхнечелюстной придаточной пазухи. Проекционные снимки могут предоставить врачу только 20% необходимой информации, так что чаще всего диагностику проводят при помощи компьютерной томографии. Этот способ исследования позволяет обнаружить в гайморовой пазухе наличие посторонних объектов.
Компьютерные снимки позволяют получить об объекте исследований достаточно точные сведения, однако зачастую их недостаточно для того, чтобы полностью оценить произошедшие в гайморовой пазухе изменения. Например, при проведении конусно-лучевой томограммы врач может увидеть отличия в плотности тканей, но не всегда может стопроцентно определить, что это за новообразование, так как, например, кисты и полипы часто имеют одинаковую плотность.
Эндоскопия
Данный способ диагностики является самым точным и надежным. Эндоскопия производится при помощи эндоскопа – специального препарата диаметром всего 3-4 миллиметра. Эндоскоп вводится через отверстие после удаления зуба или расширенное соустье. Прибор дает широкий угол обзора и увеличивает изображение, что позволяет досконально обследовать гайморову пазуху и точно диагностировать заболевание.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Зачем нужны пазухи?
Скелет лица составлен из нескольких плоских, но весьма прочных костей. Если бы не было воздухоносных пазух, то вес черепа был больше, но главная их функция не в облегчении веса при сохранении прочности костей лица, а в согревании воздуха, поступающего через нос в дыхательные пути. Сравните температуру на улице, а внутри лёгких человека должно быть 36,6°С, тогда как время вдоха и, соответственно, прохождения воздуха «с улицы» до альвеол — доли секунды. Вот за эти доли надо согреть от минуса до хорошего плюса и параллельно увлажнить воздушный поток. Слизистая пазух обильно снабжена сосудами, поэтому согреть там воздух легко. Там же отлавливаются и утилизируются иммунными клетками разнообразные микроорганизмы.
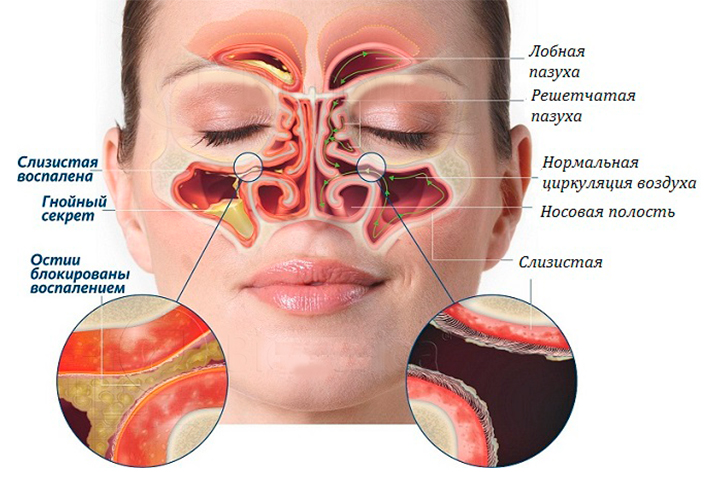
В пазухах наш голос получает звучание, они выступают резонаторами — достаточно вспомнить, как громко квакают лягушки, когда раздуты защёчные мешки-резонаторы. Считают, что пазухи помогают регулировать артериальное давление, соотнося его с изменениями атмосферного давления.
Лечение острого синусита
- Эндоназальная лечебно-диагностическая трепанопункция верхнечелюстных пазух (преимущества: быстрое и целенаправленное удаление гноя из пазухи, введение антибиотиков, противовоспалительных, антисептических, ферментативных препаратов в пазуху).
- Безпункционные методы: перемещение жидкостей по методу Проетца («кукушка»), синус-катетер ЯМИК (создает отрицательное давление в полости носа, вследствие чего патологическое отделяемое эвакуируется из околоносовых пазух, а лекарственные вещества проникают в пазухи).
- Антибиотики.
- Сосудосуживающие капли в нос.
- Секретолитики («Синупрет», «Геломиртол», «Ринофлуимуцил»).
- Антимикробные препараты для местного применения («Изофра», «Полидекса», «Биопарокс»).
- Антигистаминные препараты («Диазолин», «Лоратадин», «Супрастин», «Зодак», «Зиртек», «Цетрин» и др.).
- Назальный душ (минеральная вода, физиологический раствор, «Долфин», отвары трав, раствор «Фурацилина», «Мирамистин»).
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
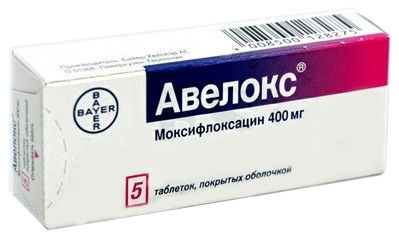
- Авелокс (антибактериальное средство). Режим дозирования: внутрь, в дозе 400 мг 1 раз/сут. Курс лечения 7 дней.
- Аква Марис Стронг (средство для лечения насморка). Режим дозирования: взрослым и детям в возрасте 1 года и старше — по 1–2 впрыскивания в каждый носовой ход 3–4 раза/сут. Курс лечения 2 недели.
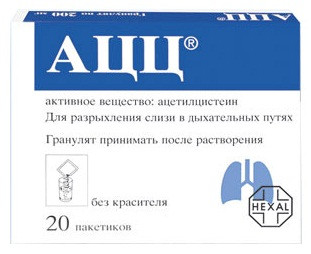
- АЦЦ (муколитическое средство). Режим дозирования: внутрь, взрослым и подросткам в возрасте старше 14 лет — по 2 шипучие табл. по 100 мг или 2 пак. АЦЦ гранул для приготовления раствора по 100 мг 2–3 раза в день или 2 мерных ложки сиропа (10 мл). Суточная доза составляет 400–600 мг.
- Биопарокс (местное противовоспалительное и антибактериальное средство). Режим дозирования: взрослым по 4 ингаляции через рот и/или по 2 ингаляции в каждый носовой ход 4 раза/сут. Длительность курса лечения не более 7 дней. Назол Адванс (местное противоотечное, сосудосуживающее средство). Режим дозирования: интраназально, взрослым и детям старше 12 лет — по 2–3 впрыскивания в каждый носовой ход 2 раза/сут. Продолжительность лечения не более 3 дней.
- Ринза (препарат для симптоматической терапии острых респираторных заболеваний). Режим дозирования: внутрь, взрослым и детям старше 15 лет по 1 пакетику 3–4 раз/сут. Курс лечения не более 5 дней.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| Богомильский М.Н., РНИМУ им. Н.И. Пирогова, Москва; з.о. д.м.н. Артюшкин С.А., Покровская больница, Санкт-Петербург; з.о. Астащенко С.В., Санкт-Петербургский НИИ уха, горла, носа и речи. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| ICHILOV MEDICAL CENTER, Тель-Авив. |