Тошнота, диарея, головная боль
Содержание:
Методы диагностики холецистита
Диагноз устанавливается на основании осмотра пациента, общей клинической картины, лабораторных исследований и УЗИ органов брюшной полости.
Лабораторная диагностика
Для диагностики холецистита проводятся следующие лабораторные исследования: общий и биохимический анализ крови, общий анализ мочи, микроскопические и бактериологические исследования желчи.
УЗИ органов брюшной полости
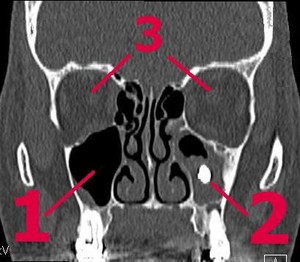
УЗИ является основным методом инструментальной диагностики холецистита.
УЗИ брюшной полости позволяет выявить утолщение стенок желчного пузыря, застой и сгущение желчи, обнаружить камни и деформацию желчного пузыря.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
01 Дек Первая помощь при рвоте и поносе.
Posted at 11:50h
in Статьи по педиатрии
by
Рвота и понос – чаще всего являются проявлениями инфекционного поражения желудочно-кишечного тракта,
поэтому требуют обязательного врачебного вмешательства.
Лечить ребенка с острой кишечной инфекцией должен только врач!!!
Ваша задача облегчить страдания ребенка, предупредить развитие осложнений, которые могут угрожать его жизни.
Помните:
- если у вашего ребенка возникли рвота и понос, немедленно вызовите врача
- до прихода врача ребенка не кормите
- никогда самостоятельно не давайте ребенку антибиотики или другие химиотерапевтические препараты (фуразолидон, энтеросептол, фталазол, фтазин, бисептол и их аналоги)
- обязательно оставьте испражнения ребенка (на пеленке, памперсе, в горшке), чтобы их смог осмотреть врач
Чем опасны рвота и понос:
- при частом жидком стуле и многократной рвоте ребенок теряет большое количество воды, а вместе с ней и минеральных солей, что приводит к выраженным нарушениям водно-минерального обмена. Это состояние называется эксикоз или обезвоживание. Помните – чем младше ребенок, тем чувствительнее его организм к потерям воды и солей, тем тяжелее его состояние
- при рвоте может нарушиться проходимость дыхательных путей, так как в них может попасть содержимое желудка, а это ситуация непосредственно угрожающая жизни ребенка
Какие первые признаки свидетельствуют о развитии обезвоживания:
- ребенок становится сонливым, вялым
- появляется и нарастает жажда
- слизистые оболочки полости рта сухие и яркие
- язык сухой, покрыт вязкой тягучей слизью
- глаза становятся тусклыми
Помните если у вашего ребенка, особенно первого года жизни:
- крик становится слабым
- кожа бледной
- конечности холодными
- кожа сухой, легко собирается в складки, которые плохо расправляются
- западает родничок
- мочеиспускание становится реже или ребенок не мочится вообще
немедленно вызовите неотложную помощь, так как появление этих симптомов свидетельствует об очень тяжелом состоянии вашего ребенка.
Что делать до прихода врача:
- обязательно уложите ребенка в постель
- при возникновении рвоты – усадите ребенка, наклонив туловище вперед (этим вы защитите дыхательные пути от попадания в них рвотных масс), если ребенок очень ослаб и не может сидеть – обязательно поверните его голову набок и уберите подушку
- после рвоты предложите ребенку прополоскать рот теплой водой, тщательно протрите ему губы и углы рта, при необходимости – переоденьте
- после каждого опорожнения кишечника подмойте ребенка теплой водой, кожу осушите промокательными движениями и смажьте детским кремом, особенно вокруг анального отверстия
- Главное правило выпаивания – это дробное введения жидкости. Питье дается ребенку небольшими порциями, но как можно чаще (~ по 1-2-3 чайные ложки каждые 5-10 минут). Выпаивание не должно прекращаться и ночью, во время сна ребенка. В это время жидкость удобно вводить через соску, шприцом без иглы или пипеткой.
- Готовые глюкозо-солевые растворы, такие как регидрон, цитроглюкосалан, оралит, гастролит и др., продаются в любой аптеке в виде готового порошка, содержат глюкозу и соли в соотношениях, адекватным таковым при потерях жидкости с рвотой и поносом. Пакетик растворяется в литре теплой кипяченой воды, и готовый к употреблению раствор дробно дается ребенку для питья. Можно приготовить глюкозо-солевой раствор в домашних условиях, для этого берут 100гр изюма и отваривают его в литре воды в течении 30-40 минут, затем остужают, процеживают через сито, растирая изюм для более полного выхода глюкозы, после чего в изюмный отвар добавляют 1 чайную ложку поваренной соли (без верха), 1/2 чайной ложки питьевой соды и 4 чайные ложки (без верха) сахарного песка. Полученный раствор прокипятить 2-3 минуты, остудить и смесь готова к употреблению.Помните, если вашему ребенку нет еще 1 года, солевые растворы следует предварительно развести кипяченой водой в соотношении 1:1.
- Как кормить, лечить и ухаживать за вашим больным ребенком вам объяснит врач.
- обязательно поите ребенка! Поить желательно глюкозо-солевыми растворами – либо готовыми, купленными в аптечной сети, либо домашнего приготовления. У детей раннего возраста (до 3-х лет) глюкозо-солевые растворы нужно чередовать с бессолевыми (чай, вода, рисовый отвар, отвар шиповника и др.), их не смешивать.
Лечение отравления грибами
Способы лечения бывают разные. Многое зависит от человека, его веса, возраста, пола, общего физического состояния, наличия хронических заболеваний и т.п.
Если грибами отравился ребёнок
Дети, как правило, не могут различать съедобные грибы от ядовитых. Поэтому они могут потрогать ядовитый гриб, а затем неосознанно коснуться рта или других частей тела. Как правило, отравление детском возрасте проявляется значительно тяжелее, нежели у взрослых. По этой причине нужно сразу обращаться за помощью в больницу.
Если ребенок отравился съедобными грибами, то первые признаки отравления появляются лишь через 5-6 часов. Ну а если отравились несъедобными грибами, то симптомы проявятся через 15-20 минут.
После появления рвоты, диареи и прочих симптомов, нужно сразу начать промывать желудок слабым раствором марганцовки
Также важно обеспечить постоянное питье, иначе ситуация может усугубиться обезвоживанием. До прибытия квалифицированной помощи лучше не принимать никаких препаратов
Хитиновый слой, которым покрывается большинство всех видов грибов, не способен растворяться в детском желудке. Поэтому не рекомендуется есть грибы детям до 12 лет. Либо употреблять в пищу, но в строго ограниченном количестве.
Отравление грибами у пожилых людей
Врачи утверждают, что все основные симптомы отравления проходят у пожилых людей в слабо проявленной форме. Это если сравнивать с детьми. Но в то же время последствия очень губительны, особенно это касается высокой нагрузки на почки и печень. Если интоксикация организма была сильной, то это приводит к быстрой гибели пациента. Статистика показывает, что 18% всех отравившихся грибами пожилых людей умирают по дороге в больницу.
Важно!
Именно поэтому важно как можно скорее вызвать скорую медицинскую помощь. А уже затем оказать первую помощь
Медлить нельзя.
Опасность отравления у беременных
Отравление беременных грибами – это одно из самых опасных явлений. Дело в том, что отдельные виды токсинов могут проникать через плаценту и поражать системы развивающего организма плода.
Отравление токсичными грибами (говорушка, бледная поганка, мухомор) может привести к выкидышу или замиранию развития плода. На фоне преобладания токсинов в крови заметно понижается выработка гормона окситоцина. Он отвечает за сократительную способность матки. Если такое происходит, то это может привести к следующим последствиям:
- Преждевременное рождение;
- Вторичные патологии (нарушения в работе ЦНС и ССС, внутриутробная смерть малыша);
- Гипоксия;
Исходя из всего вышеперечисленного можно сделать вывод, что на период беременности женщинам лучше отказываться от употребления грибов. Кормящим мамочкам тоже их не стоит кушать, так как это может сказаться на развитии ребенка.
Методы лечения холецистита
При обращении с жалобами на боли, тяжесть или дискомфорт в правом подреберье врачи-гастроэнтерологи
«Семейного доктора» произведут осмотр, установят диагноз и назначат эффективный курс лечения.
Острый холецистит требует госпитализации. В случае тяжелой или осложненной формы заболевания необходимо неотложное хирургическое вмешательство. При отсутствии осложнений и камней в желчном пузыре возможно консервативное лечение, которое направлено, прежде всего, на снятие болевого синдрома и устранение воспаления. Если консервативное лечение оказалось неэффективным, а такое бывает в 20% случаев, назначается холецистэктомия (операция по удалению желчного пузыря).
Холецистэктомия показана также при хроническом калькулёзном или осложненном холецистите. Если хронический холецистит имеет некалькулёзный и неосложненный характер, проводится консервативное лечение, целью которого является прекращение воспалительного процесса, ликвидация застоя желчи и борьба с дискинезией желчных путей.
Холецистэктомия
Холецистэктомия ( удаление желчного пузыря) – это радикальное лечение холецистита. Проводится при любых осложнениях заболевания. В настоящее время предпочтительным методом холецистэктомии является выполнение операции лапароскопическим доступом. В этом случае операция проводится через небольшие надрезы под видеоконтролем.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Профилактика диареи при антибиотикотерапии
Для предупреждения диареи во время приема антибиотиков важно придерживаться нескольких рекомендаций:
- строго соблюдать дозировку и схему терапии, предписанную врачом;
- использовать пробиотики, рекомендованные специалистом;
- соблюдать диету для профилактики нарушений работы ЖКТ;
- поддерживать оптимальный питьевой режим;
- принимать средства, защищающие оболочку желудка и весь пищеварительный тракт. При наличии хронических недугов необходимо сообщить о них врачу, чтобы он подобрал индивидуальную схему защиты системы пищеварения от действия антибиотиков.
При необходимости приема антибиотиков важно учесть предыдущие реакции организма на антибактериальную терапию. Так, у некоторых пациентов антибиотик-ассоциированная диарея развивается в ответ на воздействие той или иной группы препаратов либо конкретного средства.
Симптомы ротавирусной инфекции у взрослых
Взрослые также болеют ротавирозом, но некоторые могут принять его симптомы за обычное временное расстройство пищеварения (говорят, «что-то не то съел»). Тошнота и рвота обычно не беспокоят, может быть общая слабость, снижение аппетита, повышение температуры и жидкий стул, но не длительное время. Ротавирусная инфекция у взрослых часто протекает бессимптомно. Несмотря на стертость симптомов, больной остается заразным все это время. Более легкое протекание ротавирусной инфекции у взрослых объясняется не только более сильным иммунитетом, но и большей приспособленностью желудочно-кишечного тракта к такого рода встряскам. Обычно если в семье или в коллективе есть инфицированный, то в течение 3-5 суток поочередно начинают заболевать и остальные. Предотвратить заражение от носителя инфекции возможно только в случае активной иммунной системы.
Лечение ротавирусной инфекции у детей
Препаратов, убивающих ротавирус не существует, поэтому лечение ротавирусной инфекции симптоматическое и направлено на нормализацию водно-солевого баланса, нарушенного при рвоте и поносе и на предотвращение развития вторичной бактериальной инфекции. Основной целью лечения является борьба с результатами воздействия инфекции на организм: дегидратацией, токсикозом и связанными с ними нарушениями сердечно-сосудистой и мочевыделительной систем.
При появлении симптомов желудочно-кишечного расстройства ни в коем случае не давать ребенку молоко и молочные, даже кисло-молочные продукты, в том числе кефир и творог — это отличная среда для роста бактерий.
Аппетит у ребенка снижен или отсутствует, заставлять ребенка кушать не следует, дайте ему выпить немного киселя (домашнего, сваренного из воды, крахмала и варенья), можно попоить куриным бульоном. Если ребенок не отказывается от еды, можно покормить его жидкой рисовой кашей на воде без масла (немного подсластить). Главное правило — давать еду или питье маленькими порциями с перерывом, чтобы предотвратить рвотный рефлекс. В дни с сильной рвотой или поносом нужно восполнить объем жидкости и солей, вымытых с жидким стулом и рвотными массами.
Температуру ниже 38С сбивать не следует, если больной ее переносит удовлетворительно. Сбить температуру выше 38С помогают влажные обтирания слабым водочным раствором — обтирать нужно все тело ребенка целиком, не допуская перепада температуры между участками тела, после обтирания надеть на ноги тонкие носочки. Ребенка с высокой температурой не кутать.
Лечение ротавирусной инфекции у взрослых
Особого лечения не требуется. При выраженных симптомах лечение симптоматическое. Не допускайте контакта с детьми во время заболевания ротавирозом, чтобы не заразить их.
Осложнения ротавирусной инфекции
При правильном лечении ротавирусная инфекция протекает без осложнений. Если не поить ребенка с рвотой и поносом часто, особенно это касается детей до года, возможно обезвоживание организма вплоть до летального исхода. Если не принять меры, возможно присоединение бактериальной кишечной инфекции и болезнь будет протекать еще более тяжело. Обязательно следите за температурой тела ребенка, длительное повышение температуры выше 39С ведет к отмиранию клеток, в первую очередь, клеток головного мозга.
Летальный исход наблюдается в 2-3 % случаев, в основном среди детей с ослабленным здоровьем. После выздоровления перенесенная ротавирусная инфекция не влечет никаких долговременных последствий и прогноз благоприятный.
Профилактика ротавирусной инфекции
В качестве эффективного средства против ротавируса ВОЗ рекомендует проведение профилактической вакцинации.
Для специфической профилактики ротавироза на настоящий момент существует две вакцины, прошедшие клинические испытания. Обе принимаются орально и содержат ослабленный живой вирус. Ротавирусные вакцины в настоящее время доступны только в Европе и США.
Неспецифическая профилактика заключается в соблюдении санитарно-гигиенических норм (мытьё рук, использование для питья только кипячёной воды).
Лечение рвоты и диареи
Если у ребенка было несколько приступов рвоты или диареи, необходимо восполнить запас в его организме жидкости и электролитов.
Суточная потребность в жидкости
| Вес ребенка | Суточная потребность в жидкости |
| 2 – 10 кг | 100 мл/кг |
| 10 – 20 кг | 1000 мл + 50 мл/кг на каждый кг свыше 10 кг |
| > 20 кг | 1500 мл + 20 мл/кг на каждый кг свыше 20 кг |
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Для младенцев: если вы кормите грудью, продолжайте давать ребенку грудное молоко.
В грудном молоке есть жидкость и электролиты, необходимые для предотвращения обезвоживания.
Ваш врач может также назначить ребенку раствор для пероральной регидратации (например, регидрон). Для того чтобы опять не спровоцировать рвоту, поить ребенка нужно по 1 – 2 чайные ложки каждые несколько минут.
Если вы кормите своего ребенка смесью, попробуйте перейти на ту, который не содержит лактозы, на время болезни ребенка.
Лактоза может усугубить диарею.
Для малышей и детей младшего возраста: используйте растворы для пероральной регидратации, чтобы помочь заменить
потерянную жидкость в организме. Эти растворы продаются в аптеках. Дети старше 1 года могут есть жидкие супы,
минеральную воду или сок, смешанный 50 на 50 с водой, чтобы предотвратить обезвоживание.
Вы должны избегать давать ребенку простую воду и сладкие безалкогольные напитки.
Простая вода сама по себе не содержит достаточно соли и питательных веществ, чтобы помочь с обезвоживанием.
Безалкогольные напитки, как правило, содержат много сахара и могут раздражать желудок вашего ребенка.
Почему возникает диарея после приема антибиотиков
Развитие осложнения на фоне антибактериальной терапии в виде диареи связано с уменьшением полезной микрофлоры, которая участвует в комплексе пищеварительных процессов:
- расщепление и усвоение питательных веществ из пищи;
- эвакуация содержимого желудка и кишечника;
- остаточное переваривание пищи;
- выведение токсинов и продуктов обмена;
- выделение, всасывание воды в кишечнике;
- формирование каловых масс, регуляция их выведения.
Даже при стандартной антибактериальной терапии, приводящей к незначительному дисбалансу, могут возникать побочные явления в виде нарушения работы кишечника.
Кроме того, диарее могут способствовать и сами бактериальные инфекции, которые являются основанием для приема антибиотиков. Продукты жизнедеятельности патогенных бактерий оказывают токсическое действие, а разжижение стула может быть связано с повышением температуры тела. Антибиотики борются с основным агентом и первопричиной недуга, и во многих случаях они действительно необходимы. Однако эта группа лекарств может ухудшить состояние пищеварительной системы.
Лечение головной боли, диареи и тошноты
Лечение тошноты, диареи, головной боли будет отличаться в зависимости от стадии болезни и ее возбудителя, а также от возраста пациента и других факторов. В большинстве случаев, схема включает прием различных препаратов для купирования симптомов болезни и для устранения ее причины.
- Антибиотики – первый способ лечения при бактериальных заболеваниях желудочно-кишечного тракта. Их можно принимать в форме таблеток либо инъекций. Чаще назначаются антибиотики широкого спектра, которые действуют одновременно на большое количество бактерий. После курса лечения рекомендуется принимать пробиотики для восстановления нормальной микрофлоры желудка и кишечника.
- Другие препараты – курс лечения предполагает прием симптоматических средств. Для улучшения самочувствия могут понадобиться средства, которые помогают при рвоте и тошноте. Также могут быть эффективными обезболивающие препараты, лекарства против тошноты, обволакивающие средства.
- Диета – обязательное условие при тошноте и диарее. В первый день врач может назначить голодную диету, допускается только минеральная вода. Далее добавляют легкие продукты, которые легко усваиваются. Жирные блюда и сладости, жареные и соленые продукты противопоказаны. Щадящий режим питания необходимо соблюдать не только во время болезни, но и в обычной жизни.
- Хирургическое вмешательство – необходимо только в редких случаях. Так, операция может понадобиться при болезни Крона, для удаления воспаленного участка кишечника.
Клинический институт мозга
Рейтинг: 5/5 —
1 голосов
3/4 всех поносов случаются от стресса
Диарея, как и запор — одна из наиболее частых проблем с кишечником. У кого ни разу не было, пусть бросит в меня рулоном туалетной бумаги. Причин развития поноса (а мы чаще привыкли называть это расстройство именно так) может быть множество: это и патологии системы пищеварения, и различные заболевания, и токсические отравления. Кроме того, диарея может сопутствовать стрессовым, эмоциональным и физическим перегрузкам, употреблению непривычной пищи или смене климата, приему некоторых лекарств и т.д.
Что считать диареей? Здесь, как и с запорами, действуют некие усредненные «нормы»: обычно диареей называют частый жидкий стул более двух раз в сутки в большом объеме, иногда в сопровождении острой боли в нижней части живота, озноба, высокой температуры, рвоты. А иногда понос может быть хроническим, длиться более двух недель, и тогда это, скорее всего, говорит о синдроме раздраженного кишечника.
Поэтому очень важно не просто устранять этот недуг симптоматически, а понимать, откуда он взялся, обследоваться и бороться с первопричиной. Интересно, что одни и те же психогенные факторы, ведущие к нарушению моторики ЖКТ, у одних людей способны вызвать запор, а у других — диарею
Причем «хроника» развивается на фоне длительно сохраняющегося неблагоприятного психологического фона, что, в общем-то, и логично
Интересно, что одни и те же психогенные факторы, ведущие к нарушению моторики ЖКТ, у одних людей способны вызвать запор, а у других — диарею. Причем «хроника» развивается на фоне длительно сохраняющегося неблагоприятного психологического фона, что, в общем-то, и логично.
Есть данные, что 75 процентов выявляемых расстройств в этой области имеют как раз такое происхождение и при смене обстановки на более благоприятную ситуация обычно улучшается. Если же психотравмирующая ситуация сохраняется, то получаем замкнутый круг: стресс нарушает моторику ЖКТ, а это, в свою очередь, еще больше усугубляет психоневрологические проблемы.
Что вызывает рвоту и диарею?
Рвота и диарея могут быть вызваны рядом причин. К ним относятся:
- вирусы или бактерии
- паразиты
- некоторые лекарства (например антибиотики)
- некоторые заболевания
- продукты, которые трудно переваривать (например, слишком много сладостей)
- недоваренные продукты (сырые или частично сырые) мясо или рыба.
Рвота и диарея (понос) являются общими симптомами острого гастроэнтерита.
Гастроэнтерит — это воспаление и раздражение желудка и кишечника. Самой частой причиной гастроэнтерита является ротавирусная инфекция.
Рвота и диарея могут вызвать обезвоживание. Обезвоживание происходит, когда ребенок теряет слишком много жидкости.
Признаки обезвоживания включают в себя:
- Малое количество мочи или моча темнее, чем обычно.
- Мочеиспускание реже, чем обычно (менее 6 влажных подгузников в день для детей и 8 часов и более без мочеиспускания для детей).
- Жажда.
- Раздражительность.
- Не едят так, как обычно.
- Потеря веса.
- Нет слез при плаче.
- Кожа не такая упругая и эластичная, как обычно.
- Сонливость.
- «Западают» глаза или родничок (!тревожный симптом )
2.Как вредные микробы могут попасть в пищу?
- Во время обработки мяса. В кишечнике животных, которые человек использует в пищу, находятся бактерии. Это нормально, но иногда бактерии попадают и на те части животных (мясо), которое мы едим.
- Из-за воды, которой поливают или моют фрукты и овощи. Если в этой воде есть микробы (чаще всего это микробы из навоза животных и бытовых сточных вод), они могут попасть на продукты.
- Во время приготовления пищи. Если предметы, на которых есть микробы, контактируют с продуктами питания, микробы могут попасть на них. Например, если вы используете одну и ту же разделочную доску для нарезки овощей и сырого мяса, микробы могут попасть на овощи. То де самое происходит, если плохо вымыть руки после нарезки мяса.
Методы обследования
Своевременная диагностика – это первый шаг к успешному лечению заболеваний, которые сопровождаются тошнотой, диареей, головной болью. На первом этапе нужно дифференцировать инфекционные болезни, изолировать пациента в стационаре по необходимости. Далее назначаются дополнительные методики, благодаря которым можно определить точную причину плохого самочувствия. К ним относятся:
- бактериальный посев биологического материала для точного определения возбудителей инфекционных болезней;
- УЗИ желудка и кишечника – основной метод обнаружения воспалительных процессов в этих органах;
- эндоскопическое обследование слизистой оболочки желудочно-кишечного тракта;
- КТ, МРТ головного мозга – назначаются при подозрении на различные нарушения работы центральной нервной системы.
В Клиническом Институте Мозга схема диагностики подбирается индивидуально. Она будет включать только те методики, которые необходимы для понимания общей картины болезни.