Геморрой и рак прямой кишки: отличия и общие симптомы
Содержание:
- Методы диагностики
- Как проявляются симптомы рака кишечника у женщин и мужчин
- Методы диагностики
- Методики лечения
- Чем отличается рак от геморроя
- Симптомы колоректального рака
- Часто задаваемые вопросы
- Какие методы диагностики помогают выявить метастазы при раке прямой кишки?
- Рак прямой кишки IV стадии с метастазами: что это означает?
- Какие методы используются для предупреждения и ранней диагностики рака? Пальцевое ректальное исследование.
- Лечение и прогноз
- Диагностика рака кишечника
- Стадии рака толстой кишки
- Какими симптомами проявляется рак прямой кишки с метастазами?
- Симптомы опухолей забрюшинного пространства (в малом тазу)
- Общие сведения об опухолях забрюшинного пространства (в малом тазу)
- Признаки рака толстого кишечника
Методы диагностики
Во время первичного приема врач осматривает горло, выявляет увеличение миндалины, оценивает ее внешний вид. Доктор проводит осмотр носовой полости, наружного уха, пальпацию (ощупывание) лимфатических узлов на шее. Если по результатам осмотра возникает подозрение на злокачественную опухоль, то выполняют биопсию. В миндалину вводят тонкую иглу, соединенную со шприцем, и путем потягивания за поршень получают клетки из новообразования. Эта процедура называется пункционной аспирационной биопсией. Полученный материал отправляют в лабораторию для исследования под микроскопом на наличие злокачественных клеток.
После того как злокачественный характер новообразования подтвержден по результатам биопсии, проводят обследование, чтобы оценить степень распространения рака в организме, уточнить стадию и правильно спланировать лечение.
Методы диагностики, которые может включать обследование:
- Компьютерная томография, магнитно-резонансная томография.
- Ортопантомография — особый вид рентгенографии костей черепа, когда на снимке они как бы «разворачиваются» в одну плоскость. Это исследование часто проводят стоматологи. При раке миндалин оно помогает разобраться, вторглась ли злокачественная опухоль в кость верхней или нижней челюсти.
- ПЭТ/КТ-сканирование — «золотой стандарт» в поиске метастатических очагов. Пациенту вводят безопасный радиофармпрепарат, который накапливается в раковых очагах. Затем выполняют снимки с помощью специального аппарата (ПЭТ-сканера). Благодаря радиофармпрепарату, все опухолевые очаги на снимках хорошо контрастируются. Чтобы точнее оценить локализацию новообразований, изображения, полученные с помощью ПЭТ-сканирования, накладывают на КТ-снимки.
Выполняют анализ на вирусы папилломы человека
Это важно, так как от ВПЧ-статуса может зависеть тактика лечения. Сам вирус после заражения до конца жизни остается в организме
Избавиться от него не получится, эффективных противовирусных препаратов для лечения этой инфекции не существует.
Как проявляются симптомы рака кишечника у женщин и мужчин
При таком заболевании, как рак кишечника, симптомы у женщин и мужчин мало чем отличаются.
Симптомы рака кишечника у женщин зависят от локализации первичной опухоли и метастазов. При прогрессировании заболевания, злокачественная опухоль у женщин может прорастать в матку, влагалище, анальный канал. Зависимо от того, на какой стадии рак кишечника, симптомы у женщин могут включать дискомфорт, неприятные ощущения во время полового акта, боли внизу живота, нарушения менструального цикла. При образовании ректовагианльных свищей, во влагалище могут обнаруживаться каловые массы.
Симптомы рака кишечника у мужчин соответствуют общим симптомам рака кишечника и включают диспепсические проявления, расстройства стула, болевой синдром, признаки интоксикации.
Симптомы рака толстого кишечника у мужчин также зависят от локализации и стадии патологического процесса. При прогрессировании рака злокачественная опухоль может сдавливать, или прорастать в простату, или мочевой пузырь. Поэтому часто симптомы рака кишечника у мужчин напоминают симптомы простатита и цистита.
Методы диагностики
Обычно обследование начинают с рентгенографии грудной клетки. Если во время нее выявлены патологические изменения, проводят компьютерную томографию. Может быть назначена МРТ, ПЭТ-КТ. Во время позитронно-эмиссионной томографии в организм пациента вводят безопасный радиофармпрепарат, который накапливается в опухолевых очагах и делает их заметными на снимках, выполненных с помощью специальной аппаратуры.
Для более детального изучения опухоли и подтверждения или исключения ее злокачественного характера выполняют следующие исследования:
- Цитологический анализ мокроты. Ее изучают на предмет наличия раковых клеток.
- Различные виды биопсии — процедуры, во время которой врач получает образец опухолевой ткани и отправляет в лабораторию на гистологическое исследование. Это помогает разобраться, относится ли опухоль к аденокарциномам или другому гистологическому типу. Биопсию можно провести во время следующих диагностических манипуляций:
- Бронхоскопии — эндоскопического исследования бронхов.
- Медиастиноскопии — процедуры, во время которой эндоскоп вводят в средостение, комплекс тканей, расположенных между легкими. Во время нее можно провести биопсию лимфатических узлов и других анатомических структур.
- Аспирационная тонкоигольная биопсия. В легкое под контролем компьютерной томографии вводят иглу и вытягивают через нее с помощью вакуума опухолевую ткань.
- Видео-ассистированная торакоскопия (VATS). Малоинвазивная процедура, во время которой в грудную клетку через небольшой надрез вводят специальный инструмент — торакоскоп — с миниатюрной видеокамерой.
- Торакотомия — открытая операция на грудной клетке.
Плевральная пункция с последующим цитологическим анализом выпота.
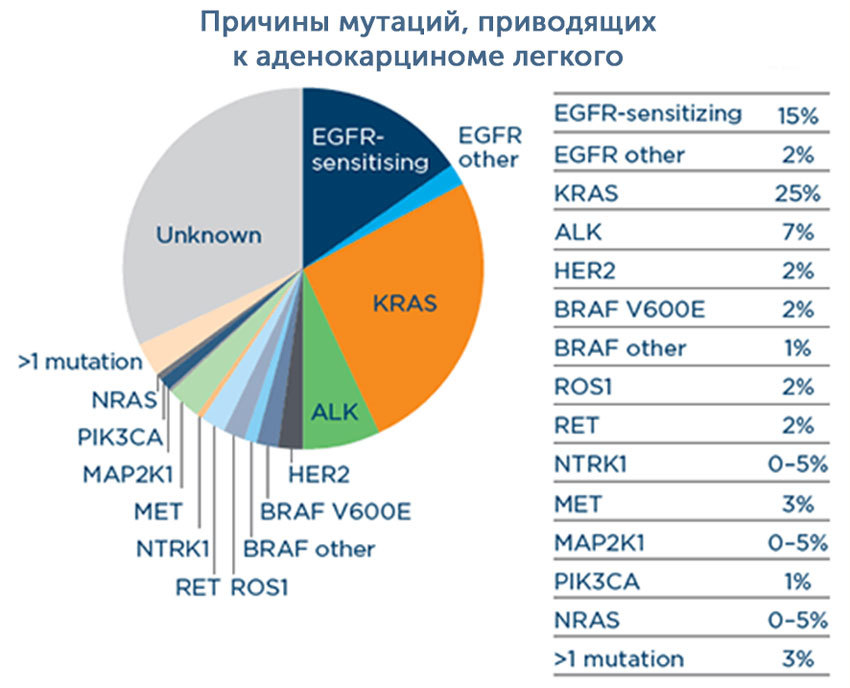
В настоящее время идентифицирован ряд мутаций, связанных с аденокарциномами легкого. Пять из них (ALK, EGFR, ROS1, BRAF, NTRK1) делают опухоль чувствительной к определенным таргетным препаратам
Поэтому важное место в диагностике занимает молекулярно-генетическое тестирование, особенно при злокачественных опухолях на поздних стадиях. Также проводят исследование на белок PD-L1, его наличие делает аденокарциному чувствительной к иммунопрепаратам
В клинике Медицина 24/7 есть возможность провести молекулярно-генетические исследования и назначить пациенту персонализированное лечение, которое будет оптимальным в его случае. В нашей клинике обследование пациентов с подозрением на рак легкого проводится на современном оборудовании от ведущих производителей.
Можно ли обнаружить аденокарциному легкого на ранней стадии, пока нет симптомов?
Для ранней диагностики рака существуют скрининговые исследования. Их проводят всем людям из группы повышенного риска. В качестве скрининга рака легких в настоящее время применяется низкодозная компьютерная томография. Она целесообразна при двух условиях:
- Человек является курильщиком на данный момент или бросил не более 15 лет назад.
- Если умножить количество лет, в течение которых он курил, на количество ежедневно выкуриваемых пачек сигарет, получится 30. Например, по одной пачке в день в течение 30 лет, или по 1,5 пачки 20 лет, или по 2 пачки 15 лет.
Исследование нужно выполнять в клинике, которая имеет опыт проведения такого скрининга.
Методики лечения
После постановки диагноза начинается лечение рака прямой кишки. Наиболее эффективным методом считается хирургическое удаление опухоли, а также тканей с метастазами. Предпочтение в современном мире отдается эндоскопическим методикам удаления опухоли (во время колоноскопии или лапароскопии). Чем раньше выявлена болезнь, тем больше шансов на успешную операцию. Цель хирургического лечения состоит в полном удалении всех пораженных тканей.
На последних стадиях операция проводится не с целью выздоровления, а для облегчения состояния пациента. Принято формировать колостому, чтобы в какой-то мере нормализовать работу кишечника.
При раке прямой кишки операция при наличии показаний совмещают хирургию и консервативное лечение (химиотерапию, лучевую терапию), пациента наблюдает и хирург, и онколог, и химиотерапевт. Разные виды опухолей показывают разную чувствительность к химическим препаратам, поэтому средство для химиотерапии подбирается в индивидуальном порядке. Курс продолжается до улучшения состояния или до получения доказательств неэффективности.
Чем отличается рак от геморроя
Существует ряд отличий рака прямой кишки от геморроя. Среди них можно отметить:
- Раковые заболевания встречаются чаще у людей старше пятидесяти лет, в то время как геморрой может появиться в более молодом возрасте.
- При раке прожилки крови обнаруживаются в кале при дефекации, при геморрое же кровотечение может открыться без травмирования, самостоятельно.
- При раке анемия носит более тяжелый характер, а снижение показателей эритроцитов и гемоглобина не соответствует кровопотере.
- При раке прямой кишки с калом выделяется большое количество слизи.
- Кровотечение при раке прямой кишки отмечается в начале акта дефекации, при геморрое – в конце.
- При геморрое страдает только качество жизни пациента, общее же его состояние остается неизменным. Появление чрезмерной слабости и утомляемости, немотивированная потеря веса может говорить о развитии злокачественного процесса.
Поставить точный диагноз и вынести окончательный вердикт о природе патологии может только врач после подробного сбора анамнеза и проведения необходимых исследований.
Симптомы колоректального рака
Клинические проявления заболевания зависят от:
- уровня локализации новообразования,
- размеров и степени обтурации просвета кишечной трубки,
- от агрессивности раковых клеток и связанной с нею скоростью развития метастазов.
Один и наиболее частых симптомов колоректального рака — боль, не относится к признакам раннего рака. Для инициации болевого синдрома необходимо существенное нарушение перистальтической функции или выход опухоли за пределы кишечника с вовлечением в раковый конгломерат богато иннервированной брюшины.
Интенсивная прогрессивно нарастающая боль характерна для кишечной непроходимости, обусловленной частичным или полным перекрытием просвета трубки. В большинстве случаев КРР боли кратковременные и не стабильны по интенсивности, часто пациенты трактуют их как желудочный дискомфорт.
Задержка продвижения каловых масс проявляется ощущениями вздутия живота, негативно влияет на аппетит и может вызывать тошноту, но чаще беспокоит отрыжка. Рвота с каловым запахом характерна для кишечной непроходимости.
Изменения стула, как правило, в виде нестабильного чередования запоров и жидкого зловонного кала, и появление слизи при дефекации чаще возникает при поражении прямой кишки и левой половины ободочной. При новообразованиях правых отделов ободочной части отмечается склонность к запорам. При локализации опухоли в прямой кишке пациенты нередко не удовлетворены результатом дефекации — нет ощущения полного опорожнения.
Симптомы интоксикации — слабость и быстрая утомляемость обусловлены застоем кишечного содержимого с усилением процессов гниения и всасывания в кровь через стенку образующихся эндотоксинов. Разрушение раком сосудов может проявиться анемией вследствие хронического кровотечения.
Симптомы колоректального рака у женщин мало отличаются от мужских, но женщины внимательнее прислушиваются к голосу своего организма и много реже доводят себя до непроходимости.
В большинстве случаев симптоматика КРР настолько разнопланова и нестабильна, что не позволяет обнаружить процесс в ранней стадии, ярко манифестирует болезнь далеко не в начальной стадии.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Часто задаваемые вопросы
Как я могу попасть на консультацию к онкологу?В какое время принимают онкологи?В какие часы проводится обследование и лечение?На каком языке проходит консультация?В LISOD лечат детей?Можно, я буду не один/одна на консультации?Как подготовиться к первой консультации?Что нужно знать при обращении в LISOD?Существует ли возможность консультации без пациента, только по документам?Сколько врачей будут наблюдать меня?Как подготовиться к проведению исследований?Существуют ли программы для профилактики возникновения рака?Оформляете ли вы приглашение на консультацию для граждан других стран?В LISOD проводят все виды лечения?
Какие методы диагностики помогают выявить метастазы при раке прямой кишки?
Первичную опухоль в прямой кишке обнаруживают с помощью эндоскопических исследований: колоноскопии, ректороманоскопии. Диагноз подтверждают по результатам биопсии.
После того как диагностирован рак прямой кишки, врач назначает обследование, которое помогает проверить, проросла ли опухоль в соседние ткани, поражены ли регионарные лимфатические узлы, есть ли отдаленные метастазы. Прибегают к следующим исследованиям и лабораторным анализам:
- Биохимический анализ крови для оценки функции печени, уровня кальция.
- Компьютерная томография, МРТ.
- УЗИ органов брюшной полости. Прибегают к трансректальному ультразвуковому исследованию (ТРУЗИ). Во время него используют специальный датчик, который вводят в прямую кишку. ТРУЗИ помогает разобраться, проросла ли опухоль через стенку прямой кишки, распространяется ли в соседние органы и лимфоузлы.
- Рентгенография грудной клетки для визуализации вторичных очагов в легких.
- Позитронно-эмиссионная томография (ПЭТ) — исследование, во время которого в организм вводят безопасное соединение с радиоактивной меткой. Раковые клетки активно его поглощают, и это делает их видимыми на специальных снимках. ПЭТ помогает находить мелкие метастазы по всему телу.
- Ангиография — рентгенологическое исследование, во время которого в сосуд вводят контрастный раствор, и он становится виден на снимках. Ангиографию используют при метастазах в печени, она помогает правильно спланировать лечение.
Рак прямой кишки IV стадии с метастазами: что это означает?
При IV стадии рака прямой кишки первичная опухоль может иметь любые размеры. Не имеет значения, прорастает ли она в соседние органы, распространяются ли раковые клетки в регионарные (ближайшие к первичному очагу) лимфатические узлы. Главный критерий — наличие отдаленных метастазов.
В зависимости от местоположения и количества вторичных очагов, выделяют три подстадии:
- IVA: обнаружен один метастаз в каком-либо органе или лимфоузлах. При этом не поражена брюшина — пленка из соединительной ткани, выстилающая брюшную полость.
- IVB: обнаружены два метастаза в разных органах или лимфатических узлах. При этом брюшина не поражена раковыми клетками.
- IVC: поражена брюшина. Такое состояние называется канцероматозом брюшины, оно сильно ухудшает прогноз.
Какие методы используются для предупреждения и ранней диагностики рака? Пальцевое ректальное исследование.
Пальцевое ректальное исследование — основной и самый простой диагностический метод в арсенале колопроктолога, не требующий применения специальной аппаратуры. В процессе выполнения данной манипуляции специалист исследует прямую кишку путем введения указательного пальца внутрь кишки. При проведении пальцевого ректального исследования можно определить наличие внутри- и внекишечных образований на высоте до 10 см от края заднего прохода, оценить характер образования (доброкачественный или злокачественный), вовлечение в опухолевый процесс соседних органов и тканей. При наличии внутрипросветных образований пациентам обязательно выполняется биопсия (берется кусочек) с целью определения гистологической структуры и постановки точного диагноза.
Лечение и прогноз
Для лечения применяют хирургический метод, химиотерапию, лучевую терапию. В большинстве случаев принято сочетать несколько методик для достижения большего эффекта. При любом размере опухоли полноценное лечение рака ободочной кишки невозможно без операции, которая проводится эндоскопическим способом – небольшая опухоль может быть удалена во время колоноскопии, опухоль большего размера – во время лапароскопии путем резекции кишки. По показаниям проводится комбинированное лечение с помощью химиотерапии и лучевой терапии (для снижения риска рецидива заболевания, для борьбы с метастазированием опухоли).
Подробно о резекции кишки вы можете прочитать в статье нашего хирурга, кандидата медицинских наук Гордеева Сергея Александровича.
Прогноз зависит от стадии, размеров опухоли, здоровья пациента, наличия метастазов. Современные методики обеспечивают практически стопроцентное излечение на 1 и 2 стадии.
Очень важно пройти диагностику вовремя. Это можно сделать в клинике ЦЭЛТ, где работают признанные специалисты
Опытные медики поставят точный диагноз и назначат эффективное лечение. Никаких очередей и волнений, клиника ЦЭЛТ предлагает высокий уровень медицинской помощи.
- Опухоли желудка, органов забрюшинного пространства, почек, надпочечников, мягких тканей
- Кишечная непроходимость
Диагностика рака кишечника
Выбор метода диагностики остается за врачом. Наиболее часто применяется колоноскопия с биопсией, анализ на скрытую кровь. Патоморфологическое исследование фрагментов ткани является обязательным для постановки диагноза полипа или рака прямой и толстой кишки. Без патоморфологического исследования невозможно отличить доброкачественную опухоль (аденому) от злокачественной (карциномы). Колоссальное значение имеет качество патоморфологического исследования, ошибка при выполнении которого стоит больному жизни. В мониторинге заболевания с высокой эффективностью используется онкомаркер РЭА (раково-эмбриональный антиген). В LISOD для диагностики колоректального рака применяют наиболее информативный метод исследования ПЭТ-КТ в следующих случаях:
- определение стадии заболевания у пациентов с единичными метастазами, например в печении или легких;
- при необходимости принять решение о возможности хирургического вмешательства;
- при подозрении на рецидив болезни.
Почему необходим скрининг колоректального рака? Несмотря на развитие современных медицинских технологий, результаты лечения больных раком кишечника еще далеки от стопроцентных. И связано это, прежде всего, с поздней диагностикой заболевания. Симптомы колоректального рака развиваются уже тогда, когда опухоль достигла больших размеров. Опухоль малых размеров, локализованная только лишь в слизистой оболочке, без отдаленных метастазов, когда результат лечения заведомо хороший, к сожалению, встречается редко, потому что ничем себя не проявляет. Этот факт, а также хорошо известные предраковые состояния (аденоматозные полипы), подтолкнули ведущих ученых мира к разработке профилактических мер. Программы предупреждения с успехом работают в развитых странах Европы, в США, в Израиле. В течение последних лет накоплено достаточно доказательств того, что заболеваемость и смертность от колоректального рака может быть существенно уменьшена за счет полноценного скрининга. С целью скрининга КРР применяют: анализ кала на скрытую кровь, ирригоскопия, ректосигмоскопия, колоноскопия (КС). Ведущие мировые эксперты на основании результатов проведенных исследований определили колоноскопию как самый эффективный метод скрининга колоректального рака, который позволяет проводить не только диагностику с биопсией, но и ликвидацрию предраковых состояний (удаление аденоматозных полипов). Хорошо известно, что удаление аденоматозных полипов с последующим наблюдением существенно сокращает число больных колоректальным раком. Есть доказательства того, что при отрицательном результате скрининговой колоноскопии риск развития рака кишечника уменьшается на 74%.У людей, перенесших эндоскопическую полипэктомию последующие 5 лет наблюдается снижение риска на 73%. В Украине в настоящий момент нет государственной программы скрининга КРР, поэтому LISOD предлагает пациентам пройти индивидуальный скрининг колоректального рака
Важно: процедура абсолютно безболезненна, проводится под «малой» анестезией (пациент пребывает в коротком медикаментозном сне)
Стадии рака толстой кишки
Выделяют 4 стадии рака толстой кишки:
- 1 стадия – опухоль находится только в пределах слизистой оболочки кишечника. На этой стадии симптомы рака кишечника чаще отсутствуют.
- 2 стадия – раковая опухоль проникает в мышечный слой. Могут начаться проблемы с работой пищеварительного тракта: запоры, поносы, вздутие живота, тошнота, метеоризм, выделения из заднего прохода (кровянистые, слизисто-гнойные). Могут присутствовать симптомы общей интоксикации организма (потеря аппетита, веса, небольшое повышение температуры тела, слабость).
- 3 стадия – опухоль находится в мышечном слое, но не выходит за пределы, или же уже могут быть выявлены метастазы злокачественной опухоли. Симптомы рака кишечника, которые могут появиться на 2-ой стадии, здесь уже активно выражаются. К ним может добавиться боль в животе – вплоть до довольно сильной, чувство тяжести и нарушения кишечной проходимости. Общая интоксикация нарастает.
4 стадия – опухоль выходит за пределы мышечного слоя и метастазы активно распространяются по другим органам тела. Все симптомы усугубляются, боли в животе и кровь в стуле присутствуют всегда. Отмечаются боли в других органах, в костях и суставах, нарушения мочеиспускания и других жизненно важных функций.
Какими симптомами проявляется рак прямой кишки с метастазами?
Симптомы есть далеко не всегда. Они определяются размерами первичной опухоли и вторичных очагов, их локализацией:
- Костные метастазы: боли в костях, патологические переломы (возникают от небольшого усилия). При биохимическом анализе в крови обнаруживается повышенный уровень кальция.
- Метастазы в легких: одышка, упорный кашель, повышенная утомляемость, боль в грудной клетке, мокрота с примесью крови.
- Метастазы в печени: боли в животе, увеличение размеров живота (из-за увеличения печени, асцита — скопления жидкости), отеки, желтуха, нарушение пищеварения, повышенная утомляемость.
- Метастазы в лимфатических узлах брюшной полости: увеличение живота, расстройство пищеварения, потеря аппетита.
- Метастазы в головном и спинном мозге: головные боли, боли в шее, спине, пояснице, снижение памяти, расстройство речи, сознания, ухудшение зрения, двоение в глазах, судороги.
Симптомы опухолей забрюшинного пространства (в малом тазу)
Различные симптомы возникают при появлении и развитии рака слепой кишки и его расположении в ректосигмоидальной части. Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота.
Ранние симптомы рака слепой кишки: отсутствие аппетита, снижение массы тела, пищеварительное расстройство. При существенном снижении веса можно говорить о прогрессивном развитии злокачественного образования.
Забрюшинная опухоль сигмовидной кишки характеризуется появлением непроходимости кишечника. У большинства пациентов отмечается изменение консистенции кала, в нем могут наблюдаться сгустки крови и слизи.
Общие сведения об опухолях забрюшинного пространства (в малом тазу)
Большинство онкологических опухолей малого таза имеют локальную форму возникновения и развития, то есть появляются в определенных органах, расположенных в малом тазу. К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
Забрюшинная опухоль встречается у людей любого возраста, но, как правило, такие заболевания встречаются у людей в возрасте от 40 до 60 лет. При этом у мужчин забрюшинная опухоль диагностируется реже, чем у женщин.
Самыми сложными в лечении являются опухоли, поражающие несколько органов. Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Признаки рака толстого кишечника
Онкологический лозунг за границей «подозрение – ключ к распознаванию» приобретает особое значение. К начальным симптомам рака толстой кишки относятся нарушения в общем состоянии больных:
- слабость,
- чувство недомогания,
- снижение работоспособности,
- ухудшение аппетита,
- потеря веса.
Нередки и такие признаки онкологии толстого кишечника, как чувство тяжести и распирания в животе через 3-4 часа после еды, отрыжка, тошнота, урчание в животе, вздутие живота, изменение периодичности дефекации, склонность к запорам. Боли в животе – один из частых ранних признаков злокачественных опухолей толстого кишечника. При поражениях правой половины кишечника боли в качестве симптома встречаются в 3 раза чаще, чем при левосторонних. Болевые проявления рака толстого кишечника вызываются воспалением, сопровождающим опухолевое поражение кишки, и реакцией брюшины, которая справа в связи с анатомическими особенностями сравнительно скоро вовлекается в опухолевый процесс.
Повышение температуры из-за воспалительного процесса в близлежащих лимфатических узлах – нередкий спутник болей и настораживающий симптом рака толстой кишки. Патологические примеси в стуле (кровь, слизь) не являются патогномоничными признаками опухолей толстого кишечника, но всегда требуют исключения данной патологии. При опухолях толстой кишки, в отличие от кровотечений из геморроидальных узлов, кровь смешана с калом или ее появление предшествует акту дефекации. Выделение алой крови типично для рака анального канала и прямой кишки. Темная кровь более характерна для левой половины ободочной кишки.
При раке правой половины обычно наблюдается скрытое кровотечение. Хроническая кровопотеря при опухолях проксимальных отделов ободочной кишки приводит к развитию анемии с бледностью кожных покровов и слабостью. В ряде случаев первым симптомом новообразования в толстом кишечнике является обнаружение самими больными или врачом опухолевидного уплотнения в брюшной полости, что является весьма ярким показателем скрытого течения заболевания у значительного числа пациентов. При раке дистальных отделов ободочной и прямой кишки в качестве особых признаков отмечаются чувство неполного опорожнения или ложные позывы на дефекацию, являющиеся одним из проявлений нарушения кишечной проходимости.





