Заболевания поджелудочной железы: особенности болезней органа брюшной полости
Содержание:
Возможные осложнения
- Синдром системного воспалительного ответа и полиорганная недостаточность развивается на фоне массивного выхода панкреатических ферментов в кровь, интоксикации и поражения внутренних органов. Это основная причина летального исхода в ранней стадии острого панкреатита.
- Псевдокиста поджелудочной железы — скопление сока поджелудочной железы, ограниченное стенками близлежащих органов. Сопровождается риском разрыва стенок и кровотечением, а также инфицированием.
- Абсцесс и флегмона — очаги гнойного воспаления в брюшной полости.
- Кровотечение в брюшную полость или в желудочно-кишечный тракт происходит из-за повреждения стенок сосудов соком поджелудочной железы или при гнойных процессах.
- Перитонит, в том числе гнойный, — воспаление брюшины без присоединения инфекции или с таковым.
- Сепсис, септический шок и полиорганная недостаточность — распространение инфекции с кровотоком во все органы и ткани с нарушением их функции.
- Свищи — патологические ходы из поджелудочной железы, например, в двенадцатиперстную кишку. Закрываются с течением времени самостоятельно, либо же может требоваться оперативное лечение.
Список использованной литературы
- 2019 WSES guidelines for the management of severe acute pancreatitis. A. Leppäniemi, M. Tolonen, A. Tarasconi, H. Segovia-Lohse, E. Gamberini, A. W. Kirkpatrick, C. G. Ball, N. Parry, M. Sartelli, D. Wolbrink, H. van Goor, G. Baiocchi, L. Ansaloni, W. Biffl, F. Coccolini, S. Di Saverio, Y. Kluger, E. Moore and F. Catena. World Journal of Emergency Surgery (2019) 14:27.
- American College of Gastroenterology Guideline: Management of Acute Pancreatitis. S. Tenner, J. Baillie, J. DeWitt, S. S. Vege. American Journal of Gastroenterology: [September 2013 — Volume 108 — Issue 9. — P. 1400–1415.
- Клиническая хирургия: национальное руководство: в 3 т. / под ред. В. С. Савельева, А. И. Кириенко. – М. : ГЭОТАР-Медиа, 2009. – Т. II – С. 196 – 228.
- Клинические рекомендации: острый панкреатит. ID: KP326, год утверждения 2015 (Министерство здравоохранения Российской Федерации).
Лечение перитонита
Если у вас обнаружили перитонит, скорее всего, вас направят в больницу, чтобы врачи могли следить за состоянием вашего здоровья.
Это связано с риском появления опасных осложнений перитонита, таких как заражение крови.
Первым этапом лечения перитонита будут уколы антибиотиков или прием противогрибковых препаратов. Обычно курс лечения длится 10–14 дней. Если перитонит был вызван перитонеальным диализом, антибиотики могут вводиться прямо в брюшную полость. Исследования показывают, что это более эффективно, чем вводить антибиотики внутривенно.
Вам потребуется проводить диализ другим способом, например, с помощью (когда кровь проходит через специальный фильтрующий аппарат), пока перитонит не будет вылечен. Для снятия боли назначают обезболивающие препараты.
У многих людей при перитоните возникают проблемы с перевариванием и усваиванием пищи, поэтому может потребоваться кормление через трубку. Она вводится в желудок либо через нос (назогастральный зонд), либо хирургическим путем, через переднюю стенку живота. Если эти варианты нельзя использовать, питательные вещества могут подаваться вам прямо в вену (парентеральное питание).
Если в результате инфекции были повреждены внутренние органы, , может потребоваться их удаление хирургическим путем. В некоторых случаях в брюшной полости возникают абсцессы (наполненные гноем полости), из которых необходимо откачивать гной, проколов их иглой. Операция проводится с помощью УЗИ, которое помогает направить иглу к абсцессу. Как правило, процедура проводится под местным обезболиванием, поэтому вы не должны чувствовать боли.
Классификация сиаладенита
По характеру клинического протекания специалисты выделяют острые и хронические сиаладениты. Острые сиаладениты разделяются по генезу инфекционного агента:
- Вирусные сиаладениты;
- Бактериальные сиаладениты.
К вирусам, способным вызвать сиаладенит, относятся:
- Вирус Коксаки;
- Вирус Эпштейна-Барр;
- Гриппозный вирус;
- Цитомегаловирусы;
- Вирус эпидемического паротита;
- Парамиксовирусы;
- Аденовирусы;
- Вирус простого герпеса.
Вирус простого герпеса — одна из причин возникновения сиаладенита
Среди бактерий, вызывающих появление сиаладениты, находятся колибактерии, отдельные виды анаэробных бактерий, стрептококки и стафилококки. Согласно статистическим данным, в 50% всех случаев болезней больших и малых слюнных желез специалисты диагностируют сиаладенит. Риск развития данного недуга особенно высок у детей и пожилых людей старше 50 лет.
По механизму появления сиаладениты подразделяются следующим образом:
- Обструктивный сиаладенит;
- Гематогенный сиаладенит;
- Послеоперационный сиаладенит;
- Контактный сиаладенит;
- Лимфогенный сиаладенит;
- Постинфекционный сиаладенит.
По локализации воспалительного процесса в рамках одной слюнной железы хронические сиаладениты подразделяются следующим образом:
- Сиалодохит. Подразумевает поражение выводящих протоков слюнных желез;
- Интерстициальный сиаладенит. Подразумевает воспаление стромы слюнной железы;
- Паренхиматозный сиаладенит. Подразумевает поражение паренхимы слюнной железы.
ВАЖНО: С целью предотвращения появления воспалений слюнных желез следует предпринять меры для укрепления иммунной системы, своевременного устранения хронических очагов стоматологических инфекций, правильной и постоянной гигиены ротовой полости
Клиническая картина сиаладенита
Во многих случаях воспаление способно вовлекать в патологический процесс околоушные железы, что объясняется спецификой анатомического строения человека. В более редких случаях специалисты отмечают сиаладенит «малых», подчелюстных и подъязычных слюнных желез.
Симптоматика острого сиаладенита
При остром сиаладените пораженная слюнная железа может увеличиваться в размерах с заметным уплотнением собственной консистенции. Клиническая картина такова:
- Локальная припухлость окружающих железу мягких тканей;
- Заложенность ушей (может отсутствовать);
- Сниженная секреция слюны. Реже случается усиление слюноотделения;
- Среднеинтенсивные боли, которые усиливаются при глотании, жевании, повороте головы;
- Гиперемия слизистой оболочки около устья выводящего протока слюнной железы;
- Неоднородная слюна с примесью гнойного содержимого.
Болезненность нередко сопровождается «отдачей» в висок или ухо, в отдельных случаях пациент теряет способность к открытию рта. Острый сиаладенит способен дополняться лихорадочным состоянием и ухудшением общего состояния человека. Если при серозном воспалительном процессе в момент пальпации специалист выявляет инфильтрат слюнной железы, то, если гной уже начал расплавлять стенку уплотнения, отмечается движение жидкости (флюктуация).
Особым признаком поражения выводящих протоков железы – хронического сиалодохита – считается ретенция (задержка) слюноотделения в период обострения недуга. Проявляется выделением слизистого содержимого и болезненными коликами в области слюнной железы.
Сиаладенит в острой стадии
Симптоматика хронического сиаладенита
При хроническом сиаладените отмечается перемежение периодов обострения и ремиссии (улучшения самочувствия пациента). В случае обострений специалист обнаруживает припухлость в области пораженной железы. Пациенты могут жаловаться на слабовыраженную болезненность в процессе жевания или ощупывания железы, а также на неприятный привкус и сухость во рту.
ИНСТРУКЦИЯ по медицинскому применению препарата ГАСТРОГУТТАЛ®
Регистрационный номер: Р N003532/01
Торговое название препарата: Гастрогуттал
Лекарственная форма: капли для приема внутрь
Состав на 100 мл:
|
Валерианы настойка |
— 40 мл |
|
Полыни настойка |
— 30 мл |
|
Мяты перечной настойка |
— 20 мл |
|
Красавки настойка |
— 10 мл |
ОписаниеПрозрачная жидкость красновато-коричневого цвета с характерным запахом.
Фармакотерапевтическая группа
Спазмолитическое средство растительного происхождения.
Код АТХ: A03ED
Фармакологическое действие
Комбинированный препарат растительного происхождения. Оказывает спазмолитическое, а также умеренное седативное действие.
Фармакокинетика
Данные отсутствуют.
Показания к применению
В качестве спазмолитического средства при заболеваниях органов желудочно-кишечного тракта, сопровождающихся спазмами гладкой мускулатуры, в том числе: гипо- и анацидный гастрит, хронический колит, хронический холецистит, дискинезия желчевыводящих путей.
Противопоказания
Повышенная чувствительность к компонентам препарата; глаукома, гиперацидный гастрит, язвенная болезнь желудка и двенадцатиперстной кишки в период обострения; детский возраст до 18 лет.
С осторожностью
Алкоголизм, черепно-мозговая травма, заболевания головного мозга, заболевания печени.
Применение при беременности и в период лактации
Применение при беременности и в период грудного вскармливания возможно, если ожидаемая польза для матери превышает потенциальный риск для плода и ребенка. Необходимо проконсультироваться с врачом!
Способ применения и дозы
Внутрь. Взрослым назначают по 20-30 капель на прием, при необходимости до 3-х раз в день.
Побочное действие
Возможны аллергические реакции. При длительном применении возможно появление сухости кожи и слизистой оболочки полости рта, расширение зрачков, изжога, гастралгия, диарея, сонливость, снижение работоспособности.
Передозировка
При передозировке возможно усиление таких побочных эффектов, как сухость кожи и слизистой оболочки полости рта, расширение зрачков, изжога, гастралгия, диарея, сонливость, снижение работоспособности. Лечение: симптоматическое.
Взаимодействие с другими лекарственными средствами
Усиливает действие снотворных, седативных и спазмолитических лекарственных средств.
Особые указания
В составе препарата содержится не менее 60% этилового спирта. В разовой дозе препарата (30 капель) содержится 0,34 г абсолютного этилового спирта, в максимальной суточной дозе (90 капель) содержится 1,01г абсолютного этилового спирта
В период лечения необходимо соблюдать осторожность при вождении автотранспорта и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций
Форма выпуска
Капли для приема внутрь.
По 25 мл и 40 мл во флаконах оранжевого стекла или по 15 мл и 25 мл
во флаконах-капельницах оранжевого стекла.
Каждый флакон или флакон-капельницу вместе с инструкцией по применению
помещают в пачку картонную.
Условия хранения
Хранить в защищенном от света месте при температуре от 15 до 25°С.
Хранить в недоступном для детей месте.
Срок годности 2 года.
Не применять по истечении срока годности.
Условия отпуска из аптек Без рецепта.
Производитель/Организация, принимающая претензии от потребителей:
ЗАО «Московская фармацевтическая фабрика», Россия
125239, Москва, Фармацевтический проезд, 1
тел.: +7 (495) 956-05-71, факс: +7 (495) 459-41-12
Что вызывает желтуху?
В головке поджелудочной железы есть отверстие, где открывается общий желчный проток. Через него желчь, вырабатываемая в печени, попадает в кишечник. Во время опухолевого процесса это отверстие закрывается, желчь блокируется, попадает в кровоток и вызывает желтуху.
После наступления желтухи операция обычно бесполезна.
Поэтому чтобы защитить себя от патологий поджелудочной железы, нужно вести здоровый образ жизни
Тем, у кого уже было то или иное заболевание поджелудочной железы, чтобы предотвратить повторное ухудшение патологии, необходимо обратить внимание на правильное питание и скорректировать образ жизни
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в 12-перстную кишку в «недозревшем» виде. В 12-перстной кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в 12-перстную кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Принципы питания во время болезни
Одним из частых желудочно-кишечных проявлений COVID-19 является снижение аппетита. Человек отказывается от еды, в результате не обеспечивается необходимое поступление белка. Между тем белок крайне необходим для оптимального функционирования иммунной системы. Не менее важную роль играют в этом также витамины и минералы. Поэтому есть в любом случае надо, чтобы восполнить нутритивные потери, которые увеличиваются в период болезни.
Елена Адаменко:
— При гастроинтестинальной симптоматике COVID-19 инфекции и, в частности, при диарее, нежелательно делать перерывы между приемами пищи более 4 часов. Оптимально частое (до 6 раз в день) питание дробными порциями. При этом рекомендуется обычная сбалансированная и разнообразная пища. При соблюдении этих принципов нет необходимости дополнительно принимать витаминные комплексы. Хотя американские эксперты советуют для профилактики и лечения COVID-19 инфекции в домашних условиях дополнительный прием витаминов D, С и препаратов цинка.
В рационе во время болезни, отмечает эксперт, обязательно должна присутствовать белковая пища (мясо, рыба, яйца, зерновые), продукты, содержащие Омега-3 жирные кислоты, витамин D. Есть исследования, которые показали, что снижение уровня витамина D в организме способствует более тяжелому течению COVID-19. Тут стоит напомнить, что белорусы склонны к дефициту витамина D. В профилактических целях его можно принимать в дозах, не превышающих предельно допустимые; в лечебных – только после лабораторного подтверждения низкого уровня витамина в организме.
Что касается Омега-3 жирных кислот, то на основании проведенных исследований можно предположить, что они способны подавлять вирусную активность.
ВОЗ предлагает следующий алгоритм по питанию на фоне инфекционной диареи:
- диета, соответствующая возрасту, вне зависимости от жидкости, используемой при регидратации;
- частый прием малых количеств пищи в течение дня (6 раз в день);
- разнообразная пища, богатая энергией и микронутриентами (зерновые, яйца, мясо, фрукты и овощи);
- повышение энергетического восполнения, насколько переносимо, после эпизода диареи;
- новорожденные требуют более частого кормления грудью или из бутылочки – в специальных формулах или расчетах длительности нет необходимости;
- дети должны иметь один дополнительный прием пищи после исчезновения диареи для восстановления нормального роста;
- избегать консервированных фруктовых соков – они гиперсмолярны и могут усилить диарею.
Симптоматика заболевания
В начале формирования камней присутствует симптоматика панкреатита. О наличии камней говорят следующие признаки:
- опоясывающая живот и отдающая в спину либо под лопатку жгучая боль, возникающая после приема алкоголя или употребления очень жирной пищи;
- тошнота, рвота желчью;
- эпизодически – присутствие большого объема жира в каловых массах.
По мере прогрессирования заболевания ухудшается секреторная и ферментативная функция железы, появляется некроз ее тканей. При пальпации эпигастрия больной ощущает сильную боль, у него присутствует слюнотечение. При попадании камня в общий проток возможно развитие желтухи. У большинства пациентов на этом этапе обнаруживается сахарный диабет.
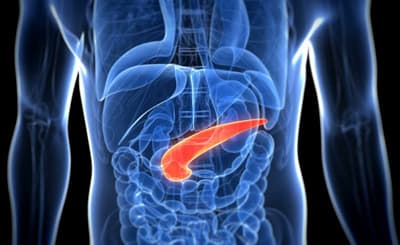
Какую роль в организме выполняет поджелудочная железа
Поджелудочная железа выполняет важную функцию в организме человека: она участвует в пищеварении. Несомненно, переваривание пищи имеет большое значение для существования живого организма.
Строение поджелудочной железы
Как известно, в организме постоянно происходят разрушительные или восстановительные процессы. Это требует строительных материалов, которые люди принимают в форме пищи. Но пища должна быть надлежащим образом обработана и подана в организм в виде конечных продуктов, необходимых для жизни. В этом процессе львиная доля специальных веществ, необходимых для пищеварения, поступает из поджелудочной железы. Если поджелудочная железа повреждена, пищеварительный процесс не будет работать должным образом.
Ведущие врачи
-
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Дунайский пр., 47
-
Михайлов Алексей Геннадьевич
Хирург, онколог, маммолог, эндокринный хирург
пр. Ударников, 19, ул. Маршала Захарова, 20
-
Масленников Дмитрий Юрьевич
Хирург, проктолог, маммолог
ул. Маршала Захарова, 20
-
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
-
Карапетян Завен Суренович
Колопроктолог, хирург
ул. Маршала Захарова, 20
-
Крикунов Дмитрий Юрьевич
Хирург
Дунайский пр., 47
-
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47
-
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19
-
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47
-
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19, ул. Маршала Захарова, 20
Посмотреть всех
-
Винцковский Станислав Геннадьевич
Дунайский пр., 47
-
Огородников Виталий Викторович
Выборгское шоссе, 17-1
-
Горбачев Виктор Николаевич
Дунайский пр., 47
-
Петрушина Марина Борисовна
пр. Ударников, 19
-
Арамян Давид Суренович
Дунайский пр., 47
-
Устинов Павел Николаевич
Дунайский пр., 47
-
Ардашов Павел Сергеевич
пр. Ударников, 19
-
Волков Антон Максимович
пр. Ударников, 19
-
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
-
Измайлов Руслан Расимович
ул. Маршала Захарова, 20
-
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
-
Салимов Вахоб Валиевич
Дунайский пр., 47
-
Синягина (Назарова) Мария Андреевна
ул. Маршала Захарова, 20
-
Слабкова Елена Николаевна
Выборгское шоссе, 17-1
Характерные признаки заболеваний поджелудочной железы:
- сильные боли в животе (в зависимости от места воспаления она может в подложечной области, или слева или справа в подреберье; при сильном воспалении боль может отдавать в спину, в левую лопатку, за грудину; при развитии рака поджелудочной железы боль может принимать постоянный характер);
- рвота, которая не всегда приносит облегчение и сильно обезвоживает организм;
- вздутие кишечника, склонность к диарее (кал может быть темным, с блеском и зловонным запахом);
- сухость во рту, постоянная жажда, общая слабость, снижение массы тела;
- в некоторых случаях (острый панкреатит, обострение хронического панкреатита, абсцесс поджелудочной железы) может отмечаться повышение температуры тела.
К каждому из возможных заболеваний поджелудочной железы должно быть самое серьезное отношение с обязательным обследованием и грамотным лечением
Принципиальную важность имеет сочетание различных лабораторных и инструментальных методов диагностики заболевания, что позволяет установить точный диагноз и подобрать лечение
Предлагаем Вам более подробно ознакомиться со следующей информацией:
| Лечение заболеваний поджелудочной железы в Германии | Лечение рака поджелудочной железы в Израиле | Лечение язвы желудка в Германии актуально для 10% россиян |
Компания «МедЭкспресс» предлагает широкий спектр услуг по организации лечения за рубежом:
- оформление документов, выбор подходящей клиники для лечения в Германии, Израиле, Чехии, Южной Корее и других странах с последующим вылетом, трансфером, размещением, сопровождением;
- предоставление консультации «Второе медицинское мнение» от докторов заграничных медицинских центров;
- организацию online консультации врача;
- расшифровку МРТ, КТ, ПЭТ-КТ и прочих исследований иностранными специалистами;
- транспортировку пациентов посредством санавиации, реанимобилей и многое другое.
Звоните по телефону +7 (863) 29-888-08.
СМОТРИТЕ ЕЩЁ КЛИНИКИ
Все клиники
Команда врачей медицинского центра в Праге более трёх лет решает невероятно сложные проблемы…
Узнайте больше
Наличие персонала мирового класса и новейшего оборудования, вместе с идеальными условиями для…
Узнайте больше
Пациенты относят Mayo Clinic к числу тех клиник, в которых надежду обретают даже безнадёжные…
Узнайте больше
Уважаемые клиенты, компания «МедЭкспресс» качественно, конфиденциально и быстро поможет для каждого из Вас и Ваших близких организовать диагностику, лечение и реабилитацию в клиниках:
| Австрии | Англии | Венгрии | Германии | Греции | Израиля | Индии |
| Испании | Италии | Китая | Польши | Сингапура | Словакии | Словении |
| США | Турции | Финляндии | Франции | Чехии | Швейцарии | Южной Кореи |
| Японии |
Для консультации со специалистами www.medical-express.ru, среди которых врач, кандидат медицинских наук, по вопросам лечения за рубежом заполните заявку прямо сейчас либо позвоните нам по телефону:
+7 (863) 29-888-08
(круглосуточно).
Если у Вас есть что добавить по теме, или Вы можете поделиться своим опытом, расскажите об этом в .
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Важно знать
В Израиле клиника Ихилов входит в первую тройку по величине среди медучреждений страны. Особенно стоит отметить достижения онкологов клиники, возглавляет которых Офер Меримский. Они спасают жизни больных на разных стадиях и при различных локализациях опухолей. Например, в Израиле лечение метастаз в печени предполагает проведение химиотерапии с применением ультрасовременных препаратов по индивидуально разработанным программам. Врачи персонально подходят к проблеме каждого больного. Подробности уточняйте в компании «МедЭкспресс».
Осложнения при перитоните
При перитоните инфекция может попасть в кровь и распространиться по всему организму, что называется сепсисом. Тяжелый сепсис нередко сопровождается инфицированием нескольких органов и резким падением кровяного давления, что нарушает кровоснабжение жизненно важных органов.
Обычно симптомы сепсиса появляются внезапно. Они включают в себя:
- высокая температура (выше 38ºC);
- озноб;
- учащенное сердцебиение;
- учащенное дыхание.
Лечение сепсиса заключается во внутривенном введении жидкости и антибиотиков. Если вовремя не начать лечение сепсиса, он может вызвать септический шок.
Патогенез заболевания
Воспалительные явления в ПЖ постепенно приводят к дегенеративным изменениям ее структуры, склерозу тканей и облитерации протоковой системы. Этот процесс обычно протекает волнообразно. Обострение сменяется ремиссией, вместо железистой ткани, которая вырабатывает ферменты, появляется соединительная. Постепенно ферментов становится недостаточно, в первую очередь снижается, экзокринная функция ПЖ (выработка ферментов пищеварения), а затем эндокринная функция (снижение выработки инсулина).
Симптомы панкреатической ферментативной недостаточности появляются при поражении нормальной ткани ПЖ на 90%.
Триада симптомов хронического панкреатита
- кальцификация поджелудочной железы;
- сахарный диабет;
- стеаторея характерны для далеко зашедшей стадии заболевания. Стеаторея появляется, когда продукция липазы поджелудочной железой падает ниже 16% ее нормального уровня.
Нарушение обработки и всасывания пищевых веществ при хроническом панкреатите приводит к плохому усвоению белков, жиров и витаминов. В результате могут развиться истощение, астения, нарушения метаболизма костной ткани, свертывающей системы крови.
Хронический панкреатит
Причины возникновения хронического панкреатита
- ЖКБ (желчнокаменная болезнь).
- Злоупотребление алкоголем и жирной пищей.
- Вирусные инфекции.
- Воспалительные процессы поджелудочной железы.
- Интоксикация.
- Стресс.
Симптомы хронического панкреатита
- Боль в эпигастральной области и левом предреберье.
- Понос, диспепсические явления.
- Светлый цвет и жирный вид кала.
- Потеря аппетита, потеря веса.
- Дискомфорт при употреблении острой, жирной пищи.
Диагностика хронического панкреатита
- Биохимическое исследование крови и мочи.
- Рентгенография поджелудочной железы.
- УЗИ поджелудочной железы, печени и желчных путей.
- Фиброгастродуоденоскопия.
Лечение хронического панкреатита
- Коррекция пищевого режима, дробное питание.
- Купирование болевого синдрома.
- Профилактика рецидивов.
- Дезинтоксикация.
Причины перитонита
Перитонит возникает при заражении брюшины бактериями или грибками. Брюшина — это тонкий слой ткани внутри брюшной полости.
Вторичный перитонит — самый частый вариант воспаления брюшины. Причиной вторичного перитонита является распространение инфекции с какого-либо органа брюшной полости или другой части тела. Частые причины вторичного перитонита:
- (разрыв стенки желудка);
- ;
- острый панкреатит (воспаление поджелудочной железы);
- тяжелая травма брюшины, например, ножевое или пулевое ранение;
- заболевания пищеварительной системы, такие как болезнь Крона или дивертикулит.
И болезнь Крона, и дивертикулит могут вызывать воспаление толстого кишечника. Если воспаление особенно тяжелое, стенка толстого кишечника повреждается, и его содержимое, богатое бактериями, попадает в брюшную полость, что вызывает развитие инфекции.
Реже перитонит возникает в результате прямого заражения брюшины — первичный (спонтанный) перитонит. Обычно первичный перитонит связан со скоплением инфицированной жидкости в брюшной полости при циррозе печени или перитонеальным диализом при почечной недостаточности.
Повреждения печени могут вызвать ее рубцевание — так называемый цирроз. Наиболее распространенные причины цирроза — злоупотребление алкоголем, гепатит C или жировой гепатоз (ожирение печени).
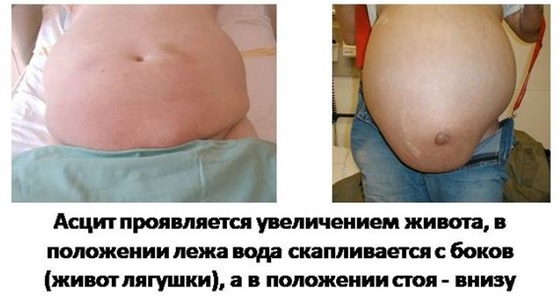
Цирроз может вызвать скопление жидкости в брюшной полости (асцит). Эта жидкость особенно подвержена заражению и представляет собой благоприятную среду для роста и размножения бактерий и грибков. Такое скопление жидкости возникает у половины людей с циррозом, обычно спустя много лет после того, как им был поставлен диагноз. Примерно у 20% людей с асцитом, вызванным циррозом, происходит заболевание перитонитом.
У людей с почечной недостаточностью, проходящих процедуру брюшинного диализа, повышен риск заболевания перитонитом. Диализ — это способ очистки крови от ненужных продуктов обмена веществ. Диализ заменяет больным работу почек.