Плоская стопа: можно ли исправить плоскостопие у ребёнка?
Содержание:
Лечение и профилактика плоскостопия в остеопатии.
Специалист остеопатии видит в плоскостопии проявление общего дисбаланса в организме взрослых и детей. Можно сколько угодно лечить патологии стоп и ног, но упускать из виду глубинное нарушение.
Врач, даже истинный специалист ортопедии, обычно лечит то, что беспокоит, независимо от причины
Если болит спина, будет уделять внимание спине, редко задумываясь о связи с плоскостопием и ногами
Остеопат подходит к диагностике и лечению стоп комплексно. Он учитывает взаимосвязь всех органов и систем, соединяя воедино их части, устанавливая причинно-следственные связи между симптомами и истинными причинами состояния. Остеопатическое лечение при плоскостопии безопасно и эффективно как для новорожденного ребенка, так и для пациента преклонного возраста.
Важно не допустить крайней стадии и не заниматься самолечением стоп. Остеопатия уникальна тем, что за один прием врач способен поставить диагноз и начать лечить
Малыш, у которого еще нет плоскостопия, нуждается в посещении такого врача не меньше, чем взрослый с серьезным запущенным плоскостопием. А порой даже и больше, поскольку остеопатический сеанс в раннем возрасте — это лучший способ профилактики плоскостопия и других патологий опорно-двигательной структуры
Остеопатия уникальна тем, что за один прием врач способен поставить диагноз и начать лечить. Малыш, у которого еще нет плоскостопия, нуждается в посещении такого врача не меньше, чем взрослый с серьезным запущенным плоскостопием. А порой даже и больше, поскольку остеопатический сеанс в раннем возрасте — это лучший способ профилактики плоскостопия и других патологий опорно-двигательной структуры.
Что при этом происходит?
Человеческая стопа обладает уникальным свойством — она работает как амортизатор, то есть пружинит. Ни одно, даже самое высоко прыгающее и быстро бегающее животное, типа кенгуру или ягуара, не может похвастаться этой удивительной способностью. Пружинит стопа за счет конструкции свода, которую поддерживает система связок и мышц. Когда этот мышечно-связочный механизм по каким-то причинам ослабевает, развивается плоскостопие.
Уплощенная стопа болит при длительной ходьбе, а при высокой степени плоскостопия даже при стоянии на месте. Но это только малая часть проблемы.
При плоскостопии импульс от шагов, не погашенный пружинящим сводом стопы, распространяется вверх по скелету. Нагрузки (и весьма значительные) достаются суставам, позвоночнику и основанию черепа. Амортизирующую функцию берет на себя позвоночник, в результате чего он быстрее изнашивается и слабеет. Возникают всевозможные защемления нервных корешков с соответствующими симптомами.
При запущенном плоскостопии возникают деформации стопы, вырастает так называемая болезненная косточка на большом пальце. Нарушается кровообращение нижних конечностей, лодыжки отекают и болят. Появляются изменения в области коленных и тазобедренных суставов. Ноги быстро устают. Портится походка. Возникает быстрая утомляемость.
Источники
- Balasubramaniyan M., Verma S., Dhawan SR., Saxena AK. Chest wall tuberculosis in children: a mimicker of bone tumour. // BMJ Case Rep — 2021 — Vol14 — N4 — p.; PMID:33888483
- Bunch CM., Thomas AV., Stillson JE., Gillespie L., Lin KP., Speybroeck J., Kwaan HC., Fulkerson DH., Zamlut M., Khan R., Walsh MM. Thromboelastography-Guided Anticoagulant Therapy for the Double Hazard of Thrombohemorrhagic Events in COVID-19: A Report of 3 Cases. // Am J Case Rep — 2021 — Vol22 — NNULL — p.e931080; PMID:33883541
- Wang Y., Ren T., Jing J., Gao N., Zhao H., Wang J. Clinical features and prognostic factors of pediatric idiopathic sudden hearing loss from moderate to profound degree. // Am J Otolaryngol — 2021 — Vol42 — N5 — p.103027; PMID:33873049
- Rocco B., Cimadamore A., Sarchi L., Bonetti LR., Bertoni L., Azzoni P., Assumma S., Turri F., Bozzini G., Eissa A., Micali S., Bianchi G., Maiorana A., Montironi R., Pellacani G., Sighinolfi MC. Current and future perspectives of digital microscopy with fluorescence confocal microscope for prostate tissue interpretation: a narrative review. // Transl Androl Urol — 2021 — Vol10 — N3 — p.1569-1580; PMID:33850791
- Wang Q., Qian M., Yang L., Shi J., Hong Y., Han K., Li C., Lin J., Huang Z., Wu H. Audiometric Phenotypes of Noise-Induced Hearing Loss by Data-Driven Cluster Analysis and Their Relevant Characteristics. // Front Med (Lausanne) — 2021 — Vol8 — NNULL — p.662045; PMID:33842516
- Xiao Q., Li G., Bai S. . // Zhongguo Yi Liao Qi Xie Za Zhi — 2021 — Vol45 — N2 — p.231-236; PMID:33825389
- Bestari MB., Joewono IR. Screening Colonoscopy for Colon Cancer in Women during COVID-19 Pandemic. // Acta Med Indones — 2021 — Vol53 — N1 — p.132-139; PMID:33818416
- Ravanbod H., Motififard M., Aliakbari M., Zolfaghari M., Hatami S. Intraneural cavernous hemangioma: a rare case of extrafascicular left ulnar nerve tumor. // Am J Blood Res — 2021 — Vol11 — N1 — p.72-76; PMID:33796392
- Thomas L., Baczynski M., Deshpande P., Kharrat A., Joye S., Zhu F., Ibarra-Rios D., Shah PS., Mertens L., Jankov RP., Ye XY., Neary E., Ting J., Castaldo M., Levy P., Smith A., El-Khuffash AF., Giesinger RE., McNamara PJ., Weisz DE., Jain A. Multicentre prospective observational study exploring the predictive value of functional echocardiographic indices for early identification of preterm neonates at risk of developing chronic pulmonary hypertension secondary to chronic neonatal lung disease. // BMJ Open — 2021 — Vol11 — N3 — p.e044924; PMID:33789855
- Carvalho SA., Trindade IA., Duarte J., Menezes P., Patrão B., Nogueira MR., Guiomar R., Lapa T., Pinto-Gouveia J., Castilho P. Efficacy of an ACT and Compassion-Based eHealth Program for Self-Management of Chronic Pain (iACTwithPain): Study Protocol for a Randomized Controlled Trial. // Front Psychol — 2021 — Vol12 — NNULL — p.630766; PMID:33767648
Что такое плоскостопие?
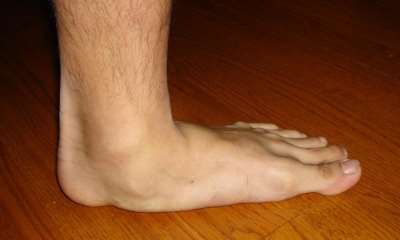
Продольное плоскостопие – одно из наиболее частых деформаций стопы. Название этой патологии указывает на те анатомические изменения, которые происходят в стопе. Плоскостопие проявляется деформацией продольного свода в виде его распластывания. При этом пятка наклоняется внутрь (поворачивается наружу), вместо того, чтобы располагаться строго вертикально. Заметным становится и выступающая внутренняя таранная, что возникает из-за изменения оси – вальгусная деформация стопы. В связи с возникшим неправильным положением заднего отдела стопы может быть подвержен патологическим изменениям и выше расположенный голеностопный сустав.
Здоровая стопа имеет два свода, которые нас несут, защищают и амортизируют толчки. Это продольный и расположенный спереди поперечный свод. Благодаря существованию этих сводов возникает типичный отпечаток стопы. Средняя, внутренняя часть стопы при нагрузке остается приподнятой. Если продольный свод стопы отсутствует и стопа касается пола всей своей поверхностью, мы говорим о продольном плоскостопии. Для того, чтобы стопа касалась пола всей своей поверхностью, она должна претерпеть изменения собственной оси. Становятся заметны отклонения голени кнаружи, внутренняя часть стопы заметно выпирает внутрь, пятка во всех случаях типично занимает Х-образную позицию по отношению к оси ноги.
Берут ли в армию с плоскостопием?
Патология не такая уж и безобидная, как может показаться на первый взгляд. Она является виновницей серьезных проблем опорно-двигательной системы. Именно поэтому вопрос, забирают ли в армию с плоскостопием, абсолютно естественный. Действительно, если у молодого парня есть такая проблема, то его могут не брать на службу. Но такое происходит не всегда.
Однозначно ответить, призывают ли в армию с плоскостопием, нельзя. Необходимо знать его вид и стадию, а затем внимательно изучить расписание болезней.
Если призывник знает о своей проблеме, то желательно заранее пройти обследование и взять заключение у врача
Тогда вероятнее, что комиссия обратит внимание на проблему
Согласно 68 статье расписания болезней, с плоскостопием присваиваются следующие категории годности:
- А – нарушения функционирования стопы отсутствуют;
- Б – незначительные нарушения;
- В – незначительные или умеренные;
- Д – значительные.
Как видно из статьи 68, могут не брать даже при незначительных отклонениях.
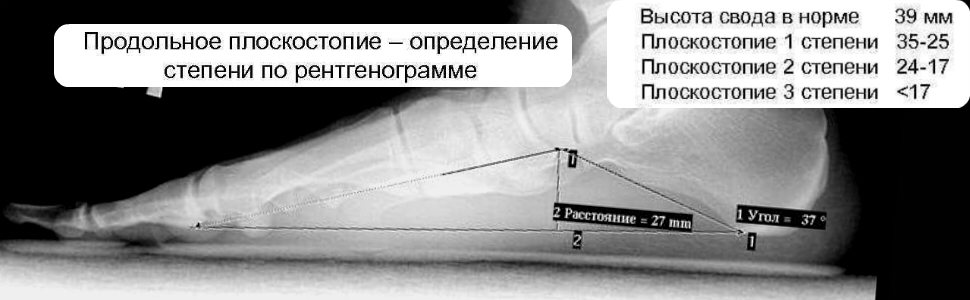
Во время присвоения категории годности для армии важна степень плоскостопия. Ее можно определить посредством рентгенологического обследования.
Также статья 68 содержит информацию о том, с каким видом плоскостопия не берут в армию. Оно имеет две разновидности в зависимости от характера изменений. При продольном виде речь идет об уплощении продольного свода. Из-за этого передняя часть стопы отклоняется наружу.
Продольное плоскостопие какой степени освобождает от армии? На 100% служить не возьмут, если болезнь 3 или 4 степени. Это самые тяжелые стадии, при которых возникают осложнения и трудности с передвижением.
Берут ли в армию с поперечным плоскостопием? При этой разновидности расширяется передний отдел стопы. Призывника не берут на службу, если у него поперечный вид 3–4 стадии с такими осложнениями:
- выраженный болевой синдром;
- контрактура пальцев;
- артроз суставов;
- экзостозы.
Почему с плоскостопием не берут в армию? Это заболевание чревато последствиями. Из-за него страдают суставы, а также позвоночник. Без коррекции будут появляться проблемы со здоровьем. В армии лечиться не удастся. Вместо ортопедической обуви, призывнику нужно будет носить армейские сапоги, которые имеют совершенно плоскую подошву. В результате этого болезнь будет только усугубляться, появится сильная боль, из-за которой молодому человеку даже ходить тяжело, а не то, чтобы выполнять армейские задания.
Если у призывника плоскостопие, военкомат все равно посещать надо. Решение о его пригодности будет приниматься призывной комиссией. Исход зависит от медицинского обследования.
Причины
- Генетическая детерминированность.
- Слабый свод стопы может не беспокоить пока человек сидит, но как только он встает на ноги, он может упасть.
- Травма
- Артрит голеностопного сустава стопы
- Разрыв заднего большеберцового сухожилия
- Беременность
- Заболевания нервной системы или мышц — такие, как детский церебральный паралич, мышечная дистрофия, или расщепление позвоночника.
- Сращение костей предплюсны может вызвать уплотнение и плоскостопие. Чаще всего диагностируется в детстве.
- Диабет
- Возрастные изменения. Многолетние нагрузки (бег, прыжки, ходьба) могут иметь негативные последствия. Одним из возможных последствий может быть плоскостопие. Сухожилие задней большеберцовой мышцы может ослабнуть после повторяющихся микронадрывов. Сухожилие задней большеберцовой мышцы является основной опорной структурой свода стопы. Сухожилие может воспалиться (тендинит) после нагрузки или даже порваться. После повреждения сухожилия свод стопы может сглаживаться.
Наличие плоскостопия в детстве не является патологией, так как формирование стопы заканчивается вместе с окончанием формирования опорно-двигательного аппарата. Другими словами, наличие плоскостопия в детстве совершенно не означает то, что плоскостопие сохранится и у взрослого человека. Люди с низким сводом или полностью без свода могут и не испытывать никаких проблем до определенного времени.
Какой врач ставит диагноз
- дети, в семье которых есть те, у кого обнаружена патология;
- недоношенные дети;
- малыши, которые при рождении имеют пяточную стопу или мышечную дистонию;
- груднички с рахитом.
Помимо этого, есть еще несколько факторов, которые увеличивают возможность появления проблемы: слабый мышечный корсет, нерациональное питание, низкая физическая нагрузка, ношение обуви без супинатора. К тому же, родители нанесут вред малышу, если будут слишком рано пытаться поставить его на ноги и научить ходить, либо же отправят на спортивные занятия, когда ребенок только-только начинает уверенно ходить и бегать.
Детские корригирующие стельки
Лечение ортопедической обувью
Ношение ортопедической обуви – обязательное условие для больных плоскостопием. Такая обувь изготавливается специально для лечения и профилактики плоскостопия. В настоящее время, ортопедическая обувь представляется в разных моделях и стилях. Вы можете выбрать любую модель на ваш вкус.Какой должна быть эта обувь:
- На низком каблуке до 4 см, но плоская подошва запрещена. Должен быть каблук. Это предоставит условия для правильно расположения суставов и мышц.
- Размер обуви обязательно соответствует размеру вашей ноги. Четко по параметрам, чтобы не шире и не уже. Иначе лечебного эффекта не будет. Ситуация может даже усугубится, и плоскостопие перерастет в следующую степень.
- Обязательная фиксация с помощью жесткого задника.
«Идеальная обувь должна быть на каблуке 3 см, с гнущейся подошвой, твердым задником, с легким подъемом и сшита из кожи, замши или нубука»
Лечение плоскостопия ортопедическими стельками
При борьбе с плоскостопием необходимо носить специальную обувь. Ортопедическая обувь правильно распределяет нагрузку на стопы и способствует выздоровлению.Специальную обувь можно заменить на ортопедические стельки при плоскостопии. Стельки учитывают строение стопы и еще несколько дополнительных факторов. Нагрузки на ноги становятся меньше.
- Стопы меньше устают.
- Суставы больше не деформируются.
- Улучшаются амортизирующие действия на стопу.
- Уменьшается нагрузка на позвоночник.
Лечение плоскостопия заключается в пассивном воздействии (ношение ортопедических стелек), а также в активном воздействии (массаж, упражнения).
О лечении взрослых
Намного сложнее вопрос до какого возраста можно исправить плоскостопие у взрослых людей? Как правило, начинают всегда с консервативной терапии в целях вернуть костям ступней нормальное физиологическое состояние. Для этого используются ортопедические стельки и обувь, а также ЛФК.
Когда лечить плоскостопие без операций поздно, ортопеды отправляют пациентов к хирургу. Хирургическое вмешательство позволяет вылечить плоскостопие в любом возрасте, а более подробно об операциях для устранения патологии мы рассказывали в одной из статей.
Не откорректировав стопы до 25-летнего возраста, боли станут постоянными и сильными. Вы не сможете пройти и 1-2 километров и вам будет трудно подобрать подходящую обувь. Примечательно, что женщины чаще страдают плоскостопием, чем мужчины, поэтому им особенно рекомендуется не тянуть с лечением.
Вам теперь известно, до скольки лет реально вылечить плоскостопие у ребенка или взрослого человека, и почему нельзя откладывать визит к ортопеду. Будьте ответственны и вам удастся избежать серьезных осложнений и неприятностей со здоровьем.
-
О центре
-
Публикации
- До какого возраста можно вылечить плоскостопие
Как определить плоскостопие у ребенка?
Как уже было указано выше, плоскостопием страдают чаще дети школьного возраста. Чтобы поставить правильный диагноз, специалист, прежде всего, собирает анамнез, то есть проводит опрос пациента. В ходе опроса бывают выявлены следующие жалобы:
- утомляемость ног;
- болезненные ощущения при беге;
- боли при ходьбе;
- боли в голени при беге;
- боли, иррадиирущие в седалищный нерв и т.д.
Как правило, все симптомы усиливаются к концу дня и могут полностью проходить после полноценного отдыха. В раннем детском возрасте заболевание может протекать бессимптомно, но своевременно выявленные патологические процессы помогут подобрать адекватную терапию и избежать дальнейшего развития плоскостопия. Вот почему важны периодические профилактические осмотры врача-ортопеда, они имеют важную роль в ранней диагностике плоскостопия.
После сбора анамнеза врач проводит визуальный осмотр стопы пациента, в ходе которого должны быть оценены:
- отношение пяточной кости к голени (вид сзади);
- состояние поперечного и продольного свода;
- состояние подошвы и т.д.
Также необходимо применение визуализирующих методов исследования, таких как рентгенография, функциональные пробы и другие методы диагностики в соответствии с рекомендациями лечащего врача.
Диагностика плоскостопия
Перечислим методы, которые применяют врачи для постановки диагноза.
Рентген — один из самых точных способов определения вида и степени плоскостопия. Проводится рентгенография обеих стоп в двух проекциях.
Плантография — методика, которая может проводиться в домашних условиях. На стопы наносится жирный крем, человек встает на лист бумаги обеими ногами, затем просматривается отпечаток стоп. Врачи вместо крема применяют люголь, обеспечивающий более точный отпечаток.
Методика Фридлянда — измерение ширины и длины стопы с помощью подометрического индекса, позволяющего определить вид и степень плоскостопия.
Почему отекает одна нога?
Нередко можно слышать жалобу на то, что в щиколотке отекает только одна нога. Причин для этого может быть несколько.
Травма.Иногда человек может получить травму голеностопного сустава и даже не обратить на это внимания (то, что мы в обиходе называем «подвернул ногу»). И только когда щиколотка в районе поврежденного начинает опухать, вспоминаем, что травма действительно была.
Повреждение сустава, в том числе артроз. При серьезном заболевании голеностопного сустава, таком как артроз, может нарушаться кровообращение, что приводит к отеку стопы и щиколотки.
Укус насекомого или аллергическая реакция. Отек одной лодыжки нередко, особенно в теплое время года, может быть связан именно с аллергической реакцией.
Инфекция. Если вы поранили ногу и не обработали рану, то возможно ее инфицирование и последующее формирование одностороннего отека.
Тромбоз. Это очень опасное состояние, и при обнаружении его признаков рекомендуем немедленно обратиться к врачу. Односторонний отек может свидетельствовать о закупорке сосуда тромбом. Самостоятельное лечение в данном случае невозможно, справиться с этим состоянием могут только специалисты. Также при тромбозе на коже может отмечаться покраснение, которое распространяется по ходу сосуда.
Варикоз.Помимо перечисленных состояний, жалобы на то, отекает правая или левая нога в щиколотке, могут быть связаны с развитием варикоза. Именно отеки являются одним из первых признаков этого заболевания. На ранних стадиях это не постоянные отеки, которые уходят после ночного сна, отдыха или некоторых физических упражнений. На поздней стадии они начинают распространяться от щиколотки выше и приобретают постоянный характер.
Лимфедема. Другое опасное для организма заболевание, при котором может отекать только одна щиколотка, — это лимфедема, нарушение оттока лимфы. Когда заболевание только начинается, лимфатические отеки мягкие. По мере прогрессирования лимфедемы отеки становятся плотными, и вы уже не можете надавить на область отека пальцем
Если вы обратили внимание на то, что характер отека меняется, обязательно обратитесь к врачу — лимфатические отеки можно убрать только при участии специалиста и при постоянном прохождении лечения.
Плоскостопие
Родители беспокоятся о плоскостопии, но … плоскостопие считается нормой в большинстве случаев у новорожденных младенцев, детей постарше, и у взрослых. Специальные обувь, вкладыши, супинаторы и упражнения не помогают увеличить свод стопы при мобильном (физиологическом) плоскостопии.
Мобильное плоскостопие — состояние при котором итмеется нестойкое снижение свода, стопа гибкая, сильная и имеет хороший объем движения в суставах.
Знаете ли вы?
У каждого пятого ребенка уплощение свода стопы остается на всю жизнь. Большинство взрослых с мобильным плоскостопием имеют сильные, безболезненные стопы.
Большинство детей имеют уплощение продольного свода стопы из-за повышенной подвижности в суставах, характерной для детского возраста. При нагрузке стоя стопы уплощаются, и кажется что они «выворачиваются» кнаружи.
Свод стопы восстанавливается, стоит ребенку сесть или привстать на носочки
Точно также как нормальные дети имеют разный рост…
… нормальные своды стоп также имеют разную высоту.
Ношение вкладышей и супинаторов при простом мобильном плоскостопии может причинять ребенку дискомфорт при ходьбе
… и является откровенно пустой тратой денег.
Доктор будет обеспокоен если плоская стопа:
жесткая болит тяжелой степени
Но еще большую обеспокоенность вызывает увеличенный свод стопы, поскольку такие стопы в далнейшем могут вызывать боли при нагрузке.
Косолапие (intoeing)
Интоинг это очень частое явление в детском водрасте, которое обычно проходит по мере взросления.
**(почитайте форум на нашем сайте — фраза косолапие звучит в каждом 2-3 вопросе, а на приеме — от кажного второго родителя)
Имеются три причины интоинга, которые доктор может определить во время осмотра:1. Искривление стопы2. Торсия(скручивание) костей голени3. Торсия бедренной кости
Искривление стопы
Искривление стопы вызывается положением плода внутри матки. Большинство позиционных искривлений стоп проходят самостоятельно, без лечения, в течении первых месяцев жизни ребенка. Хотя в некоторых случаях улучшение формы стопы может продолжаться до трехлетнего возраста.
2 мес 6мес 1 год
В редких случаях когда искривление стопы сильно выражено, медленно проходит, стопа жесткая приходится накладывать корригирующие гипсовые повязки. Специальные ботинки не приводят к улучшению в данной ситуации.
Торсия костей голени
Торсией голени называется скручивание костей голени, в данном случае кнутри, вдоль своей оси. Это вариант нормы и очень часто встречается у новорожденных и детей младшего возраста. Ортезы, специальные упражнения, брейсы или ортопедическая обувь не в состоянии исправить скручивание костей и, фактически, могут оказать вредное воздействие. У большинства детей кости «распрямляются» самоостоятельно, без всякого лечения, в первые годы жизни.
Торсия бедра
Торсия бедра — это скручивание бедренной кости, вызывающее внутреннюю ротацию (поворот) ноги и интоинг. Торсия бедра, как правило, является причиной ходьбы с повернутыми внутрь стопами у детей в возрасте 5-6 лет. У большинства детей ситуация нормализуется к 10 годам. Вкладыши в обувь, специальные ортопедические ботинки или брейсы не в состоянии уменьшить скручивание бедра и исправить походку. Зато они могут причинить ребенку дискомфорт, заставить ребенка чувствовать себя больным и нарушать его подвижность.
** (почитайте еще одну полезную статью про торсионные деформации)
Упражнения ЛФК
Рекомендовано регулярно делать упражнения лечебной физкультуры. Такая зарядка выполняет значительный эффект при лечении плоскостопия. Приемы совершенно не сложные, в основном не требуют специальных инструментов. Большинство из них запросто можно делать дома. А можно посещать специальный кабинет ЛФК.Вот упражнения к применению:
- сгибание стопы;
- круговые вращения щиколоткой;
- ходьба по неровной поверхности, вроде морской гальки;
- приседания на носочках;
- перекатывание игольчатого валика с одной стопы в другую;
- известное упражнение «ласточка»;
- перекачивание с пяток на носки.
Упражнения ЛФК занимают важное место в борьбе с плоскостопием. Это полезная зарядка для ваших ног, которая излечивает как взрослых, так и детей.«Очень много упражнений создано для того, чтобы лечить плоскостопие у людей
Но самое важное – это придерживаться графика их выполнения, не пропускать ни одного занятия. Не менее получаса в сутки вы должны тратить на занятия упражнениями для лечения плоскостопия. Десять минут через день практически ничего не дадут»
Когда начинают лечение детей?
До скольки лет можно вылечить плоскостопие, однозначно сказать нельзя, так как многое зависит от физиологии человека. Начинать терапию у детей рекомендуется, когда малыш встает на ноги. Заинтересовывайте ребенка, приучая ходить на пяточках, на носочках, на внешней или внутренней частях стопы. Малыш должен больше прыгать и бегать, так как подобная активность активизирует сухожилия и способствует формированию стоп.
Постепенно с взрослением ребенка ступни окостеневают, а к 12-15 лет процесс завершается. В связи с этим физиологическое плоскостопие у детей рекомендуется успеть излечить до 15-летнего возраста. В противном случае, лечение существенно усложнится.
Как лечить плоскостопие?
Существуют консервативные и хирургические методы лечения. В подавляющем большинстве случаев используют консервативные методы.
Как лечится плоскостопие, зависит от стадии патологии, наличия сопутствующих деформаций стопы. Обычно на 1 стадии используют массаж, гимнастику, супинаторы в обувь. На 2 стадии требуются индивидуальные стельки, лечебная физкультура, миостимуляция для укрепления мышц. На 3 стадии консервативное лечение может быть таким же, как на 2 стадии. Но иногда прибегают к хирургическому вмешательству, если без операции кардинального улучшения добиться нельзя.
Перед тем как лечить плоскостопие у взрослых, врач обязательно проводит обследование. Основные методы диагностики:
- плантография – получение отпечатков стопы с последующей расшифровкой;
- рентгенография – для визуализации костей стопы;
- подометрия – изменение характера ходьбы;
- компьютерная педобарометрия – самый точный метод, измеряющий давление во время стояния и ходьбы на разные участки стопы (позволяет идеально подобрать ортопедические стельки).
В консервативном лечении важнейшая роль принадлежит использованию ортопедических стелек или обуви. На 1 стадии плоскостопия пациенты могут покупать готовые стельки. Однако они не учитывают индивидуальной конфигурации стопы, поэтому оказывают только симптоматическое, а не корригирующее действие. Готовые стельки облегчают боль, но со временем могут ещё сильнее ослаблять мышцы. Поэтому болезнь может прогрессировать при их использовании.
Лучший вариант – это индивидуально подобранные и изготовленные на заказ стельки. Они не только уменьшают симптомы, но и способствует устранению деформации стопы.
Какова вероятностъ успеха?
Только правильное определение источника заболевания делает хирургическое лечение продольно-поперечного плоскостопия успешным, а результат вмешательства продолжительным. Возможность выполнения прежних нагрузок зависит от методики операции: например, при костных репозициях Вам придеться довольно долго ждать пока Вы сможете использовать стопу в полном объеме. Именно поэтому, врачи Геленк Клиники хорошо взвешивают все «за» и «против» каждого хирургического метода. Операция сухожилия задней большеберцовой мышцы является многообещающей, если повреждение еще не вызвало артроз голеностопных суставов. Таким образом, если деформировання область стопы еще мягкая и ортопедические стельки не принесли желаемого результата, хирургия либо реконструкция сухожилия задней большеберцовой мышцы может снова стабилизировать продольный свод стопы.
Как проходят операции в нашей клинике?
Операции при заболеваниях и деформациях стопы мы выполняем через небольшие, малотравматичные разрезы по современным европейским методикам (Weil, Chevron, SCARF, Bosch, Akin, Ludlof, Austin, Johnson, Keller и др.). В ходе оперативного вмешательства полностью устраняется отклонение костей стопы и производится фиксация их в правильном положении специальными микровинтами, совершенно не беспокоящими пациента. Фото «до» и «после» операции
Мы используем импланты лучших мировых производителей: Integra (США), Synthes (Швейцария), Sbi Autofix (США).
Благодаря малотравматичному характеру операций, надежной фиксации микровинтами и специальной обуви у пациентов отсутствует или слабо-выражен болевой синдром. Обычно боли слабые, непродолжительные, проходят на следующие сутки после операции и легко купируются обезболивающими препаратами. Поэтому большинство прооперированных пациентов могут совершенно безопасно для своего здоровья покинуть клинику на следующий день после операции. На весь послеоперационный период оформляется больничный лист.
Специальная обувь дает возможность уже на следующий день после операции самостоятельно передвигаться и весь период лечения обходиться без гипса и костылей. Специальные ботинки позволяют пациенту оставаться активным в послеоперационном периоде: выполнять нетяжелую работу, передвигаться на значительные расстояния и даже управлять автомобилем.
Практически все хирургические операции на стопе проходят в амбулаторном режиме, не требуют госпитализации в стационар; возможна местная или внутривенная анестезия.
Какой вид анестезии получает пациент во время хирургического лечения продольно-поперечного плоскостопия ?
Как правило операция продольно-поперечного плоскостопия проходит под общим наркозом. Иногда для того, чтобы избежать последствий полного наркоза, хирурги проводят вмешательство и под спинальной анестезией, являющейся разновидностью местной анестезии. Во время данной процедуры анестетик вводят в позвоночный канал поясничного отдела позвоночника. Это позволяет пациенту находится при полном сознании. Хирурги ортопедической клиники Геленк Клиник в г. Фрайбург обладают долголетним опытом проведения хирургического лечения продольно-поперечного плоскостопия как под общим так и под местным наркозом. Какой вид анестезии является наиболее подходящим в Вашем отдельном случае определяют перед самой операцией, учитывая при этом все показатели.
Какими видами спорта можно заниматься при плоскостопии?
При плоскостопии рекомендованы следующие виды спорта
- Плавание свободным стилем. Оно благотворно влияет не только на ноги, но и на позвоночный столб, мышцы спины, помогает бороться с нарушениями осанки и другими патологиями. Но при плоскостопии не стоит увлекаться плаванием кролем, так как при этом повышаются нагрузки на мышцы ног.
- Ходьба на лыжах. При этом нагрузки на ноги должны быть небольшие. Интенсивные занятия лыжным спортом противопоказаны.
- Конный спорт.Езда на лошадях способствует укреплению мышц и сухожилий спины, ног.
- Некоторые виды восточных единоборств. Айкидо, каратэ и кунг-фу не предполагают повышенную нагрузку на ноги, но помогают укрепить сухожилия и мышцы.
Кому предоставляется 3 группа инвалидности
Нетрудоспособность 3 группы инвалидности самая легкая. Она предоставляется гражданам с частично ограниченной работоспособностью и является рабочей. Она предусматривает получение минимальной ежемесячной выплаты и льгот.
Нетрудоспособность 3 группы характеризуется особым статусом, обусловленным рядом патологических нарушений в организме гражданина, частично препятствующим способности в полной мере осуществлять трудовую деятельность.
Статус инвалида присваивается как при физических дисфункциях организма, так и психических расстройствах. На основании поставленного врачебного диагноза, определяющего уровень тяжести состояния здоровья и трудовых ограничений, назначается группа недееспособности.
При оформлении нетрудоспособности, нужно понимать, что получение конкретной группы зависит от самочувствия гражданина. Следовательно, назначение любой из групп определяется исключительно после прохождения комиссии и постановки диагноза.
Назначение 3 группы нетрудоспособности определяется рядом критерий. В России, для оформления инвалидного статуса, требуется пройти медицинскую комиссию, по результатам которой присуждается обсуждаемая степень.
Претендовать на получение 3 группы нетрудоспособности, вправе граждане с наличием одного из следующих заболеваний:
- поражение внутренних органов;
- онкологические заболевания;
- нарушения функций ЦНС;
- патологии органов зрения;
- ЛОР патологии связанные с ухудшением слуха и зрения;
- нарушения опорно-двигательного аппарата;
- почечная энцефалопатия;
- болезни психического характера;
- паралич;
- кардиологические расстройства;
- сахарный диабет.
Вдобавок перечень заболеваний подпадающих под 3 группу, дополняется патологиями печени, поражениями костных тканей легкого течения. Стоит отметить, что критерии назначения 3 группы инвалидности в разных странах отличаются.
Чтобы уменьшить трудности при оформлении 3 группы, нужно обладать определенными знаниями в этой сфере. Следовательно, лицу, претендующему на получение этой степени недееспособности, причитающихся по ней льгот и пособий, требуется пройти ряд процедур.
Как оформить 3 группу инвалидности
Главная процедура для получения статуса инвалида – это осмотр лечащего врача и последующее прохождение, по врачебному направлению, медико-социальной экспертизы.
Не взирая, на мнение лечащего врача, по поводу состояния здоровья претендующего на инвалидность гражданина, окончательное решение принимается лишь после заключения медицинской комиссии.
Прежде чем оформлять 3 группу инвалидности, нужно ознакомиться с правовым регламентом этого вопроса. Инвалидность третьей группы присуждается по условиям, регламентируемым правительственным постановлением РФ, принятом в 2006 году.
В этом указе зафиксированы все критерии и заболевания, обуславливающие присвоение соответствующей инвалидной группы.
Пенсионные выплаты и льготы, для инвалидов этой группы, назначаются с соблюдением правовых норм указанных в Федеральном законе No181 о социальной защите инвалидов России. Принятие этого закона, датируется 1995 годом, и по сей день правки в него не вносились.
Согласно упомянутому закону прохождение медико-социальной экспертизы, определяющей инвалидность гражданина (статья 7-8), освидетельствование проводится в легализированных медицинских учреждениях.
Получение нетрудоспособности требует прохождения ряда процедур и соблюдения конкретных условий. Оформление статуса инвалида проходит поэтапно:
- получение гражданином направления от лечащего врача в медицинский центр;
- подготовка перечня документов для прохождения МСЭ;
- прохождение медицинской комиссии, в условиях стационара, подтверждающей либо опровергающий статус инвалидности.
Медицинский центр для прохождения комиссии подбирается лечащим врачом или самим гражданином. Главное чтобы учреждение обладало законодательными прерогативами на назначение статуса недееспособности.
Прохождение медицинской комиссии, для получения статуса инвалидности, требует предоставления от гражданина комплекса документов и справок включающих:
- справку направление на МСЭ выданную лечащим врачом;
- историю болезни в письменном варианте и справки с различных больниц подтверждающих наличие заболевания;
- паспорт и его ксерокопию;
- трудовую книжку при наличии трудового стажа;
- акт о получении трудовой травмы (если имеется).
После предоставления упомянутой документации в медицинский центр, гражданин направляется на прохождение МСЭ. Если экспертиза установит, что человеку положен статус инвалида, далее гражданину нужно отправиться в пенсионный фонд и подать заявление на оформление пенсии.
Плоскостопие 1 степени
Это самая легкая форма. Для нее характерны незначительные отклонения, например, угол впадины составляет 131–140 ˚.
Показатели рассчитываются посредством компьютерного исследования.
С плоскостопием 1 степени в армию берут, поскольку существенных нарушений не возникает. Болезнь не доставляет призывнику дискомфорта, он может выполнять все поручения. Молодого человека даже не отправят на дополнительное обследование во время прохождения медкомиссии. Избежать службы не удастся.
При плоскостопии 1 степени присваивается категория годности А. То есть он годен для службы в любых войсках.
Плоскостопие 2 степени
Если в норме угол продольного внутреннего свода должен составлять 125–130 ˚, то при 2 степени он равен 141–155 ˚. Такое изменение влияет на функционирование стопы, существуют незначительные нарушения.
Если раньше с плоскостопием 2 степени в армию не брали, то не так давно в статью 68 были внесены правки, согласно которым призывник может служить. Теперь его берут, но только в определенные роды войск.
При плоскостопии 2 степени присваивается категория годности Б. Призывник не сможет стать морским пехотинцем, десантником, пограничником, а также быть в отряде специального или особого назначения.