Лечение периостита
Содержание:
- 1.Что такое воспаление реберной костной ткани?
- Обзор
- Острые фазы воспаления надкостницы
- Симптомы альвеолита зуба
- Лечение острого периодонтита или обострения хронической формы
- Виды наращивания костной ткани
- Причины периостита
- Что такое Периостит?
- Воспаление надкостницы
- Как проходит костная пластика на верхней и нижней челюсти?
- Лечение периостита в Харькове
- Симптоматика воспалительного процесса
- Хронический одонтогенный периостит
- В каких случаях боль в депульпированном зубе опасна?
- Лечение периостита
- Методы лечения периостита
- Виды острого периостита и их клиническая картина
1.Что такое воспаление реберной костной ткани?
Воспаление костной ткани (остеомиелит) – результат инфицирования патогенной флорой костного мозга, надкостницы, губчатого или компактного вещества кости. Чаще всего данное заболевание провоцируют бактерии золотистого стафилококка, однако, при сниженном иммунитете кость также может быть поражена стрептококком, грибковой инфекцией, бактериями кишечной палочки, специфической микрофлорой.
Остеомиелит ребра – достаточно редкое заболевание. Среди всех воспалительных заболеваний костной ткани воспаление рёберной кости встречается в менее чем 1% случаев. Чаще всего остеомиелит рёбер развивается как результат травмы (перелома, проникающего ранения) или представляет собой осложнение после хирургического лечения органов грудной клетки. Если инфицирование происходит эндогенно, то, как правило, выявляется один тип патогенной флоры. При открытых ранах велика вероятность полимикробной инфекции.
Воспалительные процессы в кости приводят к разрастанию её структур, повышению плотности тканей, снижению кровотока, что в результате замедляет естественный метаболизм. Продукты распада не выводятся из тканей ребра из-за сужения просвета питающих сосудов. Как следствие наблюдается образование гнойно-некротических очагов. При этом происходит отмирание костного мозга и расплавление костного вещества ребра. В своём дальнейшем развитии инфекция охватывает также мягкие ткани и может проявляться в виде язв и участков некроза на поверхности грудной клетки.
При данном заболевании, как правило, отмечается высокая резистентность патогенной флоры к антибиотикотерапии. Наиболее благоприятный прогноз при остром течении. Если лечение направлено не только на подавление инфекции, но и способствует повышению собственного иммунитета, риск хронификации и последующих рецидивов существенно ниже.
Обзор
Флюс или дентальный абсцесс — это скопление гноя, который образуется в больном зубе и может распространяться на соседние ткани. Причина флюса — бактериальная инфекция.
Как взрослые, так и дети одинаково часто страдают от флюса. Согласно результатам исследования, которое проводили американские ученые, в среднем один из восьми человек обращается за медицинской помощью по поводу флюса каждые два года.
Основной симптом флюса: резкая пульсирующая боль в пораженном зубе. Боль обычно появляется внезапно и постепенно усиливается в течение следующих нескольких часов или дней.
Различают два типа флюса:
- периапикальный абсцесс — когда поражается внутренняя часть зуба (это наиболее распространенный тип дентального абсцесса);
- периодонтальный абсцесс — когда происходит воспаление десны и кости, удерживающей зуб.
Дентальный абсцесс обоих типов связан с заражением бактериями, которые скапливаются внутри рта. Предрасполагающими факторами развития инфекции обычно являются:
- плохая гигиена полости рта — нетщательная и нерегулярная чистка зубов и десен (узнайте, как чистить зубы и пользоваться зубной нитью);
- потребление большого количества продуктов и напитков с высоким содержанием сахара или крахмала — из-за углеводов бактерии размножаются интенсивнее.
Если вы подозреваете у себя симптомы флюса, нужно как можно быстрее записаться на прием к стоматологу.
Чтобы в ожидании приема у врача облегчить боль, вы можете принять ибупрофен или парацетамол. Эти средства можно приобрести в аптеке без рецепта.
В зависимости от причин флюса и тяжести состояния, врач может предложить различные варианты лечения. Как правило, прежде всего необходимо удалить гной, а далее возможно лечение зубных каналов, удаление пораженной части зуба или десны. Лечение обычно проводится под местным обезболиванием.
Острые фазы воспаления надкостницы
Острый периостит челюсти, в свою очередь, подразделяется на два подвида:
- серозный острый периостит;
- острый гнойный периостит.
Серозная форма воспаления челюсти считается начальной стадией развития острого гнойного воспалительного процесса. У пациента буквально за несколько дней развивается отек довольно больших размеров, появляются острые боли в челюсти при жевании и при нажатии на область расположения причинного зуба, резко повышается температура.
Степень отечности зависит от индивидуальных особенностей организма человека, кровеносной системы, состояния сосудов и т.п. Лицо становится ассиметричным, лимфоузлы воспалены и увеличены, пациент при этом ощущает резкий упадок сил, общую слабость и дискомфорт.
В данном случае показаны так называемые «консервативные» методики лечения острого периостита, которые помогают остановить воспаление челюсти на начальных этапах (физиотерапия, полоскания, прием антибиотиков, антисептиков и т.п.).
Зуб, ставший причиной разрастания инфекции, чаще всего удаляют, особенно, если он не несет никакой функциональной и эстетической нагрузки.
Стоит отметить, что серозная форма острого периостита может всего за пару дней перейти в острое гнойное. Гнойный острый периостит кости по-разному развивается у каждого пациента. Очень многое зависит от актуального состояния организма и конкретной области поражения, которая будет иметь свою специфическую симптоматику.
У некоторых пациентов течение острого периостита можно назвать стремительным. Такая картина, как правило, наблюдается у пациентов молодого и зрелого возраста. У этой группы больных воспаление часто возникает из-за сильного нервного напряжения, постоянных стрессов, перегревов организма или переохлаждений. У людей пожилого возраста заболевание имеет более спокойный и медленный характер развития.
К основным симптомам острого периостита можно также добавить следующие:
- боль в участке поражения челюсти, надкостница болит сильно и пульсирует;
- красноватый оттенок слизистой рта;
- припухлости на щеке;
- нарушения сна;
- слабость;
- очень высокая температура;
- увеличение лимфоузлов под челюстью.
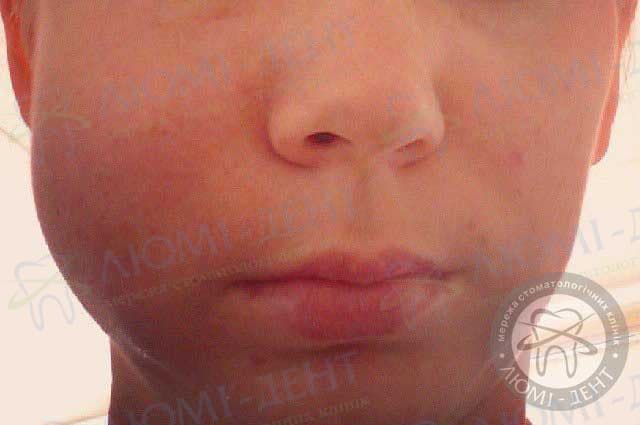
Если заболевание вызвано различными патологиями передних верхних зубов – то опухание десны чаще возникает в области верхней губы. Когда поражены верхние боковые зубы – опухают, как правило, щеки и область под глазами. На тяжелую запущенную стадию флюса челюсти сверху — может указывать отечность в районе скул и висков.
Симптомы альвеолита зуба
Болевые ощущения после единицы являются нормой. По мере заживления альвеолы они стихают и уже через несколько дней полностью проходят. Если у пациента развился альвеолит, сначала боль может стихнуть, но уже на третий‒пятый день после удаления она возвращается. Её характер интенсивен: нередко больной ощущает пульсации в поражённой лунке. По мере прогрессирования заболевания боли усиливаются до нестерпимых. Таким образом, степень его развития определяется болевой симптоматикой. С другими признаками альвеолита зуба можно ознакомиться в нашей таблице, представленной ниже:
| Стадия | Симптомы |
|---|---|
| Начальный альвеолит |
|
| Острый альвеолит |
|
| Хронический альвеолит после удаления зуба |
|
Лечение острого периодонтита или обострения хронической формы
В данном случае пациент испытывает сильную острую боль, так что ему необходима срочная медицинская помощь. Первым делом врач вскрывает зуб и удаляет пульпу, но корневые каналы остаются открытыми, чтобы гной мог спокойно оттекать. Иногда для этого приходится снимать коронку, удалять пломбу или распломбировать корневые каналы. Если десна слегка припухла, то ее нужно немного разрезать, чтобы также дать выход гною.
Обычно после таких действий боль пропадает. Дополнительно пациенту назначают прием антибиотиков и полоскания антисептиками.
Через 3-4 дня нужно будет снова прийти к врачу. Стоматолог убедится, что из каналов больше не выходит гной и положит в них специальный антисептик для окончательной очистки.
Дальнейшее лечение довольно простое – при помощи лекарств полностью устраняется воспаление, каналы тщательно очищаются и пломбируются. В случае, если это обострение хронического периодонтита, может потребоваться удаление кисты лазером или хирургическим методом, либо длительная противовоспалительная терапия и восстановление костной ткани.
Виды наращивания костной ткани
Прежде, чем определиться с тем, как будет проводиться остеопластика, необходимо пройти тщательное обследование.
На выбор метода влияют несколько параметров: высота и ширина кости пациента, ее структура, а также расположение крупных кровяных сосудов и нижнечелюстного нерва.
Аутогенная трансплантация
Аутогенная трансплантация является одним из наиболее эффективных методов, так как донорским материалом служит костная ткань самого пациента. Материал берут с зоны подбородка либо зуба мудрости и восстанавливают им атрофированную часть.
Операция проводится в два этапа, так как необходимо дополнительное вмешательство хирурга для извлечение донорского материала. Это увеличивает травматизм и процесс восстановления (до одного месяца), однако риск отторжения структур в данном методе минимален.
Ксеногенная и аллогенная трансплантация
При использовании данного метода дополнительного хирургического вмешательства не требуется. В качестве донорского материала выступает костная ткань других пациентов или кости животных (в основном коровы).
Перед пересадкой такие материалы тщательно стерилизуют и обрабатывают для улучшения совместимости. Во время процедуры выполняется всего один надрез, за счет чего процесс заживления значительно сокращается.
Аллопластическая трансплантация
Этот метод также называют направленной тканевой регенерацией кости (НТР). При данной методике для наращивания кости используются два компонента: костный материал и барьерная мембрана из ультратонкой эластичной пленки.
Мембрана изолирует слизистую оболочку и не дает ей проникнуть в полости, образовавшиеся из-за атрофии костной ткани. Также мембрана защищает от воздействия бактерий и других неблагоприятных факторов.
Процесс восстановления при аллопластической трансплантации протекает быстро, мембраны из современных материалов со временем рассасываются либо становятся каркасом, на котором образуется новая костная ткань. Так как аллопластика не сильно травмирует челюсть, поэтому в последнее время ее применяют значительно чаще.
Существенным минусом данного метода является длительная реабилитация. На формирование новой кости и приживление трансплантата нередко уходит от 4 до 6 месяцев.
Синус-лифтинг

Синус-лифтинг
В современных стоматологиях в настоящее время наиболее востребованной методикой по наращиванию костной ткани является — синус лифтинг. Эта операция производится в боковых отделах верхней челюсти, путем поднятия дна гайморовой пазухи и увеличения альвеолярного гребня.
Синус-лифтинг бывает открытого и закрытого типа.
Открытая методика применяется в тех случаях, когда необходимо нарастить большой объем костной ткани, что влечет за собой серьезное хирургическое вмешательство. Процесс заживления очень длительный и установка импланта отодвигается на несколько месяцев.
Закрытый синус-лифтинг используется, когда костная ткань пациента достигает высоты минимум 7-8 миллиметров. Эта процедура не так травматична, как открытый синус-лифтинг. Имплант устанавливается сразу после того, как нарастили кость на верхней челюсти.
Преимущества данных методов наращивания кости:
- использование ультратонких лезвий и сверл — делают данный метод менее травматичным;
- относительная быстрота выполнения операции — в зависимости от квалификации и опыта врача, длительность процедуры составляет от 30 минут, если нет осложнений, до часу, если с осложнениями;
- надежность результата — в большинстве случаев любой метод синус-лифтинга дает большой процент благоприятного прогноза.
Одним из наиболее передовых методов наращивания кости в верхней челюсти на данный момент является балонный синус-лифтинг.
Данная методика позволяет одновременно создать основу и установить имплант даже на самой тонкой кости. Все манипуляции выполняются через небольшое отверстие для установки искусственного корня. Через это отверстие в гайморову пазуху вводится специальный баллон, который наполняется жидкостью, и, увеличиваясь в объемах, аккуратно отделяет мягкие ткани от кости. Затем в образовавшуюся полость помещают костный материал и устанавливают имплант.
Причины периостита
Основной причиной появления периостита являются патологические микроорганизмы. Надкостница не может воспалиться сама по себе – в этом в большинстве случаев виноваты микробы. Если и зуб, и десна здоровы, то бактериям очень трудно добраться до периоста. А вот если некачественно были пролечены зубные каналы, около зуба присутствуют пародонтальные карманы либо на зубе обнаружен осложненный кариес, существует риск воспаления надкостницы, которое называется одонтогенным (появившемся из-за болезни зуба).
При осложненном кариесе через микроканальцы в дентине инфекция может проникнуть глубоко в зуб, и через апикальное отверстие распространиться на околокорневые ткани. При хроническом апикальном периодонтите в зубных каналах долгое время находится болезнетворная микрофлора, которая ищет выход из зуба, и постепенно добирается до надкостницы. Также периостит может быть спровоцирован патологическим ростом стафилококка – эти бактерии постоянно живут в полости рта, но их неконтролируемый рост может навредить периосту, опять же, при наличии возможности выхода бактерий к костным тканям.
Помимо больных зубов существуют и другие причины развития в надкостнице воспалительного процесса, но они провоцируют болезнь крайне редко. Среди них:
- травмирование органов полости рта;
- попадание инфекции в кровеносные сосуды;
- лимфогенное поражение;
- туберкулез;
- отдельные системные заболевания, в круг осложнений которых может входить периостит.
Позвоните нам прямо сейчас!
+38 (057) 750-69-22 +38 (067) 950-48-30 +38 (050) 957-05-83 +38 (063) 484-88-80
И мы поможем выбрать Вам хорошего стоматолога всего за несколько минут!
https://youtube.com/watch?v=P-I0hTqeCd8
Что такое Периостит?
Периостит челюсти характеризуется:
- проникновением инфекции от зуба в околозубные ткани;
- образованием и скоплением гноя под надкостницей;
- остро выраженным опуханием десен;
- отечностью лица;
- выраженной болью.
При остром гнойном периостите надкостница болит резко, боль в десне пульсирующая, увеличивается на надавливании.
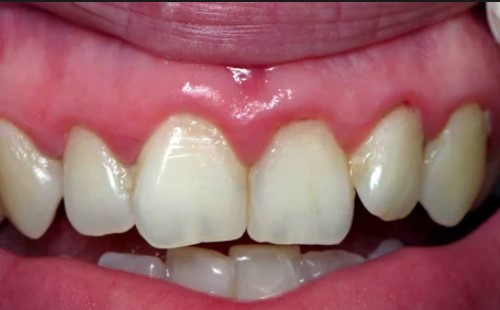
Фото — Как выглядит периостит на десне.
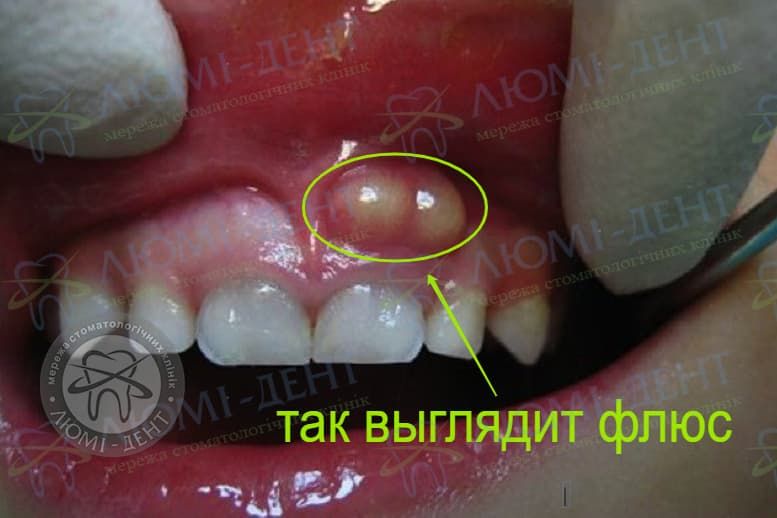
Если не приступить к лечению периостита зуба на ранних этапах, воспаление челюсти чревато развитием множественных осложнений, так как надкостница (в медицинской терминологии — периост) играет важную роль в формировании костей, и принимает активное участие в процессах кровоснабжения.
Надкостница челюсти — это плотная соединительная пленка, которая обволакивает собой кости с наружной стороны. Когда инфекция с воспалением захватывает надкостницу, высок риск распространения опасных болезнетворных бактерий по всему организму или отдельным его участкам.
Периостит, как правило, захватывает десну, переходя на нее с пораженных соседних тканей. Боль в зубах и периостит челюсти чаще всего возникает из-за наличия воспаления в зубах, вызванным определенными причинами (к примеру, пульпит, периодонтит).
Фото — двухсторонний острый гнойный периостит от зубов на нижней челюсти.

Иногда причиной развития периостита являются открытые переломы челюсти и прочие механические травмы, а также проникновение различных инфекций в организм с кровью.
С течением времени при периостите из-за скопления гнойных масс появляется сильная отечность разных участков лица (в зависимости от месторасположения очага поражения – губы, подбородок, щеки, нос, подглазничные области).
Причиной появления больших отеков является образование абсцессов зуба.
При воспалении челюсти человек чувствует:
- сильную слабость;
- поднимается высокая температура;
- усиливается боль;
- болезненность может появиться в ушах, висках, глазах;
- нарушается сон;
- пропадает аппетит.
По мере развития и прогрессирования воспаления надкостницы при остром гнойном периостите — высока вероятность образования свища на десне. Через него у гнойных масс есть возможность выходить из-под надкостницы и десны в рот.
Когда гной начинает выходить, заболевший обычно чувствует некоторое облегчение, боль в челюсти немного стихает, опухание десны становится меньше, прекращаются острые проявления периостита.
Однако это совсем не означает, что ситуация с воспалением надкостницы стабилизируется и периостит вылечивается. На данном этапе заболевания человеку стоит быть особенно бдительным, так как стихание боли в челюсти и отека может указывать на тот факт, что гнойный острый периостит перерос в еще более опасную хроническую форму.
При хроническом периостите зубы активно поражаются, спасти их удается крайне редко.
Обращаем Ваше внимание, что периостит очень опасен, и часто воспаление надкостницы становится причиной серьезных осложнений. Хронический периостит зуба заставляет многих пациентов откладывать обследование и посещение стоматолога
Воспаление очень важно остановить в самом начале, так как гной от периостита зуба будет с разной степенью интенсивности распространяться по всему организму, способствуя образованию гнойников, остеомиелита, флегмоны (острых гнойных воспалений клеток) и т.п
Хронический периостит зуба заставляет многих пациентов откладывать обследование и посещение стоматолога
Воспаление очень важно остановить в самом начале, так как гной от периостита зуба будет с разной степенью интенсивности распространяться по всему организму, способствуя образованию гнойников, остеомиелита, флегмоны (острых гнойных воспалений клеток) и т.п
Практика показывает, что хронические формы воспаления надкостницы встречаются гораздо реже, чем гнойный острый периостит челюсти. По статистике более 95% заболевших обращаются к врачу в фазе острого периостита зубов.
Воспаление надкостницы
Одонтогенный периостит является острым воспалением надкостницы альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти. Возникает заболевание из-за наличия больных зубов или несвоевременного лечения периодонтита. Однако в некоторых случаях инфекция может проникать в челюсть из других очагов воспаления. Возникая в надкостнице, воспалительный процесс быстро распространяется на другие ткани, что приводит к возникновению остеопериостита. Симптомы болезни могут быть довольно неприятными. Периостит одонтогенного происхождения сопровождается сильными болевыми ощущениями. Для снятия симптомов необходимо оперативное вмешательство.
Как проходит костная пластика на верхней и нижней челюсти?
Независимо от назначенного типа операции, существует общий алгоритм процедуры:
- Проводится контрольный осмотр проблемных участков челюсти, изучаются рентгеновские снимки и компьютерная томография.
- Рабочая область обезболивается, достаточно 2-3 уколов ультракаина или его аналогов. Иногда врач прибегает к седации, если операция будет долгой, или у пациента сильный стресс.
- Проводится лоскутный надрез или высверливается отверстие для рабочей зоны.
- Атрофированный участок заполняется трансплантационным материалом.
- Накладываются мембраны и швы.
- Через 3-4 месяца проводится финальный осмотр, и назначается дата имплантации.
https://youtube.com/watch?v=5GLk3h8QIVw
Имплантация с костной пластикой требует минимального «фундамента» под титановый стержень толщиной от 6 мм, и высотой от 8 мм. Если по каким-то причинам операция не дала должного эффекта, ее могут назначить повторно, или рассматривать варианты съемного протезирования без использования имплантов.
Процедуры для разных челюстей отличаются подходами:
- Верхняя челюсть по структуре костной ткани тонкая и рыхлая, для нее требуется гораздо больше материала, который быстро изнашивается. Из-за специфики физиологии для нее лучше подходит синус-лифтинг – он позволяет максимально укрепить ложе с минимальными потерями на длительный срок.
- Нижняя челюсть принимает меньшую часть жевательной нагрузки, поэтому для нее подойдет любой метод, кроме синус-лифтинга, так как гайморовы пазухи расположены сверху. Для наращивания в этих участках стоматологи предпочитают синтетический материал – современное сырье не вызывает аллергии и служит много лет.
Если операция проводится перед имплантацией, то в передовых клиниках пациенту предложат пройти сканирование I-CAT. Это томография нового поколения, которая за несколько секунд печатает трехмерную перспективу челюсти в высочайшем разрешении.
Снимок I-CAT
Лечение периостита в Харькове
Если Вам нужна консультация толкового стоматолога с последующим лечением воспаления надкостницы, то найти хорошего специалиста и достойное стоматологическое заведение Вам поможет информационная служба «Гид по Стоматологии».
В Харькове работает более двух тысяч учреждений стоматологического направления, но стоматология – наука тонкая, и не каждому она под силу. Из-за этого существует риск попасть к недостаточно опытному или неквалифицированному врачу, обратившись в первую попавшуюся стоматологию или доверившись яркой рекламе. А воспользовавшись информационной поддержкой нашей службы, Вы в течение нескольких минут абсолютно бесплатно получите данные о том, где в городе принимает проверенный стоматолог, и как его зовут.
Мы подбираем стоматологические заведения и врачей, исходя из Ваших проблем, пожеланий и финансовых возможностей и гарантируем достоверность предоставляемых сведений.
Симптоматика воспалительного процесса
То, как проявляет себя воспаление периоста, во многом связано с формой течения заболевания. Острый воспалительный процесс диагностируется примерно у 95 процентов пациентов, а на хронический – приходится соответственно 5 процентов клинических случаев.
Существует несколько общих симптомов, зная которые, стоматологи идентифицируют любые периоститы, не путая их с другими местными гнойно-воспалительными процессами. Воспаление надкостницы проявляется постепенно. Его первые признаки выглядят, как незначительное опухание десны, а боль возникает только при надавливании на зуб. Если в течение суток человек не обращается к стоматологу, проявления болезни становятся более явными.
Острое серозное воспаление характеризуется:
- покраснением слизистой оболочки десневой ткани;
- болезненной припухлостью на складке мягкой ткани, соединяющей щеку с десной;
- умеренной болью;
- повышением температуры до 37 °C;
- асимметрией лица из-за инфильтрирования тканей;
- увеличением лимфоузлов за ушами и под челюстью.
Острый гнойный периостит – заболевание более тяжелое, и его симптомы доставляют более значительные неудобства:
- состояние пациента ухудшается из-за интоксикации;
- температура может вырастать до 38 °C;
- опухает половина лица;
- в области отека отмечается пульсация;
- боль распространяется по ветвям тройничного нерва;
- может открыться ход для выхода гноя;
- при надавливании на опухшую складку мягкой ткани может возникнуть колебание гнойной жидкости.
Хронический одонтогенный периостит
Для острого одонтогенного периостита характерны очень сильные болезненные симптомы, которые пациент обычно не в состоянии терпеть. Однако если по каким-то причинам человек все-таки не обратился к врачу с острым воспалением, оно выходит за рамки надкостницы и превращается в хронический одонтогенный периостит, который встречается намного реже. В основном это заболевание распространено среди лиц с первичным или вторичным иммунодефицитом – у них оно может развиться даже без острой стадии. Также хроническая форма может развиться, если при лечении острой не был в полной мере обеспечен отток гноя.
Хронический одонтогенный периостит лечится так же, как и острый, разве что более длительно.
В каких случаях боль в депульпированном зубе опасна?
Клиника «ДентоСпас» рекомендует повторно обращаться к лечащему врачу, если появляются следующие симптомы:
- боль становится острой, пульсирующей, усиливается, не слабеет, может быть более выраженной по ночам;
- назначенные врачом обезболивающие препараты не действуют или снимают болезненность незначительно;
- есть чувствительность, дискомфорт при контакте с холодным;
- у пациента поднимается температура, есть другие симптомы недомогания: слабость, головная боль;
- десна сильно отекает, воспаляется;
- дискомфорт сохраняется долго или возвращается спустя некоторое время после лечения (зуб начинает болеть повторно).
Эти признаки указывают на осложнения эндодонтического лечения. У появления боли может быть несколько причин.
Повторное появление инфекции. Происходит, если при первичном лечении инфицированные ткани были удалены не полностью. Внутри коронки, под пломбой остался источник инфекции, и разрушение тканей продолжилось.
Ошибки при пломбировании. При неплотном, неполном заполнении корневых каналов оставшиеся внутри них пустоты угрожают повторным развитием инфекции. Микробы проникают в них через окружающие ткани, провоцируя воспаление. Боль появляется из-за него. Другая возможная ошибка — каналы заполняются пломбировочным материалом не на всю глубину. Чтобы исключить ее, в клинике «ДентоСпас» выполняют контрольную рентгенографию, используют апекслокатор для оценки глубины каналов. У верхушки корня после пломбирования не должно оставаться пустот — это опасно формированием гранулем и кист, разрушением твердых тканей.
Пломбировочный материал вышел за верхушку корня. Это происходит, если он выдавливается наружу через апикальное отверстие. Стоматологический цемент в этом случае отвердевает в тканях периодонта, сдавливая нервы, нарушая кровообращение. Из-за этого начинается воспаление и появляется сильная болезненность.
Перфорация стенок корня. При очистке корневых каналов стенки корня могут быть перфорированы эндодонтическим инструментом. В месте образовавшегося отверстия ткани инфицируются, воспаляются. При пломбировании перфорация опасна выходом пломбировочного материала за пределы корневого канала.
Внутри канала остается обломок инструмента. Это — редкая ошибка. Такие обломки хорошо видны на контрольных рентгеновских снимках. Если они все же остаются внутри канала, он закупоривается, что усложняет его обработку. Из-за этого у верхушки корня остаются инфицированные ткани, что провоцирует повторное воспаление.
Осложнения могут возникать не только из-за ошибок лечения:
- аллергия. Индивидуальная чувствительность к компонентам пломбировочного материала или используемым лекарствам, их непереносимость может провоцировать появление болей, отеков, дискомфорта сразу после лечения. Такие симптомы не проходят сами по себе, они постепенно усиливаются, начинается сильное воспаление;
- поражение соседнего зуба. Боль в нем может распространяться по десне, отдавать в депульпированный зуб;
- травма тройничного нерва. Возникает, если он проходит рядом с депульпированным зубом и был задет при его лечении. В этом случае боли являются простреливающими, могут сопровождаться онемением, распространяться по всей челюсти.
Лечение периостита
Определять, как лечить периостит, должен стоматолог после ознакомления с симптомами болезни и выявления причины развития воспалительного процесса. В рамках диагностики пациент обязательно делает рентгенографию проблемного участка – на снимке будет видно состояние зубных корней и периапикальной области.
Справляться с периоститом можно двумя способами – терапевтическим и хирургическим. Терапия основана на приеме обезболивающих и противовоспалительных препаратов. Этот метод эффективен лишь на первой стадии развития воспаления. Но при первых признаках проблемы люди редко сразу обращаются к стоматологу, поэтому чаще всего лечением периостита занимается стоматолог-хирург. Он проводит операцию рассечения тканей в пораженной зоне и очищает ее от экссудата, в некоторых случаях больной зуб не удается сохранить, и приходится удалять его.
Методы лечения периостита
В лечении периостита применяют терапевтические, физиотерапевтические, эндодонтические и хирургические методики
Их выбор определяется лечащим врачом на основе проведённой диагностики: визуальный и инструментальный осмотр; рентгенографические обследования – ОПТГ, КТ; принимаются во внимание и субъективные ощущения пациента, а также для установления максимально точного диагноза могут быть назначены общий клинический анализ крови, дополнительно в случае необходимости – биохимический, а также анализ мочи и другие. Выбор комплекса диагностических мер зависит от степени тяжести заболевания, от особенностей процесса его протекания, то есть всегда индивидуален
Но при этом он строго придерживается медицинских регламентов, норм и требований.
Зачастую при планировании лечения периостита перед врачом встаёт вопрос: сохранять или удалять зуб? Однокорневые зубы с хорошо проходимыми каналами обычно сохраняют. Если в районе верхушки корня обнаружен очаг деструкции кости, целесообразно проведение операции «Резекция верхушки корня» и последующее противовоспалительное лечение. Многокорневые зубы чаще всего удаляют, но, если эта процедура предполагает существенную травму, например, удаление ретинированного или дистопированного зуба проводить удаление желательно после полного устранения воспаления (7-10 дней).
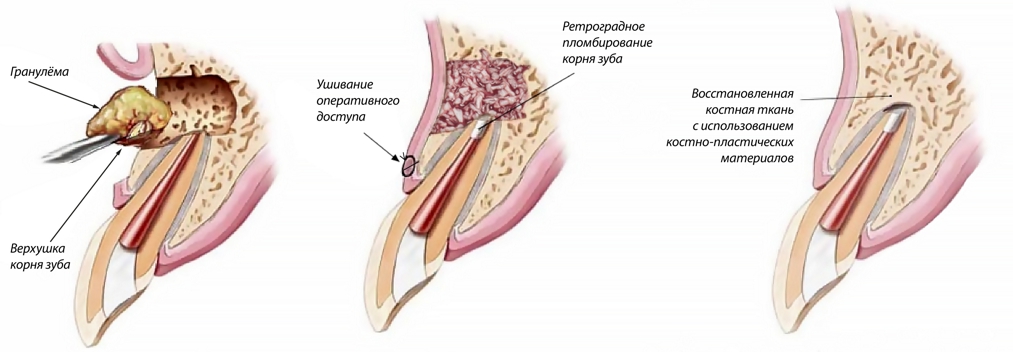
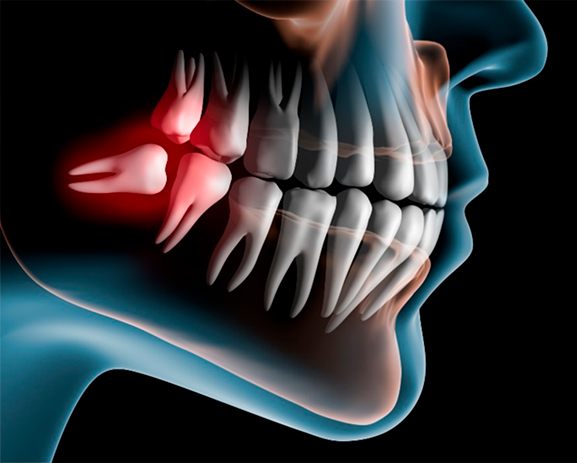 Если развитие периостита только начинается (первые часы болезни) или если заболевание приняло хроническую форму, наиболее эффективно комплексное лечение, то есть сочетание эндодонтических, медикаментозных (как правило, нестероидными противовоспалительными препаратами) и физиотерапевтических процедур.
Если развитие периостита только начинается (первые часы болезни) или если заболевание приняло хроническую форму, наиболее эффективно комплексное лечение, то есть сочетание эндодонтических, медикаментозных (как правило, нестероидными противовоспалительными препаратами) и физиотерапевтических процедур.
При лечении периостита в острой и серозной стадии всегда проводят периостотомию – надрез, чтобы снять внутреннее напряжение под надкостницей и предотвратить распространение инфекции. Далее зуб, в зависимости от его состояния, подвергается эндодонтическому либо эндодонтическо-хирургическому лечению.
Стоит отметить, что гнойный и серозный периоститы обязательно включают в себя хирургические методики лечения. В постоперационном периоде пациент должен ежедневно приходить на осмотры, перевязки, УВЧ и другие физиотерапевтические процедуры (по назначению) и строго соблюдать рекомендации врача в домашних условиях: проводить ежедневные полоскания полости рта антисептическими растворами, принимать назначенные препараты и др4.
Виды острого периостита и их клиническая картина
Специалисты выделяют следующие формы острого периостита:
- Серозный периостит. Данная форма недуга развивается в течение 1-3 дней и сопровождается отечностью мягких тканей. Периостит локализуется около пораженного зуба, размеры отека зависят от строения надкостничных сосудов. Серозная форма острого периостита часто появляется после перелома или ушиба. Воспаление длится недолго, но вызывает отложение кальциевых солей и появление новообразований кости. Помимо прочего, данная форма периостита может вызывать разрастание фиброзных тканей;
- Гнойный периостит. Основным симптомом данной формы недуга является наличие сильных пульсирующих болей, нередко распространяющихся на область уха, глаза, виска. Прикладывание тепла усиливает болезненность, холода – уменьшает. Возможно появление отечности и покраснения слизистой оболочки. Данная форма острого периостита сопровождается повышением температуры тела, симптоматика усиливается по мере накопления гнойного содержимого. Гнойная форма острого периостита может быть вызвана открытыми переломами и травмами, а также заболеваниями зубов;
- Диффузный периостит. Данная форма недуга сопровождается интенсивной зубной болью и симптомами интоксикации организма. Пациент ощущает слабость, происходит повышение температуры тела. Диффузный острый периостит нижней челюсти протекает тяжелее, чем тот, что охватывает верхнюю челюсть. Воспаление локализуется около пораженного зуба. При поражении верхнечелюстных резцов отечность распространяется на часть носа и верхнюю губу, поражение верхнечелюстных премоляров и клыков сопровождается образованием гноя в надкостнице. При поражении моляров воспаление локализуется в области щеки около скул и ушей. Поражение нижнечелюстных премоляров приводит к тому, что отечность формируется в области щеки ближе к уровню десен.