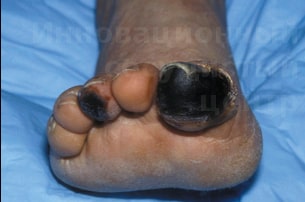
Поражение артерий нижних конечностей
Содержание:
Профилактика и лечение хромоты у собак
Лечение полностью зависит от поставленного диагноза. При переломах обычно требуется остеосинтез. Многие патологии также требуют хирургического вмешательства — резекция головки бедра при болезни Пертеса, стабилизация при разрыве ПКС и многое другое. В некоторых ситуация может потребоваться обезболивающие. Другие патологии вовсе неизлечимы, и только грамотный постоянный уход за питомцем поддерживает качество жизни. Большинство недугов требует разработки подробной программы реабилитации. Включая подготовку к операции, и постоперационное восстановление.
Профилактика хромоты заключается в полноценном сбалансированном питании, грамотном уходе и гигиене разведения, когда животные с наследственными генетическими патологиями исключаются из разведения.
Биологически неактивные несрастания
Рис. 9. Дистрофическое несрастание.
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
Рис. 10. Некротическое несрастание.Рис. 11. Дефектное несрастание.
Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
Атрофическое несрастание.
Рис. 12. Атрофическое несрастание.
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
Рис. 13. Несоответствующий выбор.Рис. 14. Неадекватное применение метода фиксации.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
Рис. 15. Рис. 16.
Признаки
Долгое время опасная болезнь не проявляет себя, процессы протекают медленно, что и приводит к запущенной стадии. Поэтому крайне внимательно ознакомьтесь со своеобразными симптомами и не относитесь к ним пренебрежительно.
- Болевые ощущения сначала только при подъемах (в гору или по лестнице), а затем и во время обычной ходьбы.
- Сухость и шелушение кожи, изменение цвета.
- Выпадение волосяного покрова.
- Образуются незаживающие ранки.

Боль может быть жгучей или пульсирующей, острой или ноющей, концентрироваться в пальцах, икрах, бедрах. Чувство дискомфорта заставляет человека хромать и делать частые остановки во время ходьбы.
Если вы испытываете подобные состояния — обязательно обратитесь к нашим врачам. Только своевременное вмешательство специалиста может предотвратить серьезные последствия.
4. Как самостоятельно диагностировать, есть варикоз или нет? Если вена видна – это варикоз?
Варикоз диагностируется либо по симптомам, т.е. по субъективным ощущениям: тянущие, сильные боли, тяжесть в ногах, отеки, дискомфорт; либо по объективным: расширенные вены, наличие одного или нескольких узлов. В любом случае не следует игнорировать такие симптомы, а лучше получить консультацию и далее наблюдать за развитием патологии. Если вены хорошо просматриваются на теле, это еще не свидетельствует о варикозном заболевании. Есть такие люди, их еще называют «географическая карта», у которых сосуды находятся очень близко к поверхности, а кожа очень тонкая. Дифференцировать варикоз можно только на ультразвуке, вернее на дуплексном сканировании. Такой диагностический метод показывает работу клапанов, поднимающих кровь по венам вверх против силы притяжения земли. И если клапан не работает, значит, вена поражена варикозной болезнью.
3. Какие виды нагрузок полезны, а какие вредны при проблемах с венами?
Любые динамические нагрузки, без перемещения тяжестей, очень полезны. К ним относятся беговая дорожка, пробежки, ходьба (особенно скандинавская), велотренажеры. Все это разгонит уже имеющийся застой в сосудах. Что касается различных тренажеров, понятно, что большая нагрузка на ноги вредна, но даже поднятие тяжестей руками напрягает брюшной пресс, и это очень сильно влияет на кровоток в нижних конечностях. Но пользу для здоровья прокачанного тела и хорошего мышечного корсета никто не отменял, поэтому желательно проконсультироваться со специалистом перед занятиями, да и заниматься лучше под тренерским контролем. Наилучшими же нагрузками для профилактики варикоза являются плавание и аквааэробика. Да и вообще, любая динамика, любые занятия спортом и физкультурой полезны! Даже при наличии проблем с венами, не нужно прекращать заниматься любимым делом, существует ведь компрессионный трикотаж. В общем, проконсультируйтесь у флеболога, нужны ли вам какие-то ограничения. Статика, статические нагрузки для вен однозначно плохи. Работа, тренировки с утяжелением возможны, но в компрессионном трикотаже.
Стадия II — субкомпенсации.
Интенсивность перемежающейся хромоты нарастает. При указанном темпе ходьбы она возникает уже после преодоления расстояния 200—250 м (Па стадия) или несколько меньше (11б стадия). Кожа стоп и голеней теряет присущую ей эластичность, становится сухой, шелушащейся, на подошвенной поверхности выявляется гиперкератоз. Замедляется рост ногтей, они утолщаются, становятся ломкими, тусклыми, приобретая матовую или бурую окраску. Нарушается и рост волос на пораженной конечности, что приводит к появлению участков облысения. Начинает развиваться атрофия подкожной жировой клетчатки и мелких мышц стопы.
Чувство жжения и его происхождение
Чувство жжения в теле и конечностях проявляется в виде покалывания, ощущения жара. Оно присутствует постоянно на протяжении дня либо имеет волнообразный характер, но, как правило, не беспокоит ночью.
Появлению данного симптома способствует поражение периферических нервов. Такое наблюдается, например, при сахарном диабете. В этом случае ощущение жжение концентрируется, прежде всего, в конечностях, присоединяются покалывание и онемение.
Ишиас – воспаление седалищного нерва, сопровождается ощущением жжения в ногах вплоть до стопы.
При рассеянном склерозе жжение объединяется с покалыванием. Распространяется такой альянс на конечности. Насторожить должно их одновременное возникновение с проблемами речи и координации.
Радикулопатия – поражение нервных корешков спинномозговых нервов. В этом случае патологическое чувство жара возникает также в руках и ногах.
Опасным является появление жжения в одной половине тела. Наряду с другими признаками, такими, как непонятная речь, головная боль, нарушение зрения, бред, галлюцинации, оно может стать признаком инсульта.
Жар в ногах нередко свидетельствует о сосудистой патологии.
К другим состояниям, способным вызвать подобное ощущение, относят:
- укусы пауков и змей;
- отравление химическими соединениями;
- авитаминоз;
- дефицит кальция;
- ожоги.
Особый дискомфорт вызывают зуд и жжение в интимной зоне у женщины (во влагалище, вульве и промежности).
Жжение во влагалище, наряду с сухостью, являются проявлениями климактерических изменений или атрофического его воспаления. Если причиной жжения стали разного рода выделения, то это говорит о кандидозе, воспалительных процессах или заболеваниях, передающихся половым путем. Умеренный зуд во влагалищной области может стать свидетельством аллергических реакций на латекс или медикаментозные средства.
Обсуждаемые симптомы в области вульвы (наружные половые органы) также проявляются на фоне половых инфекций. Другими причинами могут быть:
- вши;
- экзема и микозы;
- опухолевидные образования;
- глистные инвазии;
- болезни почек и печени.
Промежность включает в себя область вокруг половых органов и анального отверстия. Возникновение неприятных ощущений в ней говорит о наличии таких состояний:
- глистные инвазии;
- аллергия на порошок или белье;
- геморрой;
- опухоли прямой кишки;
- системные заболевания;
- половые инфекции;
- герпес, кандиды;
- неправильный гигиенический подход.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Диагностика перемежающейся хромоты
Прерывистая хромота является симптомом и по определению диагностирована пациентом, сообщающим историю боли в ногах связанных с ходьбой. Однако, поскольку другие состояния (ишиас) могут имитировать прерывистую хромоту, часто проводят тестирование для подтверждения диагноза болезни периферических артерий.
Магнитно-резонансная ангиография и дуплексная ультрасонография, по-видимому, несколько более рентабельны при диагностике заболевания периферических артерий среди людей с прерывистой хромотой, чем проекционная ангиография. Упражнение может улучшить симптомы, также помогает реваскуляризация. Оба метода вместе намного эффективнее, чем одно вмешательство. Диагностические тесты включают:
- измерения артериального давления для сравнения его в руках и ногах;
- ультразвуковое исследование Допплера на ногах;
- дуплексное допплеровское или ультразвуковое исследование конечностей для визуализации артериального кровотока;
- ЭКГ и артериографии (инъекционный краситель, который можно визуализировать в артериях).
Прогноз обычно благоприятен, потому что состояние способно улучшаться со временем. Также врачи советуют консервативную терапию. Программа ежедневной ходьбы в течение коротких периодов и прекращение боли или судорог часто помогает повысить работоспособную функцию ног, поощряя развитие коллатерального кровообращения, то есть рост новых мелких кровеносных сосудов, которые обходят область обструкции в артерии.
Необходимо бросить курить, избегать применения тепла или холода на ногах, а также слишком тесной обуви. Если консервативная терапия не в силах исправить ситуацию, после диагностики врачи предлагают коррекцию пораженной артерии. Этот вариант зависит от местоположения и степени сужения артерии, а также от основного состояния пациента.
Тестирование на предмет хромоты может включать:
- ультразвук чаще всего используется для определения местоположения и степени сужения в кровеносных сосудах;
- индекс лодыжки измеряет артериальное давление по сравнению с артериальным давлением в руке (аномальный результат – признак заболевания периферической артерии);
- сегментное кровяное давление измеряет его в разных частях ноги, чтобы обнаружить закупорку, которая вызывает снижение кровотока;
- компьютерная томография (КТ) и магнитно-резонансная ангиография (MRA) – это другие неинвазивные тесты, которые могут помочь врачу сопоставить кровоток в пострадавших районах (они рассматриваются, если врач считает, что процедура (реваскуляризация) для лечения заболевания периферической артерии может быть полезна).
Лечение
Для многих пациентов, страдающих стенозом спинномозгового канала, лечение консервативными методами может быть успешным. Но если боль вызывает потерю трудоспособности или значительно мешает вам ходить, врач может рекомендовать проведение операции на позвоночнике. Острая потеря функции кишечника или мочевого пузыря обычно считается состоянием, требующим немедленного медицинского и срочного хирургического вмешательства.
Нехирургические методы лечения
До решения вопроса о проведении операции врач может рекомендовать вам попробовать нехирургические методы лечения в течение, как минимум, трех месяцев:
- Физиотерапия. Работая с физиотерапевтом, вы сможете восстановить силу и выносливость, стабилизировать гибкость и стабильность позвоночника.
- Нестероидные противовоспалительные препараты.
- Анальгетики.
- Состояние покоя или ограниченная активность. Умеренный покой, после чего постепенное возвращение к активности, могут улучшить симптомы. Ходьба – лучшее упражнение, особенно для пациентов с нейрогенной хромотой, рекомендуется также езда на велосипеде, при этом спина находится в согнутом, а не в вытянутом положении.
- Спинной корсет. Он помогает обеспечить поддержку пациентам со слабым брюшным прессом или дегенерацией в нескольких отделах позвоночника.
Операция
Операция преследует две цели – снять давление на спинной мозг или нервы и обеспечить целостность и силу позвоночника. Этого можно достичь несколькими способами, в зависимости от причины проблемы. К самым распространенным операциям относятся:
Декомпрессионная ламинэктомия. Во время этой операции хирург удаляет всю пластинку дуги позвонка – заднюю часть кости над позвоночным каналом – в результате чего расширяется пространство для нерва и обеспечивается доступ к костным шпорам или разрушенным дискам, которые также можно удалить.
Ламинотомия. Во время этой операции удаляется лишь часть пластинки дуги позвонка, чтобы уменьшить давление или обеспечить доступ к диску или костной шпоре, которые сдавливают нерв. Риски при этой операции подобны рискам при ламинэктомии.
Стабилизация позвоночника. Эта операция может выполняться отдельно или одновременно с ламинэктомией. Она используется для постоянного соединения (сращивания) двух или более костей позвонков в позвоночнике и может быть особенно рекомендована, когда один позвонок заходит на другой. Для сращивания позвоночника необходимо взять небольшие фрагменты дополнительной кости, чтобы заполнить пространство между двумя позвонками. Эти фрагменты можно взять из вашего организма, обычно это кость таза. Также могут использоваться винты, металлические каркасы или пластины, особенно если позвоночник нестабилен или операция проводится для исправления деформации. Уже на следующий день после такой операции пациент может вставать и ходить.
Динамичная стабилизация позвоночника. Исследованиями последних лет доказано, что при начальных стадиях стеноза операцию можно ограничить имплантацией позвоночного междуостистого амортизатора (подушки), который берет на себя часть механической нагрузки и этим разгружает позвоночник, а также нормализует положение пораженного позвонка, чем устраняется стеноз. Международный центр нейрохирургии впервые в Украине внедрил такие операции в практику (DIAM).
Операция на спине может уменьшить давление в позвоночнике, но это не панацея от стеноза спинномозгового канала. У вас может возникнуть сильная боль сразу после операции, эта боль может возобновляться в определенные промежутки времени. У некоторых пациентов восстановление может занять недели или месяцы, может потребоваться длительная физиотерапия. Более того, операция не остановит дегенеративный процесс, симптомы могут вернуться, иногда через несколько лет.
Хромота при инфекции у собак
Инфекционные заболевания могут стать причиной хромоты, так как они способны поражать любую систему. Инфекция может поразить сразу несколько конечностей, характерный признак хромоты при инфекции у собак — это перемежающийся тип, когда животное как бы переставляет с одной больной на другую больную лапу, не может опираться сразу на несколько конечностей. Травмы редко приводит к повреждению больше чем двух конечностей. Поэтому если животное испытывает боль и хромоту каждой лапы — это может говорить об инфекционных патологиях, но заметить это можно и по многочисленным другим симптомам недомогания.
Также если причиной хромоты является инфекция или воспаление, то данные заболевания могут протекать с повышением температуры на пару градусов до 40-41 С.
Хромота — симптомы
На ранних стадиях хромота может вызывать ощущения в мышцах, которые могут включать
- боль
- судороги
- слабость
- усталость
- ноющую боль
- жжение
- тяжесть или ощущение «мертвого груза»
Поначалу хромота зачастую вызывает тупую, ноющую боль в нижней части икроножных мышц. Первоначальная боль или ощущение могут распространяться на бедро и ягодицы.
У людей, работа которых связана с тяжелым физическим трудом, или спортсменов, которые выполняют повторяющиеся движения, также могут развиться симптомы хромоты. Симптомы обычно возникают во время мышечных упражнений и проходят при 1-2-минутном отдыхе. В некоторых случаях симптомы сначала проявляются слабостью или усталостью во время выполнения физических упражнений, а затем прогрессируют до более болезненных симптомов. Люди, которые продолжают заниматься спортом, могут отмечать:
- онемение
- сильные мышечные судороги
- затрудненную ходьбу
- повреждение мягких тканей, вызывающее боль, болезненность и временную хромоту
- холодную или обесцвеченную кожу
- ослабленный пульс
Хромота имеет тенденцию поражать только одну ногу или одну ногу больше, чем другую. Симптомы зачастую постепенно усиливаются с годами, прогрессируя между периодами улучшения и вспышками. Хотя симптомы хромоты зачастую усиливаются с течением времени, количество или тип упражнений, которые их вызывают, остаются неизменными. Однако по мере прогрессирования хромоты симптомы обычно становятся более тяжелыми и могут появиться также во время отдыха.
Следующие факторы могут сильно повлиять на тяжесть и степень хромоты:
- основные заболевания
- характер и степень сужения или закупорки сосудов
- скорость кровотока в пораженном мышечном русле
- скорость прогрессирования заболевания
Обращайтесь к медикам
Если вы заметили у себя признаки перемежающейся хромоты – как можно скорее обращайтесь к специалистам. Зачастую нашему врачу достаточно одних лишь ваших устных описаний симптомов, чтобы поставить правильный диагноз. Для получения же развернутой картины заболевания назначаются:
- клинический забор крови (показатель свертываемости и сахара);
- контрастное исследование;
- УЗИ;
- томография.
Перечисленные методы дают возможность установить точное место закупорки сосуда и протяженность пораженного участка.
Перемежающуюся хромоту лечить нужно срочно! Другого мнения в данном вопросе быть не может, так как возникновение ее запущенной формы (гангрены) грозит вам ампутацией. И не забывайте об инфаркте и инсульте, несущих прямую угрозу жизни.
Наши врачи обладают большим опытом в борьбе с этим симптомокомплексом. После полного обследования вам сделают необходимые назначения:
- консервативные методы: лекарства, регулирующие выработку холестерина и сахара, снимающие воспалительные процессы в стенках сосудов, разжижающие кровь;
- оперативные вмешательства стентирование, шунтирование, протезирование.
Наиболее эффективный в вашем случае способ определит только узкий специалист по данному заболеванию.
А вы можете помочь доктору, следуя его рекомендациям. Только такой подход даст возможность победить болезнь.
Причины хромоты у собак
Распространенные причины хромоты у собак:
- Травмы – удары, укусы, падения и прочие механические факторы, приводящие к ушибам, переломам, разрывам мышц и связок, вывихам суставов. Травмы когтей.
- Воспалительные и дегенеративные заболевания опорно-двигательной системы.
- Патологии спинного мозга и периферических нервов, приводящие к спазмам, парезам и параличам.
- Опухолевые процессы.
- Укорочение конечности вследствие застарелых переломов, патологий суставов.
- Тромбоз крупных сосудов конечностей.
- Генетические заболевания – болезнь Легга-Кальве-Пертеса, дисплазия тазобедренного и коленного суставов.
- Обморожения, ожоги, контакт с химически активными веществами.
- Избыточный вес, слишком быстрый набор массы у щенков крупных пород.
- Заболевания внутренних органов, сопровождающиеся выраженным болевым синдромом. При болезнях печени животное может хромать на правую грудную конечность, при сердечных патологиях – на левую грудную, при болезнях почек, очень часто наблюдается скованность задних лап.
- Нарушения метаболизма – авитаминозы, алиментарный гиперпаратиреоз, недостаток кальция в рационе.
Основной признак перемежающаяся хромоты у собаки – она проявляется периодически, таким образом ее можно заметить во время движения животного. Хромота будет в зависимости от того с какой скоростью и в каком темпе передвигается животное, например, во время медленной ходьбы хромота может не проявляться, а после прыжков или резких движений, животное снова начнет испытывать боль. Чаще всего проявляется для опорных конечностей.
Висячий тип хромоты у собак характеризуется частичным выносом раненой лапы вперед или приподниманием ее, как бы поджимая лапу воздухе во время ходьбы. При этом животное не может опираться на раненую лапу, легко заметить данный вид можно при ходьбе из-за поджатой передний лапы, также можно заметить уменьшение длины шага. Данные симптомы говорят о различных тяжелых вывихах и переломах, либо острых воспалениях, когда собака совсем не может использовать свою лапу.
Смешанный тип хромотыу собак назван так из-за того, что содержит в себе «смешение» сразу двух нарушений функции конечностей, то есть и опоры, и выноса. Животное испытывать боль во время опоры на лапу, и также не может двигать конечностью, так как фаза выноса будет осложнена из-за воспаления, вывихов или других повреждений суставов.
Почему применение гипсовых повязок ошибочно?
Рис. 1. Перелом эпифиза лучевой и Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению: