Панариций
Содержание:
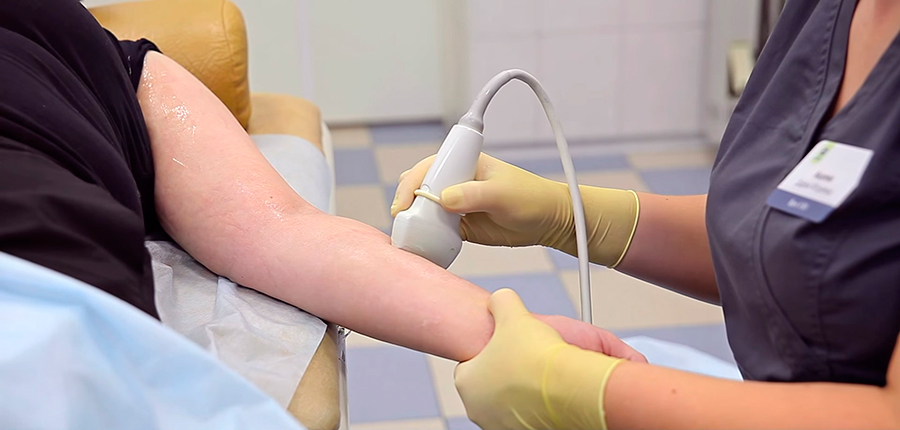
Лечение панариция в клинике GMS
Вскрытие панариция в GMS Hospital проводится по технологии «хирургия одного дня» в условиях амбулаторной операционной или хирургической перевязочной. Наши хирурги выполнят операцию непосредственно в день обращения, используя классический и современный подход. Применение современных многофункциональных хирургических установок и инструментов, обуславливает следующие преимущества:
- удаление панариция происходит с минимальным повреждением здоровых тканей пальца;
- одновременно с удалением нарыва производится стерилизация раны, что исключает вероятность повторного нагноения;
- комбинация современных инструментов и медикаментов последнего поколения позволяет минимизировать болевой синдром.
Если вы обнаружили у себя признаки острого панариция, запишитесь на консультацию к хирургу GMS Clinic и, в случае необходимости, вам проведут непродолжительную, малоинвазивную процедуру, приносящую минимум дискомфорта и неприятных ощущений.
Подготовка, диагностика
- при визуальном осмотре, врач устанавливает форму панариция и глубину поражения ткани;
- при подозрении на более глубокий процесс, назначается рентгенография пальцев;
- при наличии гнойных выделений из нарыва, проводится посев экссудата на микрофлору и чувствительность к антибиотикам;
- при необходимости выполняются лабораторные исследования.
Если предстоит операция под общим наркозом, план предоперационного обследования включает и другие диагностические процедуры. В таком случае пройти комплексное обследование у нас также можно в день обращения.
Как проводится операция
- хирург вскрывает гнойник и эвакуирует его содержимое;
- затем рана промывается растворами антисептиков;
- завершается вмешательство наложением стерильной повязки с антисептическим раствором или мазью.
Операция длится около 15-20 минут. Сразу после нее вы сможете отправиться домой. Лечение глубоких поражений, таких как костная форма панариция и пандактилит, предусматривает обязательную госпитализацию в стационар GMS, поскольку чаще такие вмешательства проводятся под общим наркозом.
Получить более подробную информацию о болезни, ее формах и методах лечения вы можете на консультации хирурга. Запись к врачу осуществляется круглосуточно – по телефону или заполнив форму обратной связи на сайте.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Особенности реабилитационного периода
Реабилитация после вскрытия панариция, направлена на уменьшение отека и скорейшее заживление операционной раны, а также предотвращение возможного рецидива болезни. Полное заживление занимает примерно 5-7 дней. Все это время нужно регулярно проводить перевязки с применением назначенных врачом препаратов (антисептиков и ранозаживляющих средств). Следует избегать нагрузок на пораженный палец. Дополнительно назначается короткий курс антибиотикотерапии.
Профилактика заболевания
Избавиться от панариция гораздо сложнее, чем предупредить его появление. Простые меры профилактики помогут избежать неприятной кожной патологии:
не игнорировать малейшие повреждения кожи – сразу же обрабатывать их антисептиками, после чего накладывать стерильную повязку;
поддерживать чистоту рук, обязательно мыть их с мылом после пребывания на улице и в общественных местах. Но при этом не допускать пересыхания кожи, иначе инфекция легко проникнет через микротрещинки;
любые работы, и в быту, и на производстве, которые чреваты риском поранить пальцы, следует проводить в защитных перчатках
Если такой возможности нет, нужно обработать кожу антисептиком до начала работы и увлажнить кремом после ее окончания;
соблюдать осторожность при разделке рыбы – уколы плавниками и косточками грозят гнойным воспалением;
не пользоваться чужими инструментами для маникюра, проводить процедуру с осторожностью, чтобы не повредить кутикулу (ее лучше не обрезать, а отодвигать). Порезы при обработке околоногтевого валика и удалении заусенца приводят к рецидивам панариция.
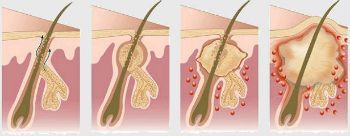
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Классификация паронихии и основные симптомы
Характерные формы
- Простые виды паронихии проявляются как самостоятельная форма заболевания, не являющаяся следствием осложнения других болезней. Кожа вокруг ногтя краснеет, отекает, появляются незначительные болевые ощущения. Как правило, при хорошем иммунитете организм за несколько дней справляется с простой формой паронихии, обращение к врачу не требуется.
- Гнойная (пиококковая) форма развивается при попадании в ткани микроорганизмов (стафилококков, стрептококков). Начинается заболевание с появления отека и пульсирующей боли. Через пару дней происходит нагноение мягких тканей. Выздоровление начинается после вскрытия гнойника. Иногда абсцесс может перейти на кисть, крайне редко — распространиться по организму, поражая внутренние органы.
- Кандидамикотическая форма — спровоцированная грибками рода кандида. Ногтевой валик лишается внутреннего слоя, ограждающего ноготь от повреждений. Данная форма относится к хроническим, сопровождается незначительным воспалением. Гнойный процесс, как правило, отсутствует или не сильно выражен. Когда грибки затрагивают не только кожу, но и пластину ногтя, она начинает слоиться, крошиться, утолщается, меняет оттенок. Чаще всего воспалением в хронической стадии страдают работники кондитерской отрасли.
- Язвенная форма — обычно вызывается патогенными микроорганизмами или веществами бытовой химии, температурным воздействием, травмами, экземой или псориазом. Язвенная паронихия иногда проявляется как осложнение простой формы. На коже вокруг ногтя образуются язвочки, которые могут стать причиной вторичного заражения.
- Роговая форма — встречается нечасто, в основном у больных сифилисом, характеризуется появлением гиперкератозных папул.
- Сухая форма — отличается слабовыраженным воспалением и отсутствием процесса нагноения. Ногтевой валик при этом заметно огрубевает и шелушится.
- Турниоль — форма, при которой через ранки, заусенцы в ткани попадают бета-гемолитические стрептококки, стафилококки, грибковая микрофлора. На коже появляются неплотные пузырьки, содержимое которых начинает гноиться. После вскрытия пузырьков вокруг ногтя остаются ранки в виде подковы. Возможно появление таких симптомов как слабость, повышение температуры тела. Турниоль опасен полной отслойкой ногтя, развитием лимфаденита.
- Экзематозная и псориатическая формы — ногтевой валик отекает, слегка воспаляется, появляются пузырьки, шелушение, кожа становится толстой. Когда везикулы вскрываются, образуются корочки. Ногти приобретают решетчатую поверхность, продольные бороздки, желтеют, крошатся и слоятся.
При развитии гнойного процесса самостоятельно вскрываются лишь самые маленькие гнойники. Поэтому, чтобы избежать абсцесса, необходимо как можно скорее обратиться за медицинской помощью.
Лечение панариция

Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.

В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Как диагностируется и к какому врачу идти за помощью?
Для диагностики при первичном панариции за помощью следует обращаться к травматологу или хирургу, при вторичном – исключительно к гнойному хирургу. Для постановки точного диагноза доктор проводит следующие мероприятия:

- Сбор анамнеза – врач опрашивает пациента, выявляя жалобы и способ получения травмы, а также осматривает конечность на предмет гнойного воспаления, деформации, припухлости и болезненности.
- Рентгенография – помогает обнаружить уплотнения в мягких тканях, сужение или расширение суставных щелей.
- Лабораторные анализы – общий анализ крови, скорость оседания эритроцитов, БАК-посев. Назначаются для обнаружения общих воспалительных изменений и патогенной микрофлоры.
Обратите внимание! В случаях когда врач затрудняется с определением стадии панариция, у пациента берут пункцию сустава для оценки характера синовиальной жидкости.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Симптомы и признаки болезни
Симптоматика панариция зависит от вида заболевания. Но есть и общие признаки, которые свойственны всем разновидностям патологии:
- в очаге воспаления кожа краснеет, отекает, напухает;
- в области поражения ощущается боль различной степени – от слабой до интенсивной: дергающей, распирающей, пульсирующей;
- образование гнойника сопровождается общим недомоганием, быстрой утомляемостью, головными болями, высокой температурой (иногда до опасной отметки в 40°), ознобом, тошнотой;
- при глубоких формах болезни палец опухает, становится неподвижным из-за сильной боли:
- ногтевая пластина в случае ее поражения может приподниматься и отслаиваться;
- воспаляются и становятся болезненными лимфатические узлы.
Как лечить болезнь у детей (новорожденных и грудничков)
Даже грудной ребенок подвержен риску развития панариция. У маленьких детей болезнь возникает из-за неправильно проведенной процедуры подрезания ноготков.
Ранку на пальчике младенца нужно обработать раствором марганцовки, перекисью водорода или зеленкой.
У детей постарше причиной панариция может стать обычная заноза, попадание инфекции в организм через ссадины и царапины, повреждение заусенца на пальчике.
Самостоятельное лечение крайне не желательно. Ребенка нужно показать педиатру. Известный детский врач Евгений Комаровский предупреждает об опасных последствиях неправильных действий родителей.
Даже вполне безопасные мазь Вишневского, солевые растворы, содовые ванночки, Фукорцин следует применять после консультации с доктором.
В зависимости от вида и стадии панариция малышу могут назначить:
- противовоспалительную терапию;
- наружное лечение мазями и компрессами;
- физиопроцедуры;
- прием антибиотиков;
- оперативное вмешательство.
2.Причины
Панариций относится к большой группе заболеваний, которую часто называют «болезнями немытых рук».
Непосредственной причиной становится инвазия гноеродных бактерий через микротрещины, ранки, царапины, неправильно удаленные заусеницы и другие открытые травмы такого рода. Среди заболевающих значительную долю составляют дети, которым за играми и шалостями «некогда» следить за чистотой и состоянием рук; нередко панариций развивается и как следствие неаккуратного маникюра.
Наиболее частый патоген, выявляемый при бактериологическом анализе – стафилококки, однако встречаются и стрептококковые, и смешанные формы панариция.
Профилактика
Панариций относится к тем заболеваниям, которые легче предупредить, чем лечить. Необходимо соблюдать ряд простых правил для профилактики инфекционно-воспалительных патологий мягких тканей пальца. Достаточно избегать длительного воздействия воды, снижающей защитные свойства кожи, использовать стерильные инструменты для маникюра или педикюра, надевать защитные перчатки во время работы, соблюдать технику безопасности на производстве. При ранениях кожи пальцев вовремя обрабатывать порезы, ссадины, заусенцы, уколы антисептиком с дальнейшим использованием бактерицидного пластыря для защиты травмированного участка.
Причины
В качестве этиологического фактора панариция чаще всего выступает стафилококк (St. Aureus), как в качестве моно-агента, так и в ассоциации с другими патогенными микроорганизмами. Реже воспаление вызывается стрептококком, кишечной палочкой, протеем, грибковой инфекцией. Инфицирование происходит в результате повреждения кожного покрова пальца (микротравм) и попадания инфекции вглубь тканей пальца при отсутствии должной их санитарной обработки (мелких ссадин, порезов, «заноз», «заусениц»). Реже панариций развивается без предшествующих травм на фоне условий, способствующие его развитию:
- вросший ноготь (врастание в кожный валик ногтевой пластины);
- при склонности сосать пальцы/грызть ногти (преимущественно у детей);
- грибковые поражения ногтей;
- нарушения кровообращения в нижних конечностях (тромбофлебит), сахарный диабет.
Симптоматика
Форма заболевания напрямую влияет на симптоматику панариция, при этом имеется ряд схожих признаков. Начальная стадия — слабый отек и легкие болезненные ощущения.
Все последующие стадии — усиление и увеличение болевого синдрома, отечности, покраснений, жжения. При этом болевые ощущения характеризуются как распирающие и дергающие, сильные по интенсивности.
Отличительным признаком любой формы патологии является наличие гнойного очага, в процессе формирования которого пациент ощущает симптомы интоксикации — слабость, повышенную утомляемость, высокую температуру, головные боли. При этом глубокие формы болезни имеют более ярко выраженные признаки интоксикации.
Характерные особенности различных видов панариция:
- кожный или панариций ногтя и области ногтевой фаланги — покраснение, отслоение кожи в месте покраснения, образование пузыря с мутной жидкостью, нерезкие усиливающиеся боли, пульсация, стволовой лимфангит или наличие красной полосы от кисти до предплечья в местах расположения лимфаузлов;
- околоногтевой или паронихия появляется как панариций на пальце после неудачного маникюра и обработки ногтя, а также при тяжелом физическом труде — небольшой отек, покраснение, быстрое заполнение всего ногтя и образование гнойника, боли на месте очага;
- подногтевой панариций или осложнение околоногтевого, самостоятельно появляется панариций на большом пальце в результате колотых ран или заноз — сильные боли, быстрое формирование гнойника, сильный отек, общее недомогание и высокая температура;
- подкожный панариций при заражении глубоких колотых ран — покраснение и местная боль через несколько часов становится интенсивной, отек — большим, нагноение сопровождается ознобом и высокой температурой;
- костный панариций при заражении открытого перелома костей или при распространении инфекции от подкожного вида панариция — разрушение кости при сильных болях, колбообразный вид пораженной конечности, гладкая и блестящая кожа, озноб и лихорадка;
- суставной развивается при заражении через открытые переломы или является осложнением от сухожильного, подкожного и костного вида — боль при движении сустава и легкий отек переходят в невозможность движения сустава за счет болей и отечности, в итоге образуется свищ;
- сухожильный панариций на пальце ноги или гнойный тендовагинит — равномерный отек, внешне согнутый палец, интенсивное нарастание боли при движениях, отсутствие аппетита, слабость, высокая температура, бред и спутанное сознание. Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
Профилактика
Профилактические действия при панариции заключаются в своевременной и правильной обработке полученных повреждений.
Микротравмы обрабатываются так:
- обработка с помощью перекиси (3% раствор);
- обработка краев с помощью зеленки или йода;
- тщательное мытье рук с применением мыла;
- удаление инородных тел из раны при их наличии;
- выдавливание капли крови;
- закрытие раны стерильной повязкой или с помощью бактерицидного пластыря.
Выполнение маникюрных процедур должно быть максимально аккуратным. Перед началом кутикула вместе с прилегающими тканями обрабатываются спиртом, инструментарий погружается на 10 минут в спирт или выполняется дезинфекция профессиональными методами.
При получении повреждений во время разделки мяса или работы с землей рана немедленно обрабатывается и закрывается.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Причины
Причины возникновения панариция всегда связаны с инфицированием травмированных мягких тканей пальцев рук и ног у детей. Способов занесения инфекции множество:
- Царапины, оставленные животными – наиболее частые случаи заражения глубоких слоев тканей болезнетворной микрофлорой, которая в изобилии проживает на когтях домашних и уличных кошек и собак.
- Занозы, загнанные в песочницах, также способны занести инфекцию в ткани пальцев малыша. Опять же источником инфекции являются животные, для которых песочницы зачастую служат местом для испражнения.
- Не обработанные антисептиками порезы, царапины, ссадины пальца, полученные при падении во время уличных игр.
- Многие малыши облизывают, сосут пальцы, грызут ногти, травмируя верхний слой кожи, тем самым обеспечивают инфекции беспрепятственный путь в глубинные слои тканей.
- Неаккуратная либо нечастая обрезка ногтей, вросшие ногти у новорожденных часто становятся причиной травм кутикул, а в дальнейшем – околоногтевого панариция.
Классификация панариция на пальцах рук и ног
Существует несколько видов патологии, классификация основана на локализации очага размножения бактерий и воспаления, диагностируют:
- кожный;
- подкожный;
- околоногтевой;
- подногтевой;
- костный;
- суставный;
- сухожильный.
Каждый из видов стоит обсудить отдельно, так как они имеют разное происхождение, характерные симптомы и различия в лечении.
Кожный панариций
Кожный панариций является наиболее распространенной формой этого заболевания, развивается она при повреждении верхних слоев дермы. В травмированной области появляется одна или несколько пустул, заполненных мутным гнойным содержимым, иногда с примесями крови, кожа по контуру этого пузыря краснеет из-за воспаления тканей. В зоне очага инфекции появляется пульсирующая боль или жжение, со временем проявления могут стать ярче и болезненнее – это свидетельствует об углублении инфекции в ткани.
Вылечить кожный панариций легче всего, он редко дает осложнения, ведь большая часть повреждений припадает на эпидермис и верхний слой дермы. Если пациент пытается самостоятельно прокалывать пустулы, отказывает от медикаментозной терапии и не соблюдает правил гигиены воспаление усиливается, охватывая лимфатические сосуды.
Подкожный панариций
Подкожный панариций локализуется в средних слоях дермы, развивается на внутренней стороне ладоней и пальцев при более глубоких повреждениях. Так как кожа в этих местах более плотная из-за частого физического воздействия, нарыв развивается внутри, а воспалительный процесс уходи вглубь.
Подкожный панариций опасен тем, что из-за длительного пребывания очага воспаления в средних слоях дермы растет риск поражения сухожилий, суставов и костей.
Околоногтевой панариций
Паронихий или околоногтевой гнойный панариций характеризуется инфицированием и воспалением валика кожи вокруг ногтевой пластины.
Подхватить эту форму заболевания можно в салонах красоты, если мастер перед маникюром не дезинфицирует свои инструменты, также мелкие трещины и заусенцы являются входными воротами для патогенов. При околоногтевой форме у больного воспаляется валик вокруг ногтя, кожа приобретает бурый оттенок, на поверхности могут появиться плотные гнойники.
Подногтевой панариций
Иногда при швейных работах или при обработке древесины под ноготь могут попасть игла или заноза, что спровоцирует подногтевой панариций. Эта форма опаснее предыдущей, иногда может стать ее осложнением, очаг инфекции перемещается под ногтевую пластину.
Гной оказывается «заперт» в тканях и не может выйти наружу, из-за чего подногтевой панариций провоцирует разрушение ногтя и распространение инфекции вглубь тканей.
Костный панариций
Костный панариций может развиться как самостоятельное заболевание при заражении открытых переломов пальца либо он появляется как осложнение подкожной или подногтевой формы. Инфекция постепенно разрушает твердые ткани, из-за чего пациент испытывает интенсивную пульсирующую боль.
Костный панариций вызывает сильный отек фаланги, кожа становится натянутой и гладкой, приобретает красный или фиолетовый оттенок. Двигательная активность пальца практически полностью прекращается из-за сильной боли. Костный панариций быстро дает не только местные, но и общие признаки инфицирования – лихорадка, озноб, слабость.
Суставный панариций
Проникающее повреждение суставных сумок, внутренние переломы в фалангах пальцев или распространение инфекции от мягких или костных тканей приводит к развитию панариция.
Суставная форма заболевания опасна тем, что нагноение внутри капсулы приводит к разрушению ее тканей, из-за чего полностью прекращается двигательная активность фаланги и ее необходимо ампутировать. При пальпации отмечают сильное напряжение сумки сустава, палец отекает и приобретает фиолетовый оттенок.
Сухожильный панариций
Сухожильный панариций или тендовагинит является одним из наиболее опасных видов данной патологии, связано это со строением сухожилий. Они представляют собой образования из фиброзной ткани, состоят из собранных в пучки коллагеновых волокон, окруженных влагалищем – оболочкой, облегчающей скольжение.
Сухожильный панариций приводит к быстрому распространению инфекции по этим структурам, патогены попадают в мягкие ткани мышц, в кости и суставы.
Сухожильный панариций сопровождается сильной лихорадкой, слабостью, пораженный палец отекает, остается в слегка согнутом состоянии, любые попытки пошевелить им приводят к сильной боли.