Онемение или покалывание в различных частях тела
Содержание:
Лечение нарушений чувствительности
При регулярном расстройстве восприимчивости, не связанным с естественными причинами, невролог индивидуально подбирает курс лечения. Нарушения чувствительности при поражении спинного мозга устраняют с помощью массажа, рефлексотерапии, лечебной гимнастики, физиотерапии. При выраженном болевом синдроме рекомендован покой. Из медикаментов назначают анальгетики, чтобы избавиться от боли, противоотечные препараты, миорелаксанты для расслабления гладкой мускулатуры, ангиопротекторы для улучшения микроциркуляции, витамины группы В, хондропротекторы, антидепрессанты. В случае, когда невозможно вылечить болезнь консервативными способами проводят хирургическое удаление опухолей, грыж, фиксацию позвонков специальными конструкциями.
Заболевания, похожие на повышенную чувствительность зубов
Чаще всего гиперестезию путают с острым пульпитом, поскольку для обеих проблем характерны болевые ощущения, в том числе под воздействием раздражителей, а определить их локализацию довольно трудно.
Чтобы отличить гиперестезию от пульпита, требуется электродиагностика. При гиперестезии электровозбудимость пульпы составляет всего 8 мкА, а при пульпите – несколько за пределами 20 мкА.
Можно отличить пульпит от гиперестезии самостоятельно – при пульпите боли возникают по ночам и часто продолжительны, а при сильной чувствительности зубов – кратковременные и возникают только под действием раздражителей.
ВАЖНО: Повышенная чувствительность зубов развивается из-за того, что истончается зубная эмаль и открываются маленькие канальцы в дентинном слое. Эти канальцы являются прямой дорогой к зубному нерву, и при малейшем воздействии вызывают болевые ощущения и дискомфорт в нервах пульпы
Типы нарушения чувствительности
Различают периферический, сегментарный и проводниковый типы нарушения чувствительности.
Типы нарушения чувствительности:
а — проводниковый (гемианестезия) при поражениях таламуса или внутренней капсулы; 6 — альтернирующая анестезия — нарушение чувствительности на туловище и конечностях по проводниковому и на лице по сегментарному типу вследствие поражения ствола мозга; в — проводниковый вследствие поражения поперечника спинного мозга в среднегрудном отделе; г — сегментарный диссоциированный вследствие поражения задних рогов спинного мозга на уровне сегментов С4-Т10; д — сегментарный (корешковый); е — периферический (полиневритический); ж — периферический (мононевритический) при поражении лучевого нерва.
Периферический тип нарушения чувствительности подразделяют на невральный и полиневритический.
Невральный (мононевритический) тип возникает, если поражен отдельный периферический нерв.
Полиневритический тип наблюдается в случае множественного поражения периферических нервов. Нарушение чувствительности возникает в дистальных отделах верхних и нижних конечностей по типу «перчаток» и «носков». Поэтому такой тип нарушения чувствительности называют дистальным.
Сегментарный тип нарушения чувствительности возникает в случаях поражения задних корешков, задних рогов, передней белой спайки и спинномозгового узла.
Заднекорешковый тип нарушения проявляется болью в соответствующем сегменте, выпадением всех видов чувствительности. Чтобы возникло выпадение чувствительности по корешковому типу, необходимо поражение нескольких смежных корешков. Если корешки принимают участие в образовании рефлекторной дуги, снижается или выпадает соответствующий рефлекс.
Заднероговой тип характеризуется выпадением болевой и температурной чувствительности в соответствующих дерматомах на стороне поражения при условии сохранения на том же участке мышечно-суставной, тактильной и вибрационной чувствительности. Поэтому такой тип нарушения чувствительности называют еще сегментарным диссоциированным. Обычно выявляется при сирингомиелии.
В случае повреждения передней белой спайки спинного мозга также возникают сегментарные диссоциированные нарушения чувствительности. Причем выпадение чувствительности может быть двусторонним и симметричным, поскольку через переднюю белую спайку проходят и перекрещиваются аксоны нейронов болевой и температурной чувствительности. Если передняя белая спайка поражена на уровне нижних шейных и грудных сегментов, нарушение чувствительности развивается в виде куртки — спинальный сегментарный тип.
Поражение спинномозгового узла (ганглионарный тип) сопровождается выпадением всех видов чувствительности, болью и парестезией. В зоне соответствующих сегментов возможные герпетические высыпания на коже (опоясывающий лишай).
Проводниковый тип нарушения чувствительности возникает при условии поражения чувствительных проводников на уровне головного и спинного мозга. При церебральной локализации процесса проводниковые нарушения чувствительности развиваются с противоположной стороны. Если повреждается спинномозгово-таламический путь в боковых канатиках спинного мозга, выпадение болевой и температурной чувствительности также возникает с противоположной стороны по проводниковому типу. Уровень нарушения чувствительности определяется на 1-2 сегмента ниже места поражения спинного мозга. При патологии задних канатиков спинного мозга, начиная с уровня поражения, на этой же стороне возникают проводниковые нарушения мышечно-суставного, тактильного и вибрационного чувства.
Разновидности
Современная психология разделяет несколько форм синдрома деперсонализации, отличающихся между собой своеобразием восприятия окружающего мира и себя:
- Аутопсихическая деперсонализация – обостренное ощущения своего «Я», нарастание ощущения его утраты. Человеку кажется, что в нем живет, чувствует себя вольготно и действует по-своему какой-то незнакомец. Такое раздвоение заставляет страдать и испытывать дискомфорт, отвергать себя же. Социальные контакты затруднены.
- Аллопсихическая деперсонализация – дереализация. Окружающее воспринимается как сновидение, мир видится, как сквозь мутное стекло. Все кажется чужим и враждебным: звуки гулкие, предметы – нечеткие, люди – на одно лицо. Мысли и движения автоматические, дезориентация, дежавю.
- Анестетическая деперсонализация — повышается внутренняя ранимость при совершенной внешней бесчувственности.
- Соматопсихическая деперсонализация, характеризующаяся патологическим восприятием своего тела и его функций. Она самая необычная: человеку кажется, что у него нет волос или отсутствует одежда, части тела видоизменились и живут своей отдельной жизнью. Прием пищи затруднен — горло «не хочет» проталкивать еду, нет желания питаться. Меняются вкусовые ощущения, чувствительность снижается к температуре воздуха и воды.
Головокружение
Эти симптомы возникают при страдании органов, обеспечивающих равновесие (внутреннее ухо, кохлеовестибулярный нерв, ствол мозга, мозжечок) и часто сопровождаются тошнотой, рвотой. Появление головокружения и шаткости говорит о неспособности нервной системы правильно ориентироваться в пространстве и удерживать центр тяжести тела в пределах площади опоры. Отсюда риск падения.
Поражение внутреннего уха и кохлеовестибулярного (слухового и вестибулярного) нерва или вестибулярная атаксия сопровождается сильным головокружением с чувством вращения, тошнотой и рвотой. Такое головокружение называется системным. Характерно усиление головокружения после перемены положения тела (стоя-лежа), поворота или наклона головы. Внутреннее ухо и кохлеовестибулярный нерв часто страдают от нейроинфекций и воспалительных процессов в области горла и околоносовых пазух. Возможно также снижение слуха по типу нейросенсорной тугоухости.
Поражение мозжечка (мозжечковая атаксия), помимо системного головокружения, часто проявляется интенционным тремором, т.е. дрожанием рук и ног при попытке совершить точное движение, при приближении к цели (например, при попадании ключом в замок). Обычно нам приходится сталкиваться с поражением мозжечка при рассеянном склерозе, хронической алкогольной интоксикации и нарушении мозгового кровообращения. В случае сосудистых нарушения картина может дополняться преходящим или постоянным нарушением зрения из-за общности системы кровообращения мозжечка и зрительной коры.
Нарушение равновесия при расстройстве чувствительности (сенситивная атаксия) возникает из-за дефицита информационных сигналов, поступающих от чувствительных рецепторов мышц и суставов. В этом случае головной мозг не обеспечен полноценными данными о пространственном положении различных частей тела, отсюда расстройство равновесия и координации движений. Сенситивная атаксия – типичный симптом полинейропатии. Характерный признак – шаткость до падения при закрытых глазах или в темноте, когда трудно использовать зрение для пространственной координации.
Лобная атаксия (атаксия ходьбы) возникает при поражении передних отделов больших полушарий мозга и проявляется утратой навыка ходьбы при отсутствии системного головокружения и при сохранной силе в ногах. Это возможно при нейроинфекциях, рассеянном склерозе, нарушении кровообращения, опухолях, алкоголизме и других заболеваниях.
Основа лечения головокружения и расстройств равновесия – правильно установленная причина и ее устранение. Поэтому лечение в нашей клинике начнется с уточнения причины происходящего. В большинстве случае головокружение и шаткость удается значительно уменьшить или устранить совсем.
НЕДОСТАТОЧНОСТЬ ВНУТРЕННИХ ОРГАНОВ
ПЕЧЕНОЧНАЯ
ЭНЦЕФАЛОПАТИЯ
Печеночная
энцефалопатия развивается как осложнение цирроза печени, сброса крови из
портальной системы в общий кровоток (портосистемное шунтирование),
хронического активного гепатита или фульминантной формы острого вирусного
гепатита. Алкоголизм является самой частой сопутствующей патологией.
Проявления энцефалопатии могут развиваться остро или постепенно, приобретая
прогрессирующее течение. В последнем случае усиление симптомов может быть
спровоцировано желудочно-кишечным кровотечением.
Поражение
мозга возможно как следствие нарушения процессов детоксикации в печеночных
клетках или сброса венозной крови из портальной системы в общий кровоток. В
результате аммиак и другие токсины накапливаются в крови и поступают в мозг. В
патогенезе неврологических симптомов определенную роль могут играть повышенная
активность ГАМК-ергических нейронов и повышение уровня эндогенных
бензодиазепинов.
жать
проявления общей интоксикации — тошноту, анорексию, снижение массы тела.
Недав нее желудочно-кишечное кровотечение, потребление пищи с высоким
содержанием белка, прием седативных препаратов или диуретиков, общая инфекция могут
указать на возмож ную причину клинической декомпенсации.
При
физикальном осмотре могут быть выявлены общие признаки печеночной патологии.
Нарушения функций головного мозга бывают представлены сонливостью, возбуждением,
комой. Реакции зрачков обычно остаются сохранными. Могут наблюдаться нистагм,
то ническое отведение глазных яблок вниз, нарушение содружественных движений
глазных яблок. Диагностически важным признаком метаболической энцефалопатии
(однако не специфичным только для печеночной патологии, является астериксис —
тремороподобные движения, наблюдающиеся в вытянутых руках и ногах, причиной
которых является наруше ние механизмов, поддерживающих позу. Среди прочих двигательных
нарушений отмечаются тремор, миоклония, паратония, спастичность,
декортикационная и децеребрационная ригидность, патологические стопные рефлексы.
Могут выявляться очаговые неврологичес кие симптомы, парциальные и
генерализованные эпилептические припадки.
Лабораторные
исследования выявляют повышение уровня в сыворотке билирубина, трансаминаз, аммиака,
увеличение протромбинового и активированного частичного тром- бопластинового
времени, респираторный алкалоз. Специфическим признаком является по вышение в
ЦСЖ уровня глутамина. На ЭЭГ может регистроваться диффузное снижение активности
с трехфазными волнами.
Лечение
Терапия
включает диету с низким содержанием белка, коррекцию электролитных расстройств
и гипергликемии, прекращение приема препаратов, которые могли вызвать
декомпенсацию, (антибиотиков), коррекцию
коагулопатии с помощью свежезамороженной плазмы или витамина К. Пероральное или ректальное введение лактулозы
в дозе 20—30 г 3—4 раза в день снижает рН толстой кишки и всасывание аммиака.
Есть сообщения об успешном применении антагониста бензодиазепиновых рецепторов
флумазенила. В некоторых случаях может потребоваться трансплантация печени. Прогноз
при печеночной энцефалопатии в ко нечном итоге определяется тяжестью не неврологических
расстройств, а печеночной недостаточности.
Причины нарушения обоняния
Область восприятия запахов находится в верхних отделах полости носа. Эта область называется обонятельной щелью, там находятся чувствительные рецепторы (обонятельные луковицы), которые способны приходить в раздражение даже при попадании одной молекулы пахучего вещества. Далее возникает импульс, который по волокнам обонятельного нерва проникает в головной мозг, где происходит анализ полученного сигнала.
Таким образом, нарушение этой функции может происходить на 3-х уровнях:
- Уровень обонятельной щели. Это наиболее частая причина гипосмии или аносмии. На данном уровне имеется механическая преграда на пути воздушной струи к чувствительным рецепторам. К подобному положению может привести отек слизистой носа, искривление перегородки в верхних отделах, гипертрофия носовых раковин, разрастание полипов и другие новообразования.
- Уровень рецепторов и обонятельного нерва. Данный уровень достигается в результате действия токсических веществ, вирусных инфекций, травм, а также заболеваний, приводящих к повреждению нервных волокон и чувствительных рецепторов. На этом уровне происходит нарушение обоняния при коронавирусе.
- Уровень головного мозга. К таким нарушениям приводят: травмы головного мозга, опухоли передней черепной ямки, изменение гормонального фона, психические заболевания, действие наркотических веществ. Повреждение на данном уровне, как правило, приводит не к снижению или отсутствию способности воспринимать и различать запахи, а к нарушениям другого характера: появлению обонятельных галлюцинаций, повышенной чувствительности, а также искажению восприятия.
Виды гиперестезии
По степени распространенности:
- Органическая форма. Обычно проявляется на одном или нескольких зубах после препарирования под вкладки или коронки, либо при клиновидных дефектах;
- Генерализованная форма. Проявляется на всех или на большинстве зубов сразу, как правило, при патологической стираемости зубов, заболеваниях пародонта или множественной форме зубной эрозии.
По происхождению:
- Гиперестезия, сопровождающаяся патологической стираемостью твердых тканей;
- Гиперестезия дентина, никак не связанная с утратой твердых тканей зуба. То есть эмаль остается целой, однако чувствительность все равно повышается.
По картине протекания и степени заболевания:
- Первая степень. Зубы остро реагируют на температурные раздражители;
- Вторая степень. Зубы реагируют как на температурные, так и на химические раздражители;
- Третья степень. Зубы реагируют уже на любые раздражители, в том числе на прикосновения.
Что вызывает чувствительность зубов
Повышенная чувствительность зубов развивается из-за того, что истончается зубная эмаль и открываются маленькие канальцы в дентинном слое. Эти канальцы являются прямой дорогой к зубному нерву, и при малейшем воздействии вызывают болевые ощущения и дискомфорт в нервах пульпы.
Повреждение эмали может быть вызвана двумя группами факторов.
Несистемные факторы:
- Регулярное воздействие на эмаль зубов кислот, к примеру, из газировки, фруктов или цитрусовых соков;
- Применение жесткой зубной щетки и отбеливающих паст с абразивами. Обычно боль проявляется через несколько дней;
- Патологическая стираемость тканей зубов. Она возникает с возрастом, или, к примеру, из-за ночного скрежета зубами – бруксизма;
- Клиновидные дефекты, которые располагаются в районе шеек зубов;
- Эрозия эмали;
- Начальная стадия кариеса, в ходе которой размягчается поверхностный слой эмали;
- Заболевания пародонта, такие, как пародонтит;
- Обточка зуба под коронку;
- Удаление зубного камня, правда, в этом случае чувствительность кратковременная, так как эмали нужно время, чтобы приспособиться к новому состоянию;
- После химического отбеливания зубов. Чувствительность зубов после отбеливания, если отбеливание проведено правильно, довольно быстро проходит;
- Трещины эмали, микротравмы, сколы углов. Чаще всего это наблюдается у тех, кто грызет семечки и твердые предметы, откусывает нитки зубами и т.п.
Зубы с клиновидными дефектами
Системные факторы, то есть те, которые существуют не только в полости рта, но и во всем организме:
- Недостаток минералов, таких как кальций, магний, фосфор и т.п.;
- Токсикоз во время беременности – кислота разъедает эмаль;
- Вирусы и инфекции, ослабляющие организм в целом;
- Заболевания ЖКТ;
- Различные эндокринные нарушения;
- Стрессы и психические заболевания;
- Воздействие ионизирующего излучения;
- Прием гормональных контрацептивов;
- Работа на химическом производстве и прочие профессиональные вредности.
ВАЖНО: Специалисты напоминают, что вылечить чувствительность зубов самостоятельно народными средствами нельзя, но это может стать дополнительной терапией к общему лечению
Общие сведения
Диссоциативные расстройства моторики и ощущений (диссоциативные конверсионные расстройства) – нарушения ощущений или движений, имитирующие (обычно частично и недостоверно) какое-то соматическое или неврологическое заболевание. Именно эти расстройства в свое время стали предметом исследований Фрейда и его последователей и легли в основу теории вытеснения психологических конфликтов в область бессознательного. Больные с подобными нарушениями составляют от 5 до 15% от общего числа пациентов, обращающихся за амбулаторной психиатрической помощью. Женщины страдают в 2-5 раз чаще мужчин, вероятность развития болезни увеличивается в периоды возрастных кризисов. Возможно острое, хроническое или рецидивирующее течение.
Диссоциативные расстройства движений и ощущений
Чувствительность зубов после лечения кариеса
Если вы лечите кариес на зубе с пульпой, то после лечения чувствительность этого зуба может повыситься. Это вызвано тем, что во время лечения эмаль вокруг кариозной полости протравливают ортофосфорной кислотой 38% концентрации – это необходимо, чтобы надежнее зафиксировать пломбу. Кислота делает эмаль более пористой и вымывает из нее кальций, так что раздражители быстрее достигают нервных окончаний.
Запломбированные зубы
Чтобы избежать этого негативного осложнения, после лечения кариеса некоторые стоматологи обрабатывают зуб защитными препаратами. Даже если этого не происходит, зуб все равно достаточно быстро восстанавливает нормальную чувствительность.
ВНУТРИЧЕРЕПНОЕ КРОВОИЗЛИЯНИЕ
Травматическое
внутричерепное кровоизлияние может быть эпидуральным, субдуральным или
внутримозговым.
Эпидуральная
гематома обычно развивается при переломе чешуи височной кости, при котором
повреждается средняя менингеальная артерия или вена. Первоначально может
наблюдаться утрата сознания, но иногда она отсутствует. В любом случае после
светлого промежутка длительностью от несколькихчасов до 1—2 дней довольно
быстро (в течение нескольких часов) возникают интенсивная головная боль,
нарастающее снижение чувствительности, гемипарез. Может развиться
ипсилатеральное расширение зрачка в результате вклинения крючка гиппокампа в
вырезку намета мозжечка. В отсутствие лечения может наступить летальный исход.
Субдуральная
гематома после травмы головы может быть острой, подострой и хронической. В
любом случае основными проявлениями бывают головная боль и нарушение сознания.
Поздняя диагностика и несвоевременное лечение могут привести к летальному
исходу. По сравнению с эпидуральной гематомой промежуток времени между
травмой и появлением симптомов бывает более длительным. Гематома обычно
располагается в области конвекситальной поверхности полушарий. Связи с
переломом черепа, как правило, нет. В задней черепной ямке субдуральная гематома
локализуется редко.
Ушиб
(контузия) головного мозга и внутримозговое кровоизлияние обычно локализуются в
области лобного или височного полюсов полушарий головного мозга. Кровь, как
правило, попадает в ЦСЖ, вызывая раздражение мозговых оболочек и иногда
гидроцефалию. Очаговая неврологическая симптоматика часто отсутствует или
выражена минимально.
Диагноз
посттравматического внутричерепного кровоизлияния устанавливается при помощи КТ
или МРТ. Эпидуральная гематома выглядит как двояковыпуклое, имеющее форму линзы
экстрааксиальное образование, контуры которого могут пересекать среднюю линию
или линию мозжечкового намета, но не линии швов черепа. Субдуральная гематома
обычно имеет форму полумесяца, его контуры могут пересекать швы черепа, но не
пересекают среднюю линию или линию мозжечкового
намета. Срединные структуры могут быть смещены в противоположную сторону.
Лечение эпидуральных и субдуральных гематом состоит в хирургической
эвакуации из лившейся крови. При внутримозговой гематоме решение о хирургическом
лечении при нимается исходя из клинического течения и локализации гематомы.
Могут быть показаны эвакуация крови, декомпрессия или шунтирование при
гидроцефалии.
ДЕФИЦИТ ВИТАМИНА В12
Дефицит
витамина В12 (цианкобаламина) вызывает полиневропатию, подострую ком
бинированную дегенерацию спинного мозга, алиментарную амблиопию (утрату
зрения), нарушения психических функций разной выраженности — от легкой
спутанности сознания до деменции и психоза. Неврологические расстройства могут
предшествовать развитию макроцитарной анемии. Наиболее частой причиной
дефицита витамина В12 является пернициозная анемия, вызванная нарушением образования
внутреннего фактора и свя занная с атрофией слизистой оболочки желудка и
ахлоргидрией. Особенно широко это заболевание распространено среди жителей
стран Северной Европы.
Клиническая картина
Начальные
симптомы обычно связаны с анемией и ортостатическим головокружением, но иногда
заболевание дебютирует и неврологическими нарушениями. У больных могут
возникать парестезии в дистальных отделах конечностей, атаксия при ходьбе,
чувство стягивания в конечностях и туловище, симптом Лермитта (внезапное
пароксизмальное болезненное ощущение, напоминающее электрический разряд,
которое провоцируется на клоном головы кпереди и распространяется вдоль
позвоночника). При физикальном ис следовании могут выявляться субфебрилитет,
глоссит, лимонно-желтая окраска или гипер пигментация кожи. При вовлечении
головного мозга развиваются спутанность сознания, депрессия, возбуждение или
психоз с галлюцинациями. Поражение спинного мозга про является нарушением
вибрационного и суставно-мышечного чувства, сенситивной атаксией,
спастическим парапарезом с патологическими стопными знаками. Сопутствующее
поражение периферических нервов может вызвать выпадение сухожильных рефлексов
нижних конечностей и задержку мочи.
Гематологические
изменения представлены макроцитарной анемией, лейкопенией с
гиперсегментированными нейтрофилами, тромбоцитопенией с наличием гигантских
тромбоцитов. Учитывая, что аналогичные проявления могут быть вызваны дефицитом
фолиевой кислоты, диагноз должен подтверждаться определением уровня в
сыворотке витамина В12 При выявлении низкого уровня витамина В12 показана проба Шиллинга,
ко торая позволяет определить, является ли причиной дефицита витамина В12 нарушение
его кишечного всасывания (как при пернициозной анемии). При пернициозной
анемии от мечается низкая экскреция с мочой перорально вводимого витамина В12. Коррекция
этого дефекта может проводиться параллельным назначением внутреннего фактора.
Особенно
трудна диагностика дефицита витамина В12 в тех случаях, когда симптомы
дисфункции головного мозга возникают изолированно, в отсутствие анемии или
признаков поражения спинного мозга. В связи с этим рекомендуется обязательное
исследование уровня витамина В12 в сыворотке у больных с нарастающими
когнитивными нарушениями, миелопатией и полиневропатией — вне зависимости от
наличия или отсутствия анемии.
Лечение
Лечение
неврологических проявлений дефицита витамина В12 заключается во внутримышечном
введении цианкобаламина, которое
следует начать сразу после забора крови для определения
уровня в сыворотке витамина В12. После ежедневных инъекций препарата в течение
недели проводится проба Шиллинга для выявления причины дефицита. Если дефицит не
может быть корригирован добавлением витамина в пищу (как при пернициозной
анемии) или терапией кишечной мальабсорбции, назначают внутримышечное
введение витамина
В12 в дозе 100 мкг 1 раз в неделю в течение нескольких месяцев с
последующим переходом на введение этой же дозы 1 раз в месяц. Степень обратимости
неврологических проявлений зависит от длительности их существования. Так, если
какое-либо неврологическое нарушение просуществовало более года, вероятность
его регресса на фоне медикаментозной терапии мала. Признаки энцефалопатии
начинают регрессировать в течение 24ч после первой инъекции витамина В12, однако
полное восстановле ние неврологических функций, если оно происходит, может
занять несколько месяцев.
Терапия деперсонализационного расстройства
Так как данное расстройство индивидуально для каждого больного, то и лечение подбирается для каждого пациента отдельно.
Как уже говорилось, непродолжительные случаи деперсонализации лечения не требуют, но дискомфорт поможет устранить психоанализ.
Если виновником деперсонализации стал прием наркотических веществ, то проводится дезинтоксикация организма. Гормональное лечение понадобится, если причиной расстройства стала эндокринная патология.
Деперсонализация на фоне депрессии, панических атак, шизофрении психиатр назначает комплекс транквилизаторов, антидепрессантов, нейролептиков. Показаны такие препараты:
- «Декортен»;
- «Сероквель» в сочетании с «Анафранилом»;
- «Цитофламин»;
- «Кавинтон»;
- «Налоксон»;
- витамин С с такими препаратами, как «Амитриптилин», «Сонапакс», Клопирамин», «Кветиапин».
Некоторым пациентам приходится принимать психотропные препараты пожизненно, так как вылечить синдром полностью не удается. Лекарственные средства позволяют им погасить тяжесть переживаний, вызванных расстройством.
Когда симптоматические проявления снимаются, приходит время психотерапии
Специалист проводит с пациентом ряд сеансов, на которых выявляет причины расстройства восприятия, переключает внимание больного на других людей, учит в дальнейшем справляться с возникающими приступами раздвоения
Эффективный метод избавления от деперсонализации – запоминать странные чувства и потом рассказывать их психологу. Последний, в свою очередь, приучает пациента не боятся таких случаев, и они постепенно сходят на «нет».
Также с успехом используется аутотренинг и гипноз, они наиболее эффективны вместе с разъяснительной терапией.
В качестве дополнительных мер может быть назначено:
- иглоукалывание;
- успокоительный массаж;
- фитотерапия;
- прием антидепрессантов;
- физиотерапия;
- гомеопатия.
Психотерапевтические техники подкрепляются социальной реабилитацией: пациенту советуют чаще бывать на людях, ходить в музеи, театры и т.д. Это дает ощутимый результат в лечении и восстановлении.
Бывает, что люди с тяжелой степенью деперсонализации негативно относятся к реабилитационной программе, пассивны. В этом случае прибегают к помощи близких пациента, которые буквально вытаскивают родственника «в свет».
Особенности проявлений ятрогенного повреждения тройничного нерва
- Болевой дискомфорт, изменение ощущений, онемение (анестезия).
- Функциональные последствия — пациенты, испытывающие боль от прикосновения или холода, часто испытывают трудности с ежедневными функциями: поцелуи, общение, речь, еда и питье и т.д. \
- Психологические последствия — у пациентов развиваются различные беспокойства, страх, гнев, посттравматическое стрессовое расстройство. Психологические расстройства могут усугубляться в тех случаях, если до медицинского вмешательстване не было подписано информированное осознанное согласие на имплантацию, эндодонтическое лечение, ортогнатическую хирургию и т.д., где конкретно указано о возможном повреждении нерва.
Рис. 6. Схематическое изображение соотношения веток нижнего альвеолярного нерва с формируемым ложе имплантата. Боль во время сверления — важный диагностический критерий близости нерва.
СОТРЯСЕНИЕ ГОЛОВНОГО МОЗГА
Сотрясение
мозга характеризуется преходящей утратой сознания, продолжающейся от не
скольких секунд до нескольких минут, и отсутствием явных структурных изменений
в мозге. В период потери сознания у больных выявляются нормальные зрачковые
рефлексы, снижение мышечного тонуса, патологические стопные знаки. После
возвращения сознания на блюдаются спутанность сознания, обычно от нескольких
минут до нескольких часов, выраженная ретроградная и антероградная амнезия (см.
ниже). При сотрясении головного мозга обычно происходит полное восстановление
без каких-либо последствий, хотя легкая головная боль, головокружение или
незначительные когнитивные нарушения могут сохраняться в течение нескольких
недель. При более длительной потере сознания, возникшей после светлого
промежутка или сопровождающейся очаговыми неврологическими симптомами, следует
учитывать возможность посттравматического внутричерепного кровоизлияния.
Профилактика повышенной чувствительности зубов
- Не пользуйтесь жесткими зубными щетками и отбеливающими пастами с перекисью водорода или абразивными веществами;
- Регулярно посещайте врачей для общего обследования, чтобы поддерживать себя здоровым;
- Бывайте у стоматолога минимум два раза в год на профилактических осмотрах;
- Не ешьте большое количество цитрусовых – хоть они и полезны, но в них очень много кислоты;
- Старайтесь не подвергать зубы резким перепадам температур, то есть не запивайте мороженое чаем;
- Периодически пользуйтесь пастами для чувствительных зубов, чтобы укрепить эмаль;
- Иногда ходите к стоматологу на фторирование эмали;
- Ешьте меньше сладкого, чтобы не допустить развития кариеса.
Причины расстройства восприятия
Деперсонализация встречается у людей разного возраста и пола, но чаще всего она поражает молодых женщин. Как уже упоминалось, ее вызывает стрессовая ситуация
Сопротивляющаяся ей психика снижает сильную эмоциональную нагрузку человека, переключая его внимание на стороннее наблюдение. Таким образом индивидуум обращает свое сознание на себя, его органы чувств притупляются, но при этом логическое мышление остается прежним
Процесс развития синдрома в организме выглядит так: под действием стресса начинает вырабатываться большой объем эндорфинов. В результате их масштабной хаотичной атаки на рецепторы отвечающая за эмоции лимбическая система не в силах справится с таким напором и вынуждена частично отключиться.
Но вышеописанный механизм могут запустить и другие факторы, физические:
- инсульт;
- гипертония;
- опухоль мозга;
- неврологическая болезнь;
- травма головы;
- эпилептический приступ;
- нейрохирургическая операция;
- тяжелая инфекционная болезнь в детстве;
- родовая травма.
Весьма редко деперсонализация передается по наследству или является следствием негативных изменений в нервной системе.
Уже говорилось, что прием наркотиков или другая интоксикация организма тоже может вызвать расстройство восприятия, так как это провоцирует усиленную выработку «гормонов счастья» — эндорфинов. Поэтому в США изучением деперсонализации на государственном уровне занимается организация по вопросам наркотической зависимости населения.
Следует учесть, что при шизофрении раздвоение личности имеет другие причины и это является симптом серьезного расстройства психики, подход к которому особый и требующий сложного лечения.
Анатомия чувственного восприятия
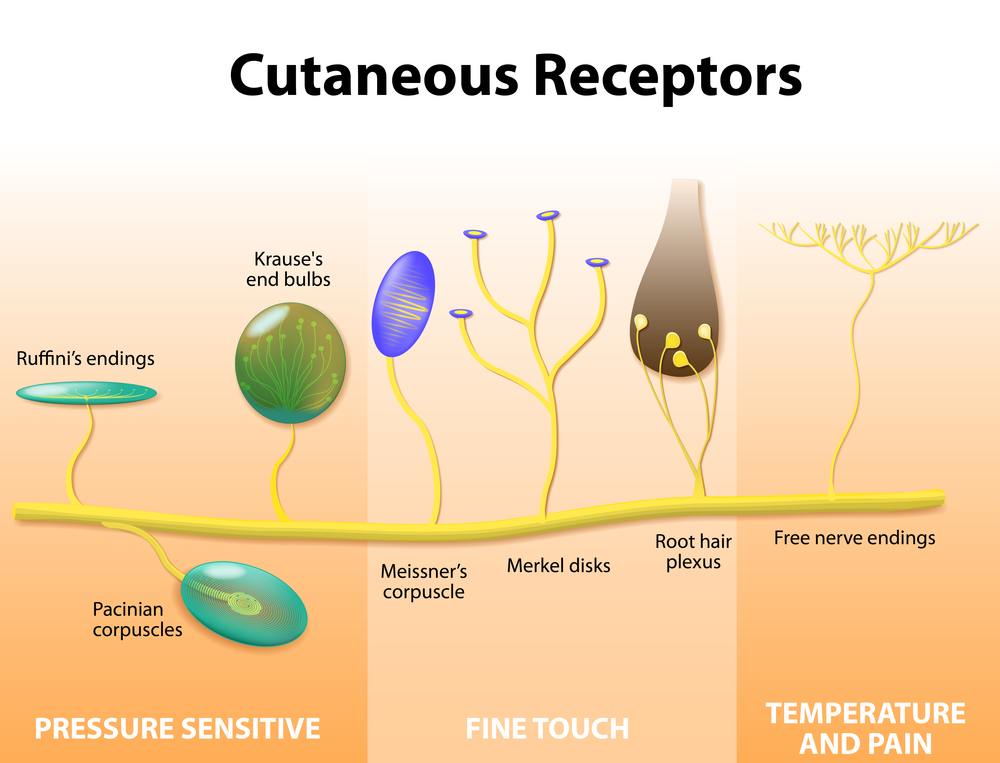 Для каждого вида ощущений существуют особые нервные окончания — рецепторы.
Для каждого вида ощущений существуют особые нервные окончания — рецепторы.
Основной составляющей чувствительности является анализатор, который состоит из рецепторного (периферического) уровня: здесь полученный вид сенсорной энергии преобразуется в нервный импульс, осуществляется первичный анализ внешнего раздражителя – целое раскладывается на части, различаются качество и характер сигнала и далее проводящей частью (тракты чувствительных нервных волокон) поступает в кору головного мозга, там происходит конечный этап обработки полученного внешнего стимула, определение его точного места нанесения, и возникает ощущение.
Для определенного вида ощущений существуют свои рецепторные нервные окончания, и от каждого из них в отдельности чувствительные проводники будут проводить импульсы в высшие отделы головного мозга, возникающие при воздействии соответствующего вида энергии. Так, для восприятия ощущений из внешней среды -холода (колбы Краузе), тепла (окончания Руффини), тактильных ощущений (тельца Мейснера и диски Меркеля), болевых реакций (свободные нервные окончания) — активизируются группа экстерорецепторов, находящихся в кожных покровах, для получения информации о напряжении мышц, сухожилий, положении тела в пространстве и направленности его движений включаются рецепторы мышечно-связочного аппарата — проприорецепторы, к ним относятся рецепторы мышечных веретен и сухожильных телец Гольджи-Маццони, реагирующие на пассивное растяжение мышцы, тельца Фатера-Пачинни, отвечающие за глубокое давление, а с помощью интерорецепторов мы получаем сигналы о состоянии внутри организма.
Боль по ходу нервов
Многие заболевания нервной системы сопровождаются болью по ходу нервов. Часто невралгию путают с мышечно-сухожильной болью при фибромиалгии. У нас есть современное диагностическое оборудование, чтобы определить причину боли по ходу нервов и опытные специалисты для лечения не только боли, но и симптомов. В частности, мы проводим электронейромиографию и УЗИ нервов.
Боль по ходу нервов (невралгия) чаще бывает вызвана:
- ущемлением нервов,
- моно- и полинейропатией,
- воспалением нервных стволов – полиневритом.
Сначала боль появляется в типичных точках, где нервы проходят в узких каналах в области крупных суставов вблизи сухожилий. Боль может ощущаться только при надавливании на точки или появляться самопроизвольно. В более тяжелых случаях возможна боль по ходу нервов вдоль рук и ног.
Вне зависимости от причины боли по ходу нерва мы найдем причину, избавим Вас от боли и предотвратить её дальнейшее появление.
Типичные места появления боли по ходу нервов:
Затылочный нерв; Тройничный нервПлечевое нервное сплетение и нервы рук; Межреберные нервы; Пояснично-крестцовое нервное сплетение и нервы ног;
Источник боли по ходу нерва обычно нетрудно установить по данным электронейромиографии и осмотра врачом неврологом.