Энтериты, колиты, лечение энтеритов и колитов
Содержание:
Профилактика
Необходимы профилактика и своевременное лечение острых колитов, диспансеризация реконвалесцентов, санитарно-просветительная работа, направленная на разъяснение населению необходимости соблюдения рационального режима питания, полноценной диеты, тщательного прожевывания пищи, своевременной санации полости рта, а при необходимости — протезирования зубов, занятий физической культурой и спортом, укрепления нервной системы. Необходимо строгое соблюдение правил техники безопасности на производствах, связанных с химическими веществами, способными вызвать поражения толстой кишки.
Какими препаратами лечить колит?
- гастроцепин — 25 мг 3 раза в сутки внутрь;
- реасек — по 1 таблетке (2,5 мг дифеноксилата гидрохлорида и 0,025 мг атропина сульфата) 2-3 раза в сутки внутрь до еды;
- лоперамид — по 1 таблетке после каждого жидкого стула, но не более 3-4 раз в сутки;
- фосфалюгель — по 1 дозе 3 раза в сутки через 1 — 1,5 часа после еды;
- маалокс — по 1 дозе 3 раза в сутки через 1 — 1,5 часа после еды;
- кофеин бензоат натрия — подкожно 1 мл 10% раствора;
- сульфокамфокаин — подкожно 1 мл 10% раствора;
- кордиамин — внутримышечно 1 мл 25% раствора;
- коргликон — в случае развития сердечной недостаточности вводят 1 мл 0,06% раствора;
- строфантин — в случае развития сердечной недостаточности вводят 1 мл 0,05% раствора на 40%-м растворе глюкозы (200 мл).
- левомицетин — по 0,5 г 4 раза в сутки внутрь;
- эритромицин — по 250000 ЕД 4 раза в сутки внутрь;
- клацид (кларитромицин) — по 250 000 ЕД 2 раза в сутки внутрь;
- рулид — по 150000 ЕД 2 раза в сутки внутрь;
- аминазин — в качестве противорвотного, внутрь по 25 мг 3 раза в сутки или внутримышечно по 1-2 мл 2,5% раствора,
- пропазин — в качестве противорвотного, по 25 мг 3-4 раза в сутки;
- энтеросептол — по 1-2 таблетки 3-4 раза в сутки, курс лечения 7-10 дней;
- фуразолидон — внутрь по 0,1 г 3 раза в сутки 5-10 суток;
- бисептол — по 2 таблетки 2 раза в сутки внутрь в течение 7-10 суток.
- лактобактерин — по 3 дозы 2 раза в день за 30 минут до еды.
- бифидумбактерин — по 5 доз 2 раза в день за 30 минут до еды,
- бификол — по 5 доз 2 раза в сутки,
- линекс — по 2 капсулы 3 раза в сутки.
- бактисубтил — по 1 капсуле 4 раза в сутки в промежутках между приемами антибактериальных препаратов, курс лечения — 2 недели.
К каким докторам обращаться, если у Вас колит
При обследовании у больного обнаруживают сухой, покрыт грязным, серым налетом язык с выраженными отпечатками зубов по краям. Живот вздут, в случае устойчивого поноса, наоборот, втянут. Определяют пальпаторно болезненность по ходу толстой кишки, при глубокой пальпации отделы толстой кишки болезненные, растянутые, в них слышен плеск; реже они спастически сокращены.
Иногда вследствие перисигмоидита сигмовидная кишка приобретает тестообразную консистенцию, очень болезненная, напоминает опухоль. В крови определяют лейкоцитоз, увел Отделы толстой кишки спазмированы, особенно сигмовидная ободочная кишка (она может быть уменьшена в диаметре до толщины карандаша). При запорах можно прощупать отдельные плотные образования — каловые камни. В случае сопутствующего периколита нарушается моторика отделов толстой кишки, пальпация вызывает сильную боль.
Диагноз подтверждают с результатами исследования кала. В нем обнаруживают слизь, гной, кровь, лейкоциты, эритроциты, лущенные эпителиальные клетки, членики паразитов (и их яйца), простейших, растворимый белок (проба Трибуле), аммиак (проба Гауфона), повышенное количество энтерокиназы и основной фосфатазы. В норме они разрушаются в толстой кишке и в кале определяются в незначительном количестве.
Рентгенологическое исследование (ирригоскопия) при заполненной толстой кишке бария сульфатом и кислородом позволяет определить не только форму кишки, но и оценить рельеф ее слизистой оболочки. Большую диагностическую ценность имеет ректороманоскопия (особенно при сигмоидите, проктосигмоитити, неспецифическом язвенном колите), благодаря которой можно осмотреть слизистую оболочку толстой кишки на расстоянии 25-30 см от анального отверстия.
Процедура ректороманоскопии затруднена, мучительная. Обнаруживают гиперемию, отек, наслоения слизи, гноя, геморрагии, эрозии, язвы. Всю толстую кишку можно осмотреть с помощью современного эластичного колоноскопа.
Диагностическое значение имеет ректойодкалиевый тест. При этом с помощью катетера через анальное отверстие вводят 20 мл 2-4% раствора калия йодида и определяют выделении его со слюной (норма — 5-8 мин).
Клиническая картина почечной колики
Классический симптом почечной колики — резкая, яркая боль, которая возникла внезапно. Нередко она имеет схваткообразный характер и проявляется в зоне поясницы и рёберно-позвоночном углу. Продолжительность приступа: от нескольких минут до нескольких суток, а в случае если он вызван конкрементом — до недели. Он может развиться в любое время дня и ночи, независимо от того, чем занимается пациент, а боль от него настолько интенсивная, что он не находит себе места.
Боль от почечной колики у мужчин может отдавать в пенис и мошонку, у женщин — в область промежности. Она, также, может распространяться на пупочную область и вбок, в проекции поражённой почки или в наружную поверхность бёдер. Место болевой симптоматики и ряд сопроводительных проявлений зависит от степени закупорки:
| Локализация | Симптоматика |
|---|---|
| Конкремент находится в почечной лоханке | Болевая симптоматика поражает ребёрно-позвоночный угол и иррадиирует в прямую кишку, сопровождаясь болезненными спазмами с позывами к дефекации. |
| Закупорка мочеточника | Болевой синдром поражает поясничную область или бок в проекции поражённой почки и иррадиирует в пах, уретру и половые органы. Может сопровождаться тошнотой и рвотой. |
| Обструкция нижних отделов мочеточника | Болевая симптоматика сопровождается частыми позывами к опорожнению мочевого пузыря. |
Существует и ряд других симптомов, независящих от локализации проблемы. Они заключаются в следующем:
- Микро- или макроскопическая гематурия;
- Повышение артериального давления;
- Сильный озноб.
А колоноскопия?
Колоноскопия — то есть исследование толстой кишки при помощи гибкого аппарата с видеокамерой — тоже способ обнаружить дивертикулы. Большинство дивертикулов обнаруживают случайно именно при плановой колоноскопии, которую делают для раннего выявления рака. Однако при подозрении на острое воспаление дивертикула (дивертикулит), колоноскопию не используют как первоочередной способ диагностики. При колоноскопии кишку изнутри раздувают газом, а это может привести к перфорации (разрыву) дивертикула.
В то же время, уже после того, как воспаление дивертикула прошло, колоноскопию выполнить следует обязательно. Исследования показывают: вероятность найти рак толстой кишки повышается в течение первого года после острого дивертикулита. По-видимому, воспаление у некоторых пациентов «маскирует» опухоль на рентгеновских снимках, а сразу посмотреть всю толстую кишку эндоскопом во время острого воспаления и небезопасно, и невозможно из-за болезненности.
Лечение проктита
Чтобы назначить правильное лечение при воспалении прямой кишки, нужно провести полное обследование организма человека. Диагноз устанавливается на основе всех данных, включающих пальцевое исследование прямой кишки, осмотр кишки с помощью ректоскопии, колоноскопии, биопсии кишечной стенки, посева кала.
Метод лечения проктита определяется природой болезни, ее тяжести, наличием симптомов, развитием осложнений и т.д. Некоторым пациентам необходим краткосрочный курс лечения при воспалении прямой кишки, другие нуждаются в долгосрочном лечении и врачебном наблюдении.
Лекарственное лечение проктита
Любое лечение при воспалении прямой кишки должно подбираться сугубо индивидуально врачом, самолечение недопустимо!
В зависимости от тяжести заболевания и причин проктита, квалифицированный специалист может Вам назначить антибиотики, противопаразитарные, противогрибковые средства, противовоспалительные, болеутоляющие, гормональные препараты.
Если при воспалении прямой кишки присутствует аллергический компонент, то может быть прописан антигистаминный препарат. При запоре назначают слабительные и щадящую диету.
Схема лечения при воспалении прямой кишки подбирается индивидуально для каждого пациента.

1
Подготовка к колоноскопии

2
Колоноскоп

3
Колоноскоп
Местное лечение проктита
В лечении проктита очень важна роль местной терапии.
Обычно схема лечения включает:
- использование клизм с раствором колибактерина, марганцовки, теплым настоем ромашки, дубовой коры;
- лечение проктита свечами (анузол, проктоседил и др.) поможет уменьшить зуд и убрать воспаление в прямой кишке;
- теплые ванночки с настоем спорыша (горец птичий), бессмертника;
- применение мазей (безорнил, проктозан) снимет боль и поспособствует быстрому процессу заживления поврежденных тканей;
- при воспалении прямой кишки в качестве местного средства применяются масло облепихи, облепиховые свечи. Это быстро снимает воспаление и приводит к регенерации тканей.
Диета при проктите
Чтобы не было осложнений при заболевании проктитом, нужно убрать из своего рациона жирную, острую, соленую и кислую пищу, вызывающую раздражение прямой кишки. При воспалении прямой кишки рекомендуется употреблять супы из протертых овощей, каши на воде, нежирные творог и мясо, кисель, кисломолочные продукты. Необходимо исключить сладкое и алкоголь.
В многопрофильной клинике «МедикСити» уделяется большое значение лечению проктологических заболеваний. В нашем центре работают высококвалифицированные и деликатные врачи-колопроктологи, владеющие передовыми методами диагностики и лечения. У нас Вы сможете вылечить геморрой, анальную трещину, недостаточность анального сфинктера, кисты копчика, парапроктит и многие другие заболевания.
Классификация колитов
В зависимости от этиологии выделяют следующие формы колитов:
- токсические (эндогенные, экзогенные);
- инвазионные (паразитарные);
- инфекционные;
- медикаментозные;
- лучевые;
- алиментарные (вследствие алиментарной диспепсии, а также диспепсии, связанной с приобретенной или врожденной ферментативной недостаточностью);
- нервно-трофические и невротические (проктомиксорея, диарея невротическая);
- вследствие механических травм кишечника;
- смешанной этиологии;
- невыясненной этиологии;
- вторичные (по причине заболеваний других органов).
Определение этиологического фактора имеет очень важную роль для направления вектора лечения и профилактики данного заболевания. Но клинические проявления колитов зависят не от этиологических факторов заболевания, а от их локализации и тяжести морфологических изменений, реакций организма на заболевание, характера нарушений функциональности кишечника, наличия поражений других органов и систем.
Исходя из локализации колитов, различают следующие формы:
- сегментарные колиты (илетифлиты, ангулиты, проктосигмоидиты, трансверзиты);
- панколиты;
- преимущественно правосторонние колиты;
- преимущественно левосторонние колиты.
По итогам эндоскопического исследования можно определить следующие формы колита:
- катаральная (начальная) форма;
- атрофическая форма;
- эрозивно-язвенная.
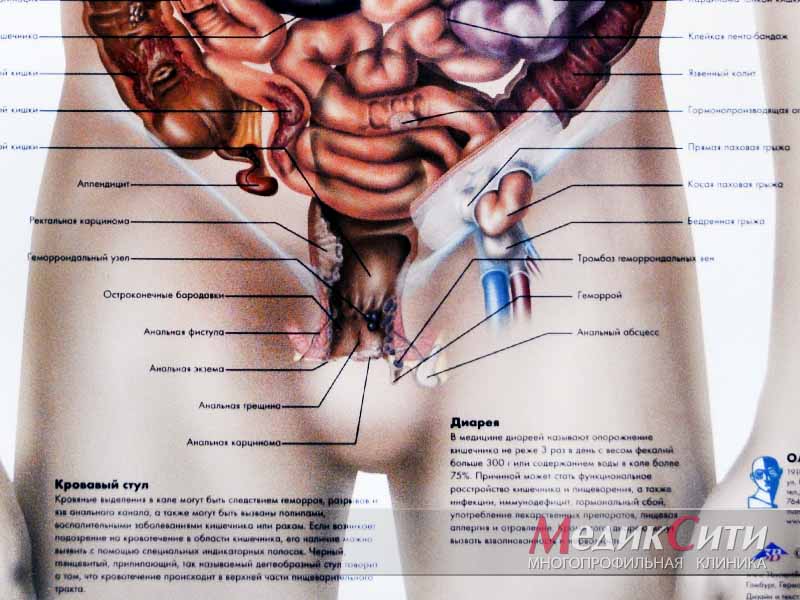
Причины крови в кале
Причины крови в кале могут быть самыми разнообразными.
Различные повреждения
- трещина анального отверстия;
- геморрой;
- разрыв тканей в результате образования после запора камнеобразного твердого кала;
- инородное тело в кишечнике.
Многочисленные инфекции кишечного тракта:
- дизентерия (вызывается бактериями Shigella, поражает нижние отделы толстой кишки, нарушая слизистую оболочку, ведет к появлению жидкого стула с примесью крови в кале);
- амебиаз (вызывается амебой, повреждает толстый кишечник, проявляется жидким стулом с кровью);
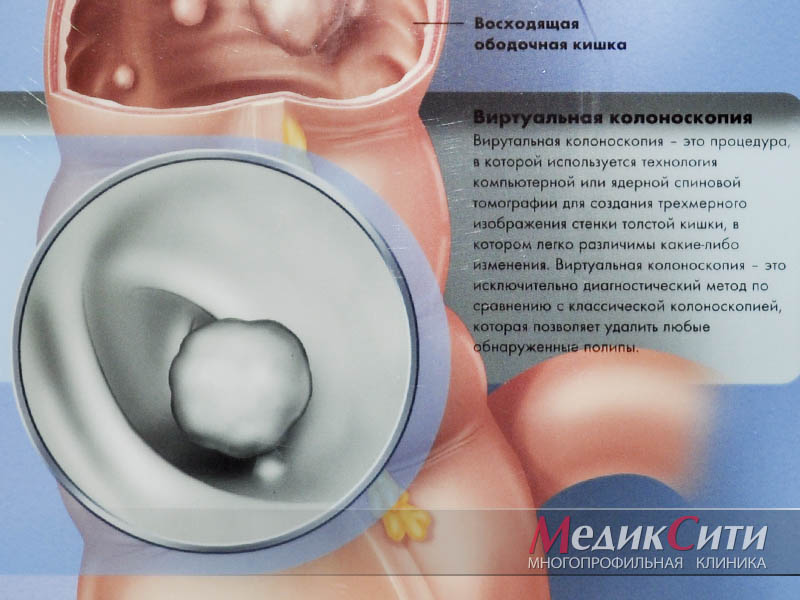
- Полипы в кишечнике (могут привести к частому стулу с вкраплениями крови в кале).
1
Заболевания кишечника
2
Полипы в кишечнике

3
Обследование у проктолога в МедикСити
Непроходимость кишечника
Возникает при попадании кишечной петли в одну из частей кишечника, что тоже может привести к образованию крови в кале.
Различные заболевания:
- воспаление и выпячивание стенок прямой кишки;
- язва и различные другие заболевания желудка;
- болезнь Крона.
К счастью, стул красноватого оттенка – это не всегда кровотечение из ануса. Это может быть результатом употребления в пищу овощей, окрашенных в красный цвет (свекла, напр.).
Диета при поверхностном колите
Правила питания при колите таковы:
- питаться следует небольшими порциями, но часто – 4-6 раз в день;
- во время обострения пища должна быть в вареном, перетертом виде или приготовленная на пару;
- полностью исключают из рациона блюда, которые оказывают раздражающее влияние на кишечник — слишком соленые, острые, копченые продукты и алкоголь;
- следует исключить из рациона капусту и бобовые, чтобы избежать интенсивного брожения;
- отдать предпочтение нежирным сортам мяса и рыбы;
- ежедневная калорийность должна быть в промежутке 2500-3000 калорий, с соблюдением баланса углеводов, жиров, белков. Сбрасывать вес при заболевании не рекомендуется.
Видео по теме:
https://youtube.com/watch?v=4WsA-3z1064
Хирургическое лечение
Хирургическое лечение при колите показано пациентам с осложнениями заболевания или при отсутствии эффекта медикаментозной терапии. Как правило, операция проводится в случае НЯК, при котором требуется постоянная поддерживающая терапия.
Суть операции заключается в удалении пораженной толстой кишки. Такую процедуру называют колэктомией.
Существует несколько методов проведения операции. Первый из них — удаление толстой и прямой кишки с наложением илеостомы. Она обеспечивает вывод каловых масс через переднюю стенку живота. Это радикальный метод, который используют в самых тяжелых случаях.
Более деликатным способом является удаление толстой кишки с последующим соединением тонкой кишки и участка прямой кишки. Это сохраняет способность к естественной дефекации.
3.Диагностика, лечение и питание
Диагностика язвенного колита
Для диагностики язвенного колита используются различные процедуры и медицинские тесты. Помимо изучения истории болезни и общего обследования может потребоваться одна или несколько таких процедур:
- Эндоскопия, в том числе колоноскопия;
- Анализ крови;
- Анализ кала;
- Рентгеновское исследование.
Лечение язвенного колита
Лечение колита может проводиться с применением медицинских препаратов, изменения в питании или путем хирургического вмешательства. Хотя лечение не всегда позволяет полностью вылечить колит, в большинстве случаев оно дает возможность человеку вести нормальный образ жизни и комфортно себя чувствовать.
Важно обратиться к врачу при появлении самых первых признаков колита. При сильном поносе, кровотечении может быть необходима госпитализация, чтобы предотвратить обезвоживание и справиться с другими симптомами колита
Для медикаментозного лечения колита могут назначаться сульфаниламидные препараты, кортикостероиды, иммуносупрессивные препараты и антибиотики, которые помогут уменьшить воспаление в кишечнике и в итоге облегчить симптомы колита.
Питание при язвенном колите
Появление язвенного колита не связано с употреблением каких-то продуктов питания. Но если болезнь уже началась и находится в фазе обострения, некоторая пища может усилить симптомы и ухудшить самочувствие больного. Поэтому врач может рекомендовать особую диету при колите, в зависимости от того, какими симптомами сопровождается болезнь. Кроме того, может понадобиться прием витаминов и пищевых добавок.
Хронический колит. Лечение
Целью лечения является устранение причинного фактора болезни (если он известен), нормализация нарушенных функций толстой кишки, уменьшение воспалительного процесса, коррекция нарушенной микрофлоры толстой кишки, улучшение качества жизни больных.
Режим и лечебное питание
Чаще больные с хроническим колитом проходят лечение амбулаторно.
Питание больного предусматривает механическое и химическое щажение, дробное питание (4-5 раз в день); отказ от блюд и продуктов, усиливающих газообразование в кишечнике (бобовые, ржаной хлеб) и продуктов, содержащих грубую клетчатку (корнеплоды, капуста), сахарных блюд, шипучих напитков, свежих овощей и фруктов. Эти рекомендации чаще применяются для больных с поносами в период обострения болезни.
При хроническом колите с запорами показано питание с большим количеством клетчатки, продукты, обладающие послабляющим действием (черный хлеб, овощные винегреты, каши, суточная простокваша, сырые овощи и фрукты и т.д.) с добавлением пшеничных отрубей. Не рекомендуются холодные блюда, исключаются алкогольные и газированные напитки, обязателен отказ от курения.
Лекарственное лечение
 Оно зависит от причины хронического колита, клинических проявлений и включают в себя следующие группы препаратов:
Оно зависит от причины хронического колита, клинических проявлений и включают в себя следующие группы препаратов:
- антибактериальные средства, включающие кишечные антисептики, действующие преимущественно в просвете кишечника (местно) Эта группа препаратов имеет преимущества. Они обладают широким спектром антимикробной активности, создают высокую концентрацию антимикробного средства в кишечнике при приеме внутрь, минимально угнетают нормальную микрофлору кишечника, не вызывают серьезных побочных реакций. При неэффективности кишечных антисептиков возникает необходимость в назначении антибактериальных препаратов системного действия. Показанием к назначению этих препаратов является наличие инфекционно-воспалительного процесса в толстой кишке, подтвержденного выделением микробов-возбудителей и при осложненном течении хронического колита с частыми обострениями.
- для нормализации моторики кишечника и снятия болевого синдрома применяются индивидульно различные группы препаратов:
- спазмалитики (но-шпа, дюспаталин и др.),
- прокинетики (церукал, ганатон, тримедат и др.),
- анальгетики (баралгин),
- транквилизаторы (седуксен, грандаксин и др.),
- для коррекции нарушений микрофлоры толстой кишки с применением пребиотиков (неперваримых в кишечнике веществ, стимулирующих рост нормальной (облигатной) флоры). Это может быть дюфалак, хилак-форте, инулин, лактитол и др. Пробиотики — живые бактерии нормальной флоры кишечника, стимулирующие иммунную систему, защищают от патогенной и условно-патогенной флоры, подавляют токсические ферменты, создают условия для развития собственной нормальной флоры человека (бифиформ, линекс, бактистатин, примадофиллюс и др.). Назначаются по схеме.
- симптоматическое лечение используется по показаниям:
- для уменьшения метеоризма (эспумизан, активированный уголь, олевые растворы (энтеродез, регидрон и др.),
- антидиарейные препараты (лоперами, имодиум и др.),
- послабляющие средства (фитомуцил, мукофальк, дульколакс и др.),
- ферментные препараты для устранения кишеной диспепсии (улучшения переваривания, всасывания) — фестал, энзистал, дигестал, мезим форте и др.
Физиотерапия
Физиотерапия и прием минеральных вод применяются только вне обострения при наступлении ремиссии.
Учитывая разные причины хронического колита, разнообразные клинические проявления и их сочетания, течение и осложнения болезни, сочетанное поражение органов пищеварения, возрастные особенности, целесообразно обратиться к врачу для назначения индивидуального обследования и лечения в период обострения болезни и обсудить лечебно-профилактические мероприятия для поддержания ремиссии.
Как лечить поверхностный колит
Схему лечения определяют после получения результатов всех проведенных исследований. В первую очередь устраняют факторы, спровоцировавшие в толстом кишечнике воспалительный процесс. Лечение состоит из комплекса мер, которые включают: медикаментозное лечение и следование диете.
Медикаментозное лечение заключается в употреблении различных лекарственных средств, в зависимости от причин возникновения колита и проявившейся симптоматики.
Пробиотики назначаются для нормализации кишечной микрофлоры и при терапии кишечной инфекции антибактериальными препаратами.
Для устранения симптоматики употребляют «Но-шпу» (для снятия болевого синдрома), «Имодиум», «Лоперамид» (против диареи). Когда наблюдается сильная дегидратация, то терапия проводится с использованием специальных препаратов – «Регидрон», в тяжелых случаях назначают инфузионную терапию. Чтобы улучшить пищеварение, можно применять ферментные лекарства «Мезим-Форте», «Креон».
Лечение народными средствами
При поверхностном колите применяют и народные способы лечения. Часто используют настои из шалфея, ромашки, золототысячника. Для приготовления препарата необходимо заварить 1 ч. ложку сбора стаканом горячей воды, после остывания употреблять данное средство по 1 ст. ложке каждые два часа. Спустя месяц можно пить настой в меньшей дозировке или увеличить промежуток между приемами.
При запоре во время колита употребляют луковый сок до трех раз в день по 1 ч. ложке.
Еще одним рекомендуемым средством является смесь из кураги, чернослива, инжира, алоэ и травы сены. По 200 г первых трех компонентов перекрутить через мясорубку, добавить сены 50 г и измельченное алоэ — 3 листика. Сделать из смеси 20 шариков и съедать ежедневно по одному перед сном.
Народная медицина рекомендует применять в разных настойках и сборах следующие ингредиенты: семена льна, айвы, цикорий, чернику, перетертые яблоки, шалфей, ромашку, прополис.
Микроскопический колит
Микроскопический колит можно увидеть только под микроскопом.
Существует два типа микроскопического колита: лимфоцитарный и коллагеновый.
При лимфоцитарном типе количество лейкоцитов выше, чем обычно, а слизистая оболочка толстой кишки имеет нормальную толщину.
У коллагенового типа слой коллагена под эпителием толще, чем обычно.
Симптомы каждого типа похожи. У больного обычно бывает водянистая диарея без крови.
Некоторые другие признаки и симптомы включают:
- боль в животе, спазмы и вздутие живота
- потерю веса
- недержание кала
- обезвоживание
- сильные позывы к дефекации
Причины
Микроскопический колит может возникнуть из-за:
Аутоиммунного состояния
В этих случаях иммунная система человека атакует собственные клетки. Аутоиммунные состояния, которые могут быть причиной, включают:
- глютеновую болезнь
- Болезнь Хашимото
- Болезнь Грейвса
- ревматоидный артрит
- псориаз
Лекарств
Лекарства, которые могут быть связаны с микроскопическим колитом, включают:
- НПВП, такие, как аспирин
- акарбоз
- лансопразол
- сертралин
- ранитидин
- тиклопидин
Инфекции
Бактериальные и вирусные инфекции также могут вызвать воспаление желудочно-кишечного тракта.
Мальабсорбция желчных кислот
Желчная кислота — это жидкость, которая помогает выводить отходы из организма.
Мальабсорбция желчных кислот возникает, когда кишечник не может реабсорбировать желчную кислоту. Если он достигнет толстой кишки, это может привести к диарее.
Обследование
Колоноскопия
Стоимость: 24 400 руб.
Подробнее
Диагностика начинается на консультации с осмотра и опроса. Большую роль играют характер боли и недомогания и их продолжительность. При диагностике колита используют целый комплекс инструментальных исследований:
- . Самое распространенное эндоскопическое обследование кишечника.
- Ректороманоскопия (исследование прямой кишки и анальной области).
- Лабораторное исследование кала (копрология, бактериальное исследование, маркеры воспаления – кальпротектин и другие).
- Рентгенографическое исследование с применением контрастного вещества (ирригоскопия). Позволяет обнаружить точную локализацию воспаления.
- Биопсия слизистой для гистологического исследования. Позволяет уточнить диагноз и исключить вероятность злокачественного новообразования, которое зачастую проявляется теми же симптомами, что и колит.
Диагностика направлена на сбор максимального количества данных о болезни. Врач старается выяснить причину (при лечении ее необходимо устранить), уточнить локализацию воспалительного процесса. Чем точнее проведено обследование, тем проще выбрать эффективную тактику лечения.
Наши врачи
Щербенков Игорь Михайлович
Врач — гастроэнтеролог, кандидат медицинских наук
Стаж 22 года
Записаться на прием
Харламенков Евгений Алексеевич
Врач — гастроэнтеролог
Стаж 8 лет
Записаться на прием
Демборинский Олег Иванович
Заведующий консультативно-диагностическим отделением, врач гастроэнтеролог, кандидат медицинских наук, врач высшей категории
Стаж 29 лет
Записаться на прием
Стасева Ирина Вячеславовна
Врач — терапевт, гастроэнтеролог, кандидат медицинских наук
Стаж 20 лет
Записаться на прием
Павлова Надежда Михайловна
Врач — гастроэнтеролог, кандидат медицинских наук
Записаться на прием
Подистова Елена Анатольевна
Врач — гастроэнтеролог, врач высшей категории
Стаж 31 год
Записаться на прием
Игнатова Татьяна Михайловна
Врач-гепатолог, гастроэнтеролог, доктор медицинских наук, врач высшей категории
Записаться на прием
Как лечить колит кишечника у взрослых
Хронический колит лечат амбулаторно или в стационаре – в зависимости от тяжести состояния. Тактику лечения подбирает врач. Если причиной острого колита является инфекционный агент, то лечение проводят в инфекционном отделении.
При любой разновидности колита в зависимости от клинической картины делают следующие назначения:
- Диета 4 или 3.
- Прием адсорбирующих препаратов.
- Препараты, нормализующие перистальтику кишечника.
- Слабительные или противодиарейные.
- Препараты, стимулирующие регенерацию слизистой оболочки кишечника.
- Противовоспалительные препараты.
- Препараты, способствующие росту нормальной микрофлоры (пребиотики и пробиотики).
- Детоксикация.
- Прием витаминов, минералов, лечение минеральными водами, лечебной физкультурой.
В ходе лечения необходимо постараться ликвидировать причину колита, для чего назначаются:
- антипаразитарные препараты;
- антимикробные препараты;
- сосудистые препараты для улучшения кровообращения.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Ректороманоскопия | 2 500 |
| Колоноскопия (видеоколоноскопия) | 7 000 |
| Ирригоскопия | 7 000 |
- Запор
- Дивертикулез