Миокардит
Содержание:
Коды миокардитов по МКБ 10
- I01.2 — Острый ревматический миокардит;
- I09.0 — Ревматический миокардит.
- Острый миокардит (I40):
- I40.0 — Инфекционный миокардит;
- I40.1 — Изолированный миокардит;
- I40.8 — Другие виды острого миокардита;
- I40.9 — Острый миокардит неуточненный;
- Миокардит при болезнях, классифицированных в других рубриках (I41):
- I41.0 — Миокардит при бактериальных болезнях, классифицированных в других рубриках;
- I41.1 — Миокардит при вирусных болезнях, классифицированных в других рубриках;
- I41.2 — Миокардит при инфекционных и паразитарных болезнях, классифицированных в других рубриках;
- I41.8 — Миокардит при других болезнях, классифицированных в других рубриках;
- I51.4 — Миокардит неуточненный;
- I98.1 — Поражение сердечно-сосудистой системы при других инфекционных и паразитарных болезнях, классифицированных в других рубриках;
Классификация
Миокардиты могут различаться этиологией, клиническими проявлениями и последствиями:
- Болезнь Шагаса развивается из-за простейших организмов – трипаносом. При этом возникает экстенсивный миокардит, проявляющийся обычно спустя несколько лет после инфицирования. Заболевание имеет преимущественно хроническое течение, обострение может происходить лишь в исключительно редких случаях. Болезнь характеризуется прогрессирующей сердечной недостаточностью и аритмией; именно они при отсутствии адекватной терапии приводят к летальному исходу.
- Гигантоклеточный миокардит имеет невыясненное происхождение. При этой форме в миокарде обнаруживают многоядерные гигантские клетки, что вызывает быстро прогрессирующую фатальную сердечную недостаточность. Этот миокардит диагностируют достаточно редко, развивается он у взрослых людей и часто протекает вместе с такими заболеваниями как тимома, системная красная волчанка, тиреотоксикоз.
- Миокардит, вызванный токсоплазмами, является редкой формой поражения сердечной мышцы и развивается чаще всего у молодых людей со слабым иммунитетом. Для заболевания характерны сердечная недостаточность, аритмия, нарушения проводимости.
- Радиационные миокардит возникает из-за ионизирующей радиации. Ведут они к разнообразным острым (реже) и хроническим (преимущественно) нарушениям работы сердца. Вместе с этой формой миокардита часто развивается фиброз миокарда.
- Болезнь Лима – заболевание, вызываемое клещевым возвратным тифом. Его типичным симптомом является нарушение сердечной проводимости. Нередко этой форме сопутствуют перикардиты, нарушения функций левого желудочка.
- Бактериальные миокардиты довольно редки и вызываются преимущественно палочками золотистого стафилококка или энтерококка. Эта форма заболевания поражает клапанные кольца и межжелудочковые перегородки. Возникает бактериальный миокардит также при дифтерии (у 25 % больных), являясь её серьезнейшим осложнением и частой причиной смерти. При дифтерии вырабатывается специфический токсин, предотвращающий синтез протеинов. Именно он способствует расширению, дряблости сердца, ухудшает его сокращаемость. Больным назначаются антитоксин и антибиотики.
Для любой разновидности миокардита характерны разные формы: острая, подострая и хроническая (рецидивирующая). Тип и форму окончательно может определить только врач-кардиолог после проведения объективного обследования.
С какими заболеваниями может быть связано
Миокардит может развиться при генетической склонности к тому, а также вследствие распространенности инфекции в организме:
- вирусы гриппа,
- вирус коксаки,
- цитомегаловирус,
- вирус Эпштейна-Барр,
- вирусы гепатитов,
- вирусы герпеса простого I, II типов,
- бактерии — стрептококки, стафилококки, менингококки, пневмококки,
- грибы — аспергиллы, кандиды, кокцидоиды и т.д.,
- гельминты, риккетсии и т.д.
Миокардит может стать следствием не леченного хламидиоза, полиомиелита, лептоспироза, эхинококкоза, сальмонеллеза, следствием аллергической реакции (например, на лекарственный препарат). Миокардит осложняется в сепсис, сердечную недостаточность.
Симптомы
Пациенты с миокардитом предъявляют жалобы:
- острая боль в грудной клетке, иногда похожая на приступ стенокардии;
- слабость и повышенную утомляемость;
- одышку, усиливающуюся при физической нагрузке;
- отеки на нижних конечностях;
- сердцебиение;
- перебои в работе сердца;
- снижение артериального давления;
- синкопальные состояния (эпизоды потери сознания).
Выраженность каждого из симптомов зависит от течения болезни. При фульминантной или молниеносной форме преобладает клиника тяжелой левожелудочковой недостаточности — выраженная одышка, возникающая чаще ночью, вынужденное сидячее положение, кашель, бледность кожи лица, тела и синюшность стоп и кистей. Бывает, что такая форма миокардита проходит бессимптомно и первым проявлением болезни становится внезапная сердечная смерть. Но бывает и противоположный вариант, когда болезнь протекает доброкачественно и довольно быстро, когда организм благодаря хорошему иммунному ответу справляется с патологией. Проходит либо спонтанно, либо с летальным исходом.
Острый вариант также сопровождается активной клиникой, но менее выраженной. Развивается с нарушением функции сердца и перечисленными признаками. Чаще всего заканчивается развитием дилатационной кардиомиопатии (расширение всех камер сердца с выраженным снижением его функции).
При подостром варианте часто симптомы долгое время отсутствуют, либо выражены незначительно, что сам пациент не замечает. По этой причине подострый миокардит выявляют на более поздних этапах, когда формируются осложнения.
При хронических активных воспалениях миокарда характерны размытое начало, рецидивы болезни несмотря на благоприятный ответ на терапию.Часто переходит в дилатацинную кардиомиопатию.
При хронических персистирующих миокардитах пациенты жалуются на длительный болевой синдром. Развивается вариант медленно, постепенно. Интересно, что при этом варианте течения воспалительные процессы не приводят к увеличению камер сердца в отличии от предыдущих вариантов.
Панические атаки. Современные методы диагностики.
Только квалифицированный врач невролог-вегетолог может поставить диагноз паническое расстройство, которое проявляется паническими атаками, выявить его симптомы и назначить оптимальное лечение.
На первичном осмотре врач-вегетолог должен исследовать нормальные рефлексы пациента, его мышечную систему, органы чувств, когнитивные функции (память, речь, восприятие), оценить общее психоэмоциональное состояние больного, при этом учитывая все его жалобы, чтобы собрать полную картину болезни.
Далее есть несколько методов диагностики вегетативного нервного расстройства. Один из них – это исследование вариабельности сердечного ритма.
Пациент выполняет несложную нагрузку: сначала он ложится на спину, а через несколько минут – встает на ноги. Таким образом мы моделируем стандартную повседневную ситуацию, когда на наш организм оказывается самая минимальная нагрузка. Все это время датчики, прикрепленные к груди пациента, записывают ритм его сердца, а врач затем сравнивает изменения ритма в обоих положениях. Такое исследование показывает, насколько организм человека приспособлен к обычной минимальной нагрузке, с которой в норме – каждый день без малейшего труда справляется наша вегетативная нервная система.
Как это работает? В здоровом состоянии наше тело адекватно реагирует на любой «стресс», любую нагрузку (умственную, физическую, эмоциональную). Поэтому, когда здоровый человек встает, то в его теле срабатывает симпатический отдел вегетативной нервной системы и вырабатывается гормон адреналин, а значит сердцебиение учащается. Когда человек ложится, то в норме его организм должен настроиться на отдых и расслабление. На уровне физиологии это проявляется так: в активность вступает парасимпатический отдел вегетативной нервной системы и выделяется гормон ацетилхолин, который гасит активность адреналина, и наступает фаза релаксации и восполнения резервов организма.
Но у пациентов с симптомами панических атак наблюдается аномальная смена кардиоритмов: то есть, когда человек ложится, его пульс учащается и становится все быстрее и быстрее. То есть когда человек дает своему организму команду настроиться на отдых, организм понимает все наоборот – и готовиться к выполнению забега на короткую дистанцию. Именно поэтому люди с расстройствами вегетативной нервной системы так часто не могут уснуть ночами и никогда не чувствуют себя отдохнувшими и бодрыми.
Таким образом врач делает вывод, что гармоничная работа симпатического и парасимпатического отделов нервной системы нарушена. Значит, можно переходить к следующему этапу обследования.
Среди инновационных методов диагностики панического расстройства – исследования вегетативной нервной системы методом инфракрасной термографии. На инфракрасном снимке тепловизор наглядно показывает, в каких именно узлах (ганглиях) вегетативной нервной системы нарушена работа. Именно с этими вегетативными узлами впоследствии будет работать врач невролог-вегетолог.
«Серьезные научные исследования последнего десятилетия показали высокую достоверность и надежность термографии. Это позволяет использовать данный метод в медицинской практике для постановки диагноза в сложных случаях», — Джеймс Мерсер, профессор, президент Европейского общества термографии (EAT).
|
Рис.1 – Снимок тепловизора до лечения панических атак и ВСД – нарушена работа вегетативного узла в шейном отделе (цвета – красный и оранжевый) |
Рис.2 – Снимок тепловизора того же пациента после лечения панических атак и ВСД – температура в вегетативном узле шейного отдела нормализовалась (цвета — синий и зеленый) |
После лечения можно сделать повторный инфракрасный снимок, на котором Вы заметите прогресс от пройденного курса. Зоны с аномальной температурой (ярко-красного или темно-синего цвета) изменят свой цвет на снимке, потому что их температурный режим приблизиться к нормальному показателю.
Лечение
Если существует основное заболевание, послужившее причиной для воспаления в сердечной мышце, то обязательным условием является назначение соответствующего лечения. Лечение заболевания проводится медикаментозными препаратами.
- Для борьбы с воспалением применяют противовоспалительные средства.
- При тяжелом течении миокардита, для подавления аутоиммунной реакции назначают препараты, подавляющие иммунитет (чаще всего гормоны коры надпочечников).
- При миокардите, вызванном бактериями, назначаются антибиотики. При грибковой инфекции применяют противогрибковые препараты. Противовирусные средства назначаются при выявлении вирусной инфекции.
В многопрофильной клинике ЦЭЛТ практикуются современные подходы к лечению миокардита, характеризующиеся высокой степенью эффективности.
- Порок сердца
- Сердечная недостаточность
Причины развития миокардита
Самая частая причина возникновения миокардита – инфицирование организма вирусами, грибами и бактериями. Какой-то определенной группы микроорганизмов, провоцирующих развитие заболевания, не существует: оно может быть вызвано самыми разнообразными простейшими, но при этом вирусная этиология считается наиболее распространенной и обоснованной.
Инфекционная этиология миокардита (возбудители заболевания):
- вирусные инфекции (инфекционный мононуклеоз, краснуха, цитомегаловирус, гепатиты В и С, полиомиелит, грипп, корь, ВИЧ);
- грибы (кандидоз, аспергиллез, кокцидиомикоз;
- бактериальные инфекции (сальмонеллез, дифтерит, менингит, стафилококковые и гонококковые инфекции).
Миокардиту также свойственно развиваться на фоне аутоиммунных болезней (системная красная волчанка, ревматоидный артрит, ревматизм), токсического отравления некачественными алкогольными напитками, химической интоксикации организма, паразитарной инвазии.
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:
- депрессия;
- усталость;
- нарушения сна;
- потеря аппетита;
- сложности с концентрацией внимания.
Наши врачи
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Методики лечения
На вопрос о том, как лечить постгерпетическую невралгию невозможно дать однозначный ответ, поскольку не существует универсального лечения данного заболевания, которое бы подходило всем больным. Как правило, требуется кропотливый подбор лекарственных препаратов и методик (а иногда — и их сочетание) для того, чтобы облегчить боль пациента.
Лидокаиновые пластыри
Это пластыри, содержащие местное обезболивающее средство — лидокаин. Их следует наклеивать на поражённый участок кожи. За счёт постоянного равномерного выделения анестетика, такие пластыри приносят временное облегчение, снижая болевые ощущения и давая передышку.
Пластыри с высоким содержанием капсаицина
Это современный метод обезболивания при постегрпетической невралгии, который заключается в следующем: содержащееся в пластыре вещество является производным жгучего перца, который блокирует болевые рецепторы кожи. Аппликация такого пластыря может проводиться только врачом. Процедура занимает 2 часа, но хороший обезболивающий эффект от неё пролонгирован и может сохраняться до 3-х месяцев. Если возникнет необходимость, процедуру повторяют.
Медикаментозная терапия
Медикаментозная терапия предусматривает использование следующих групп препаратов:
- Антиконвульсанты («Лирика», «Нейронтин», прочие). Эти препараты показали хорошую эффективность в отношении нейропатической боли. Однако они имеют ряд побочных эффектов, самыми частыми из которых является снижение концентрации внимания, сонливость и отёк ног;
- Антидепрессанты. Некоторые антидепрессанты («Амитриптилин», «Дулоксетин») влияют на выработку специальных веществ головного мозга, которые отвечают как за депрессивные состояния, так и за восприятие боли. Часто врачи назначают минимальные дозы антидепрессантов в комплексной терапии постгерпетической невралгии. Их основные побочные эффекты включают в себя: сонливость, сухость во рту, головокружения;
- При выраженном болевом синдроме и недостаточной эффективности других средств пациентам могут назначаться наркотические анальгетики.
Эпидуральное введение анестетиков и стероидных гормонов
Эпидуральная блокада позвоночника предусматривает введение препаратов в эпидуральное пространство, что приводит к утрате чувствительности в области воздействия. Это значит, что данная процедура предусматривает введение действующего вещества непосредственно в источник боли. Достижение лечебного эффекта в данном случае возможно за счёт следующих факторов:
- обезболивающие свойства препарата;
- максимально возможная концентрация в поражённой области;
- рефлекторное действие на всех уровнях нервной системы.
Радиочастотная деструкция нервов
обеспечивает стойкий обезболивающий эффект, который сохраняется до года и более. Это малоинвазивная нехирургическая процедура, которая позволяет значительно облегчить боль в тех случаях, когда другие способы
Лечение постгерпетической невралгии в ЦЭЛТ
Если у вас или ваших близких присутствует данная патология мы рекомендуем обратится в Клинику Боли ЦЭЛТ. Наши специалисты по лечению боли () владеют всеми перечисленными методиками и смогут подобрать наиболее эффективную для каждого пациента.
Важно, что при некоторых из них пациент получает практически мгновенный устойчивый эффект обезболивания, который длится продолжительное время. Не надо терпеть боль!
Не надо терпеть боль!
- Онкологическая боль
- Боли в промежности
Причины миокардита
Существует множество возбудителей, которые вызывают заболевание.
Чаще всего это вирусы:
- вирус Коксаки В
- аденовирус
- парвовирус В19
- вирус простого герпеса
- вирус гриппа А.
Потенциальными возбудителями также считают:
- эховирус (обычно поражает желудочно-кишечный тракт)
- вирус Эпштейна-Барр
- ВИЧ
- вирус краснухи.
Заболевание могут вызвать бактерии:
- стафилококки
- стрептококки
- дифтерийные палочки
- бактерии, вызывающие болезнь Лайма, — боррелии;
паразиты:
- токсоплазмы
- трипаносомы, в том числе вызывающие болезнь Шагаса, — она распространена в Центральной и Южной Америке;
грибы:
- кандиды
- аспергиллы
- гистоплазмы.
Другими причинами миокардита могут быть:
- лекарства или наркотики, которые могут вызвать аллергическую или токсическую реакцию. Это пенициллин и сульфаниламиды, некоторые противосудорожные средства, кокаин.
- химические вещества (окись углерода).
- ожоговая болезнь
- трансплантация органов
- ревматологические заболевания — системная красная волчанка, гранулематоз Вегенера, артериит Такаясу, гигантоклеточный артериит.
Иногда причина миокардита остается неясной.
Online-консультации врачей
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация доктора-УЗИ |
| Консультация аллерголога |
| Консультация психолога |
| Консультация гомеопата |
| Консультация педиатра-аллерголога |
| Консультация андролога-уролога |
| Консультация проктолога |
| Консультация пластического хирурга |
| Консультация специалиста по лазерной косметологии |
| Консультация общих вопросов |
| Консультация сурдолога (аудиолога) |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация детского невролога |
| Консультация семейного доктора |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Прогноз
Самый благоприятный прогноз имеют пациенты с острой формой болезни. Они чаще всего выздоравливают спонтанно — в 57% случаев. Наихудший прогноз у молниеносного миокардита. Летальность здесь может достигать 40% в течение 4 недель. Пациенты, у которых выявили гистологически гигантоклеточный и некротический эозинофильный миокардит имеют 20%-ную выживаемость в течение 4 лет.
Самым важным в благоприятном исходе заболевания является наиболее ранняя диагностика, при появлении первых признаков (одышка при физической нагрузке, утомляемость, боли в грудной клетке, нарушения ритма, сердцебиение) и последующее быстро начатое лечение.
- Моисеева О.М. Миокардиты: основные принципы диагностики и лечения. — Кардиология. Новости, мнения, обучение, №1, 2016.
- Миокардит у детей. . — 2016.
- Королева А.А., Журавков Ю.Л. Современные подходы к диагностике и лечению миокардитов. — Кафедра военно-полевой терапии ВМедФ в УО “БГМУ”.
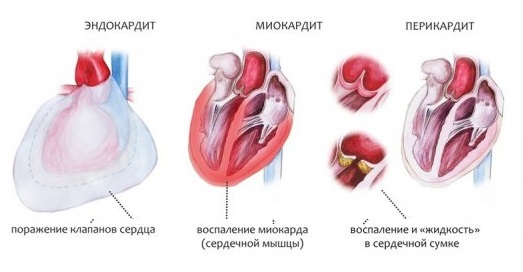
Что такое и как проявляются кардиты: эндокардит, миокардит, перикардит
Кардит – это общее название трех разных заболеваний, вызванных одной и той же причиной:
 Кардит – воспаление одного или нескольких слоев сердца (перикардит, эндокардит, миокардит)
Кардит – воспаление одного или нескольких слоев сердца (перикардит, эндокардит, миокардит)
- Эндокардит – это воспаление внутренней оболочки сердца, при котором поражаются, преимущественно, клапаны сердца, из-за чего оно не может выбрасывать необходимое для кровоснабжения органов и тканей количество крови.
- Миокардит – это воспалительное поражение миокарда, т.е. мышечного слоя сердца. Таким образом из сердца «выключается» часть ткани, которая в норме должна сокращаться, поэтому возникают перебои в работе сердца, нарушение ритма, сильное сердцебиение.
- Перикардит – это воспаление внешней оболочки сердца (сердечной сумки). В результате этого процесса между мышечным и внешним слоем скапливается жидкость, которая мешает сердцу нормально сокращаться. При несвоевременном лечении перикардита в этом пространстве может скопиться такое количество жидкости, которое не даст сердцу нормально сокращаться.
Лечение кардитов нельзя откладывать надолго, потому что это может привести к угрожающим жизни состояниям. Мы рекомендуем обратиться к врачу в максимально короткие сроки.
1.Что такое миокардит и его причины?
Миокардит – это воспаление сердечной мышцы. Заболевание, которым каждый год болеют тысячи людей, хотя реальные цифры точно не известны, потому что иногда болезнь протекает бессимптомно. Причиной миокардита могут быть инфекции и другие проблемы, причем возникнуть болезнь может и у тех людей, которые никогда не жаловались на сердце. Поэтому лучшим способом профилактики миокардита является профилактика и своевременное лечение инфекционных заболеваний.
Причины миокардита
Наиболее часто миокардит развивается из-за вирусной инфекции. Когда организм инфицирован, в нем вырабатываются специальные клетки, которые борются с инфекцией. Эти клетки выделяют особые химические вещества. Если такая клетка попадет в сердце, может произойти выброс химических веществ, способных негативно повлиять на сердечную мышцу – сердце утолщается, опухает и слабеет. Своевременное обращение к врачу при первых признаках инфекции способно предотвратить развитие таких осложнений.
Вот лишь некоторые типы инфекций, которые могут стать причиной миокардита:
- Цитомегаловирус;
- Вирус Эпштейна-Барр;
- Гепатит С;
- Герпес;
- ВИЧ;
- Бактериальные инфекции
- Хламидии (распространенное венерическое заболевание);
- Микоплазмы;
- Стрептококковые бактерии (стрептококк);
- Стафилококковые бактерии (стафилококк);
- Трепонема (причина сифилиса);
- Грибковые и паразитарные инфекции.
Миокардит может быть вызван не только воздействием вируса. К другим причинам миокардита относится реакция на некоторые химические вещества или аллергические реакции на лекарственные препараты и токсины (алкоголь, наркотики, свинец, укусы змей, пауков, ос), химиотерапию или лучевую терапию. Аутоиммунные заболевания, такие как волчанка или ревматоидный артрит, вызывающие воспалительные процессы во всем организме, также могут привести к миокардиту.
Такие разные гипертрофии
Проявления здорового спортивного сердца и патологического схожи, но здоровая сердечная гиперфункция прерывиста, характеризуется снижением в период вне тренировки и соревнований, тогда как патологическая гиперфункция постоянна и со временем становится необратимой. Патологическое сердце всегда находится в работе, потому что всегда должно преодолевать свою скрытую слабость. Всё это обозначают как нарушение приспособления сердца к нагрузкам — дезадаптация, что может привести к внезапной смерти.
Спортсмен не ощущает перехода от физиологического спортивного сердца к патологическому, он просто становится менее работоспособным, легко устаёт и почти не восстанавливается при отдыхе, возможны приступы головокружение во время тренировок. В процессе обследования выявляют утолщение сердечной мышцы при недостаточности её расслабления в фазу диастолы, это уже свидетельствует о болезни — начальной бессимптомной кардиомиопатии.
Страдает не только сократительная функция, но и образование электрического потенциала для реализации сокращений — нарушается ритмичность. Нарушения сердечного ритма проявляются несвоевременными ударами, неправильным пульсом или просто потерей сознания. При отдыхе от тренировок нарушения ритма проходят, но изменения сердечной мышцы остаются. Постепенно сердечная мышца замещается рубцами, превращая желудочки сердца в слабо сокращаемые рубцовые мешки, с большим трудом «гоняющие» кровь, прогрессирует сердечная недостаточность.
Гипертрофия миокарда, как заболевание сердца, и патологическое спортивное сердце имеют сходство, но при болезни сердца гипертрофия нужна для компенсации анатомического или функционального дефекта, к примеру, клапанного порока. При спортивном сердце гипертрофия необходима для реализации мышечных усилий, то есть не имеет подоплёкой дефект. Тем не менее, при любой по причине патологической гипертрофии сначала нарушается клеточный обмен, затем изменяется структура миокарда с образованием рубцов, и наконец, страдает функция сердца.
Лечение других заболеваний на букву — м
| Лечение малярии |
| Лечение маниакально-депрессивного синдрома |
| Лечение марсельской лихорадки |
| Лечение мастита |
| Лечение мастопатии |
| Лечение мегалобластной анемии |
| Лечение менингококковой инфекции |
| Лечение мигрени |
| Лечение миеломной болезни |
| Лечение миеломной болезни скелета |
| Лечение микоза легких |
| Лечение микоплазмоза |
| Лечение молочницы |
| Лечение мочекаменной болезни |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Симптомы
Проявления миокардитов зависят от объема поврежденного участка миокарда, нарушения сократительной функции сердца и способности его к генерации электрических импульсов, агрессивности и токсичности микроорганизмов, реакции иммунной системы. Патологический процесс характеризуется неспецифическими симптомами, которые могут встречаться при многих болезнях.
Симптомы миокардита включают:
- Боли в суставах.
- Снижение артериального давления.
- Болевой синдром в сердечной области (кардиалгия), который не купируется нитроглицерином.
- Нарушение общего состояния: повышение температуры тела; слабость, сонливость; снижение работоспособности; раздражительность; повышенная потливость.
- Сердечная недостаточность (нарушение функции сокращения): гипертрофия миокарда (утолщение сердечной мышцы); расширение внутрисердечных полостей; увеличение границ органа; бледность кожи с акроцианозом (посинение носогубного треугольника, фаланг пальцев); одышка при физической нагрузке и в покое; набухание вен шеи; отеки нижних конечностей.
- Нарушение ритма сердца (ухудшение функции возбуждения и проведения) – тахикардия, экстрасистолия, мерцательная аритмия.
При прогрессировании миокардитов формируется застойная сердечная недостаточность левого и правого желудочка, что значительно ухудшает качество жизни больных, а тяжелые аритмии могут привести к летальному исходу.
Какими препаратами лечить миокардит?
НПВП:
- диклофенак-натрий (вольтарен, ортофен) — по 150-200 мг в сутки; в первые 2 недели внутримышечно по 75 мг (3 мл) и внутрь по 100-150 мг в сутки, затем проводят курс перорального приема этого препарата в течение не менее 6 недель;
- бруфен (ибупрофен, кетопрофен) — по 400 мг 3 раза в сутки;
- напроксен — по 250 мг 3 раза в сутки;
Ингибиторы ЦОГ2:
- месулид — по 100 мг в сутки, курс лечения устанавливает врач на основе традиционных критериев активности воспалительного процесса, который обычно длится 6-8 недель;
- мовалис — по 7,5 мг в сутки; курс лечения устанавливает врач на основе традиционных критериев активности воспалительного процесса, который обычно длится 6-8 недель;
- целекоксиб (целебрекс) — по 200 мг 2 раза в сутки внутрь;
- рофекоксиб (рофика) — по 10-20 мг в сутки;
- парекоксиб (династат) — по 20 мг внутримышечно (в первые дни — по 100 мг) в течение 4-6 недель.
Глюкокортикоиды:
- преднизолон (болпред, метилпреднизолон, паракортол) — в суточной дозе 30 мг, в один(утром), три (15+10+5 мг) или в два приема (20+0+10 мг);
- метипред — 4, 16, 40 мг для приема внутрь или 125 мг для инъекций, или 1000 мг для инъекций пульс-терапии (разводят в 500 мл 5% раствора глюкозы, вводят внутривенно капельно через день или ежедневно).
Антибиотики:
- бензилпенициллин — по 500000 — 1000000 ЕД через каждые 4 часа;
- цефалоспорины (цефтриаксон) — по 1 г 2 раза в сутки внутримышечно;
- мефоксин (цефокситин) — при легких формах его назначают внутримышечно по 1 г 3 раза в сутки, при средней тяжести по 2 г 3 раза в сутки, при тяжелых формах — по 3 г 3 раза в сутки;
- аминацин — 250-500 мг 1-2 раза в сутки внутримышечно;
- абактал — по 400 мг 2 раза в сутки;
- тиенам — в зависимости от степени тяжести доза колеблется от 1 до 4 г в сутки; в легких случаях по 250 мг каждые 8 часов; в случаях средней тяжести по 500 мг каждые 8 часов, в тяжелых случаях по 500 мг каждые 6 часов.
Низкомолекулярные гепарины:
эноксапарин (клексан) — по 0,8 мл 2 раза в сутки в течение 6 дней в сочетании с аспирином (по 75-125 мг 1 раз в сутки).
Симптомы
Чаще всего миокардит выявляют у людей в возрасте 20 – 40 лет. Его симптомы, могут возникать после недавно перенесенной инфекции или отравления, но нередко миокардит возникает без всякой видимой причины.
Наиболее характерны следующие симптомы:
- Слабость, повышенная утомляемость.
- Повышение температуры тела.
- Ощущение усиленного сердцебиения, перебоев в работе сердца.
- Боли в области сердца. Они длительные, имеют колющий, ноющий, жгучий или давящий характер. Иногда больные ощущают дискомфорт в области сердца.
Описанные симптомы встречаются при многих заболеваниях. По ним невозможно сразу же заподозрить миокардит. Только врач после внимательного осмотра может поставить предварительный диагноз и назначить обследование. В ЦЭЛТ работают специалисты с большим опытом.
Воспалительные заболевания сердца: симптомы
Клиническая картина воспалительного заболевания сердца зависит от того, какие ткани оказались задействованы в патологическом процессе: воспаление непосредственно сердечной мышцы (миокардит), воспаление внутренней оболочки сердца (эндокардит) или воспаление околосердечной сумки (перикардит). Общим симптомами могут быть длительные боли в сердце, одышка, сердцебиения, нередко (при инфекционном процессе), повышение температуры тела до фебрильных цифр.
При первых же подозрениях на проблемы с сердцем на фоне любого инфекционного заболевания необходимо обратиться к Врач-кардиолог. Некоторые формы воспалительных заболеваний сердца протекают остро и приводят к очень тяжелым последствиям.
1.Общие сведения
Ревматическая группа заболеваний объединена общим этиопатогенезом и поражаемыми «мишенями»: имеет место системная, касающаяся всего организма патология соединительной ткани и ассоциированный с ней воспалительный процесс, обычно в крупных суставах. Однако наиболее опасным последствием ревматического процесса является поражение миокарда, которое при ревматизме имеет место всегда, – в той или иной степени выраженности (согласно известной и весьма точной медицинской поговорке, «ревматизм лижет суставы и кусает сердце»). В ряде случаев ревматическое воспаление протекает в форме острой лихорадки, которая после купирования основной симптоматики осложняется формированием специфического порока сердца. Имеется в виду повреждение и нарушение сложной клапанной биомеханики миокарда, которая в норме обеспечивает его бесперебойную насосную функцию. В таких случаях говорят о хронической ревматической болезни сердца (ХРБС).
Проблема по ряду причин является весьма серьезной во всем мире. Во-первых, ревматическая болезнь сердца достаточно широко распространена: в статистике ВОЗ она занимает четвертое место среди всех сердечно-сосудистых заболеваний. Во-вторых, ХРБС является одним из главных факторов высокой летальности в данной категории. В-третьих, ревматический порок сердца формируется обычно у детей, подростков и молодых людей, – т.е. поражает наиболее перспективную, активную и трудоспособную часть населения, зачастую приводя к инвалидизациям и «выключая» эту выборку из социального функционирования (по крайней мере, резко ограничивая ее активность и снижая качество жизни).







