Причины, симптомы и лечение мезаденита у детей
Содержание:
- Лекарства
- Этиология
- Лабораторная диагностика
- Обследование новорожденных детей и детей раннего возраста
- Клиническая картина сиаладенита
- Этиология
- 1.Что такое миелит? Виды миелита и факторы риска
- Дифференциальная диагностика
- Профилактика
- Диагностика
- Симптомы болезни
- Обследование на токсоплазмоз при беременности
- Патологическая анатомия
- Диагностика мезаденита у детей
- Симптоматическая картина
- Методы диагностики
- Где записаться на обследование
- Терапия
- Осложнения
- Профилактика
- Виды и формы полимиозита
- Лечение
- Обследование больных ВИЧ-инфекцией
- Лечение
Лекарства
Фото: prostatit.guru
Антибактериальные препараты являются обязательным компонентом лечения мезаденита, так как направлены на устранение причины заболевания. Назначаются антибиотики широкого спектра действия (цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим), фторхинолоны 2 поколения (ципрофлоксацин, офлоксацин)).
Из группы спазмолитиков предпочтение отдается таким препаратам, как дротаверин, папаверин. Их действие направлено на снятие спазма и, как следствие, устранение боли. Из обезболивающих препаратов используют анальгин и кеторолак (при более интенсивных болях).
Следует помнить, что подбором лекарственных средств занимается врач. Прием препаратов без рекомендаций врача строго запрещается, так как каждый препарат подбирается индивидуально с учетом особенностей течения заболевания и наличия сопутствующей патологии.
Этиология
Основным этиофактором являются воспалительные процессы в аппендиксе вызванные такими патогенами, как стрептококк, стафилококк, кишечная палочка, сальмонеллез, а также выделяемые ими токсины. Путь заражения — гематогенный, лимфогенный, энтеральный. Причиной может стать генерализация туберкулёза.
При вторичной форме болезни возбудителем болезни являются вирусные микроорганизмы, например, ассоцианты инфекционного мононуклеоза, цистита, фарингита, тонзиллита и т.д. Дополнительными этиофакторами становятся:
- Снижение иммунного статуса;
- Хронические заболевания ЖКТ в анамнезе;
- Частые отправления;
- Возрастная незрелость пищеварительной системы.
Лабораторная диагностика
Аденовирусы вызывают заболевания, сходные по клинической картине с катарами верхних дыхательных путей, пневмонией, желудочно-кишечными расстройствами, конъюнктивитами. Поэтому методы лабораторной диагностики имеют решающее значение. Они делятся на вирусологические (выделение и идентификация вируса) и ретроспективные (серологические исследования, указывающие на этиологию перенесенного заболевания). Выделяют вирус из материала, полученного от больных (или вирусоносителей), путем взятия слизи тампоном со слизистой оболочки глотки и конъюнктивы. Можно исследовать глоточные смывы, для чего глотку тщательно полощут 20 мл буферного солевого раствора. Кал для исследования собирают в стерильную посуду; для взятия материала со слизистой оболочки прямой кишки используют также тампон.
К взятому материалу (кроме смыва) добавляют 5 мл солевого буферного раствора (путем погружения тампонов в заранее подготовленные пробирки) и антибиотики (пенициллин, стрептомицин и нистатин). После выдерживания в течение часа при комнатной температуре пробирки быстро охлаждают в смеси сухого льда и спирта, затеи сохраняют в рефрижераторе при температуре не выше —12°. Материал, взятый от больного, можно использовать и без замораживания при условии безотлагательной транспортировки в лабораторию и немедленного исследования.
До исследования материал необходимо гомогенизировать и центрифугировать 30 мин. при 3000 об/мин для осаждения тканевого детрита. Надосадочную жидкость используют для заражения тканевых культур и контрольного посева на бактериологические питательные среды.
Выделение аденовирусов производится на перевиваемых эпителиальных клетках HeLa, КВ, HEp-2 и других сходных линиях, полученных из опухолевых и нормальных тканей человека. Питательные среды для выращивания клеток применяются в соответствии с разработанными для этой цели прописями (см. Культуры тканей), однако при переносе культуры в поддерживающие растворы (перед заражением) не следует пользоваться сыворотками людей и животных, учитывая частое присутствие в них аденовирусных антител.
Зараженные культуры клеток подвергают инкубации при t° 37° в течение 14 дней, систематически просматривая пробирки и сравнивая их с контрольными, не зараженными культурами тех же клеток. При хорошем состоянии клеток в контрольных пробирках длительность инкубации может быть увеличена. Появление видимой дегенерации требует дальнейших пассажей на свежих клетках. При отсутствии дегенерации производят 2—4 «слепых» пассажа, направленных на накопление вируса. В процессе размножения аденовирусы остаются локализованными в клетках и, в отличие от кишечных вирусов, слабо поступают в жидкую фазу культуры, в питательный раствор. Поэтому для пассажей применяют взвесь клеток, осажденную в центрифуге и обработанную либо измельчением в аппарате типа блендера, либо повторным быстрым замораживанием и оттаиванием.
Дегенерация клеток указывает на положительный результат опыта. Выделенный вирус подлежит идентификации, которая проводится с помощью реакции связывания комплемента для определения группового антигена и реакции нейтрализации со специфическими сыворотками для типирования. Для реакции связывания комплемента применяют сыворотку предварительно иммунизированных морских свинок, для реакции нейтрализации — сыворотку иммунизированных кроликов. Для иммунизации животных-продуцентов сыворотки используют прототипные штаммы известных аденовирусов (см. выше).
При идентификации выделенного от сольных штамма необходимо определить его этиологическое значение, так как возможна латентная аденовирусная болезнь. Это достигается путем определения прироста антител в сыворотке крови, взятой у больного в начале заболевания и при выздоровлении. Увеличение титра антител не менее чем в 4 раза подтверждает правильность лабораторной диагностики. Наряду с серологическими опытами изучают биологические свойства вируса и проводят электронномикроскопическое исследование.
Ретроспективная диагностика основана на серологических реакциях, в которых определяются групповые комплементсвязывающие антитела к известному антигену. Для обнаружения типовых антител применяют реакцию нейтрализации и задержки гемагглютинации с прототипными штаммами аденовирусов.
Для диагностики аденовирусов в условиях эксперимента использован метод иммунной флуоресценции (цветная табл. рис. 4—7), при котором флуоресцирующими красителями обнаруживается специфический антиген (см. Иммунофлуоресценция).
Обследование новорожденных детей и детей раннего возраста
Направлено на раннее обнаружение возбудителя, до начала острой фазы врожденного токсоплазмоза и развития тяжелых осложнений. Назначается, когда есть подозрение на инфицирование токсоплазмой, включает в себя следующие тесты:
- Выделение паразита путем внесения материала из плаценты и пупочного канатика в живых мышей.
- Проведение ПЦР-анализа амниотической и люмбальной жидкостей.
- Компьютерная томография либо МРТ головы. Позволяет выявить на ранних стадиях специфические изменения в головном мозге, например, гидроцефалию.
Серологические методики также применяются, но они дают только дополнительную информацию. Иммунная система новорожденного недостаточно активна, часто неспособна выработать достаточно высокий титр специфических антител.
Клиническая картина сиаладенита
Во многих случаях воспаление способно вовлекать в патологический процесс околоушные железы, что объясняется спецификой анатомического строения человека. В более редких случаях специалисты отмечают сиаладенит «малых», подчелюстных и подъязычных слюнных желез.
Симптоматика острого сиаладенита
При остром сиаладените пораженная слюнная железа может увеличиваться в размерах с заметным уплотнением собственной консистенции. Клиническая картина такова:
- Локальная припухлость окружающих железу мягких тканей;
- Заложенность ушей (может отсутствовать);
- Сниженная секреция слюны. Реже случается усиление слюноотделения;
- Среднеинтенсивные боли, которые усиливаются при глотании, жевании, повороте головы;
- Гиперемия слизистой оболочки около устья выводящего протока слюнной железы;
- Неоднородная слюна с примесью гнойного содержимого.
Болезненность нередко сопровождается «отдачей» в висок или ухо, в отдельных случаях пациент теряет способность к открытию рта. Острый сиаладенит способен дополняться лихорадочным состоянием и ухудшением общего состояния человека. Если при серозном воспалительном процессе в момент пальпации специалист выявляет инфильтрат слюнной железы, то, если гной уже начал расплавлять стенку уплотнения, отмечается движение жидкости (флюктуация).
Особым признаком поражения выводящих протоков железы – хронического сиалодохита – считается ретенция (задержка) слюноотделения в период обострения недуга. Проявляется выделением слизистого содержимого и болезненными коликами в области слюнной железы.
Сиаладенит в острой стадии
Симптоматика хронического сиаладенита
При хроническом сиаладените отмечается перемежение периодов обострения и ремиссии (улучшения самочувствия пациента). В случае обострений специалист обнаруживает припухлость в области пораженной железы. Пациенты могут жаловаться на слабовыраженную болезненность в процессе жевания или ощупывания железы, а также на неприятный привкус и сухость во рту.
Этиология
Возбудителями аденовирусных болезней являются аденовирусы (см.).
Значение разных серотипов аденовирусов в патологии неодинаково, (табл. 1). Заболевания органов дыхания чаще вызывают 3, 4 и 7 серотипы, реже 2, 5, 8, 14 и 21 серотипы. Фаринго-конъюнктивальная лихорадка и лихорадочный фарингит этиологически связаны с 3 и 7, реже с 4 и 14 серотипами. По данным Р. С. Дрейзин и др. (1959), у детей, больных острым катаром дыхательных путей, сопровождающимся пленчатым конъюктивитом, были выделены аденовирусы двух, чаще трех серотипов и доказано их этиологическое значение при этой форме заболевания.
Один и тот же аденовирус может вызывать разные фермы заболеваний, что особенно характерно для вирусов 3 серотипа. Вместе с тем разные серотипы аденовирусов могут вызывать одно и то же заболевание. Серологические исследования, проведенные среди населения США, Голландии, Венгрии, Конго, Японии и СССР, подтвердили, что аденовирусы распространяются среди детей раннего возраста, причем чаще обнаруживаются антитела к 1, 2, а затем к 3 и 5 серотипам. К пятилетнему возрасту практически все дети оказываются зараженными по меньшей мере вирусом одного типа и 50% детей — не менее чем четырех.
1.Что такое миелит? Виды миелита и факторы риска
Диагноз «миелит» охватывает весь спектр воспалительных заболеваний спинного мозга. Любой процесс такого рода, локализованный в его белом или сером веществе, представляет серьёзную угрозу. Распространённость миелитов не высока (5 случаев на 1 млн. человек). Риск развития спинальных воспалений не зависит от пола или возраста. По некоторым исследованиям заболеваемость выше среди подростков и пожилых людей, что, впрочем, может быть связано с большей вероятностью травмирования и неустойчивостью иммунного статуса у этих возрастных групп. Миелит трудно поддаётся лечению и нередко оставляет необратимые функциональные нарушения.
Прогноз во многом зависит от стадии, на которой начато лечение. Однако начальные признаки воспаления в спинном мозге схожи с симптоматикой ряда других заболеваний неинфекционного генеза. По этой причине больные, испытывающие боль в спине и нарушение чувствительности, могут своевременно не обращаться к врачу, списывая эти проявления на возраст, физические нагрузки, стресс. Чаще диагностика проводится уже на этапе параличей, парезов, расстройства тазовых функций, когда человек обнаруживает нетипичные симптомы.
Виды миелита и факторы риска
В зависимости от этиологии различают инфекционные, интоксикационные и травматические миелиты. Кроме того, данная патология может быть первичной или развиться на фоне уже имеющихся заболеваний.
Первичный инфекционный миелит наблюдается в симптомокомплексе туберкулёза, сифилиса, герпеса, ВИЧ, менингита. В этом случае очаг инфицирования локализуется непосредственно в спинном мозге. Вторично возбудители могут быть занесены с током крови при общеинфекционных заболеваниях (пневмония, грипп, корь, тиф, скарлатина). Также высока вероятность распространения патогенной флоры на вещество спинного мозга при остиомиелите позвоночника.
Травматический миелит развивается вследствие нарушения целостности позвоночника с одновременным проникновением инфекции в мозговое вещество. Ослабленный иммунитет в сочетании с нарушением принципов антисептики во время хирургического лечения или инфицирование пострадавшего до оказания первой помощи может дать начало воспалительному процессу в спинномозговом веществе.
Интоксикационный миелит становится следствием острого отравления или длительного постоянного действия нейротоксичных веществ (типичным примером здесь является работа на вредных производствах).
Стоит также отметить, что миелит может развиваться как компонент паранеопластического синдрома при онкологических заболеваниях или быть следствием некоторых аутоиммунных заболеваний.
Дифференциальная диагностика
Проводится с болезнями, симптомы которых схожи с острой и хронической формой токсоплазменной инфекции. В их число входят:
- Инфекционный мононуклеаз.
- Микоплазмоз.
- Хламидиоз.
- Цитомегалия.
- Туберкулез.
Также необходимо исключить онкологические патологии и системные заболевания (ревматизм, лимфогранулематоз). Окончательный диагноз устанавливается после получения результатов специфичных серологических исследований и ПЦР. Существует достаточно много лабораторных методик обнаружения специфических антител к токсоплазме. В их число входят:
- ИФА. Иммуноферментный анализ.
- РНИФ. Реакция непрямой иммунофлюоресценции. Становится позитивной с первой недели заболевания. Высокий титр антител может сохранятся до 15 лет.
- РСК. Реакция связывания комплемента. Становится положительной с 10-14 дня развития болезни, сохраняется на протяжении 2-3 лет.
Профилактика
Профилактика аденовирусной болезни разрабатывается в направлении получения вакцин трех типов: инактивированных, живых и ассоциированных. В связи с наличием множества типов аденовирусов необходимо введение в вакцину многих антигенов. Но так как наиболее часто аденовирусные болезни вызывают аденовирусы 3, 4 и 7 ссротипов, то именно они и являются компонентами аденовирусной инактивированной вакцины. Для инактивации аденовирусов используют формалин, а для усиления иммуногенности — дополнители в виде минерального масла . Формалиновая и формол-масляная вакцины применяются подкожно и внутримышечно. Р. С. Дрейзин и В. М. Жданов (1962) считают, что вакцинация только против аденовирусов является нецелесообразной ввиду большого числа респираторных вирусных и бактериальных инфекций, столь частых у детей. Поэтому они высказываются в пользу вируснобактериальных вакцин из убитых антигенов, адсорбированных на гидроокиси алюминия.
Вакцинация живой пероральной вакциной предложена Хюбнером (Huebner). Тропизм аденовирусов к лимфоидной ткани и их способность не только длительно сохраняться в кишечнике, но и размножаться в нем позволяют предполагать эффективность такой вакцинации. Первые наблюдения Кауша (R. В. Couch) и др. (1962) показали, что штаммы аденовирусов 4 и 7 типов, введенные через рот в желатиновых капсулах взрослым добровольцам, вызвали у них продукцию антител, более выраженную, чем при введении инактивированной вакцины. Конкуренции двух антигенов в кишечнике не наблюдалось. Описан ряд опытов по заражению добровольцев аденовирусами через верхние дыхательные пути, в результате чего наблюдалось повышение специфических антител в крови у привитых. Аналогичный опыт был проведен А. А. Смородинцевым и А. А. Селивановым (1959). Авторы показали, что живые аденовирусы 4, 5 и 7 серотипов после 4—6 пассажей на ткани почек обезьян вызывают у добровольцев слабовыраженную лихорадочную реакцию без катаральных явлений с последующим развитием иммунитета. Применение живой аденовирусной вакцины еще не вышло за рамки ограниченного эксперимента.
В США профилактическая вакцинация против аденовирусной болезни неоднократно проводилась среди солдат первого года службы, которые, как показали статистические данные, наиболее восприимчивы к острым респираторным заболеваниям. Для этой цели использовалась вакцина, инактивированная при t° 37° формалином в разведении 1 : 4000 в дозе 1 мл подкожно или внутримышечно. Чаще всего вакцина состояла из трех типов аденовирусов: 3, 4 и 7. Кроме того, применялась живая аттенуированная энтеральная вакцина. В качестве антигена использовались и другие типы аденовирусов. В контролируемой группе отмечалось снижение заболеваний респираторными инфекциями, вызванными 4 и 7 типами аденовирусов.
Однако эти исследования, несмотря на положительные результаты, не получили практической реализации, в частности для вакцинации детей. Причина этого заключается в том, что аденовирусы в эксперименте обладают канцерогенными свойствами, стимулируя злокачественное перерождение клеток in vitro, и вызывают опухоли в эксперименте у молодых животных (подробнее — см. Аденовирусы). Поэтому более широко испытывалась энтеральная вакцина, приготовленная из аденовируса 4 типа, лишенного онкогенных свойств. По данным Чанока (R. М. Chanock, 1967), такая вакцина проверена на 23015 военнослужащих-новобранцах. Она оказалась безвредной, побочных реакций не вызвала, но, как и следовало ожидать, вакцина типоспецифична и обладает защитными свойствами лишь к аденовирусной болезни 4 типа. Общее снижение заболеваемости у привитых составило 59%.
Обычные меры профилактики: проветривание помещения, ультрафиолетовое облучение помещений при отсутствии в них людей, обмывание поверхностей раствором препаратов хлора, кипячение загрязненной одежды и белья.
См. также Респираторные вирусные болезни.
Диагностика
Фото: ru-babyhealth.ru
Наличие болей в животе характерно для многих заболеваний, поэтому постановка диагноза вызывает некоторые трудности и требует проведение диагностических манипуляций в полном объеме.
Диагностика начинается с кабинета врача-хирурга. После беседы с пациентом и выявления у него соответствующих симптомов врач приступает к пальпации (ощупыванию) живота. При пальпаторном исследовании живота могут определяться плотные бугристые образования различной локализации. Также выявляются положительные симптомы Клейна (миграция боли справа налево при повороте пациента со спины на левый бок) и Мак-Фаддена (болезненные ощущения по наружному краю прямой мышцы живота).
Для подтверждения наличия инфекционного процесса в организме берется общий анализ крови.
Для точного подтверждения заболевания используются инструментальные методы исследования. К ним относятся:
— УЗИ брюшной полости (позволяет увидеть увеличение лимфатических узлов. В ходе УЗИ также осматриваются органы брюшной полости (желчный пузырь, поджелудочная железа, селезенка и т.д.) для исключения заболеваний со схожими симптомами);
— МРТ брюшной полости (является наиболее информативным и современным методом диагностики. Позволяет не только подтвердить наличие заболевания, но и определить точное местоположение, размеры и количество пораженных лимфатических узлов);
— диагностическая лапароскопия- малоинвазивная хирургическая операция, которая позволяет с помощью специального инструмента (лапароскопа) увидеть своими глазами состояние органов брюшной полости. Применяется в случае, когда предыдущие методы исследования не дали достаточной информации. Позволяет определить наличие пораженных лимфатических узлов, их размеры, количество и локализацию, а также оценить состояние органов брюшной полости для исключения других заболеваний.
Мезаденит следует отличать от острого аппендицита, панкреатита, холецистита, обострения язвенной болезни желудка. При болях внизу живота не стоит забывать о возможности наличия такой гинекологической патологии, как аднексит и апоплексия яичника.
Симптомы болезни
Главный признак заболевания — боль в животе (в верхней его части либо в районе пупка). Боль может быть приступообразной и длиться продолжительное время, может быть тупой, особо не выраженной. Болезненные ощущения становятся выраженнее при резких поворотах тела, поднятии тяжести, чихании, кашле. Нередко возникает чувство тошноты, может быть рвота, расстройства кишечника.
Наличие в организме воспалительного процесса вызывает признаки интоксикации: увеличением числа сердечных сокращений (тахикардией) и общей слабостью, температура тела при остром мезадените может повышаться до 39С. При хроническом она, как правило, не высокая, может повышаться до 37 или до 37. 5 и держится долго. При хроническом мезадените боли беспокоят неделями или месяцами, ребенок становится вялым, уставшим, снижается работоспособность, умственная деятельность.
Обследование на токсоплазмоз при беременности
Если в процессе беременности у беременной выявлены симптомы которые могут свидетельствовать о развитии острого токсоплазмоза необходимо при помощи серологических методов установить уровень специфических иммуноглобулинов.
Для выявления острой стадии заболевания лучше всего подходит иммуноферментный метод (ИФА). Он наиболее точно показывает концентрацию IgM, повышение уровня которого свидетельствует о протекающем, либо недавно присутствовавшем остром токсоплазмозе.
Определение уровней IgG менее информативно так как эти антитела сохраняются долгое время после перенесенной инфекции и свидетельствуют скорее о носительстве, чем о недавнем заражении либо обострении. Женщины, перенесшие инфицирование токсоплазмой до беременности застрахованы от заражения плода и не входят в группу риска.
Также важно получение иммунологической картины в динамике, для чего специфические тесты проводятся не реже 1 раза в 2 недели. Изучение динамики изменений титров антител позволяют с большей точностью установить диагноз
Нужно учитывать, что серологическая картина, свидетельствующая об инфицировании токсоплазмой не является 100% показанием для прерывания беременности. В этом случае потребуется проведение дополнительных анализов путем взятия крови плода из пупочного канатика и образцов амниотической жидкости пункционным методом.
Патологическая анатомия
Макроскопически при М. обычно отмечается отек брыжейки тонкой кишки, в к-рой чаще в области илеоцекального угла обнаруживаются увеличенные, мягкой консистенции лимф. узлы. При гнойном М. на месте лимф, узлов образуется инфильтрат с некрозом и гнойным расплавлением. Гистол, исследование лимф, узлов брыжейки кишечника выявляет лимфоидную гиперплазию, лейкоцитарную инфильтрацию, а при туберкулезном М. — картину специфического воспаления. Прогрессирование процесса может сопровождаться воспалительной инфильтрацией жировой ткани брыжейки кишечника и развитием, напр, при туберкулезном М., специфического перитонита.
Диагностика мезаденита у детей
Для того, чтобы достоверно диагностировать заболевание опытные педиатры назначают ультразвуковое исследование брюшной полости. Оно позволяет чётко разглядеть увеличение лимфоузлов. При этом также осматриваются желчный пузырь, поджелудочная железа, селезёнка и другие органы брюшной полости. Это нужно для исключения патологий с похожими признаками, например, аппендицит. Ультразвуковое исследование брюшной полости на сегодня — очень доступный, неинвазивный и высокоинформативный метод в диагностике мезаденита.
Опасным сложением мезаденита является нагноение (абсцесс) лимфатических узлов, что сразу определяется на УЗИ. Обычно лимфатические узлы воспаляются в виде групп, крайне редко -единичные, при этом лёгкое надавливании датчиком болезненно для пациента. При выраженной остроте процесса возле воспаленных лимфоузлов обнаруживается реактивный выпот жидкости.
Важность и ценность ультразвуковой диагностики еще и в том, что симптомы мезаденита крайне аналогичны аппендициту, и метод УЗД позволяет отличить одно от другого. Также ультразвуковая диагностика позволяет без вмешательств в брюшную полость следить за динамикой процесса выздоровления
Это очень важно при обследовании детей, которые и так боятся вида белого халата и различные медицинские процедуры. Кроме того, в случае появления каких-то осложнений можно в данной ситуации сразу применить необходимые методы лечения.
Родителям всегда стоит помнить: при любых болевых симптомах в животе, остро развившихся или длящихся какое-то время, необходимо сразу обследовать ребенка методом УЗИ. Это позволит выявить истинную причину боли и избежать ненужных осложнений. Данные рекомендации применимы и для самих взрослых, ведь нередко мезаденит встречается и во взрослом возрасте!
Специалисты нашей детской клиники всегда рады вам помочь максимально качественно и точно выполнить необходимое УЗ- исследование ребёнка.
Муфталиева Малика Бюньяминовна (@uzi_dr_muftalieva), врач УЗД детской поликлиники «Целитель» в Махачкале на Ляхова, 49.
Симптоматическая картина
Острая форма отличается внезапной манифестацией. Клинические признаки включают:
- Резкую приступообразную абдоминальную боль без четкой локализации;
- Тахикардию;
- Общую интоксикацию;
- Гипертермию;
- Диспепсические признаки: рвоту, тошноту, сухость во рту;
- В редких случаях катаральные явления и герпетические высыпания.
При хронической форме отмечаются расстройства стула, слабость, апатия, цианоз кожных покровов, субфебрильная гипертермия.
Методы диагностики
Отсутствие специфических признаков затрудняет диагностику. Для верификации проводят:
- Физикальное обследование;
- Хирургический осмотр;
- УЗИ брюшной полости;
- Лабораторные исследования;
- Лапароскопию диагностическую;
- МРТ брюшной полости.
Дифференциация требуется с панкреатитом, аппендицитом, холециститом, язвенной болезнью, колитом, аднекситом, апоплексией яичника и коликой.
Где записаться на обследование
- Адреса и телефоны клиник;
- Прейскурант на услуги;
- Льготы и действующие акции;
- Способы оплаты;
- Технические характеристики оборудования;
- Инфраструктура медцентров;
- Квалификация медицинского персонала;
- Возможность приема маломобильных пациентов;
- Отзывы посетителей.
Позвонив по телефону колл-центра, можно забронировать талон и получить в подарок скидку до 1000 рублей. Услуга для пациентов бесплатная. Операторы принимают звонки с 8:00 до 24:00.
Терапия
Методом выбора становится консервативная терапия. Она включает назначение:
- Антибактериальных препаратов широкого спектра или этиотропных;
- Паранефральных блокад;
- Дезинтеграцию;
- Парентеральную терапию.
Гнойные процессы требуют хирургического вмешательства. Необходимо провести вскрытие абсцесса с последующим дренированием. В период реабилитации требуется:
- Диетпитание (пятый стол);
- Физиотерапия;
- ЛФК.
Осложнения
Риск осложнений минимален. Они могут носить локальный характер, например, абсцесс, деструкция лимфоузла. При генерализованных процессах таких, как перитонит существует риск летального исхода.
Профилактика
Первичными мерами предотвращения является санация и лечение инфекционных и воспалительных заболеваний желудочно-кишечного тракта, в частности Helicobacter pilori.
Виды и формы полимиозита
Клиническая ревматология выделяет 5 видов полимиозита:
Первичный (идиопатический) полимиозит проявляется воспалением мышц проксимальных отделов конечностей (т.е.частей конечностей, менее удаленных от туловища), а также поражением пищевода. Иногда сюда могут добавиться и суставные боли.
Первичный дерматомиозит – это полимиозит в сочетании с кожной патологией. Например, на лице и в области суставов могут появиться эритематозные пятна. Возможно появление стоматита, конъюнктивита и фарингита.
Полимиозит при онкологических заболеваниях. Чаще встречается у пациентов старше 40 лет. Заболевание может возникнуть на фоне онкологических процессов в легких, желудке, молочной железе, предстательной железе, кишечнике, яичниках.
Детский полимиозит, обычно сочетается с кожными проявлениями. Характеризуется атрофией мышц, воспалением легких и сосудов желудочно-кишечного тракта.
Полимиозит в сочетании с аутоиммунными заболеваниями, например, ревматоидный полимиозит, а также полимиозит, комбинированный с системной красной волчанкой, болезнью Шегрена, склеродермией.
По характеру течения можно выделить следующие формы полимиозита:
Острая форма. У человека сразу наступает расстройство глотания, нарушение произношения, атрофируются мышцы, поражаются легкие и сердце. При несвоевременном лечении может наступить летальный исход.
Подострая форма. Воспаления органов не столь обширны, и не так быстро наступает атрофия мышц.
Хроническая форма. При хроническом полимиозите происходит воспаление единичных мышц, заболевание развивается достаточно медленно. Поэтому, если лечение начинается вовремя, пациент не теряет трудоспособности.
Лечение
Лечение большинства больных проводится в домашних условиях. Госпитализации (в боксированные отделения) подлежат больные с тяжелой формой болезни, при наличии осложнений, сопутствующих заболеваний, а также по эпидемическим показаниям (например, больные из закрытых детских учреждений). В лихорадочном периоде необходим постельный режим. Питание должно быть полноценным и богатым витаминами; в лихорадочном периоде желательно преобладание молочно-углеводистой пищи.
Специфическая терапия находится в стадии изучения. Отзывы об эффективности применения интерферона противоречивы. Предложено применение дезоксирибонуклеазы — закапывание 0,05% раствора препарата через каждые 3 часа в течение 2—3 дней в нос (по 3—4 капли) и в конъюнктивальный мешок (по 1—2 капли). Рекомендовано также внутримышечное введение гамма-глобулина направленного действия, то есть содержащего специфические антитела в значительном титре. Антибиотики показаны лишь при пневмониях и других осложнениях бактериальной природы. Патогенетическая и симптоматическая терапия проводится в основном так же, как и при других респираторных вирусных инфекциях. При наличии гипертермии — антибиотики, ацетилсалициловая кислота, амидопирин внутрь или внутримышечно, пузырь со льдом на голову, холодное питье; тяжелобольным назначается капельное введение в прямую кишку охлажденного рингеровского раствора. С целью дезинтоксикации — внутривенное вливание плазмы, гипертонических растворов глюкозы. При выраженных катарах дыхательных путей применяют закапывание в нос растворов эфедрина, санорина, отхаркивающие; при астматическом синдроме — эфедрин, антигистаминные препараты, отвлекающая терапия (горчичники, горячие ножные ванны). При сердечно-сосудистой слабости назначают кордиамин, кофеин, эфедрин, оксигенотерапию. Лечение пневмония проводится по общим правилам, принятым в педиатрии (см. Пневмония, у детей).
Обследование больных ВИЧ-инфекцией
Диагностика заключается в регулярном отслеживании титров иммуноглобулинов G серологическими методами. Титрование иммуноглобулинов M неинформативно так как у большинства ВИЧ-позитивных уровень антител этой группы крайне вариабелен.
В прямом выявлении возбудителя путем микроскопии образцов ткани либо заражения лабораторных животных как правило необходимости нет. Диагноз достаточно точно можно установить за счет серологической диагностики и наличия специфической клиники токсоплазмоза. У ВИЧ-позитивных больных она более выражена, что значительно упрощает постановку диагноза.
Лечение
Терапия зависит от состояния пациента. В отсутствии выраженной клинической картины, объективных функциональных нарушений, которые были бы подтверждены инструментальным путем, возможен выбор выжидательной тактики.
Отсутствие какой-либо динамики в течение нескольких лет дает основание говорить о варианте физиологической нормы. Лечение в таком случае не нужно.
Все остальные ситуации требуют оперативной терапии. В срочном порядке при развитии острой сердечной недостаточности, опасных аритмий и прочих подобных явлений, угрожающих жизни человека.
Плановое вмешательство практикуется чаще. Врачи имеют возможность подготовить пациента, стабилизировать его состояние, чтобы минимизировать риски.
Применяют медикаменты нескольких фармацевтических групп:
- Антиаритмические. Для купирования опасных нарушений ЧСС. Обычно ограничиваются Амидароном.
- Кардиопротекторы. Защищают сердце, нормализуют обмен веществ в миокарде, предотвращают деструкцию клеток-миоцитов.
- Антигипертензивные. Для снижения артериального давления. По показаниям. Если АД нормальное этот пункт пропускают. Назначаются бета-блокаторы, антагонисты кальция, средства центрального действия.
Подготовка длится около 3-4 месяцев. Плюс-минус. Операция требует кратковременного продолжения приема препаратов.
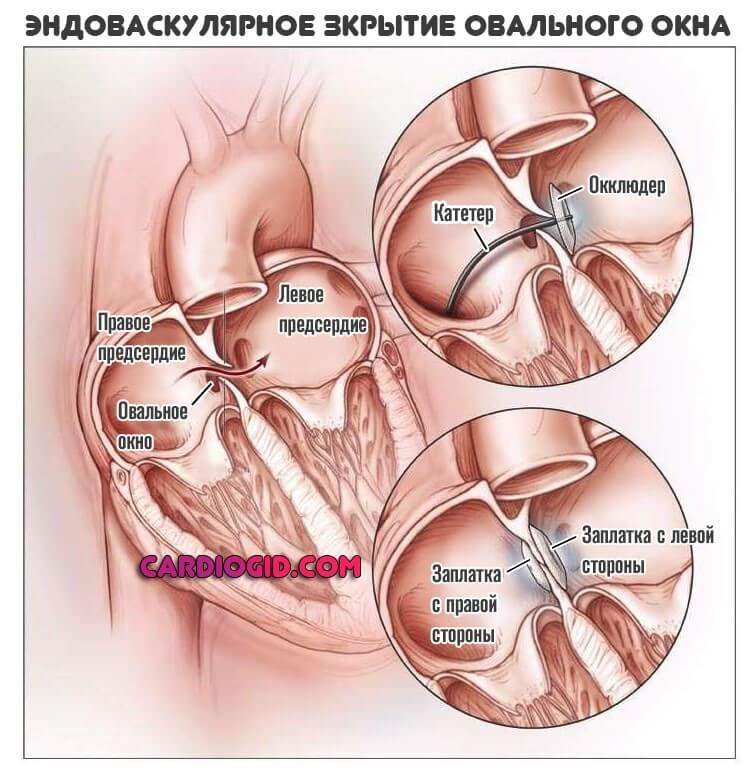
Хирургическое закрытие овального окна проводится эндоваскулярным методом, без рассечения грудной клетки. Через бедренную вену подается тонкий катетер, который через сосудистую сеть проводится до правого предсердия.
По достижении межпредсердной перегородки, через катетер вводят так называемый окклюдер (или графт), который представляют собой искусственную «заплатку». Затем расправляют его, тем самым закрывая отверстие.
Внимание:
Недостатком метода является местная воспалительная реакция, которая редко, но случается.
Выход из ситуации есть — рассасывающийся пластырь BioStar. Это временная заплатка, которая вводится так же через катетер и раскрывается в форме зонтика.
Она способна стимулировать естественную регенерацию клеток и рассасываться течение 30 дней, когда дефект полностью зарастет собственными тканями.
В течение всего реабилитационного периода показано тщательное наблюдение за состоянием больного.
Если речь о взрослых — отказ от курения, спиртного, нормализация рациона (меньше жирного, жареного, никаких консервов и полуфабрикатов, соль до 7 граммов), качественный сон, прогулки на свежем воздухе.
Для точности нужно отметить. Лечение указанной аномалии требуется в минимальном числе случаев. Обычно человек даже не подозревает, что имеется какая-то проблема.





