Купероз — симптомы и лечение
Содержание:
Причины покраснения кожи рук
Красная кожа на руках – явление, которое способно возникнуть практически от любого повода. Вот наиболее распространенные из них:
- остеохондроз. Поражение шейных позвонков ведет к повреждению выходящих из них нервных корешков. Симптомы такого недуга – покалывание и жжение в кончиках пальцев, особенно в среднем и безымянном;
- термический фактор. Слишком высокая или чересчур низкая температура окружающей среды вызывает покраснения на руках и зуд;
- аллергия. Некоторые продукты – например, мед, морепродукты, шоколад, цитрусы – могут спровоцировать развитие контактного дерматита либо крапивницы, проявляющиеся как покраснение на кисти руки;
- инсульт. Жжение, онемение, зуд или мурашки в руке и пальцах – один из сигналов, который, наряду с нарушениями речи и зрения, болью в груди и тошнотой предвещает кровоизлияние в мозг;
- синдром запястного канала. Травма нервных окончаний в районе запястья может возвестить о себе онемением кисти или ее болезненностью, недомоганием. Одно из ее последствий – покраснение и шелушение кожи на руках;
- синдром Рейно (сужение сосудов руки, спазмолитические атаки). Эта болезнь развивается вследствие сильного и длительного стресса, переохлаждениях, контакте с токсинами. Ее симптомы – онемение руки и запястья;
- полинейропатия (органическое повреждение нервных сплетений в кисти и запястье, возникающее вследствие перенесенных ранее инфекций, функциональных заболеваний, недостатка витаминов). Такой недуг вызывает онемение, покалывание либо покраснение пальцев рук;
- грибок. Это чрезвычайно серьезное заболевание – на ранних стадиях оно вызывает покраснение на пальцах рук, ладонях и кожных складках, постепенно трансформирующееся в наполненные жидкостью пузырьки. При малейшем движении они лопаются, кровоточат и зарастают, превращаясь в коричневые бляшки и рубцы;
- экзема. Возникает при длительном контакте с бытовой химией, проблемах с гормонами, снижении иммунитета, нарушениях гидратического баланса (чрезмерной потливости). Болезнь проявляется как покраснение кожи на пальцах рук и между ними, а затем на месте пятен образуются пузыри, трещины, пигментные пятна, утолщается кожа;
- чесотка. Чесоточные клещи, которые и вызывают болезнь, могут внедряться в кожу пальцев, запястий, ладоней, а также других участков тела. Их присутствие определяется по зуду, расчесам, появлению парных пузырей, гнойным воспалениям.
Причины бледности кожи
Анемия
Анемия относится к группе состояний, при которых кровь не имеет достаточно нормальных эритроцитов. Эритроциты содержат гемоглобин, который переносит кислород. Без достаточного количества гемоглобина и кислорода кожа может быть бледной. Железодефицитная анемия является наиболее распространенным видом данного заболевания, при котором у человека нет достаточного количества железа. Анемия может произойти, если организм не может нормально поглощать железо или при кровотечении.
Разновидности анемии
• апластическая анемия, когда костный мозг перестает производить эритроциты;
• гемолитическая анемия, которая включает разрушение клеток крови в селезенке или кровотоке;
• серповидноклеточная анемия, которая является генетической и включает в себя проблемную жесткость эритроцитов.
Некоторые заболевания, включая рак, могут вызвать анемию, а также сильное кровотечение. Человек с анемией чувствует себя слабым, у него появляется одышка. Если человек подозревает, что у него анемия, он должен обратиться к врачу.
Кровотечение
Чрезмерное кровотечение может уменьшить запасы железа в организме и снизить уровень гемоглобина, вызывая бледность. Достаточно сильное кровотечение требует немедленной медицинской помощи, так как жизнь человека находится в опасности.
Некоторые примеры кровотечения, которые могут вызвать бледность:
• тяжелый менструальный период;
• сильное послеродовое кровотечение;
• желудочно-кишечное кровотечение в результате травмы или язвы;
• внутреннее кровотечение при недавней травме;
• кровотечение после операции.
Авитаминоз
Недоедание может привести к тому, что организм не производит здоровые клетки крови. Анемия, вызванная авитаминозом, может развиться при дефиците фолатов (витамин В12). Человек с этим типом анемии может выглядеть бледным и истощенным. Дефицит витамина B12 может возникнуть, когда желудочно-кишечный тракт нормально не всасывает витамин из пищи. Анализ крови поможет выявить дефицит витаминов.
Инфекции
Широкий спектр инфекций может вызвать бледность. Одной из самых серьезных является сепсис — тип инфекции, которая может возникнуть в результате попадания патогенов в кровоток. Если патоген повреждает эритроциты, это может вызвать бледность. При сепсисе необходима неотложная медицинская помощь.
Бледность также могут вызвать:
• инфекции, такие как ОРВИ или грипп;
• лихорадка;
• инфекционные проблемы с дыханием, которые снижают уровень кислорода в крови.
Усталость
Усталый человек может выглядеть бледным. Однако врачи пока не выявили связь. В некоторых случаях усталость (особенно хроническая усталость) является симптомом основного заболевания, такого как анемия.
Проблемы с дыханием
При нарушении дыхания человек не получает достаточного количества кислорода, и это может привести к бледности кожных покровов. Хроническая обструктивная болезнь легких (ХОБЛ) и рак легких являются примерами таких заболеваний. Острые проблемы с дыханием, например, вызванные приступом астмы или анафилактическим шоком, также могут привести к снижению уровня кислорода в крови. Кроме того, у некоторых людей развивается синюшный оттенок кожи, называемый цианозом. Бледность при нарушении дыхания указывают на то, что человек не получает достаточно кислорода
Для них важно принимать терапию кислорода
Генетические заболевания
Некоторые редкие генетические нарушения, которые поражают эритроциты или гемоглобин, вызывают хроническую бледность. Тогда человек будет бледен всю свою жизнь. Одним из таких состояний является дефицит глюкозо-6-фосфатдегидрогеназы. Это расстройство почти всегда наблюдается у мужчин и вызывает преждевременное разрушение эритроцитов, что приводит к гемолитической анемии. Человек может быть очень бледным, с желтыми кругами вокруг глаз.
Рак
Некоторые виды рака могут вызвать бледность. Например, рак легких ограничивает способность человека нормально дышать и приводит к кислородному голоданию. Также лейкоз влияет на способность организма вырабатывать эритроциты, вызывая бледность и снижение уровня кислорода в крови.
Домашний уход
Методы ухода зависят от основной причины. Например, при грибковых инфекциях нельзя прикасаться к сыпи или обмениваться личными вещами с другими людьми. Противогрибковые кремы помогут в лечении этого состояния.
При аллергических реакциях может потребоваться внести изменения в диету и образ жизни, чтобы избежать триггеров.
При сухой коже, экземе и контактном дерматите можно использовать несколько средств, в том числе:
- теплый душ или ванна
- использование мягких, не раздражающих моющих средств
- регулярное нанесение защитного крема
- увлажнение после купания, душа или мытья рук
- надевание хлопчатобумажных перчаток на ночь
Профилактика экземы на руках
При соблюдении врачебных рекомендаций прогноз при экземе благоприятный
Пациенту важно добиться максимально длительной ремиссии. Для этого нужно придерживаться следующих правил:
исключите внешние раздражители, которые способствуют обострению;
не пересушивайте кожу;
соблюдайте питьевой режим;
не переохлаждайте кожу;
исключите горячие ванны и душ (вода должна быть теплой);
соблюдайте принципы здорового, сбалансированного питания;
с осторожностью используйте бытовую химию и косметические средства.
При экземе на руках следует проявить терпение и воздержаться от расчесывания пораженных участков кожи. В противном случае существует опасность распространения воспалительных очагов. В одежде отдавайте предпочтение изделиям из натуральных тканей (хлопка и льна). От синтетики, шерсти и искусственного шелка лучше отказаться, поскольку такая одежда вызывает зуд.
Рисунок отпечатков пальцев
Британские исследователи изучили отпечатки пальцев и истории болезней 139 людей и пришли к выводу, что существует взаимосвязь между рисунком на подушечках пальцев и состоянием здоровья человека. По наблюдениям ученых, люди, у которых рисунок на пальцах напоминает спиральные завитки, чаще страдают гипертонией, недели лица с отпечатками в виде петель или арок.
Руки могут многое рассказать о человеке. Аккуратный маникюр украшает и придает завершенность образу. Но по состоянию рук и ногтей можно судить не только об аккуратности и вкусе человека. Если внимательно присмотреться к этой части тела, то можно еще узнать и о его состоянии здоровья
Почаще обращайте внимание на свои руки и, возможно, это поможет вам распознать заболевание на ранней стадии или вовсе предупредить его
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Какой вид сыпи характерен для аллергии
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику – на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
- Аллергия на пищу. Представляет собой эритематозную сыпь в виде шероховатых пятен, возвышающихся над поверхностью эпидермиса. Характерная черта пищевой аллергии — сильный зуд.
- Холодовая аллергия. Возникает при контакте открытых участков кожи с холодом (воздухом, водой). Хоть непосредственно холод не провоцирует аллергическую реакцию, он является пусковым механизмом для аллергической реакции на неправильное функционирование щитовидной железы, селезёнки и пр. Холодовая аллергия сопровождается слезоточивостью, выделениями из носа, а также появлением белесоватых и розовых, похожих на расчёсы, пятен на коже, которые исчезают сами собой спустя некоторое время. Если у человека хотя бы раз случилась аллергия на холод, ему нужно обратиться к врачу, чтобы узнать истинную причину сбоя в работе организма.
- Аллергия (атопический дерматит) на пыль/шерсть животных. Она часто диагностируется у детей. Проявляется в виде зудящей сыпи, сопровождается повышенной сухостью кожи. В некоторых случаях имеются мокнущие язвы. Самый простой тест по выявлению атопического дерматита: возьмите обыкновенную школьную линейку и надавите на область сыпи в течение 20 секунд. Если спустя несколько минут на коже сохраняется белая полоса, это атопический дерматит. Если кожа восстановила прежний оттенок — это сыпь другой природы.
- Аллергия на алкоголь. Алкоголь имеет сосудорасширяющее действие. Соответственно, в кровь всасывается больше веществ, в том числе и токсических. чем больше компонентов в составе алкогольного напитка, тем сильнее на него аллергия. Самым “опасным” напитком является абсент, в состав которого входят полынь, анис, фенхель, кориандр, мелисса. Кожа покрывается красными пятнами, как от ожогов. У хронических алкоголиков, ежедневно употребляющих дешёвое вино, красное, словно обветренное лицо является следствием постоянной алкогольной интоксикации организма. Если такая реакция произошла у обычного человека, ему нужно выяснить источник аллергии и обратиться к врачу. Самая большая опасность — это отёк Квинке, когда отекают лёгкие и человек умирает в течение нескольких минут.
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Лечение от алкоголизма
Аллергия, вызванная употреблением спиртного, — частое явление
Чтобы не допустить ее развития важно прекратить употребление спиртных напитков. Алкоголизм – тяжелое хроническое заболевание, которое невозможно вылечить самостоятельно, в домашних условиях
Человек, страдающий от алкогольной зависимости, не признает своей болезни и будет всеми возможными способами отказываться от лечения. Но важно понимать, что развитие аллергической реакции на алкоголь чревато многими негативными последствиями для организма, вплоть до развития анафилактического шока (приступов удушья). Если в такой ситуации не оказать человеку необходимую медицинскую помощь, то результат может быть весьма печальным. Алкогольная зависимость развивается постепенно, и с каждой стадией организму требуется больше времени на восстановление. Именно поэтому алкоголизм необходимо лечить при первых признаках заболевания.
Комплексное лечение алкогольной зависимости начинается с детоксикации организма и снятия абстинентного синдром, далее рекомендуется прохождение программ реабилитации (стационарно или амбулаторно) и социальной адаптации.
Позвоните по телефону горячей линии центра “АлкоЗдрав” 8-800-775-32-63 и получите подробную информацию об этапах лечения алкоголизма.
Медикаментозная терапия
Любую медикаментозную терапию назначает только лечащий врач. Менять препараты или «выписывать» их себе самостоятельно — опасно и может только ухудшить состояние.
Топические кортикостероиды
Топические кортикостероиды (ТКС) стали основой лечения атопического дерматита с момента их внедрения в дерматологию в 1950-х годах. Главная задача таких препаратов — оказать противовоспалительное действие. Сейчас кортикостероиды изготавливают в формах мази, крема, лосьона, геля, спрея и пены. Разные препараты подходят для определенных областей тела. Мази лучше наносить на грубые участки, например ладони и подошвы, и на самые сухие — туловище и конечности. Крем можно использовать на многих областях, включая изгибные и генитальные области. Для нежных зон существует также специальная форма «крело». Пенки, спреи и гели более привлекательны с косметической точки зрения, их проще наносить на волосы и лицо.
Длительное и нерациональное применение кортикостероидов может привести к побочным эффектам, включая пурпуру, телеангиэктазии, стрии, очаговый гипертрихоз (повышенный рост волос) и угревидные или розацеаподобные высыпания. Наиболее тревожный из этих эффектов — атрофия кожи, которая может возникнуть от любого ТКС, но в большей степени от мощных средств, особенно на более тонкой коже и у пожилых пациентов. ТКС может также усугублять другие дерматозы, такие как розацеа и периоральный дерматит.
Существует даже такое понятие, как кортикостероидная фобия. Этот феномен — один из факторов неэффективности лечения пациентов с атопическим дерматитом и экземой. Проблема в том, что люди могут получить дезинформацию о топических кортикостероидах от друзей и родственников, из СМИ. В этом случае можно посоветовать довериться лечащему врачу и пробовать различные схемы терапии.
Нет радикального метода, который вылечил бы экзему раз и навсегда. Но топические кортикостероиды — эффективный способ лечения большинства пациентов в стадии обострения. ТКС должны применяться коротким курсом для того, чтобы острые процессы стихли, прошло воспаление, а значит, закрылись «входные ворота» для инфекций и прекратился зуд.
Топические ингибиторы кальциневрина
Местные ингибиторы кальциневрина — бесценные агенты второй линии после применения топических кортикостероидов. Эти препараты одобрены для лечения всех стадий атопического дерматита и экземы, а некоторые подходят даже для хронического поддерживающего лечения.
Ключевое преимущество ингибиторов кальциневрина в том, что они являются нестероидными иммуномодуляторами и, следовательно, не вызывают побочных эффектов, которые могут появиться при применении кортикостероидов.
Кортикостероиды следует использовать в начале лечения, чтобы погасить воспаление на коже, а затем подключать ингибиторы кальциневрина, чтобы ввести заболевание в ремиссию и предотвратить рецидив.
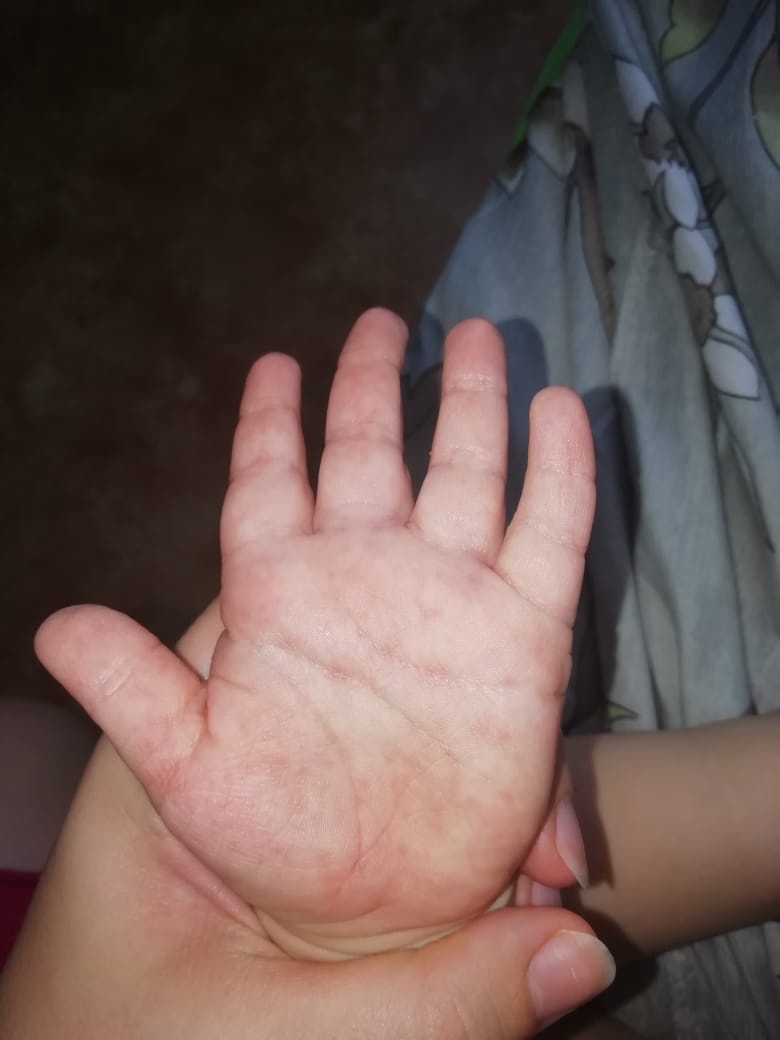
Красные точки на ладонях при контактном дерматите: причины
Изначально такое заболевание рассматривали как некую особенность генетики, или среди людей, работающих в определенных сферах. То есть чисто профессиональным. Если верить зарубежным источникам, то контактный дерматит диагностируется примерно у 30% взрослых. Как ни странно, это происходит в развитых страна. В больницу с таким недугом обращается около 40% заболевших. Появление подобного недуга среди детей гораздо ниже.
Красные точки на ладонях при контактном дерматите, причины:
- Связан с профессиональной деятельностью, особенно если человек работает в химической промышленности и регулярно использует реагенты. Это могут быть щелочи, кислоты. При соприкосновении с кожей, возникают красные пятна, точки, высыпания, которые могут чесаться.
- Контактный дерматит появляется у женщин, которые связаны с уборкой. Появляется как у домохозяек, так и уборщиц. Это реакция на средства для чистки, или мытья полов. Мало кто задумывается, каким образом можно устранить такую сыпь.
- На самом деле достаточно избегать воздействия аллергена. Но это бывает непросто, особенно если человек ежедневно моет посуду, пол, умывается, или пользуется кремом для рук. Обнаружить аллерген довольно сложно. Контактный дерматит — это не единственная причина возникновения красных точек на ладонях. Они могут возникать в результате приема лекарств. Высыпания появляются при употреблении определенных продуктов питания.

Красные точки
Длина пальцев
Кое-что о состоянии здоровья можно узнать и по длине пальцев. Если быть более точными, то некоторые специалисты анализируют соотношение указательного и безымянного: чем длиннее последний, тем больше тестостерона в организме. Кроме того, ученые обнаружили некую взаимосвязь между длиной безымянного пальца у женщин и их когнитивными способностями: чем длиннее четвертый палец, тем лучше представительницы женского пола справляются с пространственными задачами. Тем не менее, этот же признак делает женщину в 2 раза более склонной к риску возникновения остеоартрита коленных суставов.
Лечение и профилактика аллергии на алкоголь
При обнаружении аллергической реакции на алкоголь обязательно обратитесь к врачу. Своевременное лечение поможет избежать осложнений и летального исхода. Расскажите доктору после чего начались высыпания, какие ощущения сыпь вызывает (зуд, тремор).
В том случае, если аллергия выражена слабо и отсутствуют приступы удушья, тахикардия, отек и головная боль, вспомните, возможно, такую реакцию организм выдал на закуску. Попробуйте определить, какие продукты вызывают аллергию.
Одним из наиболее действенных методов для избавления от алкогольной аллергии считается полный отказ от спиртного.
Симптомы экземы на руках
Экзема – болезнь, для которой характерны внезапные обострения и ремиссии. Человеку, страдающему хронической экземой, бывает сложно предположить, когда именно его настигнет очередной рецидив заболевания. Экзема может внезапно начаться при воздействии провоцирующего фактора, но уже спустя 1-2 недели пройти бесследно. При этом у каждого человека болезнь проходит по-разному.
К основным признакам экземы относятся:
- зуд различной интенсивности (чаще умеренный или сильный);
- чувство жжения в области поражения;
- сильное покраснение и отечность пораженного участка;
- высыпания в зоне поражения в виде пузырьков, которые быстро вскрываются.
Со временем к указанным выше симптомам присоединяются мокнущие эрозии и корки. Так образуются пигментированные чешуйки и шелушения.
Отметим, что наличие всех вышеуказанных симптомов при экземе вовсе необязательно. Это может быть только один-два симптома
Этот момент важно учитывать на этапе диагностики, поскольку от характера течения заболевания зависит и тактика лечения
Если же рассматривать классическое течение экземы, то болезнь протекает в 6 стадий:
- Эритематозная стадия – появление покраснения, отечности и зуда в области поражения.
- Папулезная – формирование узелков (папул) красного цвета.
- Везикулезная – образование везикул (пузырьков), заполненных жидкостью. Такие везикулы напоминают пузырьки, образующиеся при вскипании воды.
- Стадия мокнутия – вскрытие пузырьков, образование мокнутия и эрозии.
- Корковая стадия – подсыхание очагов мокнутия с образованием корок.
- Стадия шелушения – восстановление кожного покрова с отшелушиванием корок.
Когда обратиться к врачу
При первых же симптомах экземы необходимо обратиться за консультацией к врачу-дерматологу. Необходимо провести комплексное обследование с установлением спектра причин и провоцирующих факторов.
Если хотя бы один из родителей страдал от экземы, а у человека аллергия на какие-либо триггеры заболевания, то также следует обратиться за консультацией к дерматологу. Ранее обращение к врачу и соблюдение врачебных рекомендаций позволит снизить вероятность развития экземы в будущем.
Красные точки на ладонях у ребенка: причины
Красные точки на ладонях у ребенка часто возникают как симптом инфекционного недуга.
Красные точки на ладонях у ребенка, причины:
Красные пятнышки говорят о наличии инфекционных заболеваний, которыми обычно заболевают в детстве. Среди них стоит выделить скарлатину или ветрянку. Если у ребенка вместе с красными точками наблюдается светобоязнь, повышается температура, это говорит об инфицировании корью.
Мелкими красными точками может проявляться скарлатина. Это одна из разновидностей ангины, которую вызывают вирус герпеса. Также красные точки на ладонях возникают во время ветрянки и краснухи.
Они могут быстро проходить без повышения температуры. Считается, что это легкое течение, которое способствует выработке иммунитета. Со временем такие высыпания распространяются по всему телу. Если это ветрянка, наблюдается сильный зуд.
У детей аллергический дерматит встречается гораздо реже, чем у взрослых. Но чаще всего он появляется не в результате контакта с моющими средствами, а из-за употребления определенных продуктов
Среди них стоит выделить шоколад, цитрусовые и некоторые лекарства.
Обратите внимание на красные точки, которые возникают после того, как в доме появился питомец. Это может быть аллергический дерматит, который возникает в результате аллергии на шерсть животного, или начальная стадия лишая
Но при лишае красные точки дислоцируются не на внутренней части ладони, а на тыльной. Чаще всего лишай появляется на кистях, в области пальцев, а не на ладони.
Для диагностики необходимо обратиться к дерматологу. Для определения причин, которые спровоцировали развития недуга, одного осмотра недостаточно. В большинстве случаев назначают лабораторные исследования, анализ крови, мочи. Кроме того, берут бакпосев и смотрят красные пятнышки под ультрафиолетовой лампой. Считается, что при помощи ультрафиолетового излучения очень просто обнаружить микроспорию. У пациента узнают о дополнительных симптомах, и возможных наследственных недугах.
Сыпь у ребенка
Экзема на руках: основные причины
Экзема представляет собой неинфекционное заболевание кожи. Для патологии характерны периоды затихания и обострения с появлением покраснения, сыпи и сильного зуда.
Данная патология была известна еще с античных времен. В переводе с греческого слово «экзема» переводится как «вскипаю». Такое название болезни обусловлено наличием пузырьков, напоминающих вскипающую воду.
Заболевание протекает как в легкой, так и тяжелой форме. Воспалительные процессы могут располагаться на различных частях тела, в том числе и руках. В той или иной форме экзема встречается у 10% людей. При этом женщины страдают от экземы чаще мужчин. Точные причины такого распределения пока неизвестны, однако специалисты предполагают, что это связано с гормональными особенностями женского организма.
Что касается причин развития экземы, то в настоящее время патология рассматривается в качестве мультифакторного заболевания. То есть, развитие экземы провоцируется сразу несколькими обстоятельствами. Согласно данным многочисленных исследований, главенствующим фактором в развитии экземы считается генетическая предрасположенность, которая определяет те или иные нарушения иммунной, нервной и эндокринной систем. В свою очередь комплекс нарушений в этих системах, как предполагается, и приводит к воспалению верхних слоев кожи.
Сегодня у ученых имеется достаточно данных относительно иммунных нарушений у больных экземой. В частности, у таких пациентов часто отмечается диспропорция состава иммуноглобулинов (избыток иммуноглобулинов G и Е и нехватка иммуноглобулинов типа М. Кроме того, на фоне экземы отмечается снижение уровня активных Т-лимфоцитов и увеличение В-лимфоцитов.
Спровоцировать развитие экземы могут и некоторые триггеры. К ним относятся инфекционные агенты (несмотря на то, что экзема – неинфекционное заболевание), некоторые вещества, лекарства, физические факторы (облучение, температура) и пищевые продукты.
В последние два десятилетия отмечают рост числа тяжелых случаев экземы, которые проявляют устойчивость к существующим терапевтическим методам. Такую тенденцию связывают с ростом числа аллергенов в окружающей среде, ухудшением экологической ситуации, использованием синтетических материалов в быту, а также увеличением количества принимаемых препаратов, которые могут спровоцировать болезнь.
Важно: экзема и наследственность. Установлено, что если у одного из родителей есть экзема, то вероятность развития болезни у ребенка составляет 25-40%
Если же экземой страдают оба родителя, то в таком случае риск развития патологии у ребенка возрастает до 60%.
Существует ряд факторов, которые (при генетической предрасположенности к болезни) существенно повышают риск развития экземы:
- иммунные нарушения;
- аллергические реакции на любой вид аллергенов;
- эндокринные нарушения (в частности, нарушения работы гипофиза, половых желез или надпочечников);
- наличие очагов хронической инфекции (например, хронические инфекции мочеполовой системы);
- заболевания органов желудочно-кишечного тракта;
- нехватка некоторых витаминов;
- стресс и психические нарушения.
Лица, которые страдают хронической экземой на руках (или любой другой части тела), должны знать о внешних факторах, провоцирующих обострение заболевания. К таким факторам относятся переохлаждение, воздействие химических агентов (в том числе и косметических средств), употребление некоторых пищевых продуктов, а также травмы.
Препараты для внутреннего/внешнего применения
Хорошо себя зарекомендовали лекарства с антибиотиками – но перед их применением следует обязательно выяснить, из-за чего краснеют руки. Причины для подобных назначений должны быть достаточно вескими – например, инфицирование чесоточными клещами либо грибками вида Candida или Dermatophyton. Довольно сильным и быстрым действием обладают препараты с антисептиками – они уничтожат покраснение кистей рук, причины которого – болезнетворные бактерии и микробы. Если вы заботитесь о состоянии своей кожи, стоит предпочесть мази, в состав которых включены целебные травы и экстракты растений – таких, как лаванда, мята, ромашка, череда.Эффективными могут оказаться и косметические средства – гелевые маски, пропитанные кремом носки и перчатки. При движении они согреваются, благодаря чему действующее вещество проникает в самые глубокие слои эпидермиса.