Болезни сердечно-сосудистой системы
Содержание:
Симптомы кардиосклероза
Выраженность клинических проявлений и течение патологии главным образом зависят от обширности очага поражения и ее этиологии. Мелкие очаги рубцевания и вовсе могут себя особо не проявлять и человек о них узнает из планового медосмотра, через УЗИ.
По мере развития патологии, конечный результат которой чаще всего становится сердечная недостаточность, симптоматика усиливается и дополняется новыми расстройствами, обусловленных нарушением сократительной функции сердца.
Первые признаки кардиосклероза
- Боль в грудной клетке, в области сердца;
- Нестабильность артериального давления – от низких до высоких отметок, а также нормальные показатели;
- Периодические проявления слабости в теле;
- Аритмии – проявляются в случае рубцевания миокарда в предсердно-синусовом узле.
Основные симптомы кардиосклероза
- Периодические боли в области сердца, в большей мере при повышенной физической нагрузке на организм, а также боли в правом подреберье из-за избыточного скопления крови в печени;
- Аритмии – мерцательная аритмия, тахикардия, экстрасистолия, брадикардия;
- Перепад артериального давления;
- Ухудшение общего самочувствия, иногда появляется слабость;
- Одышка – в начале при физических нагрузках, но по мере развития или сильном поражении сердца, даже в состоянии покоя;
- Отеки на ногах, особенно голеней и стоп, а также излишнее скопление жидкости за грудиной;
- Удушье и кашель в лежачем положении тела;
- Также замечено постепенное нарастание повышенной утомляемости к физическим нагрузкам.
Кардиосклероз имеет непостоянное прогрессирование, поэтому периодически появляются ремиссии с улучшением самочувствия, которые со временем снова могут смениться выраженной симптоматикой. Весь процесс перепадов выраженности патологии может происходить в течение нескольких лет.
Разновидности недуга
Диффузный кардиосклероз различают по причинам его возникновения. Если заболевание развилось из-за атеросклероза, то форму называют атеросклеротической. При данном виде патологии симптомы будут нарастать медленно, поэтому на начальной стадии выявить заболевание получается редко. Сильно нарушается метаболизм соединительных тканей, некоторые участки миокарда перестают выполнять свои функции, волокна рубцуются. При данной форме недуга пациенты сталкиваются со следующими его проявлениями:
- отдышкой;
- учащенное сердцебиение;
- сильные отёки;
- появление скоплений воды в различных полостях.
Постинфарктный диффузный кардиосклероз появляется после инфаркта. Рубцы формируются на месте мертвых тканей. Признаки недуга такие же, как и в случае с атеросклеротической формой. У молодых людей диффузный кардиосклероз развивается из-за перенесенных миокардитов. Рубцы появляются на местах воспалительных процессов. Недуг сопровождается инфекционными и аутоиммунными заболеваниями. Также наблюдается нарушение кровоснабжения по правому желудочку.

Диффузный кардиосклероз
Диффузный кардиосклероз – равномерное отмирание и рубцевание тканей миокарда, со временем распространяющееся по всему сердцу. Различают его крупноочаговую и мелкоочаговую формы.
Основная причина патологии – ишемическая болезнь сердца, возникающая на фоне атеросклеротического поражения сосудов или развившегося воспалительного процесса в тканях миокарда.
Мелкоочаговый диффузный кардиосклероз обусловлен коронарной недостаточностью (заболеванием венечных сосудов сердца), протекающей длительное время.
Симптомы диффузного кардиосклероза не носят какого-то специфического характера, позволяющего заподозрить именно эту форму патологии:
- Одышка сначала при нагрузках, а позднее – в покое и даже лежа;
- Сухой кашель при нагрузке и лежа;
- Отеки ног – сначала они появляются к вечеру на лодыжках, с прогрессированием кардиосклероза начинают распространяться и на голени;
- Мышечная слабость;
- Изменения трофики (упругости) мышц ног.
Заболевание диагностируется с помощью кардиограммы, УЗИ сердца и исследования на аппарате МРТ, которые выявляют увеличение левого желудочка, аритмию и пораженные склерозом участки сердца.
Терапия подразумевает лечение ИБС с целью торможения дальнейшего расширения и увеличения количества пораженных участков, а также контроль аритмии и хронической сердечной недостаточности.
В схему лечения обязательно включается специальная диета, направленная на снижение в крови уровня вредного холестерина и нормализацию артериального давления. Она состоит из растительной пищи, каш из цельных круп, неострых соусов, хлеба грубого помола, витаминизированных домашних напитков – компотов, отваров трав и соков.
Причины кардиосклероза
Первопричины, которые способствуют развитию кардиосклероза, могут быть разные, зависят от возраста и особенностей организма. У взрослых пациентов аномалия зачастую формируется вследствие нарушения обмена веществ. Дети же страдают от патологии в результате воспалительных или дистрофических процессов, которые протекают в миокарде.
Возможные причины кардиосклероза:
- Неврозы – стресс провоцирует повышенную активность надпочечников, в результате вырабатываются гормоны, нарушающие обмен веществ и снижающие тонус сосудов.
- Повышенное артериальное давление – из-за того, что кровь быстрее движется по сосудам возникают завихрения в кровеносном потоке, накапливается холестерин и сужаются коронарные сосуды и как следствие сердечная мышца недополучает питательных веществ.
- Избыточный вес – при ожирении сердце постоянно подвергается повышенной нагрузке, происходит быстрый износ тканей миокарда.
- Курение – из-за никотина в сердечной мышце могут возникать спазмы, ухудшается кровоснабжение, и сужаются сосуды.
- Радиационное облучение и другие.
Кардиосклероз может развиться и в результате осложнений многих болезней, например, склеродермии, саркоидоза, гемохромотоза.
Причины болезни сердца
Диффузный мелкоочаговый кардиосклероз образовывается вместо погибших клеток в тканях сердца. Причинами их гибели могут быть множество дефектов сердечной мышцы. Причины болезни различают по типу заболевания. Основной является ишемическая болезнь сердца, а также:
- Порок сердца – это врожденное или приобретенное преобразование строения сегментов сердца (перегородок, стенок, клапанов и сосудов), при которых нарушается кровообращение.
- Аритмия – состояние, в котором происходит нарушение ритмичности, частоты и последовательности сокращений сердца.
- Стенокардия – болезненное ощущение в области грудной клетки.
- Миокардит – воспалительный процесс в волокнах тканей, поражающий миокард.
- Гипертрофия миокарда – увеличение массы и объема сердца, увеличивающий показатель смертности.
- Дистрофия миокарда – воспаление сердца, вызванное неправильным обменом веществ.
- Ревматизм – систематическое воспаление соединительных тканей, расположенных в оболочке сердца.
- Атеросклероз в сосудах – образование холестериновых бляшек внутри артерий сердца.
- Отравление производными соединениями тяжелых металлов.
Атеросклероз сосудов
К менее опасным причинам можно отнести:
- сахарный диабет:
- ожирение;
- алкогольная зависимость;
- операции на сердце;
- стрессовые ситуации;
- самовольный прием лекарств без назначения врача;
- преклонный возраст.
Последствия
Если диффузный атеросклероз протекает практически бессимптомно и не отягощен другими сердечными заболеваниями, то прогноз благоприятен и негативных последствий может и вовсе не быть.
Однако запущенные формы патологии часто приводят к разным типам аритмий и другим нарушениям, что осложняет процесс лечения и дальнейшего восстановления.
В крайних случаях развивается аневризма, последствия которой на фоне диффузного атеросклероза могут быть крайне негативными и нести реальную угрозу жизни человека.
Диффузный атеросклероз развивается медленно, но неуклонно прогрессирует.
Причины возникновения
Факторов, влияющих на появление болезни, достаточно много. Одной из основных причин является атеросклероз, сужающий более чем на половину просвет сосудов. Часто патология развивается на фоне различных сердечно-сосудистых заболеваний. Во всех случаях появления недуга ключевым фактором считается недостаточное количество кислорода в миокарде. Поэтому в группу риска входят в первую очередь те люди, которые перенесли инфаркт. Также причинами возникновения заболевания могут быть:
- инфекционные и воспалительные болезни (гепатит, гайморит, тонзиллит, кариес и иные), дающие осложнения на сердце;
- заболевания сосудов;
- операции на головном мозге или миокарде;
- наличие сахарного диабета и отложения солей;
- гипертония;
- постоянные стрессы и волнения;
- курение и злоупотребление алкоголем;
- неправильный прием разнообразных медикаментозных препаратов;
- избыточный вес и ряд иных факторов.
Классификация блокад
Блокады сердца классифицируют либо по тому, на каком участке не проходит сигнал, например, между предсердиями и желудочками, либо по степени замедления проводимости внутри желудочков.
- Блокада 1 степени – импульсы, например, от предсердия к желудочку проводятся медленней, чем в норме (задержка импульса);
- Блокада 2 степени — не проводится только часть импульсов;
- Блокада 3 степени — когда все от предсердий к желудочкам импульсы не проводятся, камеры сердца сокращаются несогласовано (полная поперечная блокада). Частота сокращений сердца может падать до 30 в минуту и развиваться интервалы между сокращениями достигает нескольких секунд и возможна потеря сознания (приступы Морганьи-Адамса-Стокса), результатом которого может быть состояние опасное для жизни.
При замедлении распространения импульсов внутри желудочков говорят о блокаде разветвлений или ножек пучка Гиса (по имени анатома, описавшего нервные пучки сердца).
Все блокады могут быть преходящими (появляться кратковременно) и стойкими (существуют постоянно).
Симптомы
Блокады ножек пучка Гиса или предсердно-желудочковые блокады 1-ой и 2-ой степени не отражаются на самочувствии и выявляются случайно при проведении электрокардиографии ().
В большинстве случаев блокады 3-ей степени связаны со слабостью, головокружением, ощущениями перебоев в работе сердца, чувством замирания сердца, шумом в ушах, потерей сознания, клетке.
Диагностика блокад сердца
Основной метод диагностики блокад- ЭКГ. Для выявления преходящих блокад необходимо назначение мониторирования ЭКГ по Холтеру и нагрузочные пробы (). Для уточнения диагноза может назначить и другие обследования в том числе .
Наши врачи
Дундуа Давид Петрович
Врач — кардиолог, доктор медицинских наук, профессор
Стаж 35 лет
Записаться на прием
Пахомя Надежда Сергеевна
Врач — кардиолог, кандидат медицинских наук
Стаж 11 лет
Записаться на прием
Базарнова Анна Аркадьевна
Врач — кардиолог, врач высшей категории
Стаж 21 год
Записаться на прием
Ветлужских Мария Эдмондовна
Врач — кардиолог
Стаж 13 лет
Записаться на прием
Стрельникова Юлия Николаевна
Врач — кардиолог, кандидат медицинских наук
Стаж 16 лет
Записаться на прием
Емельяненко Михаил Владимирович
Врач сердечно-сосудистый хирург, аритмолог, врач высшей категории
Записаться на прием
Беспалько Инна Аркадьевна
Главный кардиолог ЦЭЛТ, доктор медицинских наук
Стаж 43 года
Записаться на прием
Лечение
Блокады отдельных ветвей проводящей системы сердца иногда не требуют специального лечения, но могут указывать на наличие какого-либо заболевания сердца, которое нуждается в терапии. Некоторые блокады устраняются назначением лекарств. С другой стороны, существуют лекарства, которые сами по себе способствуют возникновению блокад. Поэтому прежде чем «лечить» блокаду, следует уточнить принимает ли пациент какое-либо лекарство, или комбинацию препаратов, влияющие на внутрисердечную проводимость, их дозировку и время приема.
Блокады 3-ей степени, или полные блокады, как правило, значительно ухудшают самочувствие пациента, влияют и на прогноз заболевания. В этих случаях имплантация искусственного водителя ритма (электрокардиостимулятора -ЭКС) бывает абсолютно необходима.
- Атеросклероз
- Коарктация аорты
Прогностические оценки
Прогнозы разнятся, зависят от обширности поражения. Также сказывается форма процесса.
Так, атеросклеротический кардиосклероз причиной смерти оказывается в 3-6% на ранней стадии, в 17-30% на поздней. Это относительно легкая разновидность.
Отклонения на фоне инфаркта, воспаления имеют худший исход. В цифрах — летальность 40-50% в перспективе нескольких лет, риск может быть больше. При условии лечения шансы на выживание увеличиваются.
Оценка прогноза проводится специалистом, но не сразу. Нужно наблюдение. Роль играет как течение процесса, так и отклик на проводимую терапию.
Медикаментозное лечение
Препараты антиангинального действия снимают симптомы ишемии. При применении таких средств снижается нагрузка на сердце, повышается кровоснабжение, происходит расширение коронарных сосудов и активация калиевых каналов. Действие препарата снижает венозный приток, сосудистое сопротивление, а также давление в предсердии и легочной артерии.
Предъявляется ряд требований к данным препаратам:
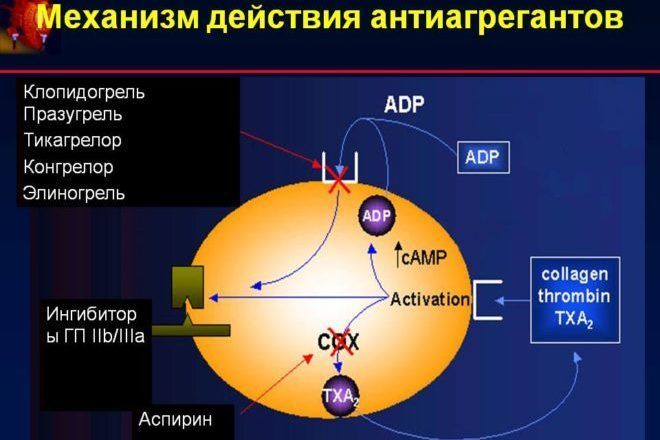
- они должны снижать способность тромбоцитов и других элементов крови образовывать тромбы в сосудах (антиагрегационный эффект);
- способствовать образованию дополнительных боковых кровеносных сосудов для получения обходных путей основного кровообращения;
- не изменять обмен углеводов и липидов.
Нитраты, вызывающие системную вазодилатацию, используют как для профилактики, так и при приступе кардиосклероза. Они способствуют насыщению сердца кислородом и снимают напряжение миокарда.

Препарат антагонист кальция блокирует кальциевые каналы. При этом проявляется сосудорасширяющее действие, устраняется спазм.
Данный препарат повышает кровоток, снижает артериальное давление. Использование β-адреноблокаторов улучшает самочувствие при физических нагрузках, уменьшает потребность сердца в кислороде.
Коронарорасширяющие препараты применяются для снятия спазмолитического эффекта, расширяют венозные артерии сердца, улучшают питание сердечных тканей кислородом.
При необходимости, дополнительно кардиолог назначает препараты ингибиторы или так называемые сатины – снижают выработку холестерина в печени, как следствие понижается его уровень в крови. Эти лекарства снижают частоту инфарктов, продлевают жизнь людям с высоким риском повторного случая инфаркта.
Мочегонные средства (диуретики) помогают понизить артериальное давление, избавляют тело от лишней воды и соли. Улучшение самочувствия пациента происходит за счет снижения отеков.
Назначают антиагреганты в послеоперационный период, а так же при тромбофлебите.
Препараты для лечения сердечных заболеваний имеют целый ряд противопоказаний, схема их приема и дозировка подбирается индивидуально.
Методы диагностики атеросклероза
Начиная с 45-летнего возраста целесообразно проходить ежегодные профилактические осмотры, прежде всего, это относится к мужчинам.
Для диагностики атеросклероза применяются лабораторные и инструментальные исследования.
Чем раньше выявлено заболевание, тем меньше риск осложнений. Эффективное лечение способно затормозить развития атеросклероза и добиться улучшения состояния пациента. Для прохождения первичного обследования Вы можете обратиться, прежде всего, к врачу общей практики (терапевту или семейному врачу), а также к кардиологу
(если Вас беспокоит сердце) или неврологу (при наличии неврологических симптомов — ухудшения памяти, головокружения, снижения внимания, нарушений сна).
Лабораторная диагностика
«Семейный доктор» предлагает воспользоваться лабораторным
профилем «Диагностика атеросклероза», включающем необходимые виды анализов.
ЭКГ
ЭКГ в диагностике атеросклероза используется в комплексе с другими инструментальными исследованиями. Являясь базовой кардиологической процедурой, ЭКГ обычно предшествует другим видам диагностики.
Эхокардиография
Эхокардиография – это информативный метод инструментального обследования сердца и коронарных сосудов с помощью ультразвука. Эхокардиография (Эхо КГ) даёт возможность оценить в режиме реального времени характер повреждений стенок коронарных сосудов, наличие в них тромбов, а также скорость кровотока. Используется для диагностики атеросклероза коронарных сосудов.
Ультразвуковая допплерография сосудов
УЗДГ – ультразвуковая допплерография сосудов позволяет определить их диаметр, толщину стенок, выявить внутрипросветные образования (атеросклеротические бляшки, тромбы), оценить состояние венозных клапанов, обнаружить нарушения кровотока. В зависимости от ситуации проводится УЗДГ сосудов различной локализации (сосудов головного мозга, брахиоцефальных артерий, сосудов нижних или верхних конечностей, почечных артерий).
Ангиография
Суть метода ангиографии состоит в том, что в кровеносную систему вводится рентгеноконтрастное вещество, позволяющее визуализировать кровоток в проблемных сосудах.
С целью диагностики состояния сердца, аорты и её крупных ветвей могут использоваться рентгенография, компьютерная томография и МРТ-исследование органов грудной клетки.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Профилактика мерцательной аритмии
Мерцание предсердий считается хроническим патологическим процессом, которое развивается на фоне заболеваний сердца, поэтому как-то предотвратить его развитие невозможно. Но к профилактическим мероприятиям стоит отнести:
- своевременное обращение за медицинской помощью;
- соблюдение всех назначений и рекомендаций врача;
- лечение основного заболевания, осложнением которого и явилось мерцание предсердий.
Профилактика, проводимая грамотно и в полном объеме, может ввести рассматриваемое патологическое состояние в стадию длительной ремиссии, при которой даже не считают это состояние опасным для жизни пациента.
ЦЭЛТ предлагает людям с признаками мерцательной аритмии пройти обследование у опытных кардиологов, которые имеют в своем распоряжении полную диагностическую базу. Выявить заболевание, провести все необходимые дополнительные обследования пациента, назначить лечение и ввести мерцание предсердий в длительную ремиссию – задачи, которые с успехом выполняют наши специалисты. От пациентов требуется всего лишь две вещи – вовремя обратиться за помощью и соблюдать все назначения/рекомендации кардиологов.
- Эндокардит
- Ишемическая болезнь сердца
Причины атеросклероза
Установлено, что развитию атеросклероза благоприятствуют следующие факторы:
- курение. Никотин и смолы, содержащиеся в табаке, отрицательно воздействуют на сосуды;
- гиподинамия (ведение малоподвижного образа жизни);
- несбалансированное питание, прежде всего – злоупотребление жирной и богатой холестерином пищей;
- злоупотребление алкоголем;
- повышенная эмоциональная реакция (предрасположенность к стрессу);
- артериальная гипертензия;
- избыточный вес (ожирение);
- сахарный диабет.
К факторам, способствующим развитию атеросклероза, также относят так называемые немодифицируемые факторы (то есть факторы, с которыми человек поделать ничего не может):
- возраст (к группе риска относятся лица старше 45 лет);
- пол (мужчины автоматически попадают в группу риска);
- наличие в истории семьи случаев раннего атеросклероза.
Симптомы кардиосклероза
Непосредственно склерозирование сердечной мышцы может привести к появлению следующих симптомов:
- одышка;
- кашель;
- аритмии;
- усиленное сердцебиение;
- быстрая утомляемость;
- отеки;
- головокружение.
Одышка
Одышка чаще всего появляется в следующих случаях:
- Физическая нагрузка. Во время физической нагрузки кровоток ускоряется и сердцебиение учащается. Склерозированный миокард не справляется с такой нагрузкой, что ускоряет накопление жидкости в легких.
- Положение лежа. В положении лежа (без подушки) венозная кровь от нижних конечностей приливает к сердцу в большом количестве. Это увеличивает нагрузку на миокард и ведет к появлению одышки.
- Стресс. В состоянии стресса интенсивность кровотока из-за выделения особых гормонов. Это может увеличить нагрузку на сердечную мышцу и спровоцировать появление одышки.
Аритмии
тромбовНарушения ритма могут быть нескольких видов:
- Тахикардия. Тахикардия представляет собой учащение сердечного ритма. Оно появляется, когда организм чувствует недостаточность кровообращения и пытается это компенсировать. Кроме того, тахикардия может возникнуть из-за механического раздражения узлов (синусового и атриовентрикулярного), если участок склероза мышцы расположен поблизости.
- Брадикардия. Брадикардия – это замедление сердечного ритма. Обычно пациент не чувствует этого до определенного момента. Обнаружить данный симптом он может, только самостоятельно измерив частоту пульса. Брадикардией называют снижение частоты сердечных сокращений менее 50 ударов в минуту. Симптом появляется из-за блокирования импульсов, вырабатываемых синусовым узлом.
- Экстрасистолия. Экстрасистолия – это появление дополнительных сердечных сокращений, как бы выбивающихся из общего ритма. Без специального исследования (электрокардиографии) обнаружить это нарушение ритма невозможно.
- «Рваный ритм». В данном случае четкий ритм определить невозможно из-за того, что разные отделы сердца работают вразнобой. Частота сердечных сокращений в минуту может быть в пределах нормы, но нормального перекачивания крови все рано не происходит.
Особенности диеты

Особенности питания играют важную роль в улучшении трофики участков миокарда:
- Замена жиров животного происхождения (сливочное масло) на растительные (подсолнечное, оливковое). Это позволяет снизить количество холестерина в крови и предотвратить формирование новых атеросклеротических бляшек;
- Ограничение потребление соли. Сокращает объем циркулирующей жидкости и снижает нагрузку на сердце;
- Замена простых углеводов (макароны, белый хлеб, сахар) на сложные (овощи, крупы);
- Употребление биодобавок или сортов рыбы, содержащих омега-3 полиненасыщенные жирные кислоты.
Видео: Диета при сердечнососудистых заболеваниях
Лечение болезни
Лечащий врач назначает комплексное лечение диффузного кардиосклероза, оно должно быть своевременным. Это залог быстрого выздоровления. Первой задачей врача, направленной на улучшение качества жизни больного, является устранение симптомов ишемии, стабилизация ритмов сердца, поддержание артериального давления в норме. Также назначается специально разработанная диета, направленная на снижение количества жиров и сахаров в крови.
Диета исключает употребление жареных продуктов питания (мясо, рыба, яйца). Категорически запрещается распитие спиртных напитков и курение. Также не рекомендуется пить крепкий чай, кофе. Диетическая еда практически не солится. Исключаются из рациона копченые продукты, чеснок, редиска и лук в сыром виде.
Лечение ишемической болезни сердца предполагает использование медикаментов. Оно состоит из нескольких групп препаратов:
- антиангинального действия;
- адреноблокаторы;
- блокаторы кальциевых каналов;
- антиагреганты.
Вызывает ли атеросклероз головную боль, головокружение?
Головная боль имеет свои механизмы развития. Головная боль, как правило, связана с раздражением иннервированных структур головного мозга, чаще – его сосудов и оболочек. Для возникновения головной боли должно быть повышено давление в сосудах мозга, или повышено давление ликвора. При атеросклерозе сосудов головного мозга как правило головной боли не возникает. Если возникают жалобы на головную боль, то причины этой головной боли совершенно иные.
При проведении МРТ на современном оборудовании видны даже незначительные изменения в мозге, связанные с нарушением мозгового кровотока. Современное МРТ оборудование позволяет видеть минимальные изменения в ишемические мозге, которые только начинают развиваются на ранних стадиях снижения кровотока мозга.
Отчетливо виден инсульт (см. картинку ниже).
Профилактика
Профилактика кардиосклероза включает в себя соблюдение следующих рекомендаций:
Больше двигаться, и даже в случае сидячей работы ходить в тренажерный зал, записаться в бассейн, делать зарядку, особенно для спины, больше ходить и кататься на велосипеде, роликовых коньках;
В период гиповитаминозов дополнительно принимать витамины и минералы;
В пище отдавать предпочтение растительным натуральным ингредиентам, богатых на полезные вещества;
Обратите внимание на список малополезных и вредных продуктов питания, которые нужно ограничить в своем рационе, т.к. они способствуют развитию атеросклероза и связанных с ним болезней;
При наличии ОРЗ и других болезней, особенно инфекционного характера своевременно обращаться к врачу для недопущения хронических очагов инфекции;
Периодически мониторьте уровень артериального давления, чтобы в случае отклонений от нормы своевременно обратиться к врачу;
Очень полезным является отдых в горах и на море, т.к
в экологически чистых местах;
Избегайте переохлаждения организма и бесконтрольного приема лекарственных препаратов.
Лечение
Лечение атеросклеротического кардиосклероза — задача врача-кардиолог. Поскольку восстановление соединительной ткани и обратное «превращение» ее в мышечную невозможно, лечение кардиосклероза сводится к лечению последствий заболевания. Проводят лечение сердечной недостаточности и нарушений ритма, устраняются причины коронарной недостаточности. При серьезных аритмиях дополнительно к основной терапии рекомендуется установка кардиостимулятора. Искусственный водитель сердца — прибор, который будет в дальнейшем поддерживать нормальную частоту сердцебиения. Если в результате атеросклеротического атеросклероза на поверхности сердечной мышцы появилось аневризматическое выпячивание, проводится лечение аневризмы сердца — в основном, хирургическим путем.
Причины смерти.
Хроническая ишемическая болезнь сердца
Осложнения инфаркта и причины смерти.
· Кардиогенный шок.
· Фибрилляция желудочков.
· Асистолия.
· Острая сердечная недостаточность.
· Миомаляция и разрыв сердца.
· Острая аневризма.
· Пристеночный тромбоз с тромбоэмболическими осложнениями.
· Перикардит.
· Аритмии — наиболее частая причина смерти в первые несколько часов после развития инфаркта.
Смерть от разрыва сердца (нередко в области острой аневризмы) и тампонады полости сердечной сорочки чаще наступает на 4 — 10-й день.
1. Крупноочаговый кардиосклероз развивается в исходе перенесенного инфаркта, характеризуется образованием рубца. Иногда осложняется развитием хронической аневризмы сердца, в полости которойвозникают пристеночные тромбы.
2. Диффузный мелкоочаговый кардиосклероз.
Развивается вследствие относительной коронарной недостаточности с развитием мелких фокусов ишемии. Клинически сопровождается приступами стенокардии. Часто протекает с нарушениями ритма.
· Хроническая сердечная недостаточность.
· Тромбоэмболические осложнения.
ЦЕРЕБРОВАСКУЛЯРНЫЕ БОЛЕЗНИ (ЦВБ)
ЦВБ выделены в самостоятельную группу в 1977 г. Они характеризуются острыми нарушениями мозгового кровообращения, фоном для которых являются атеросклероз и гипертоническая болезнь.
Классификация.
1. Болезни головного мозга, связанные с ишемическими повреждениями: ишемическая энцефалопатия, ишемический и геморрагический инфаркты головного мозга.
2. Внутричерепные кровоизлияния.
3. Гипертензионные цереброваскулярные болезни.
В клинике используют термины «инсульт», или «мозговой удар».
Инсульт – это острое нарушение мозгового кровообращения с повреждением ткани мозга. Различают:
1. Геморрагический инсульт (кровоизлияние в мозг по типу гематомы или по типу геморрагической инфильтрации).
2. Ишемический инсульт – инфаркт мозга, чаще всего белый инфаркт или очаг серого размягчения.
Геморрагический инсульт по типу гематомы локализуются в области подкорковых ядер и выглядят как очаг красного размягчения. Гематома — это кровоизлияние с разрушением ткани мозга Большие гематомы заканчиваются смертью. Если больной выживает, то на месте гематомы образуется киста с ржавыми стенками, а у больных – параличи.
Геморрагический инсульт по типу геморрагической инфильтрации происходит кровоизлияние, но без разрушения ткани. Локализация – зрительные бугры, мост мозга.
Ишемический инсульт. то есть белый инфаркт мозга образуется при тромбозе мозговых артерий, которые имеют атеросклеротические бляшки. Макроскопически — это очаг серого размягчения. Исход – киста с серыми стенками. Обнаруживается у больных параличами.
Ишемическая энцефалопатия связана с хронической ишемией, приводящей к дистрофии и атрофии нейроцитов с образованием мелких кист и разрастанию глии. При длительном существовании может развиться атрофия коры.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Прогноз
При своевременно начатом лечении прогноз сифилитического аортита благоприятен; он в значительной мере определяется степенью недостаточности аортального клапана и степенью кардиосклероза, связанного с сужением венечных артерий.
Наиболее частое и тяжелое осложнение сифилитического аортита — аневризма аорты (см.).
При различных формах бактериального аортита заболевание может осложниться тромбоэмболией, бактериальной эмболией, разрывом аорты.
Особенно неблагоприятен прогноз атеро-язвенного аортита, заканчивающегося, как правило, разрывом аорты. Разрыв аорты нередко наблюдается также при бактериально-эмболическом аортите и при аортите вследствие перехода воспалительного процесса с окружающих органов и тканей.
Прогноз аллергического аортита зависит от характера основного заболевания и локализации воспаления по длине аорты. При ревматическом аортите прогноз благоприятный, поскольку перечисленные изменения подвергаются по мере выздоровления обратному развитию, оставляя после себя в ряде случаев склеротические изменения аорты.
Поражение аорты при облитерирующем тромбангиите наблюдается обычно при тяжелом, не поддающемся лечению варианте тромбангиита. При синдроме Такаясу прогноз неблагоприятен, хотя описываются случаи 10—20-летней длительности заболевания. Неблагоприятен прогноз аортита и при гигантоклеточном артериите. Больные погибают от нарушений мозгового кровообращения или инфаркта миокарда через 1—2 года после появления симптомов заболевания. Инфаркт миокарда чаще обусловлен сопутствующим атеросклерозом венечных артерий сердца.
Для всех форм аортита прогноз улучшается при раннем применении эффективного лечения основного заболевания.
Как проводится лечение?
Диффузный кардиосклероз — это завершенный необратимый патологический процесс. Лечение исключает личную инициативу и проходит только под наблюдением врача-кардиолога.
Комплексная терапия включает следующие этапы:
- Стабилизация препаратами.
- Хирургия при показаниях.
- Соблюдение диеты.
- Здоровый образ жизни и профилактика.
Медикаментозная терапия
В зависимости от выраженности склеротического процесса консервативное лечение может проходить в амбулаторных или стационарных условиях.
Таблица препаратов, применяемых для стабилизации состояния:
| Группа | Действие | Название препарата |
| Нитраты | Для увеличения кровотока и снижения нагрузки на сердце. | Нитроглицерин, нитросорбид. |
| Антагонисты кальция | При гипертензии, для снятия спазма сосудов. | Дилтиазем, нифедипин. |
| Бета-блокаторы | При гипоксии, для нормализации АД. | Анаприлин, метопролол, индерал. |
| Статины | При повышенном уровне холестерина. | Аторвастатин, аторис, розувастатин. |
| Гликозиды | При сердечной недостаточности. | Дигоксин. |
| Метаболиты | Питание для регенерации мышечной ткани. | Предуктал, милдронат. |
| Разжижающие средства | Принимать пожизненно при ишемии, аритмии, в постинфарктном состоянии, после 45 лет. | Лоспирин, клопидогрель, магникор. |
Правильное питание
Пациенты с диагнозом — диффузный кардиосклероз, должны придерживаться диетического питания.
Рекомендации диетолога:
- отказаться от жареного, острого (лук, чеснок), жирного и продуктов с повышенным содержанием холестерина;
- максимально ограничить прием соли, сахара, чая, кофе, репы, редиса;
- включить в рацион пищу, богатую витаминами и микроэлементами (диетические мясные продукты, кефир, молоко, фрукты-овощи);
- потребление рыбных блюд;
- включить прием оливкового или льняного масла, орешков.
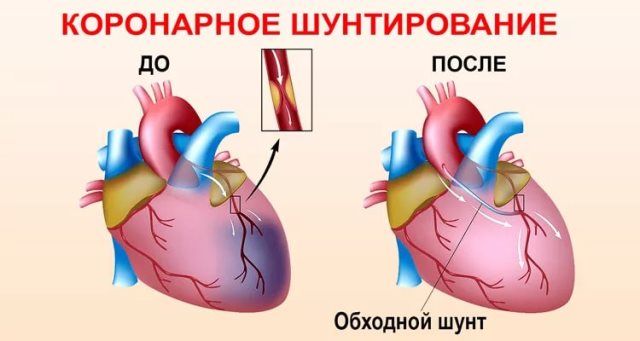
Хирургическое вмешательство
В случае безрезультативности консервативной терапии прибегают хирургической практике:
- шунтирование сосудов;
- стентирование;
- имплантирование кардиостимулятора.
При образовании аневризмы необходима операция по иссечению места поражения с последующим протезированием здоровой ткани.
Причины
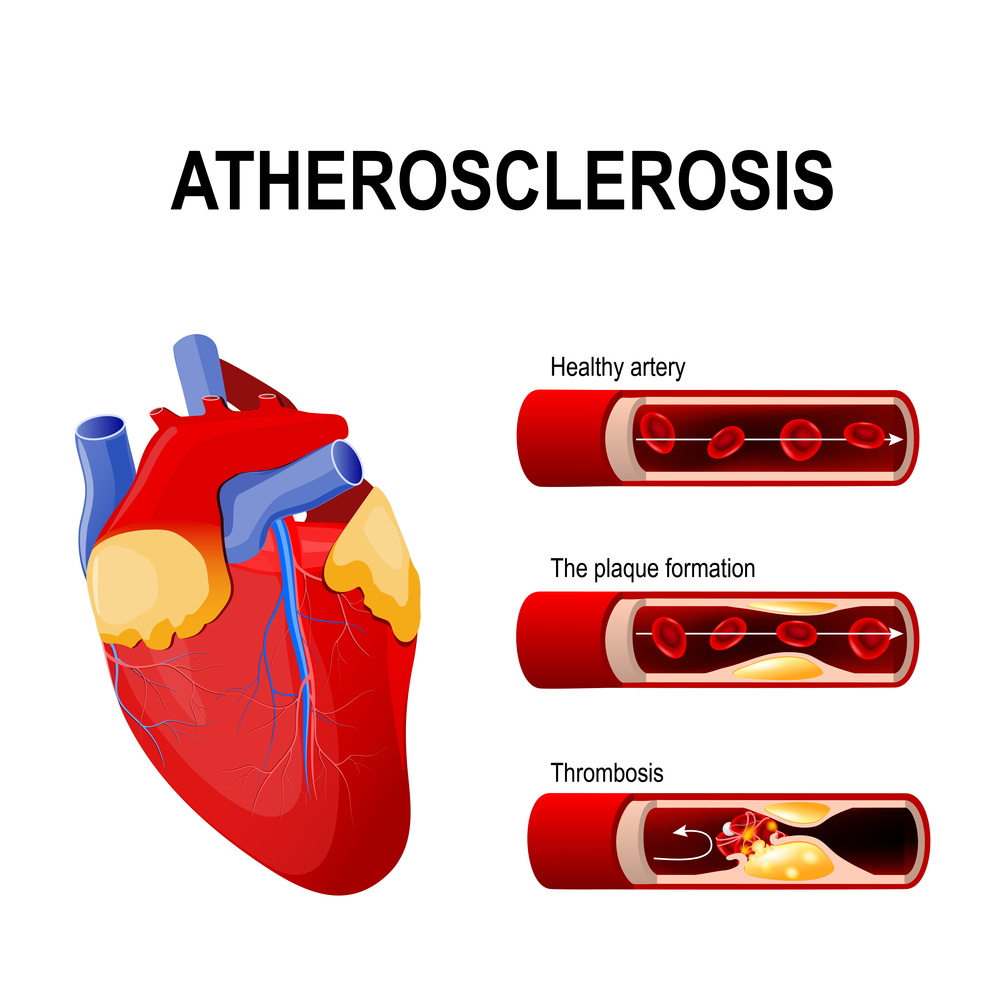 Одной из причин диффузного кардиосклероза является атеросклеротическая бляшка.
Одной из причин диффузного кардиосклероза является атеросклеротическая бляшка.
Разрастание соединительной ткани при кардиосклерозе происходит в местах гибели волокон миокарда, которая наступает вследствие различных патологий сердца. Основными причинами развития диффузного кардиосклероза в большинстве случаев становится ишемическая болезнь сердца или атеросклероз коронарных артерий. Также к поражению мышечных волокон могут приводить и другие состояния и заболевания:
- артериальная гипертония;
- аритмии;
- ревматизм;
- миокардиты;
- гипертрофия или дистрофия миокарда;
- отравления солями тяжелых металлов;
- травмы сердца;
- сахарный диабет;
- ожирение;
- алкоголизм;
- перенесенные операции на сердце и головном мозге;
- неправильный прием лекарственных препаратов;
- частые стрессы;
- пожилой возраст.
Нередко начальные стадии диффузного кардиосклероза протекают абсолютно незаметно и могут выявляться только при специализированном кардиологическом обследовании (например, во время Эхо-КГ или ЭКГ). Также для этого заболевания характерны периоды рецидивов и длительной ремиссии (иногда она может продолжаться несколько лет)
Именно поэтому крайне важно, чтобы лица с заболеваниями сердца знали о признаках этой патологии и могли вовремя заподозрить начало развития кардиосклероза