Халязион
Содержание:
- Лечение халязиона
- Удалять или лечить?
- Профилактика развития халязиона
- Патогенез
- Методы хирургии
- Описание заболевания
- Виды блефарита
- Реабилитация после перелома лодыжки
- Хронический геморрой
- Методы лечения
- Основные методы ликвидации халязиона
- Что такое халязион?
- Диагностика заболевания
- Показания к хирургическому лечению доброкачественных опухолей гортани
- Диагностика халязиона
- Лечение халязиона
- Удаление халязиона в центре «Реалайз»
- Массаж при растяжении связок коленного сустава
- Реабилитация после операций
Лечение халязиона
На ранних стадиях халязиона применяются консервативные методы. Хорошим лечебным эффектом обладают инъекции в халязион кортикостероидных препаратов. Кортикостероиды вводятся в полость халязиона тонкой иглой и приводят к постепенному рассасыванию новообразования.
Радикальное лечение халязиона проводится хирургическим путем. Операция носит амбулаторный характер, проводится под местной анестезией через трансконъюнктивальный или кожный разрез. В ходе операции халязион вылущивают вместе с капсулой.
Повторное возникновение халязиона требует консультации врача-офтальмолога с целью выявления причин появления рецидива.
Лечение халязиона века у ребенка
Лечение халязиона века у ребенка важно провести своевременно, т.к. оставленный без должного лечения халязион может стать причиной нарушения зрения и других заболеваний глаз, например, кератита
В зависимости от стадии заболевания врач-офтальмолог может выписать лекарственные средства (капли, мазь), которые врач подбирает с обязательным учетом возраста ребенка.
В случаях, когда консервативные методы не помогают, назначается хирургическая операция по удалению халязиона. Родителям не стоит бояться операции: во время процедуры используется местная анестезия и ребенок не почувствует болевых ощущений.
Удалять или лечить?
При выборе тактики лечения очень важно то, как рано вы заметили новообразование и обратились в нашу клинику. Если оно совсем маленькое, имеет доброкачественный характер или вызвано хронической внутренней болезнью, то можно обойтись без операции
Врач назначит вам один или несколько консервативных методов лечения – глазные капли, инъекции в новообразование, промывание слезных протоков, озоно- и физиотерапию, курс противовирусных, иммуностимулирующих и противовоспалительных препаратов.
Удаление новообразований век необходимо в следующих случаях:
- консервативное лечение не помогает;
- болезнь перешла в более тяжелую стадию;
- необходимо устранить серьезный косметический дефект;
- новообразование имеет злокачественный характер;
- высокий риск перерождения в злокачественную опухоль.
В большинстве случаев удаление папилломы на веке глаза, нежелательных родинок, кист, гемангиом и других новообразований осуществляется в нашей клинике хирургическим путем. Врач обезболивает оперируемую область, вырезает нарост или кисту скальпелем и накладывает стерильную повязку. Операция проводится амбулаторно, сразу после операции можно идти домой. Полная реабилитация занимает около недели.
Существует несколько способов избавления от новообразований, какому отдать предпочтение – решает врач.
Удаление халязиона века возможно с помощью лазера. Его луч служит для рассечения тканей и обработки раны, поэтому отпадает необходимость в повязке, швах. На следующий день полностью восстановлена работоспособность. Через 2 суток – на осмотр в клинику. Преимущества удаления халязиона лазером – безопасно и результативно, недостаток – достаточно высокая стоимость. Второй метод избавления, если обнаружен халязион века, – операция. Проводится амбулаторно, продолжительность не более 10 мин, под местной анестезией, без наложения швов. Через 3 дня – обычный образ жизни, через 10 дней – на приём.
Папилломы локализуются на различных частях тела, в том числе на веке. От них избавляют традиционным хирургическим вмешательством, но чаще удаление папилломы на веке осуществляют лазером. Ликвидация нароста быстрая и эффективная. Помимо этого, применяют: криодеструкцию, электрокоагуляцию, радиоволны, химические препараты.
Удаление ксантелазмы век происходит теми же методами, что и папилломы. После изъятия образований, они не склонны к рецидиву.
На роговице возникает плёнка – птеригиум глаза. Операция в этом случае необходима, так как консервативная терапия не помогает, – удаление нароста занимает 10-20 мин. Образовавшаяся рана закрывается здоровой конъюнктивой, закрепляется биологическим клеем во избежание швов.
Важно знать, что удаление любых новообразований на веке в домашних условиях может привести к таким серьезным последствиям, как заражение крови, травма глаза и образование раковой опухоли. Эту операцию может проводить только опытный врач!
Профилактика развития халязиона
Благодаря нескольким простым шагам, вы можете избежать повторного возникновения халязиона.
-
Всегда тщательно мойте руки после контакта с грязными поверхностями и с поверхностями, к которым прикасалось большое количество людей.
-
Постарайтесь избегать прикосновения к лицу и глазам в течение дня, если только не возникнет особая необходимость.
-
Всегда тщательно обрабатывайте руки перед надеванием и снятием контактных линз.
-
Не забывайте проводить полезную гигиену глаз перед сном, включая снятие макияжа или других раздражающих косметических ингредиентов с глаз.
-
Никогда не давайте другим людям пользоваться своей декоративной косметикой или другими косметическими средствами для глаз.
-
Проверьте сроки годности косметических средств, а также кремов для кожи вокруг глаз. Выбросьте средства с истекшим сроком годности.
Страница опубликована в ноябрь 2020
Страница обновлена в март 2021
Патогенез
Анатомически блефарит делится на передний и задний. При инвазии ресничных фолликулов говорят о переднем блефарите. При поражении мейбомиевых желёз – о заднем.
Факторы, определяющие негативное воздействие:
-
Механические повреждения. Употребление клещом в пищу эпителиальных клеток нарушает направление роста ресниц, усиливает их выпадение, способствует развитию трихиаза. Внутренняя полость волосяных фолликулов увеличивается, возникает гиперкератоз, лёгкий перифолликулит. Механическая закупорка паразитами протоков мейбомиевых желёз вызывает их гиперсекрецию и воспаление – халязион.
-
Секундарная инфекция. Клещевой блефарит зачастую осложняется вторичной инфекцией, стафилококковой или стрептококковой, что чревато развитием гнойного конъюнктивита и язвенного блефарита.
-
Аллергическая реакция. Продукты жизнедеятельности клеща и мёртвые особи оказывают токсико-аллергическое действие на оболочки глаза, развивается дерматит век.
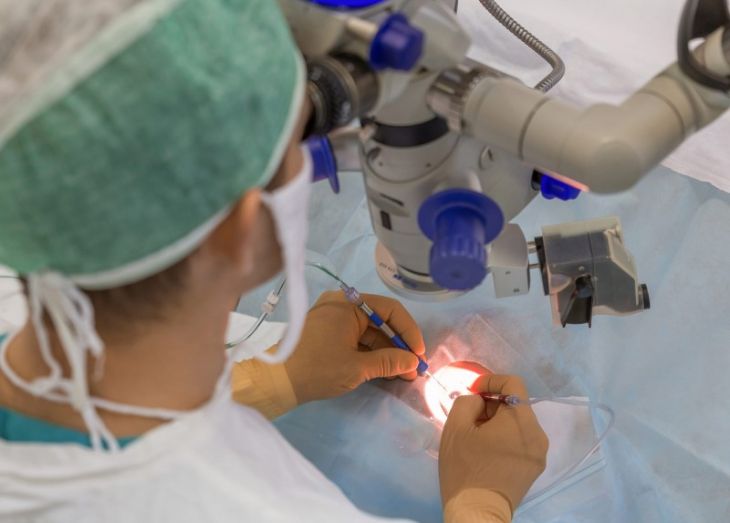
Методы хирургии
Существуют несколько способов, при помощи которых проводится удаление халязиона.
Лазерная операция.
Данный вид хирургии считается самым эффективным и безопасным в настоящее время. Вся операция длится не более 15 минут, после чего пациент может покинуть клинику.
Процесс выполняется в несколько этапов:
Лазерное удаление халязиона считается низкотравматичным методом, поскольку коагулирующий луч точно воздействует на область новообразования, не затрагивая здоровые ткани и исключая риск возникновения кровотечений. Кроме того, после удаления халязиона таким методом возможность появления рецидивов сводится к минимуму, не требуется длительной реабилитации кроме контрольного осмотра врачом по прошествии двух дней после операции. Отличительным преимуществом лазерной хирургии градины является возможность сбора её содержимого (экссудата) для дальнейшего гистологического исследования.
Электрокоагуляция.
Этот способ аналогичен лазерному иссечению, только разрушительное воздействие на кисту осуществляется электрическим током. Метод обладает всеми теми же достоинствами, что и лазерная коагуляция. Однако далеко не все клиники оснащены оборудованием и инструментами, необходимыми для осуществления такого лечения. К тому же стоимость операции лазеро- или электрокоагуляции довольно высока.
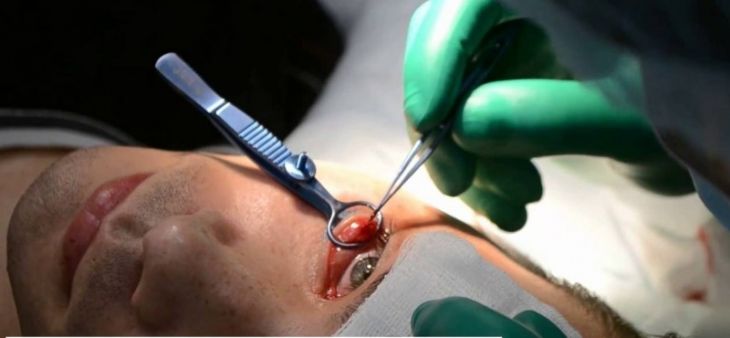
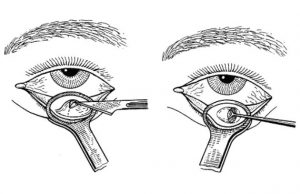
Операция скальпелем.
Удаление халязиона таким путём доступно практически в любом стационаре, однако по сравнению с другими видами офтальмохирургии у методики существует ряд недостатков, которые следует учитывать.
Операция проводится амбулаторно под местной анестезией и длится около часа. Пациента укладывают на спину, закрывают голову и лицо стерильным полотном, оставляя только оперируемую область. В пораженное веко вводят обезболивающее лекарство (новокаин, лидокаин).
Хирург фиксирует оперируемое веко специальным зажимом, после чего скальпелем рассекает капсулу. Разрез делается перпендикулярно веку, если операция осуществляется на внутренней стороне и параллельно веку, если халязион расположен снаружи.
Затем необходимыми инструментами извлекают инфильтрат, далее скальпелем удаляют саму кисту. После удаления халязиона на внешней стороне века хирург накладывает саморассасывающиеся швы. За веко закладывают бактерицидную мазь и закрывают прооперированный глаз давящей повязкой.
Повязку нужно носить несколько дней, снимая её только для процедур реабилитации. Послеоперационный период очень важен в этом случае, поскольку классическое рассечение сопряжено с рисками возникновения осложнений, такими как отек, слезоточивость, рубцевание, кровоподтёки. Возможно также инфицирование через разрез, влекущее за собой тяжелое воспаление (кератит, блефарит и др). Бывают случаи, когда после удаления халязиона в прооперированном месте чувствуется уплотнение. Это говорит о том, что удаление халязиона было неполным и возможен рецидив.
Если хирургия проводилась высококвалифицированным врачом, всех этих рисков можно избежать, строго следуя схеме восстановления.
Она предполагает:
-
непрерывное ношение повязки 5-7 дней, кроме периода проведения лечебных процедур;
-
прием противовоспалительных препаратов (капель, мазей), назначенных офтальмологом;
-
соблюдение домашнего режима первые дни, отказ от посещения саун, бань и пр. в течение двух недель;
-
отказ от косметических средств до полного заживления века;
-
периодический осмотр врачом-офтальмологом.
Если удаление халязиона проводится у ребенка, то операция осуществляется по той же схеме, что и у взрослого согласно выбранной методике. Однако часто вместо местной анестезии используют общий наркоз. Как правило, удаление халязиона у детей проводят лазером, реже скальпелем. Ношение стерильной повязки после удаления халязиона в любом случае обязательно!
Описание заболевания
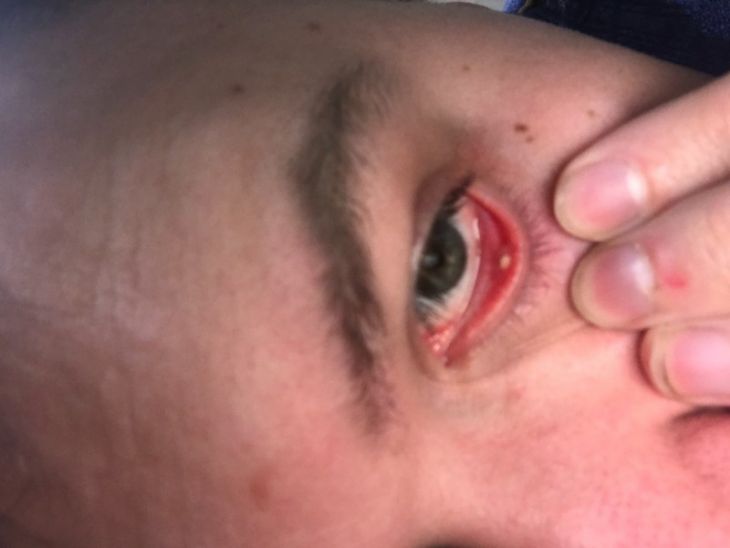
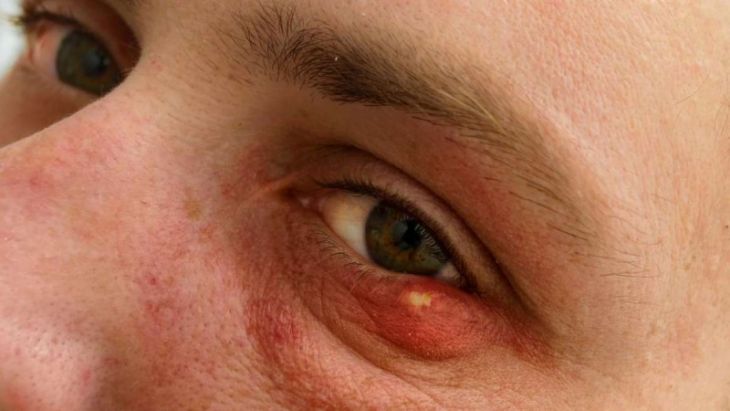
Хаалязион является воспалением с опухолью на веке, причиной которого является закупорка сальных желез во внутренней части века. Если посмотреть на фото халязиона, то можно сначала спутать его с ячменем, но последний не является хроническим заболеванием, в отличии от нашего случая.
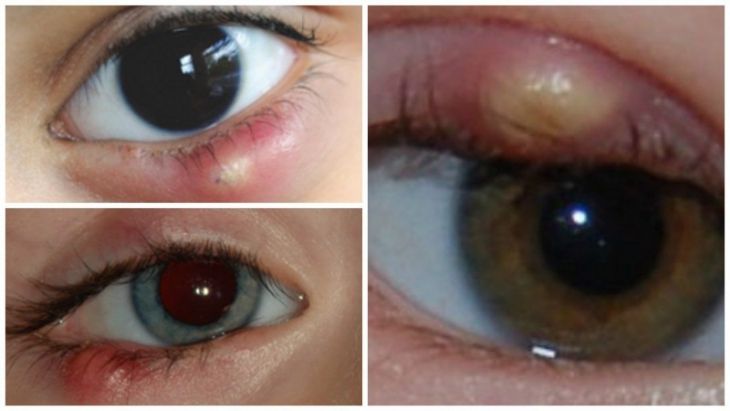
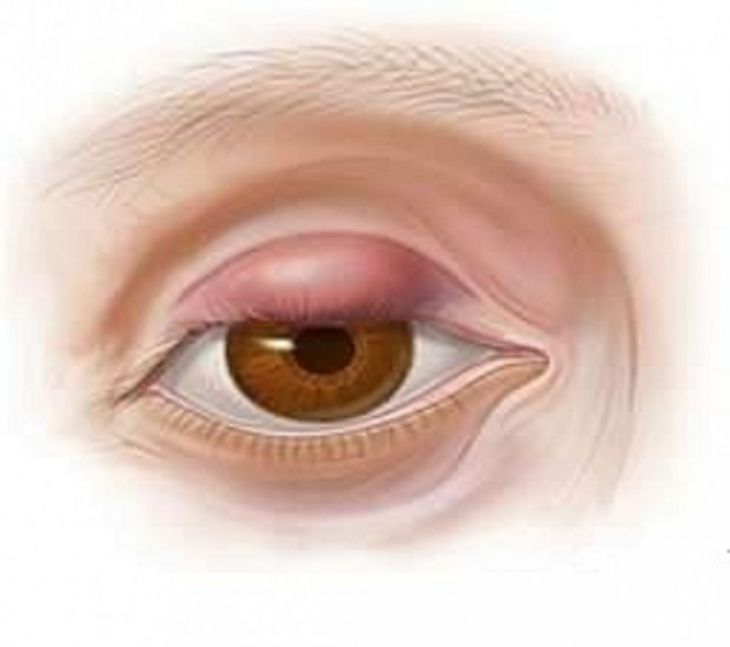
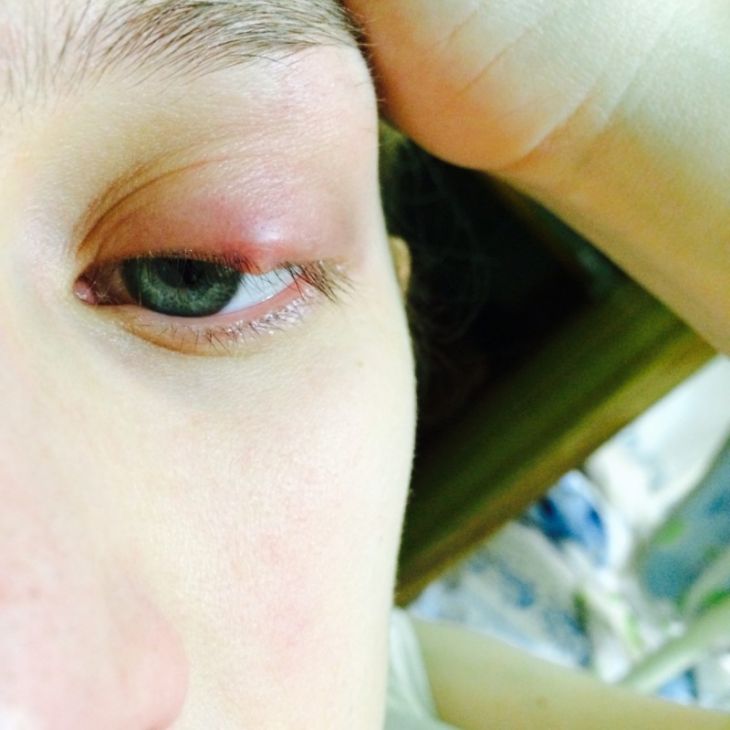
Всего бывает два вида его проявления – на внешней стороне века или на внутренней, в местах расположения секреторных желез.

Изначально пациенты жалуются на небольшой дискомфорт в области века, обычно только на одном глазу. Уже позже начинаются физические проявления – больной может нащупать маленькое образование, похожее на горошину, вокруг которого начинает опухать кожа.

В зависимости от того, какая именно у вас разновидность болезни – халязион верхнего или нижнего века, воспаление будет иметь визуальные отличия.




Виды блефарита
В зависимости от причин и симптомов воспаления выделяется несколько разновидностей рассматриваемой патологии:
- Чешуйчатый, или себорейный. Характерный признак — чешуйки на ресницах, представляющие собой слущенные частички эпидермиса. Также наблюдаются такие симптомы, как очень сильный зуд, покраснение конъюнктивы, уплотнение краев века. При тяжелом протекании болезни ресницы седеют и выпадают.
- Язвенный. Характеризуется заболевание воспалением фолликулов ресничек. Из выводных протоков мейбомиевых желез в большом количестве вытекает гной. На веках образуются корочки, из-за которых впоследствии появляются рубцы. Отмечается нарушение роста ресниц и их выпадение.
- Демодекозный. Причиной этого блефарита является клещ рода демодекс. Он практически всегда находится на коже лица, но не представляет опасности, если человек соблюдает гигиену, иммунитет у него укреплен и он следит за своим здоровьем. Попавшие в мейбомиевы железы клещи могут начать размножаться при переохлаждении, простудном или вирусном заболевании. Размножающиеся паразиты питаются секретом сальных желез. Продукты жизнедеятельности клещей вызывают воспаление.
- Мейбомиевый. Болезнь этого типа сопровождается сильным уплотнением и покраснением. При попадании в выводные протоки век бактерий начинается повышенная выработка секрета, но вследствие закупорки желез, он не выходит наружу. Это и приводит к развитию воспаления.
- Угревой. Данный недуг называется еще офтальморозацеа. Для него характерно наличие высыпаний на коже лица и век. Угри розового цвета быстро распространяются и доставляют дискомфорт в виде жжения и зуда.
- Аллергический блефарит — единственная разновидность патологии, которая вызывается не микробами и вирусами, а потому не является заразной. Аллергия проявляется в сильном зуде, обильном слезотечении, повышенной светочувствительности, отеках.
Точно установить причину и вид блефарита можно только после обследования, в ходе которого берутся аллергические пробы, проводятся лабораторные исследования выделений и другие процедуры.
Реабилитация после перелома лодыжки
В течение первых 3 недель после оперативного вмешательства на больную конечность вставать категорически запрещено. Передвижение на костылях возможно только спустя это время. Гипс после хирургического вмешательства обычно накладывают минимум на 2 месяца. После его снятия некоторое время показано ношение эластичного бинта.
Если в качестве фиксаторов были использованы изделия из титана, то с ними можно жить долгое время. Если же фиксаторы выполнены из других металлов, то их нужно удалить максимум через полгода.
Передвижение без костылей разрешено минимум через 3 месяца.
На восстановления сустава требуется от 3 до 24 месяцев.
Время зависит от возраста больного, его физического состояния, сложности перелома.
При реабилитации перелома лодыжки показана:
- Лечебная физкультура;
- Массаж;
- Физиолечение;
- Диета, обогащенная кальцием.
Курс реабилитации подбирается индивидуально в зависимости от тяжести перелома лодыжки.
Хронический геморрой
В настоящее время хронический геморрой является одним из самых часто встречающихся заболеваний. Геморроем называют увеличение венозных сплетений прямой кишки (наружные и внутренние геморроидальные узлы) с постепенным растяжением их связочного аппарата (выпадение узлов на поздних стадиях болезни).
В развитии заболевания традиционно выделяют 4 стадии: от первой, характеризующейся лишь периодическими кровотечениями без выпадения узлов, до четвертой, при которой выпавшие геморроидальные узлы уже не вправляются в анальный канал.
Провоцирующими факторами развития данного заболевания являются сидячий образ жизни, чрезмерные физические нагрузки, постоянные запоры, а также беременность и роды. Основными жалобами пациентов являются периодические кровотечения («кровь на туалетной бумаге»); дискомфорт, возникающий во время и после акта дефекации; выпадение геморроидальных узлов.
Одним из самых современных и эффективных методов лечения, который может применяться при 1-3 стадии геморроя, является субмукозная лазерная деструкция геморроидальных узлов. Суть методики заключается в вапоризации (выпаривании) геморроидального узла изнутри с помощью дозированного лазерного излучения. Таким образом значительно сокращается объем узла за счет деструкции расширенных венозных сплетений. Впоследствии происходит образование рубцовой ткани на месте узла.
Преимуществами методики являются:
-
эффективность при различных стадиях заболевания;
-
возможность проведения операций с использованием лазерных методик при сочетании геморроя с другими заболеваниями анального канала (хронические трещины, свищи, полипы, перианальные бахромки);
-
короткое время вмешательства (15-20 минут);
-
выполнение операции в амбулаторных условиях (через несколько часов после операции пациент может уйти домой);
-
относительно малоболезненный послеоперационный период.
Методы лечения
На ранних стадиях развития заболевания специалист может порекомендовать консервативное лечение — дезинфицирующие капли, физиотерапию, введение противовоспалительных препаратов в полость халязиона для предотвращения образования фиброзной капсулы.
Важно! Не применяйте народные средства! Их эффективность почти нулевая, при этом вы напрасно потратите массу времени, чем усугубите свое состояние. Если медикаментозное лечение не дает результата, опухоль уплотнилась и увеличилась в размерах, появились нагноения, рецидивы (множественные образования), разрастание слизистой оболочки (птеригиум) — предлагается хирургическое или радиоволновое удаление халязиона
При выборе метода хирург обязательно учтет показатели свертываемости крови, наличие хронических паталогий, переносимость анестезии
Если медикаментозное лечение не дает результата, опухоль уплотнилась и увеличилась в размерах, появились нагноения, рецидивы (множественные образования), разрастание слизистой оболочки (птеригиум) — предлагается хирургическое или радиоволновое удаление халязиона. При выборе метода хирург обязательно учтет показатели свертываемости крови, наличие хронических паталогий, переносимость анестезии.

Основные методы ликвидации халязиона
-
Традиционное иссечение с помощью скальпеля. Главная задача – полностью удалить образование вместе с фиброзной капсулой и прилегающие ткани. Область вмешательства обрабатывается антисептиком. Иногда требуется убрать свищевые ходы и сросшиеся поражённые ткани. При необходимости ушивают ткани с накладыванием швов. Для взрослых процедура проводится амбулаторно под местной анестезией (спрей или инъекция анестетика).
-
Радиоволновое удаление предусматривает вместо скальпеля использовать электрод с высокочастотными радиоволнами.
-
Лазерное удаление халязиона, продукт современных медицинских технологий, с помощью луча, проникающего на определённую глубину в ткани, безболезненно, бескровно, быстро, без осложнений убирает халязион. В глаз закапывают обезболивающие капли, в веко вводится ультракаин. Лазерный луч разрезает капсулу и выпаривает послойно её содержимое. Бесшовное удаление менее травматично, с минимальным периодом реабилитации.
При возникновении нагноения, проводят вначале его удаление. Только после полного исключения воспаления проводят ликвидацию проблемного узелка.
Если поход к врачу произошёл в начальной фазе воспаления, он назначит лечение лекарствами и физиотерапию. Удаление предлагают, если:
- консервативное лечение не приносит положительного эффекта;
- запущенная стадия патологии;
- поражено несколько желёз;
- болезнь возвращается многократно;
- новообразование носит злокачественный характер.
Практикуют классическое оперативное вмешательство и с применением лазера.
Что такое халязион?
Халязион, или градина, представляет собой доброкачественное уплотнение в толще хряща века. Его образование происходит в результате закупорки выводных протоков мейбомиевых желез. Этот недуг является достаточно распространенным. Он диагностируется у 7% пациентов с воспалением век. Страдают от него люди всех возрастов, но чаще он выявляется у лиц старше 30 лет. Связано это с уменьшением выработки секрета, отвечающего за смазывание конъюнктивы.
Основная причина халязиона — закупорка выводных протоков желез. Из-за этого липидное содержимое не вытекает наружу, а скапливается в просвете протока, что приводит к воспалению тканей и формированию узелкового уплотнения. Нередко оно возникает на фоне или вследствие следующих болезней:
- ячмень;
- хронический блефарит;
- розацеа;
- себорея.
Также располагающими к халязиону факторами являются:
- гиповитаминоз;
- переохлаждение;
- вирусные заболевания;
- патологии ЖКТ;
- сахарный диабет;
- несоблюдение гигиены, в том числе при использовании контактных линз.
Диагностика заболевания
При возникновении дискомфорта в глазу, зуда, слезотечения, появления увеличивающегося узелка нужно поторопиться в офтальмологическую клинику на приём к специалисту.
Врач для диагностирования заболевания и выявления сопутствующих отклонений проводит стандарт – обследование:
- визуальный осмотр очага поражения;
- проверку остроты зрения;
- замер внутриглазного давления;
- изучение глазного дна.
Для детального контроля патологии и постановки точного диагноза применяется щелевая лампа. С помощью увеличивающих линз микроскопа с дополнительным освещением рассматривается выворот верхнего века. Халязион выглядит как легко перемещающаяся под кожей градинка.
Для исключения возможности злокачественности образования, берут его частичку для гистологии.
Для того чтобы не произошло перерождения халязиона в аденокарциному, пациенту назначают консервативное лечение противовоспалительными обеззараживающими каплями и мазями. В случае неэффективности такой терапии в образование делают инъекции гормонами. При отсутствии ярко выраженного воспаления назначают физиотерапию. В дальнейшем для
предотвращения рецидивов необходимо своевременно бороться со всеми видами инфекций, повышать иммунитет и не пренебрегать гигиеной.
Показания к хирургическому лечению доброкачественных опухолей гортани
- Быстрый рост новообразования.
- Вероятность перерождения в рак.
- Развитие осложнений.
Хирургическое вмешательство, как правило, требуется, когда медикаментозная терапия оказывается несостоятельной.
Хирургические методики делятся на две группы:
1. Удаление с применением «холодного» инструмента – отсечение, иссечение, выкусывание. При кистах, заполненных жидкостью, выполняется прокалывание образования. Недостаток таких операций по удалению доброкачественных опухолей гортани – невозможность хирурга точно визуально контролировать свои действия. Это повышает риск не полностью удалить опухоль либо повредить здоровые ткани горла или голосовые связки с необратимыми переменами голоса.
2. Электродная и лазерная коагуляция, ультразвук, криодеструкция. Это малоинвазивные эндоскопические операции. Доступ к новообразованию хирург получает через ротовую полость пациента. Если же опухоль большая и расположена глубоко, то она удаляется методом ларингофиссуры, то есть открытой хирургической операции с наружными разрезами.
Основные методы хирургического лечения:
- иссечение;
- прокол кисты;
- криодеструкция (воздействие холодом с последующим отмиранием опухоли);
- ультразвуковая дезинтеграция (распад опухоли под действием ультразвука);
- склерозирование (введение склерозанта в просвет сосудов);
- лазерная деструкция (разрушение опухоли высокой температурой лазерного луча);
- окклюзия (перекрытие) сосудов, питающих опухоль.
Диагностика халязиона
Распознавание халязиона производится офтальмологом при наружном осмотре видоизмененного века. Основными признаками образования служат выявление уплотнения в толще век размером с просяное зерно или небольшую горошину, не спаянного с окружающими тканями. Проведение инструментальной диагностики при халязионе, как правило, не требуется.
Лечение халязиона
На ранних стадиях халязиона применяются консервативные методы. Хорошим лечебным эффектом обладают инъекции в халязион кортикостероидных препаратов. Кортикостероиды вводятся в полость халязиона тонкой иглой и приводят к постепенному рассасыванию новообразования.
Радикальное лечение халязиона проводится хирургическим путем. Операция носит амбулаторный характер, проводится под местной анестезией через трансконъюнктивальный или кожный разрез. В ходе операции халязион вылущивают вместе с капсулой.
Повторное возникновение халязиона требует консультации врача-офтальмолога с целью выявления причин появления рецидива.
Лечение халязиона века у ребенка
Лечение халязиона века у ребенка важно провести своевременно, т.к. оставленный без должного лечения халязион может стать причиной нарушения зрения и других заболеваний глаз, например, кератита
В зависимости от стадии заболевания врач-офтальмолог может выписать лекарственные средства (капли, мазь), которые врач подбирает с обязательным учетом возраста ребенка.
В случаях, когда консервативные методы не помогают, назначается хирургическая операция по удалению халязиона. Родителям не стоит бояться операции: во время процедуры используется местная анестезия и ребенок не почувствует болевых ощущений.
Удаление халязиона в центре «Реалайз»
Хирургическое удаление халязиона на верхнем и нижнем веке – это безопасная и безболезненная операция, которую в лазерном офтальмологическом центре «Реалайз» проводят опытные специалисты.
Операция по удалению халязиона проводится в амбулаторных условиях в режиме «одного дня», однако, в случае необходимости круглосуточного наблюдения за состоянием пациента, центр «Реалайз» имеет стационарное отделение круглосуточного пребывания.
- Используется местная анестезия в виде обезболивающих капель.
- Длительность операции — около 20-30 минут.
В послеоперационном периоде в течение 5-7 дней рекомендуется применение противовоспалительных глазных капель или мазей. Лечащий врач сообщит, когда необходимо явиться на контрольный осмотр, даст подробные рекомендации по уходу за глазами и образу жизни в течение реабилитационного периода.
| Консультация офтальмолога | 1 450 руб. |
| Консультация детского офтальмолога | 1 000 руб. |
| Инъекция в халязион (с учетом стоимости препарата) | 1 500 руб. |
| Удаление халязиона | 5 000 руб. |
Массаж при растяжении связок коленного сустава
Массаж применяется с целью уменьшения боли в колене, улучшения кровообращения и оттока лимфы. Он помогает быстрее восстановить функцию сустава.
Массаж начинают не раньше, чем через сутки после получения травмы. До этого времени рекомендуется полный функциональный покой. К колену можно прикладывать холод, чтобы уменьшить отечность и снизить болевые ощущения.
Начиная со вторых суток, можно проводить тепловые процедуры. Они сочетаются с массажем конечности. Выполнять его нужно таким образом, чтобы пациент не ощущал боли.
При растяжении связок колена массировать нужно бедро. Вначале массаж делают 1-2 раза в день, по 5-10 минут. Из них 2-3 минуты занимает подготовительный этап: поглаживание кожи бедра, разминание и растирание. Постепенно продолжительность каждого сеанса наращивается и достигает 15 минут.
После окончания острого периода травмы, если прикосновения к колену перестали быть болезненными, можно массировать непосредственно поврежденный сустав. Массажные движения осуществляются по боковых его поверхностях, реже – сзади ноги. Если массируют колено, то в это время пациент лежит, а под колено подкладывают валик. Преобладающие движения: прямолинейное и кругообразное растирание четырьмя пальцами и основанием ладони.
Если массируют заднюю поверхность колена, человек ложится на живот. Он сгибает ногу под углом 45 градусов. В основном используют круговое поглаживание и растирание. Стоит помнить, что в подколенной ямке проходят крупные нервы и сосуды. Поэтому движения в этой области не должны быть слишком интенсивными.
Массаж – хороший, простой и недорогой метод, помогающий уменьшить симптомы травмы голеностопа или других суставов нижней конечности. Он применяется уже на вторые сутки после повреждения. При помощи массажа человек лучше себя чувствует и быстрее восстанавливается. Но эта методика в большинстве случаев не может применяться без других лечебных мероприятий. Дополнительно используют лечебную физкультуру, физиотерапию и медицинские препараты, снимающие боль и отек. В некоторых ситуациях требуется длительная иммобилизация конечности гипсовой повязкой. Может возникнуть и потребность в хирургическом лечении. В таких случаях ограничиваться одним только массажем нельзя. При каждой травме стоит обращаться к врачу, проходит диагностику и получать полноценное лечение, при котором массаж может быть одним из элементов восстановления сустава после повреждения.
Услуги найшей клиники по данному направлению:
Консервативное лечение
Лечение, направленное на предотвращение ухудшения состояния здоровья у больного либо наступитестественное выздоровление, либо прогрессирование болезни удастся замедлить настолько, что ему непотребуется никакого дополнительного оперативного лечения.
Разрыв крестообразной связки – лечение и операция
Лечение артроза коленного сустава 3 степени
PRP терапия суставов
Гиалуроновая кислота для коленного сустава
Лечение артроза коленного сустава уколами гиалуроновой кислоты
Укол в сустав колена гиалуроновой кислотой
Частичный разрыв передней крестообразной связки
Частичный разрыв задней крестообразной связки
Разрыв задней крестообразной связки колена
Травма мениска
Кинезиотейпирование коленного сустава
Артроз 1 степени коленного сустава: лечение
Лечение коленных связок
Локальная инъекционная терапия
Надрыв мениска коленного сустава у детей: лечение
Операция по замене коленного сустава
Параартикулярная блокада
Пункция коленного сустава
Тейпирование суставов
Тейпирование боковой связки колена
Тейпирование колена
Тейпирование коленного сустава при артрозе
Ударно-волновая терапия коленного сустава
Ортез на коленный сустав
Отек колена
Латеральный эпикондилит
Лечение плечевого сустава
Уколы гиалуроновой кислоты в локтевой сустав
Кинезиотейпирование плечевого сустава
Тейпирование плеча
Боль в плече
Отек плеча
Стельки для плоскостопия 1 степени
Стельки ортопедические при плоскостопии 2 степени
Стельки ортопедические при плоскостопии 3 степени
Стельки ортопедические продольные
Ортопедические поперечные стельки
Стельки супинаторы при плоскостопии
Ударно-волновая терапия
Реабилитация после операций
После хирургического удаления через несколько дней снимаются швы (только если область вмешательства была значительной и потребовался разрез в области века) и повязка. На протяжении 1-2 недель сохраняется отек, гематома. Пациент находится под постоянным наблюдением, но без госпитализации.
В «СМ-Клиника» работают одни из лучших специалистов Санкт-Петербурга. Вы сможете пройти диагностику на передовом оборудовании и быстро получить эффективное лечение. Если вам потребуется пребывание в стационаре, мы предоставим комфортабельную палату и будем круглосуточно наблюдать за вашим состоянием.
Позвоните для записи на прием к офтальмологу.