Предлежание плода: аномалии
Содержание:
Также в разделе
| Осложнения беременности при экстрагенитальных заболеваниях: ЖКТ Беременность сопровождается физиологическими изменениями в любой системе организма. Кроме того, она влияет на течение заболеваний матери, которые существовали… | |
| Рак эндометрия: симптомы, лечение, прогноз Рак эндометрия является наиболее частым типом гинекологического рака и четвертым по частоте раком у женщин в большинстве стран мира (после рака молочной железы,… | |
| Адаптация к беременности Анатомические, физиологические, биохимические адаптационные изменения в организме женщины при беременности является выраженными и касаются всех органов и… | |
| Внематочная беременность: понятие, диагностика, лечение Под внематочной или эктопической, беременностью понимают имплантацию плодного яйца вне полости матки (вне эндометрия). В 97,7- 99% случаев эктопическая… | |
| Кондиломы у женщин Кондиломы у женщин на половых органах являются не такой уж редкой проблемой. Возбудителем этой патологии является ВПЧ (вирус папилломы человека). Сама болезнь… | |
| Опухоль яичника, опухоль маточной трубы Существуют многочисленные типы доброкачественных и злокачественных опухолей яичников, каждая из которых имеет свои собственные особенности. Около 80% всех… | |
| Синдром после тотальной овариэктомии (посткастрационный) Гистерэктомия с удалением придатков матки является одной из более часто выполняемых операций в гинекологии и сопряжена с развитием синдрома после тотальной… | |
|
Эндометриоз Эндометриоз — появление ткани, аналогичной эндометрию и подвергающейся циклическим изменениям за пределами слизистой оболочки тела матки. Выделяют… |
|
| Гарднереллез Гарднереллез — болезнь, которая также известна как бактериальный вагиноз, и возбудителем которой является бактерия под названием Gardnerella vaginalis. У здоровых… | |
| Белые выделения у женщин Выделения из половых органов у женщин — это норма. Это вещество производится слизистым слоем, покрывающим влагалище. Выделения очищают половые органы… |
Диагностика тазового предлежания плода
Разумеется, многих женщин интересуют, какие бывают признаки тазового предлежания плода. Дело в том, что женщина, у которой диагностировали тазовое предлежание плода, признаки патологии может не заметить. Никакие боли или выделения не свидетельствуют о том, что малыш занял неправильное положение. В связи с этим можно сказать, что обнаружить патологию может только врач. Для этой цели чаще всего используют методы наружного акушерского и влагалищного исследований.
Во время наружного исследования врач определяет предлежащую ко входу в таз крупную, мягкую и малоподвижную часть. В то же время в дне матки легко определяется твердая, круглая и подвижная часть, которая является головкой плода. Наблюдается также более высокое стояние дна матки, которое совершенно не соответствует сроку беременности. Что касается сердцебиения, то оно прослушивается на уровне с пупком или немного выше его.
Влагалищное исследование показывает при ягодичном предлежании мягковатую и объемную часть, на которой можно определить крестец, копчик и паховый сгиб. В случае смешанного или ножного предлежания врач определяет легко стопы плода. Стоит также отметить и то, что диагностировать патологию можно довольно легко с помощью УЗИ. Этот метод позволяет даже определить вид тазового предлежания плода. Во время диагностики также оценивается положение головки и степень ее разгибания. Кстати, чрезмерное разгибание головки может стать причиной осложнений во время родов вроде травм мозжечка, шейного отдела спинного мозга и других повреждений.
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
|
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
|
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Для чего определяют сердцебиение плода?
Когда женщина видит на домашнем тесте на беременность положительный результат, она должна направиться к гинекологу. Он делает УЗИ, чтобы подтвердить или опровергнуть результат теста. С третьей недели, как уже было отмечено, можно услышать стук сердца эмбриона. Если же на первом приеме вам говорят, что в матке нет плодного яйца, или что биения сердца эмбриона не слышно, не впадайте в панику! Через неделю, скорее всего, сердце вашего малыша будет уже достаточно сформированным, и врач услышит его биение.
В части случаев при повторном визите к гинекологу обнаруживается деформация плодного яйца, отсутствие ЧСС. Тогда врач говорит о замершей беременности. Нужен медицинский аборт. Врач назначает препараты на основе гормонов. Заново можно пытаться зачать ребенка через 3-6 мес после аборта по медицинским показаниям.
чтобы оценить состояние будущего малыша
Все факторы окружающей среды и здоровья матери сказываются на сердечке ребенка. ЧСС зависит от:
— процента кислорода в воздухе, которым дышит мать в данный момент
— активности плода
— сна ребенка
— физической нагрузки беременность
— болезней мамы
— стресса, который в данный момент переживает мать
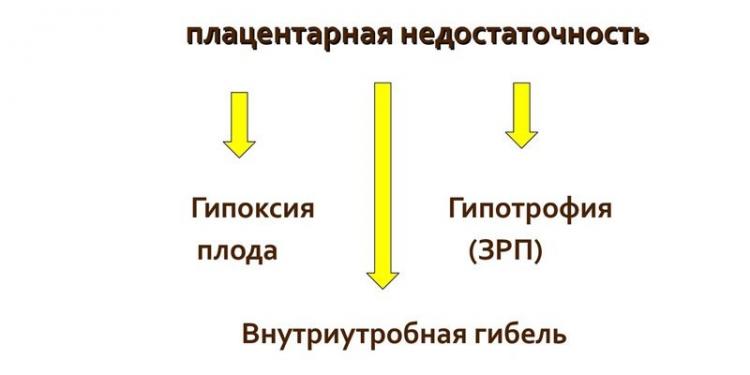
Но при воздействии этих факторов биение сердца малыша меняется на время. Если же долгое время ЧСС не соответствует норме, врач может подозревать, что малыш не получает достаточно крови. Ставится диагноз фетоплацентарной недостаточности. Почти всегда она хроническая. Иногда состояние требует проведения экстренных родов.
чтобы осуществить мониторинг состояния ребенка при родах
Роды — сложный этап жизни малыша. Происходит нехватка кислорода, он сдавливается при проходе через родовые пути матери. В основном сердце малышей выдерживает этот стресс. Но в части случаев бывают экстренные состояния, и без помощи квалифицированных врачей ребенок не выживет. В процессе родов принято проверять ЧСС ребенка после каждой схватки, иначе можно пропустить тот момент, когда начинается острая гипоксия, опасная для жизни малыша.
Особенности родов при лицевом, лобном и переднеголовном видах предлежания
Рождение ребёнка в лицевом, лобном и переднеголовном (теменном) положении является патологическим. В лицевом предлежании голова плода заходит в малый таз наибольшим размером 32–33 см, ведущей частью выступает подбородок. В предлежании лбом вперёд, наибольший размер головы, проходящий через родовые пути, составляет 39–41 см, а ведущей частью выступает надбровье. При переднеголовном предлежании максимальная окружность головы, проходящая через половые органы, составляет 34–35 см, а ведущей точкой является темечко.
Свежие записи
Можно ли дарить зеркало: как защититься от плохих приметСтало известно о влиянии вышек сотовой связи на здоровье человекаМожно ли есть бананы, купленные в России?
Во многих случаях в процессе родовой деятельности вид аномального предлежания может измениться. Таким образом, теменное положение, при наклонении головки вперёд, переходит в затылочное, а при разгибании — в лобное.
Переднеголовное положение малыша часто сопровождается несвоевременным излитием околоплодных вод. Решение по поводу вида и стратегии родов в каждом случае принимается индивидуально, возможны и самостоятельные роды, и кесарево сечение. Женщина сумеет родить самостоятельно, если плод некрупный и головка сможет темечком пройти через половые пути. При обычных родах, начальные периоды рождения проходят дольше, чем при затылочном предлежании, увеличивается вероятность травматизации половых органов женщины, вероятность травматизации ребёнка и его гипоксии. Бывают случаи, когда головка малыша заходит в таз и после этого у роженицы наблюдается слабость родовой деятельности. В такой ситуации специалисты достают плод, используя акушерские щипцы или вакуум-экстрактор (аппарат, вытягивающий ребёнка из половых органов с помощью разреженного воздуха).
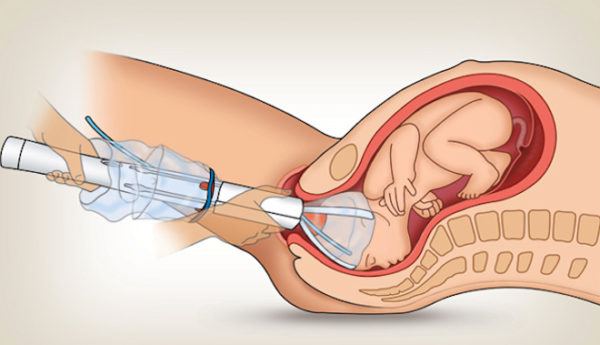
При затяжных родах и слабой родовой деятельности для извлечения ребенка акушеры-гинекологи используют вакуум-экстрактор
Небольшой таз роженицы, крупная головка малыша, слабые схватки, переношенная беременность — служат показаниями к применению оперативного метода родоразрешения.
Особенно опасное для родов — лобное предлежание. Головка малыша лежит у входа в половые пути наибольшим своим размером. Поэтому самостоятельные роды при таком положении ребёнка практически невозможны, а если и проходят, то с сильными повреждениями ребёнка и мамы. У женщины может возникнуть разрыв промежности или матки. Наблюдается несвоевременное отхождение амниотической жидкости, что может повлечь за собой кислородное голодание или инфицирование плода. Длительность родов увеличивается. Единственная возможность самостоятельного рождения — исправление позиции плода на теменную или лицевую, но избежать повреждений ребёнка все равно не удастся.
Из-за опасности серьёзных последствий естественных родов, практически в 100% случаев, роды при лобном положении плода проводятся с помощью операции. Главное, успеть провести хирургическое вмешательство, до того момента, как голова зашла в малый таз. Если же головка вошла в малый таз, длительно остаётся в статическом состоянии, замечаются признаки гипоксии плода — специалисты обычно прибегают к помощи акушерских щипцов. В том случае, если щипцы не помогли и плод извлечь не удаётся, приходится выполнять разрушающую плода операцию, чтоб сохранить жизнь хотя бы роженице.
При лицевом предлежании плода может также наблюдаться дородовое излитие околоплодных вод и кислородное голодание плода, случается выпадение пуповины. Длительность рождения возрастает почти в полтора раза, если сравнивать с родами в благоприятном положении. Значимым фактором является сохранение плода в заднем виде, в противном случае возможен переход к лобному положению и самостоятельные роды станут неосуществимыми. Если же вид предлежания поменялся на лобный, требуется незамедлительное проведение кесарева сечения, либо, если поздно и головка застряла, специалисты делают плодоразрушающую операцию.
В случае прохождения родов по плану, черепу ребёнка необходимо подстраиваться под родовые пути и менять свою форму, из-за чего образуется родовая опухоль. Также может отмечаться захождение друг на друга теменных костей. И в той, и в другой ситуации головка малыша приобретает нормальную форму в течение некоторого времени после рождения.
В 92–95% роды при лицевом положении плода проходят естественным способом, в остальных ситуациях необходимо проведение кесарева сечения.
Изменения в организме будущей мамы
Ваше сердце к данному сроку беременности перекачивает на 20% крови больше, чем до беременности. Чаще всего здоровая женщина чувствует себя при этом абсолютно нормально. Компенсаторные возможности организма велики.
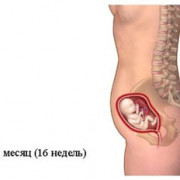
Дно матки находится посередине между лобком и пупком. Вы можете это самостоятельно проверить, если ляжете на спину и аккуратно ладонью потрогаете свой живот. Так и без УЗИ плода в 15 недель беременности вы можете быть спокойной, что беременность развивается.
Гормоны делают уязвимыми ваши десна. Вам необходимо более тщательно следить за гигиеной полости рта для профилактики бактериального воспаления десен. Посетить стоматолога самое время, если вы не успели это сделать до беременности.
читайте далее: 16 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
Может, врач сделает это сам?
Ранее акушеры активно пытались развернуть ребенка руками, надавливая на живот мамы. Сегодня такие методы не практикуются – слишком велик риск возникновения осложнений: отслойки плаценты и преждевременных родов.
Не менее опасно и акушерское вмешательство, проводимое непосредственно в процессе родов, так называемый «поворот на ножку». При этом врач при полном раскрытии шейки матки вводит в матку рожающей женщины руку и захватывает ножку малыша, другой рукой через стенку живота стараясь зафиксировать вверху голову ребенка. Затем младенца фактически вытягивают за ножки наружу – роды проходят также, как при ножном предлежании. Сегодня этот способ применяется только в исключительных случаях, при родах двоен, когда после рождения первого малыша второй внезапно занял поперечное положение.
В любом случае операция кесарева сечения считается более безопасной и менее травматичной, чем попытки акушера изменить позу ребенка.
24.02.2014
для беременных, подготовка к родам Другие статьи автора
Сроки обнаружения ЧСС плода
В первые месяцы гестации уже слышно сердечко будущего ребенка. С помощью ультразвуковой диагностики специалисты на 5-й неделе гестации слышат сердечно. Еще раньше (на 3-й или 4-й неделе) ЧСС плода можно услышать, пройдя диагностику вагинальным датчиком. Именно на этих сроках можно услышать сердце своего будущего ребенка первый раз.
Со сроком вынашивания и с активностью плода меняется и ЧСС. 110-130 ударов в мин регистрируют на 6-8-й неделе. Максимум 190 ударов выслушивается в 8-11 нед гестации, а 140-160 ударов можно услышать, начиная с 11-й недели от зачатия. Гинеколог должен оценить, в какой фазе находится активность ребенка во время определения ЧСС, время проведения процедуры, есть ли у будущего малыша болезни, и есть ли определенные патологии у его мамы.
Тазовое предлежание плода: что это такое?
Если вас интересует, что такое тазовое предлежание плода, то обратите внимание, что под этим диагнозом подразумевается вариант расположения плода в матке, при котором его тазовый конец расположен ко входу в малый таз женщины. Стоит отметить, что роды в этом случае считаются патологическими, поскольку есть опасность различных осложнений
Но при этом стоит отметить и низкую частоту родов с тазовым предлежанием плода, поскольку встречаются они в 3-5% случаев. Стоит также сказать и то, что главной опасностью во время этих родов является перинатальная смертность плода.
Зачастую диагноз ставят женщине не раньше 22 недели беременности, поскольку до этого срока малыш может занимать различные положения. В период с 32 по 34 недели еще можно исправить положение, используя, например, специальную гимнастику. Если никакие методы не помогли и ребенок все же занял неправильное положение, назначают кесарево сечение. При этом риск осложнений в таком случае существенно ниже, чем при естественных родах.
Что еще необходимо проверить при УЗИ плода в 15 недель беременности?
Шейка матки женщины при УЗИ плода в 15 недель беременности
Важно оценить состояние шейки матки при УЗИ плода в 15 недель беременности. Именно в это время чаще всего дебютируют первые признаки истмико-цервикальной недостаточности
Истмико-цервикальная недостаточность – это проблема шейки матки, связанная с несостоятельностью запирательной функции шейки. Грубо говоря, шейка не может удержать плод внутри матки, открывается раньше времени, и происходит выкидыш.
Основные причины истмико-цервикальной недостаточности:
- Травматизирующие гинекологические операции (выскабливания, аборты, биопсии)
- Инфекции,передающиеся половым путем — хламидиоз, уреаплазмоз, микоплазмоз, и т.д. — и ассоциированный с ними хронический эндоцервицит (воспаление внутри шейки матки).
- Рубцовая деформация шейки после предшествующих тяжелых родов с разрывами шейки матки.
Яичники женщины при УЗИ плода в 15 недель беременности
При УЗИ плода в 15 недель беременности оцениваются также яичники женщины. Не всегда удается оценить не измененные яичники (если с яичниками все в порядке). Визуализация их затруднена в связи с увеличенной беременной маткой.
Матка женщины при УЗИ плода в 15 недель беременности
В структуре матки обязательно оценивается однородность мышечного слоя (миометрия), где могут визуализироваться миоматозные узлы. В норме при УЗИ матки в 15 недель беременности миометрий представлен тонким, около 2,5 см, однородной структурой.
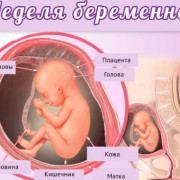
Плацента при УЗИ плода в 15 недель беременности
Плацента при УЗИ плода в 15 недель беременности может иметь разную локализацию. Чаще всего, она расположена по передней или по задней стенке матки. Иногда плацента доходит до шейки матки или перекрывает шейку матки. Такое расположение плаценты при УЗИ плода в 15 недель беременности называется предлежанием плаценты. Эта ситуация требует постоянного врачебного контроля. При предлежании плаценты возникает необходимость часто проходить стационарное профилактическое лечение. Полное предлежание плаценты вообще будет требовать практически всю беременность после установления диагноза постельный режим, чаще в условиях стационара. Такая тактика связана с тем, что плацента при предлежании расположена в самой подвижной и растяжимой части матки – в нижнем сегменте. Эта локализация опасна угрозой преждевременной отслойки плаценты, внутриутробной гибели плода и смертельного маточного кровотечения. Миграция плаценты (перемещение плаценты выше опасной зоны), проходит вплоть до 28 недели, но если при УЗИ в 15 недель беременности диагностируется полное предлежание плаценты, вероятность того, что плацента так и останется на этом месте очень высока.
Сердце при УЗИ плода в 15 недель беременности
При УЗИ плода в 15 недель беременности сердце имеет четыре камеры: два предсердия и два желудочка, как и у взрослого человека. Особенностью плодового сердца является наличие открытого овального окна, через которое происходит сбос крови. Овальное окно закроется после первого вдоха, но у некоторых оно полностью не закрывается. Между предсердиями в норме при УЗИ плода в 15 недель беременности имеется полная перегородка.
ЦНС при УЗИ плода в 15 недель беременности
Головной мозг доступен полноценной оценке при УЗИ плода в 15 недель беременности. Оцениваются желудочки головного мозга, мозжечек, разделение головного мозга на два полушария.
Другие органы при УЗИ плода в 15 недель беременности
Обязательно оценивается при УЗИ плода в 15 недель беременности наличие и правильность расположения желудка, мочевого пузыря, почек, кишечника.
Что значит положение плода продольное
Продольное положение плода считается правильным и самым оптимальным для нормального разрешения родового процесса. Когда женщина, получив результаты УЗИ-исследования плода, видит диагноз, касающийся положения ребенка в утробе, часто начинает нервничать. И все потому, что не понимает суть врачебных терминов и заключений. Давайте разберемся в том, какие встречаются положения малыша в животике у мамы, в чем их особенность, и как это может отразиться на беременности и предстоящих родах.
Так бывает в норме
Многих первородящих женщин интересует, что значит положение плода продольное, определение данного медицинского термина. Это значит, что ось (прямая линия по позвоночнику ребенка: затылок – копчик) находится четко по оси матки. Если у вас отмечено, что положение плода продольное предлежание головное – это хороший знак. Ребенок лежит головкой к выходу из матки, значит, роды, при правильной помощи роженице, пройдут успешно и менее болезненно. Такое положение плода самое распространенное. Родовой процесс не усложнен. Малыш, при условии, что он не крупный, и размер таза мамы позволяет прохождение головки ребенка, появится на свет путем естественных родов. Ребенок, опускаясь по родовым путям, постепенно их расширит, и после рождения головы остальная часть туловища выскользнет из маминого чрева.
Осложняет естественные роды
Акушерская патология тазовое предлежание плода встречается не часто. Всего 3 % рожениц могут столкнуться с этим. Такое предлежание сигнализирует, что малыш расположился к выходу из матки не головкой, а ягодичками. Такое положение ребенка – проблематично. Лишь в крайних случаях возможны естественные роды. Обычно женщинам с таким диагнозом назначают кесарево сечение. Однако нередки случаи, когда женщины рожают самостоятельно деток, расположенных тазом к выходу. Такие роды считаются одними из сложных. Во-первых, роды должны быть быстрыми, чтобы не возникло осложнений. Женщине следует сильно тужиться после выхода на свет туловища. В этот момент дорога каждая секунда. Дети, рожденные с ягодичным предлежанием, в течение первого года жизни должны постоянно наблюдаться у ортопеда, который будет контролировать состояние и развитие тазобедренного отдела скелета. Во-вторых, положение плода продольное предлежание тазовое во время родов может привести к кровотечению. Маточные кровотечения опасны и для женщины, и для ребенка (в случае отслойки плаценты).
Почему ребенок принимает то или иное положение до рождения
Четко определить причину, почему ребенок принимает определенное положение до своего рождения, сложно. На это влияют множество факторов. До конца второго триместра плод находится в постоянном движении. Он меняет свою позу по несколько десятков раз на день. Ему просторно и комфортно у мамы в животике. Ребенок растет, ему становится все теснее и теснее. Наступает момент, когда малышу уже трудно переместиться, и он останавливается в определенном положении. Почему именно голова находится внизу у выхода из матки? Медики выдвигают гипотезу, что голова смещается под воздействием тяжести. Но это всего лишь гипотеза. Скорее всего, положение плода зависит от самой матки, ее сокращений, размеров таза матери и прочих факторов.
Как скорректировать положение плода
Если ваш малыш устроился не в той позе, и родовой процесс еще не начат, можно скорректировать, например, неустойчивое или неполное головное предлежание плода в матке. Для этого необходимо маме постоянно менять позу и чаще находиться в таком положении, которое может спровоцировать движение ребенка. Например, головка смещена в бок и находится не на прямой оси выхода из матки. Мама должна чаще лежать на том боку, где расположился плод.
Как только ребенок примет правильное положение, некоторые медики рекомендуют «закрепить» позу бандажом и снимать его только в случаях особой необходимости: чтобы помыться, переодеться.
Также следует сделать акцент на том, что положение плода может измениться во время излития околоплодных вод, если их много, таким образом освобождается достаточно места в матке для переворота.
Роды
Даже если будущая мать готовилась к наступлению родовых схваток и с нетерпением ждала этого момента, неожиданные признаки надвигающихся родов могут застать врасплох и вызвать панику.
Обращаться в скорую помощь нужно, когда возникнет регулярная родовая деятельность или после отхождения околоплодных вод.
Регулярные родовые схватки повторяются каждые 10-15 минут, длятся не менее 10-15 секунд и их интенсивность и частота все время нарастают. Если появились регулярные схватки не реже чем 1 раз в 15-10 минут, с частотой 20-10 секунд или отошли воды, нужно вызвать скорую помощь, а до их приезда постараться успокоиться и собрать необходимые вещи.
Проверьте наличие всех документов – обменной карты, паспорта, родового сертификата, страхового полиса или контракта на роды.